Du spürst ein Ziehen oder Stechen im Gesäß, das bis in dein Bein ausstrahlt. Vielleicht sogar bis zum Knie oder Fuß. Dieser quälende Schmerz verwirrt dich. Ist es ein Problem mit dem Nerv oder dem Gelenk?
Viele Menschen kennen diese Unsicherheit. Die Beschwerden können den Alltag stark beeinträchtigen. Wir nehmen deine Schmerzen ernst und versichern dir: Du wirst mit diesem Artikel Klarheit gewinnen.
Die Ursache für deine Beschwerden im unteren Rücken, Gesäß oder Oberschenkel ist entscheidend. Eine gereizter Nerv (Ischialgie) und ein verschlissenes Gelenk (Arthrose) fühlen sich oft ähnlich an. Doch ihre Behandlung unterscheidet sich grundlegend.
Unser Ziel ist es, dir eine wissenschaftlich fundierte Übersicht zu geben. Wir zeigen dir, wie du die Symptome besser einordnen kannst. Gemeinsam finden wir praktische Schritte zur Selbsthilfe und zur richtigen Diagnose.
Das Wichtigste in Kürze
- Schmerzen im Gesäßbereich können verschiedene Ursachen haben.
- Die genaue Lokalisation der Beschwerden gibt erste Hinweise.
- Ein gereizter Ischiasnerv strahlt typischerweise bis in die Füße aus.
- Probleme mit der Hüfte zeigen sich oft in der Leiste und am Knie.
- Eine ärztliche Untersuchung bringt endgültige Sicherheit.
- Bereits kleine Übungen können erste Linderung verschaffen.
- Der richtige Umgang mit den Schmerzen gibt dir Handlungsfähigkeit zurück.
Ischias und Hüftarthrose: Zwei häufige Quellen für Hüft- und Beinschmerzen
Wenn Schmerzen im Gesäß oder Bein den Alltag bestimmen, stehen oft zwei Hauptverdächtige im Raum. Ein gereizter Nerv oder ein verschlissenes Gelenk verursachen ähnliche Beschwerden, benötigen aber völlig unterschiedliche Ansätze.
Beide Ursachen sind extrem verbreitet. Viele Menschen kennen das Gefühl. Die korrekte Unterscheidung ist deshalb so entscheidend, weil sie über den Erfolg der Behandlung entscheidet.
Eine falsche Selbstdiagnose kann wertvolle Zeit kosten. Sie kann sogar zu Maßnahmen führen, die den Zustand verschlimmern. Stelle dir vor, du dehst bei einer akuten Nervenreizung den falschen Bereich. Oder du schonst ein schmerzendes Gelenk zu sehr, obwohl sanfte Bewegung helfen würde.
Betroffene beschreiben die Schmerzen oft als einschießend oder brennend. Ein dumpfer Druck im Becken oder ein stechender Schmerz, der bis in den Fuß zieht, sind typisch. Solche Beschwerden schränken die Bewegungsfreiheit massiv ein.
Das Aufstehen vom Stuhl wird zur Qual. Treppensteigen löst Unbehagen aus. Selbst die Position im Sitzen zu finden, die Erleichterung bringt, kann zur Herausforderung werden.
Chronische Schmerzen wirken sich auf alle Lebensbereiche aus. Sie können zu Schlafstörungen führen. Die Konzentration bei der Arbeit leidet. Frustration und Hilflosigkeit sind häufige Begleiter.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Wir möchten dir an dieser Stelle etwas Wichtiges sagen: Du bist mit diesen Erfahrungen nicht allein. Deine Suche nach Informationen ist ein aktiver und kluger Schritt. Sie zeigt deinen Willen, die Situation zu verstehen und zu verbessern.
Für beide Probleme – die Nervenreizung und die Gelenkabnutzung – gibt es heute gute Behandlungsmöglichkeiten. Von konservativen Therapien bis hin zu gezielten Übungen für zu Hause. Selbst wenn eine Operation im Raum steht, gibt es klare Kriterien und moderne Verfahren.
Unser Ansatz folgt drei einfachen Prinzipien: Verstehen, Vertrauen aufbauen, handlungsfähig werden. Zuerst klären wir die grundlegenden Ursachen. Warum entsteht der Schmerz überhaupt? Welche Strukturen im Körper sind betroffen – sind es die Nerven oder das Gelenk?
Konkret kann eine Reizung der Nervenwurzeln im unteren Rücken den Ischiasnerv reizen. Eine Abnutzung des Hüftgelenks wiederum beeinträchtigt die reibungslose Bewegung. Beides sendet Alarmsignale an dein Gehirn, die sich ähnlich anfühlen können.
Die gute Nachricht: Beide Zustände lassen sich gut behandeln. Eine gezielte Dehnung der Muskulatur kann beispielsweise Druck vom Nerv nehmen. Sanfte Kräftigung der umgebenden Muskeln stabilisiert ein arthrotisches Gelenk. Eine Ärztin oder Physiotherapeutin kann dir die richtige Übung für deinen Fall zeigen.
Fachleute wie Ärztinnen und Therapeuten betonen, wie wichtig eine individuelle Herangehensweise ist. Auf Seiten wie Liebscher & Bracht findest du fundierte Erklärungen zu den verschiedenen Ursachen von Hüftschmerzen. Sie zeigen auch, wie gezielte Bewegung und Dehnung helfen können, muskuläre Spannungen zu normalisieren – selbst bei fortgeschrittener Abnutzung.
Im Folgenden werden wir beide Erkrankungen detailliert unter die Lupe nehmen. Wir beginnen mit der Ischialgie, also der Reizung des großen Ischiasnervs. Anschließend beleuchten wir die Coxarthrose, den Verschleiß des Hüftgelenks.
Unser Ziel ist es, dir das nötige Wissen an die Hand zu geben. So kannst du gemeinsam mit deiner Ärztin die beste Behandlung für deine spezifischen Beschwerden finden.
Was ist Ischias (Ischialgie)?
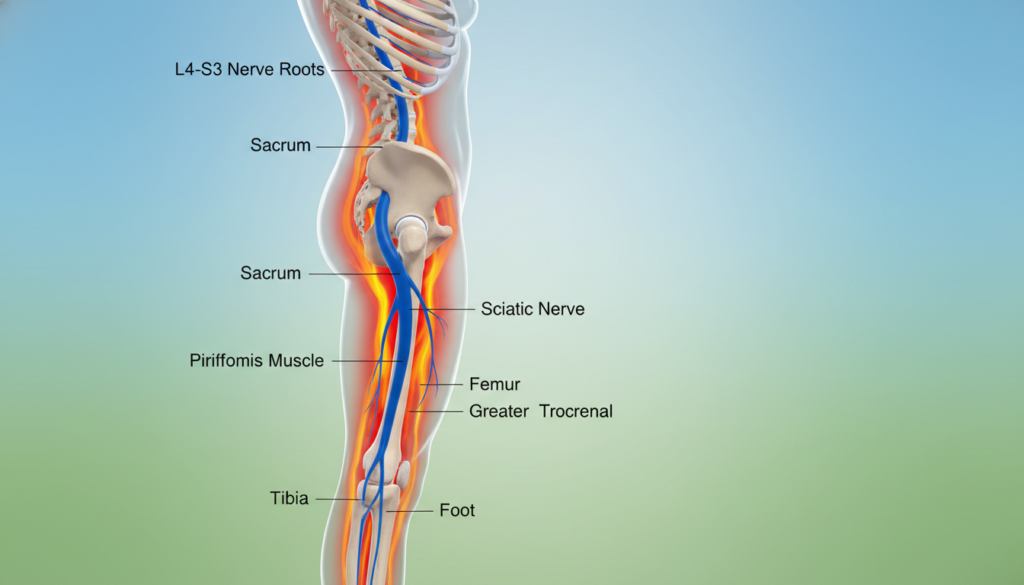
Ein plötzlicher, stechender Schmerz, der vom Gesäß bis in die Zehen schießt, ist für viele Menschen der erste Kontakt mit einer Ischialgie. Medizinisch präzise definiert handelt es sich um einen Nervenschmerz, der vom Ischiasnerv ausgeht. Dieser Nerv ist der längste und dickste in unserem Körper.
Sein Verlauf erklärt das typische Schmerzmuster. Der Ischiasnerv entspringt mehreren Nervenwurzeln in der unteren Lendenwirbelsäule. Von dort zieht er durch das Gesäß und verläuft an der Rückseite des Oberschenkels entlang. Er teilt sich schließlich auf und reicht bis in den Fuß.
Die Beschwerden beginnen daher oft im unteren Rücken oder Gesäß. Von dort strahlen sie entlang dieser Nervenbahn bis ins Bein aus. Betroffene beschreiben den Schmerz häufig als brennend, stechend oder elektrisierend.
Solche Rückenschmerzen mit Ausstrahlung sind mehr als nur lästig. Sie können alltägliche Bewegungen zur Qual machen. Das Bücken, das Aufstehen oder langes Sitzen werden zur Herausforderung.
Typische Ursachen einer Ischialgie
Hinter einer Reizung des Ischiasnervs können verschiedene Ursachen stecken. Nicht immer ist ein Bandscheibenvorfall der Auslöser. Oft sind es muskuläre Verspannungen, die den Nerv bedrängen.
Die folgende Tabelle gibt dir einen Überblick über die häufigsten Auslöser:
| Ursache | Erklärung | Typische Merkmale |
|---|---|---|
| Bandscheibenvorfall | Vorgefallenes Bandscheibengewebe drückt auf eine Nervenwurzel im Bereich der Lendenwirbelsäule. | Oft akuter Beginn, Schmerzen können bei Husten oder Pressen zunehmen. |
| Piriformis-Syndrom | Der birnenförmige Gesäßmuskel (Musculus piriformis) verkrampft und klemmt den darunter verlaufenden Ischiasnerv ein. | Beschwerden verstärken sich oft beim Sitzen oder Treppensteigen. |
| Spinalstenose | Eine Verengung des Wirbelkanals übt Druck auf die Nervenstrukturen aus. | Schmerzen treten häufig beim Gehen auf und bessern sich im Sitzen. |
| Wirbelgleiten | Instabilität der Wirbelkörper kann die Nerven reizen. | Beschwerden sind oft bewegungsabhängig. |
| Muskuläre Verspannungen | Verhärtete Muskeln im unteren Rücken oder Becken irritieren den Nerv direkt. | Dies ist eine sehr häufige, aber gut behandelbare Ursache. |
Wie die Tabelle zeigt, ist muskuläre Anspannung ein häufiger Faktor. Solche Verspannungen entstehen durch einseitige Belastung, Stress oder Fehlhaltungen. Sie lassen sich oft gut mit konservativen Methoden angehen.
„Verspannungen als Ursache für Ischialgie werden oft unterschätzt. Eine gezielte manuelle Therapie kann verklebte Faszien lösen und Gelenkblockaden korrigieren. So wird der eingeklemmte Nerv entlastet.“
Ein Beispiel: Das Piriformis-Syndrom entsteht häufig bei Menschen, die viel sitzen. Der Muskel verkürzt und verhärtet sich. Beim Dehnen oder bei bestimmten Bewegungen drückt er dann auf den Nerv.
Wichtig zu wissen: Nicht jeder Bandscheibenvorfall verursacht Rückenschmerzen. Und nicht jede Ischialgie geht auf einen Bandscheibenvorfall zurück. Die Gesundheitsinformation.de betont, dass die Beschwerden sich oft durch mehrere Faktoren erklären lassen.
Akute Entzündungen oder Verletzungen des Nervs sind seltener. In solchen Fällen kann vorübergehend Kälte Linderung schaffen. Bei den häufigen muskulär bedingten Schmerzen wirkt dagegen Wärme oft wohltuend.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Diese Übersicht hilft dir, das Gespräch mit deiner Ärztin oder deinem Physiotherapeuten vorzubereiten. Sie bildet die Grundlage, um im nächsten Schritt die Symptome einer Hüftgelenksarthrose sicher davon unterscheiden zu können.
Was ist Hüftgelenksarthrose (Coxarthrose)?
Die Coxarthrose bezeichnet den allmählichen Abbau des schützenden Knorpels in deinem Hüftgelenk. Medizinisch ist sie ein fortschreitender, verschleißbedingter Prozess. Dabei nutzt sich der Gelenkknorpel, der die Knochenenden überzieht, immer weiter ab.
Dein Hüftgelenk ist ein präzises Kugelgelenk. Es besteht aus der Hüftpfanne (Acetabulum) im Becken und dem kugeligen Oberschenkelkopf (Caput Femoris). Diese Teile sind von einem stoßdämpfenden Knorpel überzogen.
Dieser Knorpel hat eine entscheidende Aufgabe. Er wirkt wie ein weicher Polster. Er verteilt den Druck bei jeder Bewegung gleichmäßig. Gleichzeitig minimiert er die Reibung zwischen den Knochen.
Bei einer Arthrose wird dieser lebenswichtige Überzug dünner. Er wird rau und verliert seine glatte Oberfläche. Im fortgeschrittenen Stadium kann er sich sogar vollständig auflösen.
Die Folge ist ein schmerzhafter Kontakt von Knochen auf Knochen. Das Gelenk verliert seine reibungslose Funktion. Jede Belastung wird dann direkt spürbar.
Umgeben ist das Gelenk von kräftigen Bändern, Muskeln und Faszien. Diese Strukturen stabilisieren und führen die Bewegung. Ihre Gesundheit ist eng mit der des Knorpels verbunden.
Risikofaktoren für Hüftarthrose
Nicht jeder Gelenkverschleiß hat die gleiche Ursache. Manche Risiken kannst du nicht ändern. Andere liegen deutlich in deiner Hand.
Zu den nicht-beeinflussbaren Faktoren zählen:
- Alter: Mit der Zeit nimmt die Regenerationsfähigkeit des Knorpels natürlicherweise ab.
- Genetische Veranlagung: Eine familiäre Häufung von Gelenkerkrankungen kann das Risiko erhöhen.
- Angeborene Fehlstellungen: Eine Hüftdysplasie führt zu einer ungünstigen Belastung des Gelenks von Anfang an.
Die wirklich gute Nachricht betrifft die beeinflussbaren Risiken. Hier kannst du aktiv werden und viel für deine Gelenkgesundheit tun.
„Der Knorpel ist kein totes Material. Er lebt von der Bewegung. Jeder Schritt ernährt ihn durch einen Pumpmechanismus. Stillstand ist sein größter Feind.“
Übergewicht ist ein Hauptfaktor. Jedes Kilo mehr belastet die Hüfte bei jedem Schritt um ein Vielfaches. Gewichtsreduktion entlastet den Körper sofort spürbar.
Bewegungsmangel und einseitige Belastung schaden ebenfalls. Besonders langes Sitzen hat direkte Folgen. Die Hüftbeugemuskulatur verkürzt und wird unelastisch.
Das hat einen mechanischen Effekt. Die verspannten Muskeln üben einen dauerhaften Zug auf das Gelenk aus. Noch wichtiger ist der ernährungsphysiologische Effekt.
Knorpel hat keine eigenen Blutgefäße. Er wird durch Gelenkflüssigkeit ernährt. Diese wird wie ein Schwamm bei Belastung in den Knorpel gepresst und bei Entlastung wieder aufgenommen.
Bei ständigem Sitzen fehlt dieses Wechselspiel aus Druck und Entlastung. Der Knorpel wird unterernährt. Er wird anfälliger für Abrieb und verliert seine Elastizität.
Weitere beeinflussbare Risiken sind:
- Überlastung: Bestimmte Sportarten oder Berufe mit extremen Stoßbelastungen.
- Vorverletzungen: Brüche oder Verletzungen am Gelenk können den Verschleiß beschleunigen.
- Muskuläre Dysbalancen: Schwache Gesäß- oder Rumpfmuskulatur führt zu Fehlbelastungen.
Dein Körper besitzt eine enorme Anpassungsfähigkeit. Durch regelmäßige, gelenkschonende Bewegung und gezielte Kräftigung kannst du den Prozess positiv beeinflussen. Du hast mehr Kontrolle über deine Gelenkgesundheit, als du vielleicht denkst.
Ischias oder Hüftarthrose? So unterscheiden Sie die Symptome
Drei klare Merkmale ermöglichen es, die Beschwerden einer Nervenreizung von denen einer Gelenkabnutzung zu trennen. Dieser Abschnitt gibt dir ein praktisches Werkzeug an die Hand. Du kannst deine Symptome damit besser einordnen.
Wir vergleichen direkt die typischen Muster. Die genaue Beobachtung macht den Unterschied. Sie bereitet dich optimal auf das Gespräch mit Fachleuten vor.
Schmerzlokalisation und Ausstrahlung
Der Ort deiner Schmerzen verrät viel über ihre Ursachen. Eine Nervenreizung und ein Gelenkproblem zeigen charakteristische Muster.
Die folgende Tabelle hilft dir bei der direkten Gegenüberstellung:
| Merkmal | Nervenreizung (Ischialgie) | Gelenkverschleiß (Coxarthrose) |
|---|---|---|
| Hauptbereich | Beginnt oft im unteren Rücken oder Gesäß | Zentriert sich typischerweise in der Leiste |
| Ausstrahlung | Zieht entlang einer klaren Linie hinten am Bein bis in den Fuß | Straht vor allem in die vordere Oberschenkelseite und bis zum Knie aus |
| Reichweite | Kann bis in die Füße reichen | Selten unterhalb des Knies spürbar |
| Mechanismus | Ein gereizter Nerv sendet Signale entlang seiner Bahn | Der Druck im Gelenk überträgt sich auf umliegende Bereiche |
Ein eingeklemmter Ischiasnerv verursacht typische Beschwerden. Sie folgen genau seinem anatomischen Verlauf. Von der Wirbelsäule über Gesäß und Beine bis in die Zehen.
Hüftschmerzen können mit Rückenschmerzen einhergehen. Sie strahlen aber anders aus. Die Leiste und vordere Oberschenkelseite stehen im Vordergrund.
Schmerzauslöser und -muster
Wann und wie deine Schmerzen auftreten, gibt weitere Hinweise. Die Auslöser unterscheiden sich deutlich.
Bei einer Nervenreizung beobachtest du oft:
- Plötzliches Einschießen der Schmerzen bei bestimmten Bewegungen
- Provokation durch Bücken, Heben oder langes Sitzen
- Verstärkung beim Husten oder Pressen
- Unmittelbare Reaktion auf Belastung
Ein verschlissenes Gelenk zeigt andere Muster:
- Tiefer, dumpfer Belastungsschmerz nach längerer Aktivität
- Morgensteifigkeit und sogenannter „Anlaufschmerz“ nach Ruhe
- Zunahme der Beschwerden bei längerem Gehen oder Stehen
- Manchmal initiale Besserung bei leichter Bewegung
Ein praktisches Beispiel: Stehst du morgens auf und brauchst einige Schritte, bis sich das Gelenk „einläuft“? Das spricht für einen Gelenkverschleiß. Schießt dir dagegen beim Bücken ein Blitz ins Bein, liegt die Ursache wahrscheinlich anders.
Begleitsymptome
Neben dem Hauptschmerz sendet dein Körper weitere Signale. Diese Begleiterscheinungen sind wichtige Puzzleteile.
Bei einer Reizung des Nervs treten häufig auf:
- Missempfindungen wie Kribbeln oder Ameisenlaufen
- Taubheitsgefühl in Teilen des Beins oder Fußes
- Spürbare Schwäche in der Muskulatur des betroffenen Beins
- Das Gefühl, „eingeschlafene“ Füße zu haben
Ein arthrotisches Gelenk äußert sich anders:
- Spürbare Bewegungseinschränkungen im Alltag
- Schwierigkeiten, die Socke anzuziehen oder Schuhe zu binden
- Eingeschränkte Fähigkeit, das Bein abzuspreizen
- Knarrendes oder reibendes Gefühl im Gelenk (Krepitation)
- Eventuell sichtbare Schonhaltung oder veränderter Gang
Diese Unterschiede helfen dir, deine Beobachtungen zu systematisieren. Vergleiche sie mit deinen eigenen Erfahrungen.
Wichtig: Diese Übersicht ersetzt keine ärztliche Diagnose. Sie bereitet dich optimal auf das nächste Kapitel vor. Dort besprechen wir, wann und wie Fachleute die endgültige Unterscheidung treffen.
Deine genaue Selbstbeobachtung ist wertvoll. Sie gibt dir Zeit, die richtigen Fragen zu formulieren. Gemeinsam mit einer Ärztin findest du so die beste Lösung für deinen Körper.
Die richtige Diagnose: Wann und wie Ärzt:innen unterscheiden
Eine genaue Diagnose bildet das unverzichtbare Fundament für jede erfolgreiche Therapie. Deine eigenen Beobachtungen sind wertvoll. Die endgültige Klärung erfordert jedoch das Fachwissen einer Ärztin oder eines Arztes.
Nur sie können sicher zwischen einer Reizung der Nervenwurzeln und einem Gelenkverschleiß trennen. Dieser Unterschied entscheidet über den gesamten Behandlungsweg.
Der Diagnoseprozess folgt einer klaren Logik. Er beginnt immer mit einem ausführlichen Gespräch. Deine Ärztin wird dich detailliert zu deinen Beschwerden befragen.
Wo genau tut es weh? Wann begann der Schmerz? Welche Bewegungen verstärken ihn? Deine Antworten liefern die ersten entscheidenden Puzzleteile.
Anschließend folgt die körperliche Untersuchung. Hier testet die Fachperson die Funktion deines Körpers. Sie prüft die Beweglichkeit deiner Hüfte.
Spezielle Nervendehnungstests wie das Lasègue-Zeichen geben Aufschluss. Sie zeigen, ob ein gereizter Nerv die Ursache ist. Diese klinische Untersuchung ist oft aussagekräftiger als ein erstes Bild.
Bildgebende Verfahren kommen gezielt zum Einsatz. Ein Röntgenbild zeigt den Zustand der Knochen und den Gelenkspalt. Es ist die Standardmethode, um eine Arthrose zu beurteilen.
Eine Magnetresonanztomographie (MRT) macht Weichteile wie Bandscheiben und Nerven sichtbar. Sie wird angeordnet, wenn der Verdacht auf einen Bandscheibenvorfall besteht. Oder wenn die Beschwerden trotz Therapie anhalten.
Diese Schritte zusammen ergeben ein klares Bild. Sie ermöglichen eine Diagnose, auf die eine maßgeschneiderte Behandlung aufbaut.
Wann Sie unbedingt zum Arzt sollten
Deine Gesundheit hat Priorität. Bestimmte Warnsignale erfordern sofortiges Handeln. Zögere nicht, in diesen Fällen professionelle Hilfe zu suchen.
Plötzliche, sehr starke Schmerzen sind ein klares Alarmsignal. Ebenso wie neu auftretende Gefühlsstörungen. Taubheit im Gesäß oder Genitalbereich ist besonders ernst zu nehmen.
Schwäche oder Lähmungserscheinungen im Bein sind weitere Red Flags. Eine Fußheberschwäche, bei der du den Fuß nicht mehr richtig anheben kannst, ist ein Beispiel. Sie deutet auf eine starke Nervenkompression hin.
Ein absoluter Notfall ist das Kauda-Syndrom. Es entsteht durch massiven Druck auf die Nervenwurzeln im unteren Rückenmarkskanal.
Kennzeichen sind Funktionsstörungen von Blase und Darm. Dazu zählen plötzliche Harninkontinenz oder ein Harnverhalt. Auch ein Kontrollverlust über den Darm ist möglich.
Bei diesen Symptomen muss sofort ein Arzt aufgesucht werden. Es handelt sich um einen medizinischen Notfall.
Weitere allgemeine Warnsignale solltest du kennen. Ungewollter Gewichtsverlust, Fieber oder nächtliche Schmerzen, die dich wecken. Sie können Hinweise auf andere ernste Erkrankungen sein.
Auch ohne diese akuten Alarmsignale gilt: Leidest du länger als drei Monate unter den Beschwerden? Schränken sie deinen Alltag stark ein?
Dann ist der Zeitpunkt für einen Arztbesuch gekommen. Eine frühe Diagnose und Behandlung verhindert oft Chronifizierung.
Die Entscheidung für einen operativen Eingriff wird sehr sorgfältig getroffen. Bei einer Nervenreizung wird eine Operation erwogen, wenn konservative Therapien über Wochen keinen Erfolg zeigen.
Weitere Kriterien sind: Die Beschwerden schränken den Alltag massiv ein. Ein Bandscheibenvorfall ist im MRT nachgewiesen. Deine Ärztinnen und Ärzte werden alle Optionen mit dir besprechen.
Deine Kompetenz, auf deinen Körper zu hören, ist entscheidend. Vertraue auf dieses Gefühl und suche bei Warnzeichen rechtzeitig Rat.
Konservative Behandlung: Erste Schritte und Therapieoptionen
Bevor überhaupt an eine Operation gedacht wird, steht ein breites Spektrum an konservativen Therapien zur Verfügung. Sie bilden die erste und wichtigste Säule der Behandlung für beide Arten von Beschwerden. Dein Ziel ist es, den Teufelskreis aus Schmerzen und Schonung zu durchbrechen.
Wir zeigen dir, wie du mit ersten Maßnahmen Linderung findest. Anschließend vertiefen wir die gezielte Arbeit mit Physiotherapeuten. Zum Schluss stellen wir weitere bewährte Ansätze vor.
Akutmaßnahmen und Schmerzlinderung
In der akuten Phase zählt jedes Detail. Die richtige Reaktion kann den Verlauf positiv beeinflussen. Dabei unterscheidet sich der erste Schritt je nach vermuteter Ursache.
Die folgende Tabelle gibt dir einen Überblick über sinnvolle Sofortmaßnahmen:
| Ziel | Bei Verdacht auf Nervenreizung | Bei Verdacht auf Gelenkverschleiß |
|---|---|---|
| Erste Ruhe | Kurze Ruhe in entlastender Position (z.B. Stufenlagerung). Wichtig: Nur für 1-2 Tage, dann wieder schonend aktiv werden. | Vermeidung der auslösenden Belastung. Schonendes Bewegungstraining so bald wie möglich. |
| Schmerzmittel | Entzündungshemmende Mittel (z.B. Ibuprofen) können kurzfristig den Schmerz lindern und die Bewegung erleichtern. Langzeiteinnahme meiden. | Medikamente können akut helfen, sind aber keine Dauerlösung. Sie überdecken Warnsignale des Körpers. |
| Wärme/Kälte | Wärme entspannt verspannte Muskulatur und fördert die Durchblutung. Ideal bei dumpfen Beschwerden. | Kälte wirkt bei akuten Entzündungen oder Schwellungen abschwellend und schmerzlindernd. |
| Aktivität | Fachleute empfehlen, möglichst bald wieder aktiv zu werden. Dauerhafte Schonung schwächt die Muskeln. | Sanfte, gelenkschonende Bewegung (wie Schwimmen, Radfahren) nährt den Knorpel und erhält die Funktion. |
Ein gereizter Nerv benötigt oft etwas Zeit. Viele Episoden bessern sich innerhalb von Wochen von selbst. Deine Aufgabe ist es, optimale Bedingungen für die Heilung zu schaffen.
„Das Ziel ist nicht völlige Schonung, sondern schmerzarme Aktivität. Sie unterbricht den Kreislauf aus Furcht und Vermeidung und erhält die muskuläre Funktion.“
Bei starken Beschwerden können Kortisonspritzen nahe der Nervenwurzeln erwogen werden. Sie helfen einem Teil der Betroffenen für einige Wochen. Opioide oder Muskelrelaxantien werden meist nicht empfohlen.
Die Rolle der Physiotherapie
Hier entfaltet die konservative Behandlung ihre ganze Stärke. Ein guter Therapeut analysiert die individuellen Ursachen deiner Schmerzen. Anschließend entwickelt er einen maßgeschneiderten Plan.
Bei einer Nervenreizung geht es vor allem um drei Dinge: Muskelbalance herstellen, die Nervenmobilität verbessern und Haltungsfehler korrigieren. Gezielte Dehnung kann verkürzte Muskeln lösen.
Bei einem Gelenkverschleiß steht die Kräftigung der gelenkumgebenden Muskeln im Vordergrund. Starke Muskeln entlasten das Gelenk wie ein natürliches Stützkorsett. Die Bewegungslichkeit wird gezielt verbessert.
Studien belegen die Wirksamkeit von Physiotherapie bei Rückenschmerzen. Sie gibt dir konkrete Übungen für den Alltag an die Hand. So bleibst du auch zwischen den Terminen aktiv.
Weitere konservative Ansätze
Neben der klassischen Physio gibt es ergänzende Wege. Nicht jede Methode wirkt bei jedem gleich. Ein Mix aus verschiedenen Ansätzen ist oft ideal.
Manuelle Therapie und Osteopathie setzen an Blockaden und Bewegungseinschränkungen an. Sie können verklebte Faszien lösen und die Gelenkmechanik verbessern.
Akupunktur kann bei manchen Menschen eine spürbare Linderung bringen. Sie wird oft als begleitende Maßnahme genutzt.
Für das Gelenk sind physikalische Therapien wertvoll. Elektrotherapie, Ultraschall oder Wasseranwendungen fördern die Durchblutung. Sie unterstützen den Heilungsprozess.
Die mächtigste Stellschraube bleibt dein Lebensstil. Eine angepasste Ernährung hilft, Entzündungen zu reduzieren. Gewichtsreduktion entlastet die Gelenke enorm.
Gelenkschonender Sport wie Walking oder Yoga hält dich fit. Stressreduktion wirkt sich positiv auf deine gesamte Muskelspannung aus.
Du siehst: Es gibt viele Wege, deine Beschwerden aktiv anzugehen. Gemeinsam mit deinem Arzt oder Physiotherapeuten findest du den besten Mix für deinen Körper.
Praktische Selbsthilfe: Übungen für zu Hause
Du hast jetzt viel über die Ursachen deiner Beschwerden gelernt. Jetzt wird es praktisch. Dieser Teil unseres Guides gibt dir konkrete Werkzeuge für deinen Alltag.
Wir zeigen dir zwei gezielte Dehnungen, die du sofort umsetzen kannst. Sie adressieren Schlüsselbereiche, die bei vielen Problemen eine Rolle spielen. Dein Ziel ist es, deinen Körper aktiv zu unterstützen.
Regelmäßige, achtsame Bewegung ist eine mächtige Säule der Behandlung. Sie kann Verspannungen lösen und die Gelenkfunktion verbessern. Lass uns beginnen.
Dehnung der Hüftbeugemuskulatur
Diese Übung ist ein echter Allrounder. Sie mobilisiert die vordere Hüfte und löst Spannungen. Verkürzte Hüftbeuger können den Nervenverlauf beeinflussen und das Gelenk ungünstig belasten.
So führst du sie korrekt aus:
- Begib dich in einen weiten Ausfallschritt. Ein Knie ist auf dem Boden, der vordere Fuß steht flach unter dem Knie.
- Richte deinen Oberkörper auf. Hinterer Oberschenkel und Oberkörper sollten eine gerade Linie bilden.
- Ziehe deinen Bauchnabel sanft zur Wirbelsäule. Vermeide ein Hohlkreuz.
- Schiebe deine Leiste des hinteren Beins aktiv nach vorne. Du spürst einen Zug an der Vorderseite deiner Hüfte.
Halte diese Position für 2 bis 2,5 Minuten. Atme ruhig weiter. Die lange Haltezeit setzt einen wirksamen Reiz für das Bindegewebe.
Dehnung der Gesäßmuskulatur (für Ischias und Hüfte)
Der Gesäßbereich ist ein zentraler Knotenpunkt. Diese Dehnung zielt auf den Piriformis-Muskel und die gesamte Gesäßmuskulatur ab. Sie fördert die Stabilität und kann Nervenirritationen entgegenwirken.
Für diese Übung setzt du dich auf die Kante eines stabilen Stuhls.
- Lege dein Sprunggelenk des einen Beins auf das gegenüberliegende Knie.
- Gehe bewusst in ein leichtes Hohlkreuz, um den Rücken zu stabilisieren.
- Bewege deinen Oberkörper langsam nach vorne. Halte den Rücken dabei gerade.
- Übe einen leichten, aktiven Druck deines Fußes gegen dein Knie aus.
Du solltest eine intensive Dehnung in der Gesäßhälfte der angewinkelten Seite spüren. Auch hier gilt: Halte die Spannung für 2 bis 2,5 Minuten bei gleichmäßiger Atmung.
„Sanfte, lang gehaltene Dehnungen können verklebte Faszien lösen und die Mobilität der Nerven verbessern. Sie sind ein sicherer Einstieg in die aktive Selbsthilfe.“
Checkliste für sicheres und effektives Üben
Damit deine Übungen den gewünschten Erfolg bringen, sind einige Grundregeln essenziell. Sie schützen dich vor Überlastung und helfen dir, Fortschritte zu machen.
Die richtige Intensität finden
Du solltest einen deutlichen Dehnungsschmerz spüren. Dieser muss jedoch atembar bleiben. Ein scharfer, brennender oder stechender Schmerz ist ein Stopp-Signal. Reduziere sofort die Intensität.
Langsam und bewusst bewegen
Vermeide ruckartige Bewegungen. Gehe langsam in die Position und komm ebenso langsam wieder heraus. Höre auf die Signale deines Körpers.
Schmerzmittel vor dem Üben meiden
Nimm keine Schmerzmittel ein, um die natürliche Schmerzwahrnehmung zu überdecken. Dein Schmerz ist ein wichtiges Feedback für die richtige Dosierung.
Regelmäßigkeit schlägt Dauer
Übe lieber kürzer, aber dafür regelmäßig. Ein guter Rhythmus sind 6 Tage pro Woche. Pro Dehnungsschritt sind 2 bis 2,5 Minuten ideal.
Umgang mit Erstverschlimmerungen
Eine leichte, vorübergehende Zunahme der Beschwerden ist möglich. Pausiere in diesem Fall für 1-2 Tage. Steige dann langsam wieder ein. Bei anhaltender Verschlechterung suche deinen Therapeuten oder Arzt auf.
Für eine noch umfangreichere Sammlung von wirksamen Übungen und detaillierten Anleitungen findest du wertvolle Ressourcen auf spezialisierten Seiten. Eine gute Anlaufstelle ist beispielsweise dieser Guide mit 7 Übungen gegen Ischiasschmerzen.
Dein Engagement für regelmäßige, achtsame Bewegung ist der wichtigste Schritt. Du gibst deinem Körper damit die Chance, sich selbst zu regulieren und zu stärken.
Wann eine Operation in Betracht kommt
Wenn konservative Therapien über Monate hinweg keine ausreichende Linderung bringen, stellt sich die Frage nach einer Operation. Wir behandeln dieses Thema sachlich und ohne Dramatisierung.
Ein chirurgischer Eingriff ist fast immer der letzte Ausweg. Er wird erwogen, nachdem alle nicht-operativen Wege ausgeschöpft wurden. Deine Ärztin oder dein Arzt wird diese Option sehr sorgfältig mit dir besprechen.
Die Entscheidung folgt klaren medizinischen Leitlinien. Sie basiert auf deinem individuellen Leidensdruck und objektiven Befunden. Unser Ziel ist es, dir transparente Informationen zu geben.
Operation bei Ischias
Bei einer Nervenreizung kommt ein Eingriff vor allem bei einem Bandscheibenvorfall infrage. Das häufigste Verfahren ist die mikrochirurgische Diskektomie.
Dabei entfernt der Chirurg minimal-invasiv das vorgefallene Bandscheibengewebe. Dieses drückt auf die Nervenwurzeln und verursacht so die Beschwerden.
Eine solche Operation wird erwogen, wenn mehrere Kriterien zusammenkommen:
- Deine Beschwerden schränken den Alltag massiv ein.
- Sie bessern sich auch nach etwa 12 Wochen konservativer Therapie nicht.
- Physiotherapie und Medikamente zeigen keinen ausreichenden Erfolg.
- Im MRT ist ein Bandscheibenvorfall nachweisbar, der zum Symptombild passt.
Es gibt jedoch Situationen, die eine sofortige Operation notwendig machen. Diese absoluten Notfall-Indikationen erfordern schnelles Handeln.
„Zunehmende Lähmungen, wie eine Fußheberschwäche, oder das Kauda-Syndrom mit Blasen- und Darmstörungen sind neurologische Notfälle. Hier muss ohne Verzögerung operiert werden, um bleibende Schäden zu verhindern.“
Bei Muskelschwäche mit Alltagsproblemen ist Eile geboten. Ein Beispiel ist die bereits erwähnte Fußheberschwäche. Betroffene stolpern häufig oder können den Fuß nicht mehr anheben.
Operation bei Hüftarthrose
Bei fortgeschrittenem Gelenkverschleiß ist der künstliche Gelenkersatz die etablierte Lösung. Die Hüfttotalendoprothese, kurz Hüft-TEP, ist ein sehr erfolgreiches Verfahren.
Diese Operation gilt als Ultima Ratio. Sie wird empfohlen, wenn der Leidensdruck trotz optimaler konservativer Behandlung sehr hoch ist.
Das bedeutet konkret: Medikamente, intensive Physiotherapie und Gewichtsreduktion bringen langfristig keine ausreichende Linderung mehr. Deine Lebensqualität ist dauerhaft stark beeinträchtigt.
Das Ziel des Eingriffs ist klar. Es geht um die Beseitigung des Dauerschmerzes und die Wiederherstellung der Gelenkfunktion. Moderne Prothesen ermöglichen oft ein sehr aktives Leben.
Wir verstehen, dass diese Entscheidung schwerfallen kann. Sie sollte nie unter Zeitdruck getroffen werden.
Ermutigen wir dich, in diesem Fall eine Zweitmeinung einzuholen. Sprich mit einem weiteren Facharzt für Orthopädie oder Unfallchirurgie.
Informiere dich gut über das Verfahren, die Risiken und den geplanten Reha-Verlauf. Eine gut vorbereitete Entscheidung gibt dir Sicherheit und Vertrauen für den nächsten Schritt.
Prävention und langfristige Gesundheit von Rücken und Hüfte
Der Schlüssel zu einem schmerzfreieren Leben liegt nicht nur in der Behandlung, sondern vor allem in der aktiven Vorbeugung. Wir wechseln jetzt von der Therapie zur Vorsorge. Dieser Abschnitt zeigt dir, wie du deine Gelenke und deinen Rücken langfristig unterstützen kannst.
Dein tägliches Verhalten hat enormen Einfluss. Du kannst viel für deine Schmerzgesundheit tun. Sieh diese Maßnahmen als Investition in ein aktiveres Leben.
Bewegung als beste Medizin
Das Prinzip ist einfach: „Use it or lose it“. Regelmäßige Bewegung hält deinen Körper funktionsfähig. Sie ist die Grundlage für gesunde Gelenke und einen starken Rücken.
Gelenkschonende Aktivitäten sind ideal. Schwimmen, Radfahren, Walking oder Yoga schonen deine Gelenke. Gleichzeitig kräftigen sie die umgebende Muskulatur.
Dein Knorpel ernährt sich durch einen cleveren Mechanismus. Bei Belastung wird Gelenkflüssigkeit in ihn gepresst. Bei Entlastung saugt er Nährstoffe auf.
Dieser Wechsel aus Druck und Entlastung ist lebenswichtig. Langes statisches Sitzen unterbricht diesen Kreislauf. Der Knorpel wird unterversorgt.
Bewegung hilft auch bei bestehenden Beschwerden. Unter fachlicher Anleitung stärkst du deinen Körper. Du verbesserst deine Stabilität und Beweglichkeit.
„Regelmäßige, vielseitige Bewegung ist wie tägliches Zähneputzen für deine Gelenke. Sie erhält die Funktion und beugt Problemen vor.“
Beginne mit kurzen Einheiten. Dreimal pro Woche für 20 Minuten bringt schon viel. Steigere dich langsam, aber bleibe konsequent.
Alltagsoptimierungen
Kleine Veränderungen im Tagesablauf wirken Wunder. Sie entlasten deinen Rücken und deine Gelenke. So schaffst du ein gesünderes Umfeld für deinen Körper.
Vermeide langes Verharren in einer Position. Wechsle regelmäßig zwischen Sitzen, Stehen und Gehen. Ein Stehpult oder kurze Bewegungspausen helfen enorm.
Rückengerechtes Heben schützt deine Wirbelsäule. Gehe in die Knie und halte den Rücken gerade. Nutze die Kraft deiner Beine, nicht deines Rückens.
Ein gesundes Körpergewicht entlastet deine Gelenke spürbar. Jedes Kilo weniger reduziert den Druck auf Hüften und Knie. Deine Füße profitieren ebenfalls.
Eine ausgewogene Ernährung unterstützt deine Gelenkgesundheit. Omega-3-Fettsäuren wirken entzündungshemmend. Viel Gemüse und Obst liefern wichtige Antioxidantien.
Stressmanagement ist ein oft unterschätzter Faktor. Anspannung führt zu muskulärer Verkrampfung. Entspannungstechniken wie progressive Muskelrelaxation können helfen.
Hier sind konkrete Schritte für deinen Alltag:
- Bewegungspausen: Stelle alle 30 Minuten einen Timer. Stehe auf und dehne dich für zwei Minuten.
- Arbeitsplatz: Richte deinen Stuhl und Monitor ergonomisch ein. Deine Füße sollten flach auf dem Boden stehen.
- Schlaf: Eine gute Matratze unterstützt deine Wirbelsäule in der Nacht. Die Seitenlage mit einem Kissen zwischen den Knien entlastet.
- Schuhe: Trage bequemes, unterstützendes Schuhwerk. Hohe Absätze belasten Knie und Hüften zusätzlich.
Diese Maßnahmen sind keine Last. Sie sind kluge Investitionen in deine Lebensqualität. Du gewinnst Zeit und Energie für die Dinge, die dir wichtig sind.
Dein Körper besitzt eine erstaunliche Regenerationsfähigkeit. Gib ihm die richtigen Voraussetzungen. Unterstütze ihn durch bewusste Bewegung und kluge Alltagsgestaltung.
Beginne heute mit einer kleinen Veränderung. Jeder Schritt zählt auf dem Weg zu mehr Wohlbefinden. Dein Rücken und deine Gelenke werden es dir danken.
Fazit
Die klare Unterscheidung der Schmerzursache gibt dir Kontrolle über deine Behandlung zurück. Ähnliche Beschwerden im Rücken oder Bein können verschiedene Ursachen haben.
Eine professionelle Diagnose durch deine Ärztin ist dafür unverzichtbar. Sie bildet das sichere Fundament für deinen Weg zur Besserung.
Konservative Therapien wie Physio und gezielte Übungen sind oft sehr wirksam. Regelmäßige Bewegung stärkt deinen Körper und lindert Beschwerden.
Du bist deinen Schmerzen nicht hilflos ausgeliefert. Mit Wissen und aktivem Handeln gewinnst du Lebensqualität für deinen Alltag zurück.
FAQ
Kann ich selbst erkennen, ob meine Schmerzen vom Ischias oder der Hüfte kommen?
Ja, erste Hinweise geben die typischen Symptome. Schmerzen, die vom Gesäß bis in den Fuß schießen, deuten auf den Ischiasnerv hin. Ein tief sitzender Schmerz in der Leiste oder im vorderen Oberschenkel spricht eher für die Hüftarthrose. Beobachten Sie auch den Schmerzauslöser: Ist es langes Sitzen oder Husten? Oder eher das Gehen und Belasten? Diese Selbstbeobachtung hilft Ihrem Arzt bei der Diagnose.
Welche Übung hilft sofort bei akuten Ischiasschmerzen?
Bei akuten Beschwerden kann die Stufenlagerung Linderung bringen. Legen Sie sich auf den Rücken und platzieren Sie Ihre Unterschenkel im rechten Winkel auf einem Stuhl oder Hocker. Diese Position entlastet den unteren Rücken und kann den Druck auf den Nerv mildern. Halten Sie die Position für einige Minuten. Wichtig: Vermeiden Sie ruckartige Bewegungen und hören Sie auf Ihren Körper.
Muss ich bei Hüftarthrose mit Bewegung vorsichtig sein?
Im Gegenteil. Gelenkschonende Bewegung ist die beste Medizin. Sie stärkt die Muskulatur, die das Hüftgelenk führt und stabilisiert. Dadurch wird der Druck auf den Knorpel verringert. Ideal sind Aktivitäten wie Schwimmen, Radfahren oder gezielte Kräftigungsübungen. Vermeiden Sie starke Stoßbelastungen wie Joggen auf hartem Untergrund.
Wann ist eine Operation wirklich notwendig?
Eine Operation kommt in Betracht, wenn konservative Therapien über mehrere Monate keine ausreichende Linderung bringen und die Schmerzen Ihren Alltag massiv einschränken. Bei Ischias kann ein nicht abheilender Bandscheibenvorfall Grund sein. Bei fortgeschrittener Hüftarthrose, bei der der Knorpel fast vollständig abgenutzt ist, kann ein künstliches Hüftgelenk die Lebensqualität deutlich zurückgeben.
Wie lange dauert es, bis die Schmerzen bei Ischias oder Hüftarthrose besser werden?
Die Dauer ist sehr individuell. Akute Ischiasschmerzen können mit der richtigen Behandlung innerhalb von Wochen deutlich nachlassen. Bei Hüftarthrose ist es ein langfristiger Prozess. Durch konsequente Bewegung, Physiotherapie und Alltagsanpassungen können Sie den Verlauf positiv beeinflussen und Schmerzphasen reduzieren. Geduld und regelmäßiges Üben sind hier der Schlüssel.