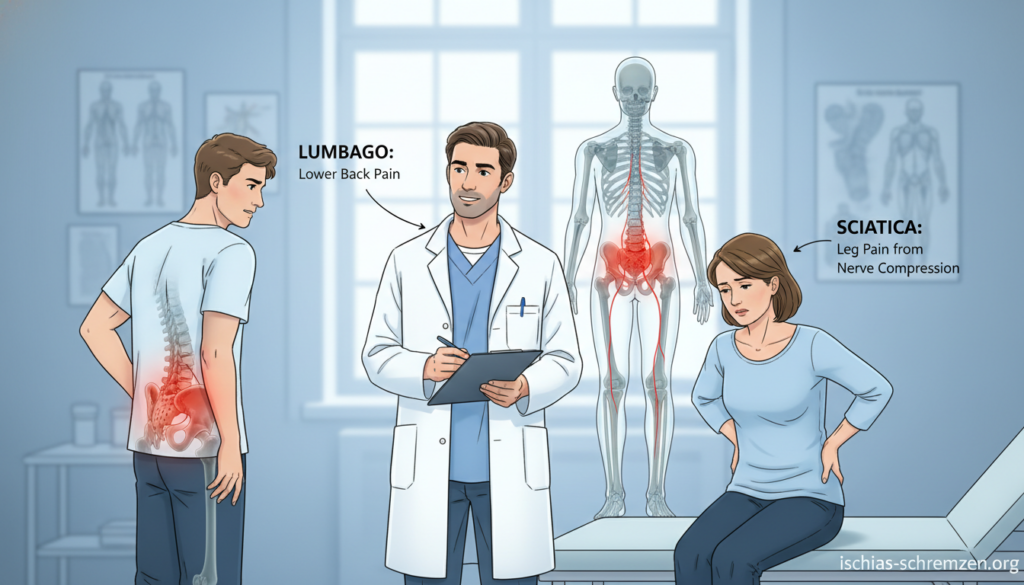
Plötzlich durchfährt es Sie: ein stechender Schmerz im unteren Rücken oder ein ziehendes Gefühl, das bis ins Bein ausstrahlt. In diesem Moment ist oft nur ein Gedanke da: Was ist das und was kann ich tun? Die Verwirrung ist groß, denn die Symptome können sich ähneln.
Wir verstehen diese Unsicherheit. Dieser Artikel ist Ihr klarer Wegweiser. Er hilft Ihnen, den entscheidenden Unterschied zu verstehen. Sie erhalten nicht nur theoretisches Wissen, sondern konkrete Handlungsanleitungen.
Ihre Suche nach verlässlichen Informationen nehmen wir ernst. Unser Ziel ist es, Ihnen die zugrundeliegenden Mechanismen zu erklären. Handelt es sich um einen gereizten Nerv oder eine muskuläre Blockade? Dieses Verständnis ist der erste Schritt zur Linderung.
Wir führen Sie strukturiert von der Selbsteinschätzung Ihrer Symptome über ärztliche Diagnoseverfahren bis zu wirksamen Behandlungen. Unser Tonfall ist einfühlsam und sachlich fundiert. Nutzen Sie diesen Leitfaden als Werkzeug für einen schmerzfreieren Alltag.
Das Wichtigste in Kürze
- Plötzliche Rückenschmerzen verursachen häufig Verwirrung über die genaue Ursache.
- Die korrekte Unterscheidung ist fundamental für die richtige Behandlung.
- Wissen über die zugrundeliegenden Mechanismen schafft Handlungsfähigkeit und Sicherheit.
- Dieser Artikel bietet eine strukturierte Übersicht von den Symptomen bis zu Lösungen.
- Praktische, sofort umsetzbare Tipps stehen im Vordergrund.
- Ein einfühlsamer, wissenschaftlich fundierter Ansatz begleitet Sie.
Einleitung: Wenn der Rücken streikt
Millionen Menschen in Deutschland kennen das Gefühl, wenn der Rücken plötzlich nicht mehr mitspielt. Ein steifes, schmerzendes Gefühl im Kreuz kann den Alltag abrupt unterbrechen. Dieses lähmende Ereignis betrifft fast jeden Erwachsenen mindestens einmal im Jahr.
Rückenschmerzen gelten als komplexe Volkskrankheit. Ihre Ursachen sind vielfältig und reichen von körperlichen Faktoren bis zu psychischen Einflüssen. Oft spielen mehrere Aspekte zusammen.
Körperlicher Bewegungsmangel ist ein Hauptgrund für die Beschwerden. Langanhaltendes Sitzen belastet die Wirbelsäule einseitig. Auch Übergewicht und Überlastung durch schwere körperliche Arbeit können Probleme verursachen.
Doch der Körper reagiert nicht nur auf physische Reize. Psychische Belastung wie Stress oder Sorgen wirken sich direkt auf die Muskulatur aus. Verspannungen sind häufig die Folge dieser Anspannung.
Bei vielen Betroffenen findet sich kein eindeutiger anatomischer Befund. Man spricht dann von „unspezifischen“ Rückenschmerzen. Das bedeutet: Kein Bandscheibenvorfall oder ähnliches ist nachweisbar.
„Schmerz spielt sich auch auf einer seelischen Ebene ab. Stress kann sich direkt im Rücken manifestieren und muskuläre Verspannungen verstärken.“
Diese ganzheitliche Betrachtung ist wichtig für die Behandlung. Sie hilft, die wahren Ursachen zu erkennen. Zwei Akutphänomene werden besonders häufig verwechselt.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Einerseits gibt es den lokal begrenzten, plötzlichen Schmerz im Kreuz. Andererseits existiert der ausstrahlende Nervenschmerz ins Bein. Die präzise Unterscheidung beider Beschwerdebilder ist fundamental.
Mit dem richtigen Wissen müssen Sie diese Schmerzen nicht einfach ertragen. Sie können aktiv etwas dagegen tun. Wir zeigen Ihnen, wie das geht.
Die folgende Tabelle gibt einen Überblick über häufige Faktoren bei Rückenproblemen:
| Faktor | Körperliche Auswirkung | Typische Merkmale |
|---|---|---|
| Bewegungsmangel | Schwächung der Rumpfmuskulatur | Verkürzte Muskeln, eingeschränkte Beweglichkeit |
| Langes Sitzen | Einseitige Belastung der Bandscheiben | Verspannungen im Lendenbereich |
| Psychischer Stress | Erhöhte Muskelspannung (Tonus) | Diffuse Schmerzen, besonders nach Anspannung |
| Überlastung | Mikroverletzungen im Muskelgewebe | Akuter Schmerz nach ungewohnter Tätigkeit |
| Unspezifische Ursachen | Keine strukturelle Schädigung nachweisbar | Chronische Beschwerden ohne klaren Befund |
Gezielte Bewegung ist eine der wirksamsten Gegenmaßnahmen. Ein kleines Übungsprogramm für zuhause kann bereits Linderung bringen. Viele Krankenkassen unterstützen solche Kurse.
Für spezifischere Probleme wie ausstrahlende Schmerzen ins Bein gibt es angepasste Ansätze. Gezielte Dehnungen und Übungen können hier besonders wirksam sein. Sie zielen auf die Entlastung des Nervs ab.
Der erste Schritt zur Besserung ist immer das Verständnis. Wenn Sie wissen, was genau in Ihrem Rücken passiert, können Sie gezielt handeln. Das gibt Ihnen Kontrolle über die Situation zurück.
Im nächsten Abschnitt klären wir die entscheidende Unterscheidung. Sie lernen, die Signale Ihres Körpers richtig zu deuten. Das ist die Basis für jede erfolgreiche Behandlung.
Ischias oder Hexenschuss? So erkennen Sie den Unterschied
Zwei unterschiedliche Schmerzphänomene im Kreuzbereich werden oft verwechselt, obwohl sie verschiedene Ursachen haben. Die korrekte Einordnung ist fundamental. Sie bestimmt, welche Behandlung wirklich hilft.
Wir führen Sie durch die entscheidenden Merkmale. Sie lernen, die Signale Ihres Körpers präzise zu deuten. Das schafft Sicherheit und Handlungsfähigkeit.
Hexenschuss (Lumbago): Der plötzliche, lokale Schmerz
Ein Hexenschuss trifft Sie wie aus heiterem Himmel. Es ist ein blitzartig einschießender, stechender oder dumpfer Schmerz. Er bleibt streng auf den unteren Rücken begrenzt.
Auslöser ist meist eine unbedachte Bewegung. Das kann das Heben einer schweren Kiste sein. Auch eine ruckartige Drehung beim Aufstehen reicht oft aus.
Die Folge ist eine schmerzhafte Blockade. Die Muskeln im Lendenbereich verhärten sich reflexartig. Die Wirbelsäule lässt sich kaum noch bewegen.
Der entscheidende Punkt: Die Beschwerden strahlen nicht ins Bein aus. Die Bewegung der Wirbelsäule selbst ist stark eingeschränkt. Man erstarrt förmlich in einer Schonhaltung.
Ischias (Ischialgie): Der ausstrahlende Nervenschmerz
Ischiasschmerzen haben einen anderen Charakter. Sie sind tiefsitzend und oft brennend oder elektrisierend. Der Schmerz beginnt typischerweise im Gesäß.
Von dort zieht er entlang des Ischiasnervs. Er kann bis in die Wade oder sogar den Fuß ausstrahlen. Diese Ausbreitung ist das klassische Warnsignal.
Die Ursachen liegen in einer Reizung oder Kompression der Nerven. Häufig ist ein Bandscheibenvorfall der Grund. Auch verspannte Muskeln, wie der Piriformis, können den Nerv bedrängen.
Typische Begleitsymptome sind Kribbeln, Taubheitsgefühle oder Muskelschwäche im betroffenen Bein. Diese Zeichen deuten klar auf eine Nervenbeteiligung hin.
Die folgende Tabelle fasst die wichtigsten Unterschiede für Sie zusammen:
| Merkmal | Hexenschuss (Lumbago) | Ischias (Ischialgie) |
|---|---|---|
| Schmerzcharakter | Plötzlich, stechend, lokal begrenzt | Tiefsitzend, brennend, ausstrahlend |
| Hauptlokalisation | Strikt im unteren Rücken (LWS) | Beginnt im Gesäß, zieht ins Bein |
| Auslöser | Plötzliche, ruckartige Bewegung | Reizung/Kompression des Ischiasnervs |
| Beweglichkeit | Wirbelsäule blockiert, Schonhaltung | Schmerz bei bestimmten Bewegungen/Dehnungen |
| Begleitsymptome | Muskelverhärtung, keine Ausstrahlung | Kribbeln, Taubheit, Schwäche im Bein |
| Häufige Ursache | Muskuläre Verspannung/Blockade | Bandscheibenvorfall, Piriformis-Syndrom |

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Eine einfache Faustregel hilft bei der ersten Einschätzung: „Schmerz nur im Rücken = eher Hexenschuss. Schmerz vom Gesäß ins Bein = eher Ischias.“
Beide Zustände können extrem schmerzhaft und beängstigend sein. Das nehmen wir ernst. Die korrekte Einordnung ist Ihr erster Schritt zur richtigen Hilfe.
Für eine sichere Diagnose nutzen Ärzte spezifische Tests. Der Lasègue-Test oder Bragard-Test kann Hinweise auf eine Nervenwurzelreizung geben. Solche Untersuchungen klären den Verdacht.
Mit diesem Wissen können Sie Ihre Beschwerden besser einordnen. Das ist die Basis für die nächsten Schritte.
Typische Symptome im Detail
Ein detaillierter Blick auf die typischen Anzeichen hilft bei der sicheren Einordnung Ihrer Beschwerden. Wir beschreiben die Empfindungen so präzise, dass Sie sie klar von anderen Problemen abgrenzen können.
Dieses Wissen gibt Ihnen Sicherheit. Sie verstehen, was in Ihrem Körper passiert.
Wie sich ein Hexenschuss anfühlt
Die ersten Sekunden sind entscheidend. Viele Betroffene beschreiben das Gefühl wie einen plötzlichen Messerstich oder einen elektrischen Schlag im Kreuz.
Diesem initialen Blitz folgt ein anhaltender, dumpfer Dauerschmerz. Er sitzt tief im Lendenbereich und lässt nicht nach.
Jede noch so kleine Bewegung kann ihn explosionsartig verstärken. Ein Husten, ein Niesen oder eine Drehung im Bett genügt.
Ihr Körper reagiert mit einer typischen Schonhaltung. Der Oberkörper ist vorgebeugt, die Muskeln im unteren Rücken fühlen sich steinhart an.
Diese Verkrampfung, auch Hartspann genannt, macht eine normale aufrechte Haltung unmöglich. Sie bewegen sich wie in einem Korsett aus Schmerz.
Fieber oder allgemeines Krankheitsgefühl sind hier nicht typisch. Solche Symptome würden auf eine andere Ursache hindeuten.
Wie sich Ischiasschmerzen äußern
Die Schmerzen bei einer Nervenreizung haben einen anderen Charakter. Sie werden als brennend, ziehend oder stechend beschrieben.
Manche empfinden es wie einen eisigen Strom. Dieser zieht vom Gesäß über die Oberschenkelrückseite bis zur Wade oder Fußsohle.
Der gereizte Nerv sendet nicht nur Schmerzsignale. Typische Begleitsymptome sind Kribbeln (Parästhesien) und Taubheitsgefühle.
Das betroffene Bein kann sich schwer anfühlen oder kraftlos wirken. Es kommt Ihnen vor, als würde es „einschlafen“.
Bestimmte Positionen verschlimmern die Beschwerden deutlich. Langes Sitzen oder das Vorneigen des Oberkörpers erhöhen den Druck auf den Nerv.
Kurzes Gehen bringt manchmal eine vorübergehende Linderung. Doch die Schmerzen kehren oft schnell zurück.
Wir müssen auf wichtige Alarmsignale hinweisen. Treten plötzliche Schwäche im Fuß („Fallfuß“), Taubheit im Genitalbereich oder Kontrollverlust über Blase oder Darm auf, ist das ein Notfall.
In diesem Fall sollten Sie sofort ärztliche Hilfe rufen. Diese Symptome deuten auf eine ernste Kompression der Nervenwurzeln hin.
Innerhalb der ersten Tagen ist eine genaue Beobachtung Ihrer Symptome entscheidend. Notieren Sie, wann die Schmerzen stärker werden.
Ursachen und häufige Auslöser
Hinter akuten Beschwerden im Kreuzbereich stehen oft spezifische mechanische oder nervale Ursachen. Das genaue Verständnis dieser Auslöser ist der Schlüssel zur richtigen Behandlung.
Wir erklären Ihnen, was genau in Ihrem Körper passiert. So können Sie die Ursachen Ihrer Schmerzen besser nachvollziehen.
Muskuläre Ursachen für den Hexenschuss
Ein Hexenschuss bedeutet in den meisten Fällen keine Schädigung der Wirbel oder Bandscheiben. Es handelt sich vielmehr um eine akute muskuläre Dysfunktion.
Auslöser sind oft plötzliche, ungewohnte Bewegungen. Dazu gehört ruckartiges Heben in vorgebeugter Haltung. Auch eine unglückliche Drehbewegung kann den Auslöser setzen.
Langes Verharren in einer Fehlhaltung belastet die Muskeln einseitig. Selbst Zugluft kann zu lokalen Verspannungen führen.
Dabei verkrampfen sich kleine Muskeln zwischen den Wirbeln. Diese Mm. rotatores verhärten sich reflexartig. Sie lösen eine schmerzhafte Blockade der kleinen Wirbelgelenke aus.
Die Wirbelsäule wird in ihrer Bewegung stark eingeschränkt. Die umgebende Muskulatur verspannt sich schützend. Diese Reaktion führt zu dem bekannten stechenden Schmerz.
Mögliche Gründe für eine Ischialgie
Die häufigste Ursache für diese Neuralgie ist ein Bandscheibenvorfall in der Lendenwirbelsäule. Dabei drückt vorgefallenes Bandscheibengewebe auf die Nervenwurzel des Ischiasnervs.
Weitere Auslöser sind eine Verengung des Wirbelkanals. Fachleute nennen dies Spinalkanalstenose. Degenerative Veränderungen an den Wirbelgelenken kommen ebenfalls infrage.
Manchmal reizt der Piriformis-Muskel im Gesäß den Nerven. Dieses Piriformis-Syndrom verursacht ähnliche Symptome. Auch Entzündungen können den Ischiasnerv betreffen.
Selten sind Tumore oder Verletzungen der Grund. Entscheidend ist die genaue klinische Untersuchung.
Bandscheiben ernähren sich wie ein Schwamm durch Bewegung. Sie werden nicht durch Blutgefäße versorgt. Chronischer Bewegungsmangel ist daher Gift für ihr Gewebe.
Bei einem Bandscheibenvorfall quillt gallertartiges Gewebe hervor. Dies kann starke Schmerzen verursachen. Studien zeigen jedoch Erstaunliches.
Bis zu 90 % der Menschen über 50 haben Bandscheibenvorfälle. Viele davon völlig ohne Beschwerden. Ein Befund im MRT muss nicht die Schmerzursache sein.
Für Patienten bedeutet dies: Das Bild allein sagt wenig aus. Entscheidend ist die Kombination aus radiologischem Befund und Ihren klinischen Symptomen.
| Art der Ursache | Betroffene Struktur | Typischer Mechanismus | Häufigkeit |
|---|---|---|---|
| Muskuläre Dysfunktion | Kleine Rückenmuskeln (Mm. rotatores) | Reflexhafte Verkrampfung nach Fehlbelastung | Sehr häufig bei akuten Schmerzen |
| Bandscheibenvorfall | Gallertkern der Bandscheibe | Vorwölbung mit Druck auf Nervenwurzel | Häufigste spezifische Ursache |
| Spinalkanalstenose | Knöcherner Wirbelkanal | Altersbedingte Einengung des Kanals | Zunehmend mit höherem Alter |
| Piriformis-Syndrom | Piriformis-Muskel im Gesäß | Muskuläre Kompression des Nervs | Relativ seltene, aber wichtige Ursache |
| Degenerative Veränderungen | Wirbelgelenke (Facettengelenke) | Verschleiß mit Reizung benachbarter Nerven | Häufig bei langjähriger Belastung |
Die richtige Diagnose berücksichtigt immer Ihre individuelle Situation. Nicht jeder Bandscheibenvorfall muss behandelt werden. Viele Patienten leben beschwerdefrei damit.
Ihre Belastung im Alltag spielt eine große Rolle. Körperliche Arbeit erhöht das Risiko für bestimmte Ursachen. Auch Ihre genetische Veranlagung ist ein Faktor.
Wir empfehlen, bei anhaltenden Beschwerden professionelle Hilfe zu suchen. Ein Facharzt kann die genauen Ursachen Ihrer Schmerzen ermitteln. So erhalten Sie eine maßgeschneiderte Therapie.
So stellt der Arzt die Diagnose
Sie haben Schmerzen – doch wie findet Ihr Arzt nun heraus, was genau dahintersteckt? Eine präzise Diagnose ist kein Rätselraten, sondern folgt einem klaren, medizinischen Prozess.
Wir verstehen, dass der Weg in die Praxis mit Unsicherheit verbunden sein kann. Dieser Abschnitt macht den Ablauf für Sie transparent. Sie erfahren, welche Schritte auf Sie zukommen und welchen Sinn sie haben.
So können Sie der Untersuchung gelassener entgegensehen. Sie wissen, was der Fachmann prüft und warum.
Das ausführliche Anamnesegespräch
Jede fundierte Diagnose beginnt mit einem intensiven Gespräch. Ihr Arzt wird Ihnen dafür genügend Zeit einräumen. In dieser Anamnese erhebt er Ihre vollständige Krankengeschichte.
Folgende Punkte sind dabei zentral:
- Schmerzcharakter: Wo sitzt der Schmerz genau? Strahlt er aus? Ist er stechend, brennend oder dumpf?
- Beginn und Verlauf: Wann traten die Beschwerden erstmals auf? Was haben Sie möglicherweise ausgelöst?
- Vorerkrankungen: Gibt es bekannte Rückenprobleme, Unfälle oder andere relevante Erkrankungen?
- Beruf und Alltag: Wie sieht Ihre tägliche Belastung aus? Sitzen oder stehen Sie viel?
- Bisherige Maßnahmen: Was haben Sie bereits selbst versucht? Hat etwas Linderung gebracht?
Dieses Gespräch ist die wichtigste Grundlage. Es gibt dem Arzt entscheidende Hinweise darauf, ob eher eine muskuläre Ursache oder eine Nervenreizung vorliegt. Nehmen Sie sich als Patienten auch selbst Zeit, Ihre Symptome genau zu schildern.
Körperliche Untersuchung und spezifische Tests
Im Anschluss folgt die hands-on Untersuchung. Der Fachmann überprüft systematisch Ihren Bewegungsapparat. Dazu gehören die Wirbelsäule, die umgebende Muskulatur, die Gelenke und die neurologischen Funktionen.
Ziel ist es, schmerzauslösende Strukturen zu identifizieren und die Beweglichkeit einzuschätzen.
Dieser klassische Test prüft eine Reizung des Ischiasnervs. Sie liegen auf dem Rücken. Der Arzt hebt Ihr gestrecktes Bein langsam an.
Tritt zwischen 30 und 70 Grad ein einschießender Schmerz ins Bein oder Gesäß auf, gilt der Test als positiv. Er deutet stark auf eine gereizte Nervenwurzel hin. Der Bragard-Test, eine Weiterführung mit Fußbeugung, bestätigt den Befund.
Tests für das Iliosakralgelenk (ISG)
Das Iliosakralgelenk verbindet Wirbelsäule und Becken. Eine Blockade kann ähnliche Schmerzen verursachen. Ein einfacher Test ist der Derbolowsky-Test.
Dabei vergleicht der Arzt im Liegen die scheinbare Länge Ihrer Beine. Anschließend überprüft er die Länge im Sitzen. Eine wechselnde Beinlängendifferenz kann auf ein blockiertes Iliosakralgelenk hindeuten.
Überprüfung der Beweglichkeit
Die globale Funktion Ihrer Wirbelsäule wird mit einfachen Bewegungen getestet:
- Vorbeugen: Können Sie die Fingerspitzen zum Boden bringen? Wo tritt der Schmerz auf?
- Seitneigen: Wie weit können Sie den Oberkörper zur Seite neigen? Ist eine Seite eingeschränkt?
- Drehung (Rotation): Wie frei können Sie den Oberkörper nach links und rechts drehen?
Diese Tests lokalisieren schmerzhafte Blockaden im Bereich der Lendenwirbel. Sie zeigen, welche Bewegungsrichtungen problematisch sind.
| Untersuchungsschritt | Ziel der Untersuchung | Was wird geprüft? |
|---|---|---|
| Anamnese | Erhebung der Krankengeschichte | Schmerzcharakter, Auslöser, Beruf, Vorerkrankungen |
| Palpation | Manuelle Untersuchung | Muskelspannung, Druckschmerzpunkte, Gelenkstellung |
| Funktionstests (z.B. Lasègue) | Provokation spezifischer Schmerzen | Nervenreizung, Gelenkblockaden |
| Beweglichkeitscheck | Einschätzung der Mobilität | Flexion, Extension, Seitneigung, Rotation der Wirbelsäule |
| Neurologischer Status | Überprüfung der Nervenfunktion | Muskelkraft, Reflexe, Gefühlsempfinden (Sensibilität) |
Wann sind bildgebende Verfahren nötig?
Nicht jeder Rückenschmerz erfordert ein MRT oder CT. Diese Verfahren kommen gezielt zum Einsatz. Ihr Arzt wird sie anordnen, wenn ein konkreter Verdacht besteht.
Typische Indikationen sind:
- Verdacht auf einen Bandscheibenvorfall.
- Neurologische Ausfallerscheinungen wie Lähmungen oder Taubheit.
- Anhaltende Beschwerden über mehrere Wochen trotz Therapie.
- Schmerzen nach einem schweren Unfall oder Sturz.
Vorsicht ist bei Röntgenaufnahmen geboten. Sie bringen eine Strahlenbelastung mit sich und sollten nur bei triftigem Grund erfolgen, etwa zum Ausschluss von Brüchen.
Die entscheidende Botschaft lautet: Ein Bild allein ist keine Diagnose. Ein im MRT sichtbarer Bandscheibenvorfall muss nicht die Schmerzursache sein. Viele Patienten leben beschwerdefrei mit solchen Befunden.
„Die Kunst liegt in der Interpretation des Bildes im Kontext der klinischen Symptome des Patienten. Was wir sehen, muss zu dem passen, was der Patient fühlt.“
Die Diagnose setzt sich also immer aus Gespräch, körperlichem Befund und – falls nötig – bildgebenden Verfahren zusammen. Erst diese Kombination führt zu einer sicheren Einschätzung und einer maßgeschneiderten Therapie für Ihren Bereich.
Erste-Hilfe-Maßnahmen: Was tun im Akutfall?
Akute Beschwerden im Rücken erfordern schnelles, aber überlegtes Handeln. Wir verstehen, dass Sie in dieser Situation nach sofort wirksamen Lösungen suchen.
Die richtigen Maßnahmen in den ersten Stunden können den Heilungsverlauf deutlich verkürzen. Sie helfen, den Teufelskreis aus Schmerz und Verspannung zu durchbrechen.
Wir zeigen Ihnen konkrete Schritte für verschiedene Akutsituationen. Diese basieren auf medizinischen Erkenntnissen und langjähriger Erfahrung.
Bei Hexenschuss: Wärme und vorsichtige Bewegung
Bei dieser akuten Blockade ist Wärme Ihr bester Freund. Sie lockert die verkrampfte Muskulatur und fördert die Durchblutung.
Nutzen Sie ein Kirschkernkissen oder eine Wärmflasche. Auch ein warmes Bad kann wohltuend wirken. Legen Sie die Wärmequelle für 15-20 Minuten auf die schmerzende Stelle.
Vermeiden Sie strikte Bettruhe. Ihr Rücken braucht jetzt sanfte Bewegung. Stehen Sie langsam auf und gehen Sie vorsichtig im Zimmer umher.
Leichte Pendelbewegungen des Beckens im Stehen können die Blockade lösen. Hören Sie auf Ihren Körper und bleiben Sie im schmerzfreien Bereich.
Bei Ischias: Kälte oder Wärme?
Diese Entscheidung hängt vom Charakter Ihrer Schmerzen ab. Bei akut stechenden, entzündlichen Beschwerden wirkt Kälte oft besser.
Ein Coolpack, in ein Handtuch gewickelt, kann abschwellend wirken. Legen Sie es für maximal 15 Minuten auf die schmerzende Stelle. Wiederholen Sie dies alle 2-3 Stunden.
Bei dumpfen, muskulär bedingten Neuralgien kann Wärme entspannend sein. Probieren Sie aus, was Ihnen persönlich Linderung bringt. Ihr Körpergefühl ist hier ein guter Ratgeber.
Die richtige Lagerung entlastet
Eine entlastende Position kann akute Schmerzen sofort lindern. Die Stufenlagerung ist hierfür ideal geeignet.
Legen Sie sich auf den Rücken auf den Boden oder Ihr Bett. Platzieren Sie Ihre Unterschenkel im rechten Winkel auf einem Stuhl oder mehreren Kissen.
Diese Haltung entlastet die Lendenwirbelsäule deutlich. Der Druck auf Bandscheiben und Nerven wird reduziert. Verweilen Sie für 10-15 Minuten in dieser Position.
Schmerzmittel als kurzfristige Hilfe
Entzündungshemmende Medikamente wie Ibuprofen oder Diclofenac können den akuten Schmerz durchbrechen. Sie wirken sowohl als Tablette als auch lokal als Gel.
Diese Mittel sind eine kurzfristige Unterstützung. Sie sollen Ihnen ermöglichen, sich wieder schmerzfreier zu bewegen. So unterbrechen Sie den Kreislauf aus Schmerz und Verspannung.
Besprechen Sie die Einnahme immer mit Ihrem Arzt oder Apotheker. Achten Sie auf die empfohlene Dosierung und Dauer.
| Akutsituation | Erste Maßnahme | Dauer & Häufigkeit | Wichtiger Hinweis |
|---|---|---|---|
| Plötzliche Blockade (Hexenschuss) | Wärmeanwendung + vorsichtiges Gehen | Wärme: 15-20 Min., Bewegung: alle 2-3 Std. | Vermeiden Sie komplettes Liegen, Muskeln brauchen Aktivität |
| Akut entzündliche Nervenreizung | Kältepack (in Handtuch gewickelt) | Max. 15 Min., Pause von 2-3 Std. dazwischen | Direkter Hautkontakt mit Eis vermeiden, Erfrierungsgefahr |
| Dumpfe, muskuläre Beschwerden | Wärmeanwendung + entlastende Lagerung | Wärme: 20 Min., Lagerung: 10-15 Min. mehrmals täglich | Auf eigene Körperwahrnehmung achten |
| Starke Schmerzen mit Bewegungseinschränkung | Entlastungslagerung + ggf. Schmerzmittel | Lagerung nach Bedarf, Medikamente nach ärztlicher Anweisung | Schmerzmittel ermöglichen erst die wichtigen Bewegungen |
Diese Erste-Hilfe-Maßnahmen bilden die Basis Ihrer akuten Behandlung. Sie sollten spürbare Linderung innerhalb der ersten Tagen bringen.
Beobachten Sie Ihren Körper genau. Die intensivsten Schmerzen sollten nach 3-4 Tagen deutlich nachlassen. Halten sie länger als eine Woche unvermindert an, ist ein Arztbesuch notwendig.
Denken Sie daran: Aktive Bewältigung ist besser als passive Schonung. Ihr Rücken dankt es Ihnen mit schnellerer Erholung.
Behandlungsmöglichkeiten und Therapieansätze
Ein maßgeschneiderter Therapieplan bildet das Fundament für Ihre Genesung. Die moderne Behandlung setzt dort an, wo Ihre Beschwerden entstehen. Sie berücksichtigt Ihre individuelle Ursache und Ihre persönlichen Lebensumstände.
Wir zeigen Ihnen das gesamte Spektrum wirksamer Ansätze. Von konservativen Methoden bis zu unterstützenden Hausmitteln. Sie erhalten klare Informationen, um gemeinsam mit Ihrem Arzt die beste Therapie zu finden.
Konservative Therapie: Die Basis der Behandlung
Die gute Nachricht zuerst: Über 90 Prozent aller Fällen lassen sich erfolgreich ohne chirurgischen Eingriff behandeln. Die konservative Therapie ist daher stets der erste und wichtigste Schritt. Sie zielt darauf ab, Schmerzen zu lindern und die natürliche Heilung zu unterstützen.
Medikamentöse Schmerztherapie
Schmerzstillende Medikamente durchbrechen den Teufelskreis aus Schmerz und Verspannung. Sie ermöglichen Ihnen erst die wichtigen Bewegungen. Für die Akutphase kommen häufig nicht-steroidale Antirheumatika wie Ibuprofen zum Einsatz.
Diese wirken gleichzeitig schmerzlindernd und entzündungshemmend. Bei starken neuralgischen Beschwerden kann Ihr Arzt auch stärkere Präparate verordnen. Manchmal ist eine gezielte Infiltration an die Nervenwurzel sinnvoll.
Eine solche Spritze bringt das Medikament direkt an den gereizten Nerven. Sie unterbricht die Schmerzspirale effektiv. Diese Maßnahme erfolgt immer unter strenger ärztlicher Kontrolle.
Physiotherapie und manuelle Therapie
Die Physiotherapie stärkt aktiv Ihren Rücken. Gezielte Übungen kräftigen die Rumpfmuskulatur und korrigieren Fehlhaltungen. Ein erfahrener Therapeut schult mit Ihnen auch alltägliche Bewegungsabläufe.
Die manuelle Therapie löst Blockaden in den Wirbelgelenken oder dem Iliosakralgelenk. Sanfte Techniken mobilisieren die Wirbelsäule. So stellt sich die natürliche Beweglichkeit wieder ein.
Triggerpunktmassagen entspannen verspannte Muskelstränge. Faszientechniken lösen verklebte Bindegewebsstrukturen. Diese ganzheitliche Behandlung betrachtet Ihren Körper als Einheit.
Bewährte Hausmittel zur Unterstützung
Neben der ärztlichen Behandlung können einfache Hausmittel den Heilungsprozess fördern. Sie sind leicht in den Alltag integrierbar. Wichtig ist die richtige Anwendung je nach Ursache Ihrer Beschwerden.
Wärmeanwendungen bei Verspannungen
Bei muskulär bedingten Problemen ist Wärme oft die beste Wahl. Sie lockert verkrampfte Muskeln und fördert die Durchblutung. Eine Rotlichtlampe spendet tiefenwirksame Wärme.
Fangopackungen oder warme Moorbäder entspannen nachhaltig. Auch ein Kirschkernkissen oder eine Wärmflasche helfen. Legen Sie die Wärmequelle für 15-20 Minuten auf die betroffene Stelle.
Diese Methoden eignen sich besonders bei rein muskulären Verspannungen. Sie können die Beschwerden eines akuten Hexenschusses lindern.
Kälteanwendungen bei Entzündungen
Bei akut entzündlichen Prozessen wirkt Kälte oft besser. Sie hat einen abschwellenden und schmerzlindernden Effekt. Verwenden Sie immer ein Coolpack oder Eiskompressen.
Wickeln Sie die Kältequelle stets in ein dünnes Handtuch ein. So vermeiden Sie Erfrierungen der Haut. Die Anwendungsdauer sollte maximal 15-20 Minuten betreten.
Machen Sie dann eine Pause von mindestens zwei Stunden. Diese Methode hilft bei akuten neuralgischen Schmerzen. Sie reduziert die Entzündung rund um den gereizten Nerv.
Wann kommt eine Operation infrage?
Ein chirurgischer Eingriff ist immer die letzte Option. Er wird nur bei klaren medizinischen Indikationen erwogen. Die Entscheidung dafür fällt nach sorgfältiger Abwägung aller Alternativen.
Absolute Notfallindikationen erfordern sofortiges Handeln. Das Cauda-equina-Syndrom mit Blasen- oder Mastdarmstörungen ist ein solcher Fall. Hier muss innerhalb weniger Stunden operiert werden.
Weitere Gründe für eine Operation sind anhaltende, therapieresistente Lähmungen. Eine Fußheberschwäche, die sich nicht bessert, kann ein solcher Grund sein. Auch unerträgliche Schmerzen über mehrere Monate trotz konservativer Therapie werden bedacht.
Bei einem persistierenden Bandscheibenvorfall mit massivem Druck auf die Nerven kann ein Eingriff notwendig werden. Moderne mikrochirurgische Verfahren sind dabei schonend. Die Erholungszeit hat sich deutlich verkürzt.
Für die allermeisten Patienten bleibt die konservative Behandlung jedoch erfolgreich. Sie bildet die solide Basis für langfristige Beschwerdefreiheit.
| Therapieform | Hauptziel | Typische Anwendungen | Besonders geeignet bei |
|---|---|---|---|
| Medikamentöse Therapie | Akute Schmerzlinderung, Entzündungshemmung | NSAR (Ibuprofen), gezielte Infiltrationen | Akuten neuralgischen Schmerzen, starken Entzündungen |
| Physiotherapie | Muskelkraft aufbauen, Haltung korrigieren | Gezielte Kräftigungsübungen, Bewegungsschulung | Chronischen Beschwerden, muskulären Dysbalancen |
| Manuelle Therapie | Blockaden lösen, Beweglichkeit wiederherstellen | Gelenkmobilisation, Faszientechniken | Akuten Gelenkblockaden, eingeschränkter Mobilität |
| Wärmeanwendungen | Muskulatur entspannen, Durchblutung fördern | Rotlicht, Fangopackungen, Moorbäder | Muskulären Verspannungen, chronischen Verhärtungen |
| Kälteanwendungen | Entzündung hemmen, Schwellung reduzieren | Coolpacks (mit Tuch), Eiskompressen | Akuten entzündlichen Prozessen, neuralgischen Schüben |
| Operative Verfahren | Druck von Nerven nehmen, Strukturen stabilisieren | Mikrochirurgische Bandscheiben-OP, Stabilisation | Therapieresistenten Lähmungen, Notfallindikationen |
Ihr persönlicher Therapieplan sollte immer mehrere Säulen umfassen. Die Kombination aus Medikamenten, aktiven Übungen und unterstützenden Maßnahmen ist am erfolgreichsten. Besprechen Sie alle Optionen ausführlich mit Ihrem behandelnden Arzt.
Für viele Patienten ist bereits die Gewissheit beruhigend: Die überwiegende Mehrheit der Fällen heilt mit konservativen Methoden vollständig aus. Sie können also zuversichtlich in Ihre Behandlung starten.
Übungen und Prävention: Dem Schmerz vorbeugen
Aktive Prävention ist der Schlüssel zu einem gesunden, belastbaren Rücken. Nach überstandenen akuten Beschwerden geht es darum, Ihren Körper nachhaltig zu stärken. Wir zeigen Ihnen praktische Wege, wie Sie zukünftigen Problemen effektiv vorbeugen können.
Diese Maßnahmen basieren auf wissenschaftlichen Erkenntnissen. Sie zielen darauf ab, Ihre Wirbelsäule und Muskulatur widerstandsfähiger zu machen. So schaffen Sie eine stabile Basis für Ihren Alltag.
Rückengerechte Haltung im Alltag
Ihre täglichen Gewohnheiten prägen die Gesundheit Ihres Rückens entscheidend. Eine schonende Haltung entlastet die Strukturen Ihrer Wirbelsäule. Wir geben Ihnen konkrete Tipps für verschiedene Situationen.
Beim Heben schwerer Gegenstände ist die Technik entscheidend. Gehen Sie in die Knie und halten Sie den Rücken gerade. Heben Sie die Last nah am Körper und nutzen Sie die Kraft Ihrer Beine.
Am Arbeitsplatz unterstützt eine ergonomische Sitzposition Ihre Wirbelsäule. Stellen Sie Ihren Stuhl so ein, dass Ihre Hüfte höher als die Knie positioniert ist. Eine Lordosestütze im unteren Rückenbereich hilft, die natürliche Krümmung zu erhalten.
Dynamisches Sitzen beugt einseitiger Belastung vor. Wechseln Sie regelmäßig Ihre Sitzposition. Stehen Sie mindestens alle 30 Minuten kurz auf und gehen Sie ein paar Schritte.
Gezielte Kräftigungs- und Dehnübungen
Regelmäßige Übungen stärken die tiefe Rumpfmuskulatur. Besonders der Musculus transversus abdominis wirkt wie ein natürliches Korsett. Er stabilisiert Ihre Lendenwirbelsäule von innen heraus.
Beginnen Sie sanft mit der Katze-Kuh-Bewegung. Im Vierfüßlerstand wechseln Sie zwischen einem runden und einem hohlen Rücken. Diese Mobilisation lockert die gesamte Wirbelsäule.
Die Rumpfbeuge im Sitzen dehnt die hintere Oberschenkelmuskulatur. Setzen Sie sich auf den Boden und strecken Sie die Beine aus. Beugen Sie sich mit geradem Rücken langsam nach vorne.
Eine Dehnung der Gesäßmuskulatur entlastet häufig verspannte Bereiche. Legen Sie sich auf den Rücken und ziehen Sie ein angewinkeltes Bein zur Brust. Halten Sie die Position für 20-30 Sekunden.
Wichtig ist eine regelmäßige, sanfte Praxis. Vermeiden Sie übertriebenen Ehrgeiz. Hören Sie auf die Signale Ihres Körpers und bleiben Sie im schmerzfreien Bereich.
Bewegung als beste Medizin für die Bandscheiben
Ihre Bandscheiben leben buchstäblich von regelmäßiger Bewegung. Sie funktionieren nach dem Schwamm-Prinzip. Bei Belastung werden sie ausgepresst, bei Entlastung saugen sie Nährstoffe auf.
Chronischer Bewegungsmangel ist Gift für dieses System. Die Scheiben trocknen aus und verlieren an Elastizität. Gelenkschonende Aktivitäten halten sie dagegen gesund und geschmeidig.
Walking, Schwimmen oder Radfahren eignen sich ideal. Diese Sportarten kurbeln den Stoffwechsel Ihrer Bandscheiben an. Sie fördern die Nährstoffversorgung ohne extreme Stoßbelastungen.
In der Akutphase sollten Sie auf Joggen auf Asphalt verzichten. Zur allgemeinen Prävention ist es jedoch eine gute Wahl. Wählen Sie weichere Untergründe wie Waldboden oder Tartanbahn.
Stressmanagement und Entspannung
Psychische Anspannung überträgt sich direkt auf Ihre Muskulatur. Viele Menschen tragen ein „Stress-Kreuz“ mit sich herum. Bewusste Entspannungstechniken können diesen Kreislauf durchbrechen.
Die progressive Muskelrelaxation nach Jacobson ist eine bewährte Methode. Dabei spannen Sie verschiedene Muskelgruppen nacheinander an. Anschließend lassen Sie die Spannung bewusst wieder los.
Autogenes Training nutzt suggestive Formeln zur Entspannung. Achtsame Atemübungen beruhigen das Nervensystem innerhalb weniger Minuten. Integrieren Sie diese Techniken regelmäßig in Ihren Tagesablauf.
Planen Sie bewusste Pausen in Ihren Alltag ein. Schon fünf Minuten bewusster Atmung können Verspannungen lösen. Ihr Rücken wird es Ihnen danken.
| Präventionsbereich | Konkrete Maßnahme | Wirkung auf den Rücken | Empfohlene Häufigkeit |
|---|---|---|---|
| Haltung im Alltag | Rückengerechtes Heben (aus den Beinen) | Vermeidet akute Überlastung der Wirbelsäule | Bei jeder Hebetätigkeit |
| Ergonomie am Arbeitsplatz | Dynamisches Sitzen, häufiger Positionswechsel | Beugt einseitiger Belastung und Verspannungen vor | Alle 30 Minuten aufstehen |
| Kräftigungsübungen | Stärkung des M. transversus abdominis | Schafft innere Stabilität für die Lendenwirbelsäule | 2-3 mal pro Woche |
| Dehnübungen | Dehnung von Hüftbeugern und Oberschenkelrückseite | Verbessert Beweglichkeit, entlastet Beckenstellung | Täglich, besonders nach langem Sitzen |
| Ausdauerbewegung | Walking, Schwimmen, Radfahren | Fördert Stoffwechsel der Bandscheiben, stärkt Herz-Kreislauf | Mindestens 150 Minuten pro Woche |
| Stressmanagement | Progressive Muskelrelaxation, Atemübungen | Reduziert muskuläre Grundspannung, löst „Stress-Kreuz“ | Täglich 5-10 Minuten |
Diese vorbeugenden Maßnahmen bilden ein starkes Fundament. Sie reduzieren das Risiko für erneute Rückenschmerzen deutlich. Bauen Sie die Elemente schrittweise in Ihre Routine ein.
Beginnen Sie mit einer Sache, die Ihnen leicht fällt. Vielleicht ist es das dynamische Sitzen am Arbeitsplatz. Oder ein kurzer Abendspaziergang zur Entspannung.
Konsistenz ist wichtiger als Perfektion. Schon kleine, regelmäßige Veränderungen bringen große Wirkung. Ihr Rücken wird belastbarer und widerstandsfähiger.
Sie haben jetzt wertvolle Werkzeuge für Ihre langfristige Rückengesundheit. Nutzen Sie sie, um aktiv für Ihr Wohlbefinden zu sorgen. Ein schmerzfreier Alltag ist damit in greifbare Nähe gerückt.
Wann Sie unbedingt einen Arzt aufsuchen sollten
Ihr Körper sendet klare Warnsignale, die Sie nicht ignorieren sollten. Die meisten Rückenschmerzen bessern sich mit einfachen Selbsthilfe-Maßnahmen. Doch manchmal deuten Beschwerden auf ernstere Probleme hin.
Wir möchten Ihnen Sicherheit geben. Dieser Abschnitt zeigt Ihnen eindeutige Alarmzeichen. Sie lernen, wann professionelle Hilfe notwendig ist.
Bestimmte Symptome erfordern sofortiges Handeln. Sie sollten dann direkt einen Arzt oder die Notaufnahme kontaktieren. Diese „Red Flags“ sind medizinische Warnhinweise.
Zu den dringenden Alarmzeichen gehören:
- Neu aufgetretene Lähmungen: Plötzliche Schwäche im Bein oder Fuß. Sie können den Fuß nicht mehr anheben.
- Sattelblockade: Taubheitsgefühl im Genital- oder Analbereich. Dies betrifft die Sitzfläche.
- Blasen- oder Darmstörungen: Verlust der Kontrolle über Blase oder Darm. Inkontinenz oder Unfähigkeit zu urinieren.
Das letzte Symptom weist auf ein Cauda-equina-Syndrom hin. Hierbei handelt es sich um einen neurologischen Notfall. Der Druck auf die Nervenwurzeln muss sofort gelöst werden.
Ein Bandscheibenvorfall kann diese Folge haben. Nur eine schnelle Operation kann dann dauerhafte Schäden verhindern. Zeit ist hier der entscheidende Faktor.
„Bei Lähmungserscheinungen oder Störungen der Blasenfunktion zählt jede Stunde. Ein sofortiger Arztbesuch kann langfristige Folgen verhindern.“
Weitere Gründe für eine zeitnahe ärztliche Abklärung sind vielfältig. Schmerzen, die auch in Ruhe und nachts unvermindert stark sind, bedürfen der Untersuchung. Ungewollter Gewichtsverlust zusammen mit den Beschwerden ist ein Warnsignal.
Fieber oder Schüttelfrost in Verbindung mit Rückenschmerzen deuten auf eine Entzündung oder Infektion hin. Auch hier ist medizinischer Rat essenziell. Ihr Arzt kann die Ursache genau bestimmen.
Ein vorangegangener Unfall oder Sturz erfordert immer eine Abklärung. Mögliche Frakturen der Wirbelsäule müssen ausgeschlossen werden. Besonders im höheren Alter ist Vorsicht geboten.
Bekannte Vorerkrankungen wie Osteoporose, Krebs oder Rheuma verändern die Situation. Bei entsprechendem Verdacht sollten Sie nicht zögern. Eine gezielte Diagnostik bringt Klarheit.
| Alarmzeichen (Red Flag) | Mögliche Ursache | Erforderliche Handlung |
|---|---|---|
| Lähmung in den Beinen | Starke Nervenkompression, Bandscheibenvorfall | Sofortige Vorstellung in Notaufnahme |
| Taubheit im Genitalbereich | Cauda-equina-Syndrom | Notarzt rufen (112) |
| Blasen-/Darmstörungen | Neurologischer Notfall | Unverzügliche ärztliche Behandlung |
| Schmerzen nach Unfall | Mögliche Wirbelfraktur | Röntgen/MRT zur Abklärung |
| Fieber mit Rückenschmerzen | Infektion (Spondylodiszitis) | Stationäre Behandlung oft nötig |
| Ungewollter Gewichtsverlust | Systemische Erkrankung | Umfassende Diagnostik erforderlich |
Doch nicht nur akute Notfälle erfordern Handeln. Auch bei persistierenden Beschwerden ist Rat sinnvoll. Halten die Schmerzen trotz Selbsthilfe nach 3-4 Tagen unvermindert an, sollten Sie reagieren.
Eine Verschlimmerung trotz eigener Maßnahmen ist ein klares Signal. Ihr Körper zeigt Ihnen, dass die gewählte Strategie nicht ausreicht. Professionelle Unterstützung kann dann den Heilungsweg verkürzen.
Für wiederkehrende oder chronische Probleme gilt besondere Aufmerksamkeit. Hier hilft eine fundierte ärztliche Abklärung. Sie ermöglicht einen individuellen Therapieplan.
Moderne Diagnoseverfahren finden die genaue Ursache. Basierend darauf entwickelt Ihr Arzt mit Ihnen einen maßgeschneiderten Behandlungsweg. Dies gibt Ihnen Kontrolle über Ihre Gesundheit zurück.
Wir empfehlen bei Unsicherheit immer den ärztlichen Rat. Besser einmal zu früh nachfragen, als ein wichtiges Signal zu übersehen. Auch bei leichteren Verläufen kann professionelle den richtigen Übungsplan für Sie finden.
Ihre Sicherheit steht für uns an erster Stelle. Mit diesem Wissen können Sie entscheiden, wann Selbsthilfe genügt und wann Expertise gefragt ist. So schützen Sie aktiv Ihre langfristige Rückengesundheit.
Fazit: Der Weg zu einem schmerzfreieren Rücken
Mit diesem Wissen ausgestattet, können Sie nun aktiv für Ihre Rückengesundheit sorgen. Der entscheidende Unterschied zwischen Ischias und Hexenschuss ist klar: lokaler Muskelkrampf versus ausstrahlender Nervenschmerz.
Dieses Verständnis ist der Schlüssel zur richtigen Behandlung. Die meisten akuten Rückenschmerzen bessern sich mit Bewegung, Wärme oder Kälte innerhalb weniger Zeit.
Integrieren Sie die vorgestellten Übungen in Ihren Alltag. So stärken Sie Ihre Wirbelsäule nachhaltig. Der Weg zur Besserung erfordert Geduld und Ihre aktive Mitarbeit.
Denken Sie an die Alarmzeichen, die professionelle Hilfe erfordern. Mit dem richtigen Wissen gewinnen Sie Kontrolle über Ihre Beschwerden zurück.
Ihr Rücken ist belastbar und regenerationsfähig. Mit Achtsamkeit und gezielter Therapie tragen Sie zu einem schmerzfreieren Leben bei. Vielen Dank, dass Sie diesen Leitfaden für Ihre Gesundheit nutzen.
FAQ
Kann ich selbst unterscheiden, ob ich einen Hexenschuss oder Ischias habe?
Ja, ein wichtiger Hinweis ist die Schmerzausstrahlung. Ein Hexenschuss bleibt meist im unteren Rücken lokalisiert und fühlt sich wie ein stechender, blockierender Schmerz an. Bei einer Ischialgie strahlt der Nervenschmerz typischerweise über das Gesäß bis ins Bein aus, oft begleitet von Kribbeln oder Taubheit.
Welche Position lindert die akuten Schmerzen am besten?
A> Das hängt von der Ursache ab. Bei einem akuten Hexenschuss kann die Stufenlagerung (Rückenlage, Beine im 90-Grad-Winkel auf einem Stuhl oder Kissen) entlasten. Bei einer Ischialgie finden viele Patienten eine seitliche Liegeposition mit angezogenen Beinen angenehmer. Probieren Sie vorsichtig aus, was Ihnen guttut.
Sind Wärme oder Kälte besser für die Behandlung?
Bei einem rein muskulär bedingten Hexenschuss ist Wärme oft hilfreich, um die verspannte Muskulatur zu lockern. Liegt eine entzündliche Reizung des Ischiasnervs vor, kann Kälte in den ersten 48 Stunden die Entzündung hemmen. Hören Sie auf Ihren Körper – was als angenehm empfunden wird, ist meist die richtige Wahl.
Wie lange dauert es typischerweise, bis die Beschwerden abklingen?
Ein unkomplizierter Hexenschuss bessert sich oft innerhalb weniger Tage bis zwei Wochen mit Bewegung und leichten Übungen. Eine Ischialgie kann ohne Behandlung mehrere Wochen anhalten. Mit einer gezielten Therapie, die die Ursache angeht, lassen sich die Heilungsprozesse jedoch deutlich beschleunigen.
Wann muss ich mit einem Bandscheibenvorfall rechnen?
Nicht jeder ausstrahlende Schmerz bedeutet einen Vorfall. Häufig ist nur eine leichte Vorwölbung der Bandscheibe oder eine Muskelverspannung die Ursache. Ein Arztbesuch ist jedoch dringend ratsam, wenn starke Schmerzen ins Bein ausstrahlen, Lähmungserscheinungen auftreten oder Blasen-/Darmfunktionsstörungen vorliegen.
Kann ich mit gezielten Übungen einem erneuten Schub vorbeugen?
Absolut. Regelmäßige, rückengerechte Bewegung ist die beste Prävention. Gezielte Kräftigungsübungen für die tiefe Rumpfmuskulatur und Dehnungen für die Gesäß- und Beinmuskulatur stabilisieren die Wirbelsäule und entlasten die Bandscheiben. Ein konsequentes Training beugt effektiv neuen Schmerzepisoden vor.