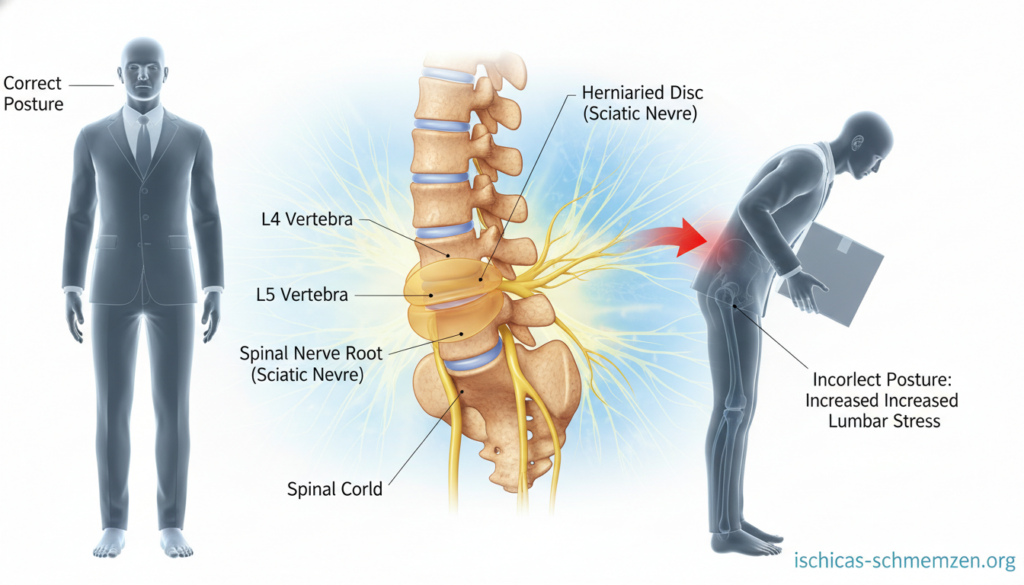
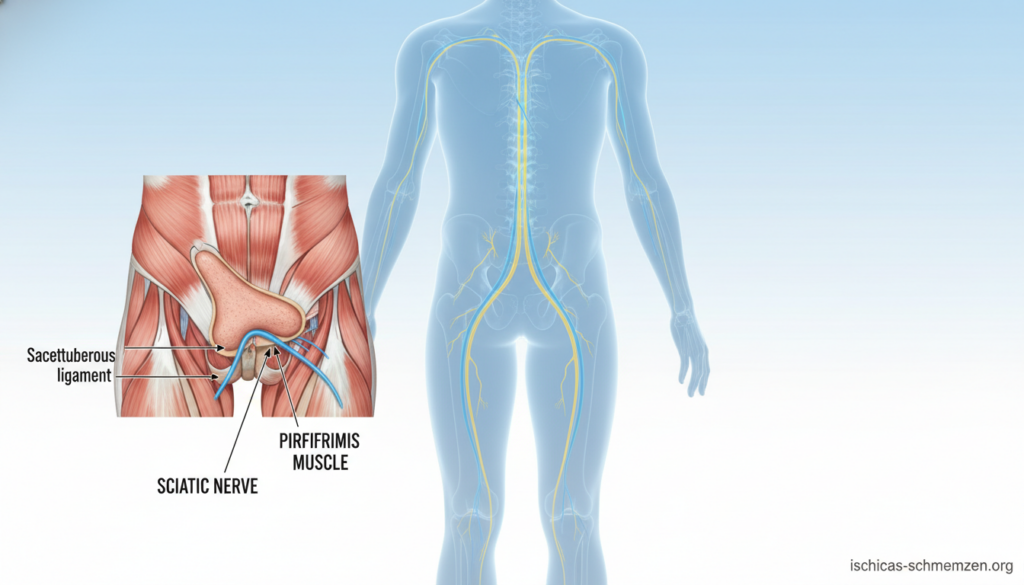
Sie fragen sich, ob Ihre quälenden Schmerzen im unteren Rücken und Bein auf einen gereizten Ischiasnerv oder ein Problem der Lendenwirbelsäule zurückzuführen sind? Wenn Sie das kennen, sind Sie nicht allein. Dieses häufige Dilemma verwirrt viele Betroffene.
Die Unterscheidung ist für die richtige Behandlung entscheidend. Reine Wärmeanwendungen oder Massagen greifen oft nicht an die Wurzel. Wir bieten Ihnen eine klare, wissenschaftlich fundierte Anleitung.
Die Suche nach der Ursache Ihrer Beschwerden kann frustrierend sein. Wir begleiten Sie Schritt für Schritt. Von den Grundlagen über den Symptomvergleich bis zu konkreten Handlungsempfehlungen.
Mit diesem Wissen können Sie besser mit Ihrem Arzt kommunizieren. Sie verstehen Ihren Körper und ergreifen effektive Selbsthilfe-Maßnahmen. Lassen Sie uns gemeinsam herausfinden, was hinter Ihren Beschwerden steckt.
Gezielte Bewegung ist oft der Schlüssel zur Linderung. Entdecken Sie in unserem Artikel sieben gezielte Übungen bei Ischiasschmerzen, die Mobilisation und Entlastung fördern.
Das Wichtigste in Kürze
- Die Unterscheidung zwischen Ischias- und LWS-bedingten Schmerzen ist für eine wirksame Therapie essenziell.
- Die Symptome können sich stark ähneln, was die Selbstdiagnose schwierig macht.
- Eine genaue Ursachenklärung bildet die Basis für gezielte Übungen und Maßnahmen.
- Wissenschaftlich fundiertes Wissen ermöglicht eine bessere Kommunikation mit dem behandelnden Arzt.
- Strukturierte Selbsthilfe-Strategien können den Heilungsprozess aktiv unterstützen.
- Bewegung spielt eine zentrale Rolle in der konservativen Behandlung von Rückenschmerzen.
- Bei akuten oder stärker werdenden Schmerzen sollte immer ärztlicher Rat eingeholt werden.
1. Einleitung: Das Rätsel um Schmerzen im unteren Rücken
Die Statistik spricht eine klare Sprache: Rückenschmerzen sind eine wahre Volkskrankheit. Die meisten Erwachsenen in Deutschland leiden mindestens einmal pro Jahr unter Schmerzen im unteren Rücken.
Die Gründe für diese Beschwerden sind vielfältig. Bewegungsmangel, langes Sitzen, Übergewicht, aber auch Stress und Sorgen können Auslöser sein. Diese Komplexität macht die Suche nach der genauen Ursachen oft schwierig.
Viele Betroffene durchlaufen eine wahre Odyssee. Die Unsicherheit, woher der Schmerz genau kommt, ist belastend. Ihre Verwirrung ist absolut verständlich.
Die Schmerzforschung bestätigt, dass diese Erfahrung nicht nur körperlich ist. Dr. Ursula Marschall bringt es auf den Punkt:
„Wir wissen seit Langem aus der Schmerzforschung, dass der Schmerz sich nicht nur körperlich, sondern auch auf einer seelischen Ebene abspielt.“
Genau deshalb ist die richtige Einordnung Ihrer Beschwerden so entscheidend. Ob der Schmerz hauptsächlich im Bein ausstrahlt oder im Kreuz lokal bleibt, lenkt den gesamten Behandlungsweg.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Oft findet sich keine eindeutige anatomische Ursache wie ein Bandscheibenvorfall. Mediziner sprechen dann von „unspezifischen“ Rückenschmerzen. Das bedeutet nicht, dass der Schmerz nicht real ist, sondern dass die genaue Störung in der Wirbelsäule schwer zu lokalisieren ist.
Die gute Nachricht: Auch bei komplexen Ursachen gibt es wirksame Wege zur Linderung. Die Unterscheidung zwischen einer Irritation des Ischiasnervs und anderen LWS-Problemen ist der erste Schritt. In den folgenden Kapiteln bringen wir systematisch Klarheit in dieses Rätsel.
2. Grundwissen: Was ist der Ischiasnerv und was ist die LWS?
Hinter den Symptomen im unteren Rücken und Bein stehen zwei Schlüsselstrukturen: der Ischiasnerv und die Lendenwirbelsäule. Ein klares Verständnis ihres Aufbaus und ihrer Funktion ist die Basis. Es hilft Ihnen, die Ursache Ihrer Beschwerden zu begreifen.
Wir erklären Ihnen die Anatomie einfach und bildhaft. So können Sie nachvollziehen, wie Schmerzen entstehen und wohin sie ausstrahlen.
2.1 Der Ischiasnerv: Der längste Nerv des Körpers
Der Ischiasnerv (Nervus ischiadicus) ist der dickste und längste Nerv in Ihrem Körper. Sein Durchmesser ist etwa so groß wie Ihr kleiner Finger. Diese beeindruckende Größe erklärt, warum Reizungen so starke Schmerzen verursachen können.
Sein Weg beginnt tief im Rücken. Der Nerv verlässt den Wirbelkanal im Bereich der Lendenwirbelsäule und des Kreuzbeins. Von dort zieht er über das Gesäß und die komplette Hinterseite Ihres Oberschenkels bis in die Kniekehle.
Dort teilt er sich in weitere Äste auf, die bis zum Fuß reichen. Der Ischiasnerv besteht aus mehreren Nervenwurzeln. Diese entspringen aus den unteren Lendenwirbeln (L4/L5) und den oberen Kreuzbeinsegmenten (S1-S3).
Was macht dieser Nerv so wichtig? Er ist eine Art Datenautobahn. Er leitet motorische Befehle zu den Beinmuskeln und sensible Informationen wie Berührung oder Schmerz zurück zum Gehirn.
2.2 Die Lendenwirbelsäule (LWS): Das belastete Zentrum
Die Lendenwirbelsäule (LWS) bildet das bewegliche Zentrum Ihres Rückens. Sie besteht aus fünf kräftigen Wirbeln, bezeichnet als L1 bis L5. Dieser Abschnitt trägt den Großteil Ihres Körpergewichts.
Zwischen den Wirbelkörpern liegen die Bandscheiben. Sie wirken als Stoßdämpfer. Bei jeder Bewegung federn sie Druck und Stöße ab. Gleichzeitig ermöglichen sie die Beweglichkeit der gesamten Wirbelsäule.
Genau hier liegt der entscheidende Zusammenhang. Die Nervenwurzel des Ischiasnervs tritt zwischen den Lendenwirbeln aus dem Rückenmarkkanal aus. Ein Problem in der LWS, wie ein vorstehender Bandscheibenkern, kann daher direkt auf diese empfindlichen Nerven drücken.
Das Wissen um diese enge Nachbarschaft ist zentral. Es erklärt, warum Beschwerden in der LWS so häufig in das Bein ausstrahlen.
| Merkmal | Der Ischiasnerv | Die Lendenwirbelsäule (LWS) |
|---|---|---|
| Funktion | Datenleitung: Steuert Beinmuskeln, übermittelt Gefühle. | Stütz- und Bewegungsapparat: Trägt Gewicht, ermöglicht Bewegung. |
| Aufbau | Einzelner Nerv aus mehreren Nervenwurzeln (L4-S3). | Fünf Wirbel (L1-L5) mit dazwischenliegenden Bandscheiben. |
| Häufige Probleme | Reizung oder Kompression (Ischialgie). | Verschleiß, Blockaden, Bandscheibenvorwölbungen. |
| Typischer Schmerz | Scharf, brennend, elektrisierend; strahlend ins Bein. | Dumpf, stechend, oft lokal im Kreuz; kann ausstrahlen. |
| Zusammenhang | Probleme in der LWS (z.B. an den Bandscheiben) sind eine Hauptursache für eine Reizung des Ischiasnervs. | |
Dieses Grundwissen hilft Ihnen, die folgenden Kapitel besser zu verstehen. Sie erkennen nun, warum die Unterscheidung der Symptome so wichtig für Ihre Behandlung ist.
3. Ischias oder LWS-Problem: Der direkte Symptom-Vergleich
Der Weg zur richtigen Behandlung beginnt mit dem genauen Erkennen Ihrer spezifischen Schmerzmerkmale. Die Unterscheidung fällt vielen schwer, da sich die Symptome teilweise überlappen.
Wir führen Sie durch einen detaillierten Vergleich. So lernen Sie, die Signale Ihres Körpers besser zu deuten.
3.1 Typische Ischias-Symptome (Ischialgie)
Bei einer Reizung des längsten Nervs entstehen besondere Schmerzen. Mediziner sprechen von neuropathischen Beschwerden.
Das bedeutet: Der Schmerz geht direkt vom Nerv selbst aus. Patienten beschreiben ihn oft als elektrisierenden Schlag.
Der charakteristische Verlauf ist eindeutig. Die Beschwerden beginnen im unteren Rücken. Von dort strahlen sie ins Gesäß aus.
Der Weg führt weiter die Hinterseite des Oberschenkels hinab. Über die Wade erreichen sie schließlich den Fußaußenrand.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Begleitet wird dieser Schmerz oft von anderen Empfindungen. Kribbeln oder Taubheitsgefühle im betroffenen Bein sind häufig.
In stärkeren Fällen kann es zu Muskelschwäche kommen. Solche Lähmungserscheinungen erfordern besondere Aufmerksamkeit.
3.2 Typische Symptome bei LWS-Problemen (z.B. Lumbago)
Der sogenannte Hexenschuss trifft meist völlig unerwartet. Eine ruckartige Bewegung oder schweres Heben genügt oft.
Plötzlich durchfährt Sie ein stechender Schmerz im unteren Rücken. Die Bewegung ist schlagartig blockiert.
Im Gegensatz zur Nervenreizung bleibt der Schmerz hier lokal. Er strahlt typischerweise nicht ins Bein aus.
Die Ursache liegt meist in der Muskulatur. Verspannte oder verhärtete Rückenmuskeln verkrampfen sich.
Diese akute Blockade kann sehr schmerzhaft sein. Sie schränkt Ihre Bewegungsfreiheit erheblich ein.
| Merkmal | Ischias-Reizung (Ischialgie) | LWS-Problem (z.B. Lumbago) |
|---|---|---|
| Schmerzcharakter | Brennend, elektrisierend, neuropathisch | Stechend, dumpf, muskulär |
| Ausstrahlung | Klare Bahn: Rücken → Gesäß → Beinrückseite → Fuß | Meist lokal im Kreuz, keine Beinausstrahlung |
| Begleitsymptome | Kribbeln, Taubheit, Muskelschwäche möglich | Bewegungsblockade, Muskelverhärtung |
| Typische Auslöser | Bandscheibenprobleme, Einengungen | Ruckartige Bewegung, schweres Heben |
3.3 Alarmzeichen, die sofort zum Arzt führen sollten
Bestimmte Symptome erfordern sofortiges Handeln. Sie deuten auf ernste neurologische Probleme hin.
Plötzliche Lähmungen in beiden Beinen sind ein absolutes Warnsignal. Ebenso Taubheitsgefühle im Genitalbereich.
Störungen der Blasen- oder Darmfunktion sind besonders alarmierend. Sie können auf ein Kauda-Syndrom hinweisen.
Dieser neurologische Notfall muss umgehend behandelt werden. Bei diesen Alarmzeichen sollten Sie sofort ärztliche Hilfe suchen!
Zur besseren Selbsteinschätzung können Sie sich folgende Fragen stellen:
- Strahl mein Schmerz in eine klare Bahn bis zum Fuß aus?
- Spüre ich zusätzlich Kribbeln oder Taubheitsgefühle?
- Kam der Schmerz plötzlich nach einer bestimmten Bewegung?
- Kann ich mich überhaupt noch bewegen oder bin ich blockiert?
Diese systematische Beobachtung gibt Ihnen Sicherheit. Sie bildet die Grundlage für das nächste Gespräch mit Ihrem Arzt.
4. Mögliche Ursachen: Warum treten die Schmerzen auf?
Hinter jedem Schmerz im unteren Rücken verbirgt sich eine spezifische mechanische oder neurologische Störung. Die genaue Ursache zu identifizieren, ist fundamental für Ihre Behandlung. Nur so können Therapien gezielt ansetzen.
Wir unterscheiden zwischen neurogenen und muskuloskelettalen Ursachen. Die erste Gruppe betrifft direkt den Nerv. Die zweite betrifft Muskeln, Bänder und Gelenke.
4.1 Häufige Ursachen für eine Ischialgie
Eine Ischialgie entsteht durch eine Reizung oder Kompression des längsten Nervs. Dafür kommen mehrere Auslöser infrage. Die häufigsten liegen im Bereich der Wirbelsäule.
Der Bandscheibenvorfall ist der bekannteste Grund. Hier tritt gallertartiges Gewebe aus dem Kern der Bandscheibe aus. Dieses Material kann dann auf die empfindlichen Nervenwurzeln drücken.
Wichtig ist der Unterschied zwischen Vorwölbung und Vorfall. Bei einer Protrusion wölbt sich die Bandscheibe vor, bleibt aber intakt. Beim Prolaps durchbricht das Gewebe den Faserring.
Auch Veränderungen an den Wirbelkörpern selbst können Probleme verursachen. Dazu zählen verschiedene Erkrankungen.
- Wirbelblockaden: Eingeschränkte Beweglichkeit zwischen zwei Wirbeln.
- Wirbelgleiten (Spondylolisthesis): Ein Wirbel rutscht nach vorne über den darunterliegenden.
- Frakturen: Brüche durch Osteoporose oder Trauma.
- Entzündungen (Spondylodiszitis): Seltene, aber schmerzhafte Infektionen.
Muskuläre Ursachen sind ebenfalls relevant. Das Piriformis-Syndrom ist ein klassisches Beispiel. Ein verspannter Gesäßmuskel komprimiert hier den Nerv.
Weitere mechanische Gründe sollten bedacht werden:
- Einengung durch gut- oder bösartige Tumore.
- Postoperative Narbenbildung.
- Der wachsende Uterus während einer Schwangerschaft.
Systemische Erkrankungen können ebenfalls eine Rolle spielen. Diabetes mellitus kann zu Nervenschädigungen führen. Rheumatische Prozesse können Entzündungen an den Nervenwurzeln auslösen.
4.2 Häufige Ursachen für unspezifische LWS-Probleme
Nicht jeder Schmerz im Kreuz geht auf den Nerv zurück. Oft sind muskuläre Dysbalancen der Auslöser. Diese entstehen durch unseren modernen Lebensstil.
Muskelverspannungen sind die häufigste Ursache. Sie resultieren aus Fehlhaltungen am Arbeitsplatz. Stundenlanges Sitzen ohne Ausgleich schwächt die Rumpfmuskulatur.
Psychische Faktoren werden oft unterschätzt. Stress und seelische Belastung führen zu erhöhter Muskelspannung. Der Rücken wird zum Spiegel der Anspannung.
Degenerative Veränderungen sind ein natürlicher Prozess. Mit den Jahren nutzen sich die Bandscheiben ab. Sie verlieren an Höhe und Elastizität.
Die Wirbelgelenke unterliegen ebenfalls Verschleiß. Mediziner sprechen von Spondylarthrose. Diese Abnutzung kann lokal Schmerzen verursachen. Sie muss nicht zwangsläufig auf Nervenwurzeln drücken.
Ein akuter Hexenschuss (Lumbago) hat oft simple Auslöser. Eine ruckartige Drehbewegung genügt. Das Heben einer schweren Kiste in vorgebeugter Haltung ist typisch.
Ihr Körper sendet klare Signale. Die Art des Schmerzes gibt Hinweise auf seine Ursache. Ein brennender, ausstrahlender Schmerz deutet auf nervale Reizung hin. Ein dumpfer, lokaler Schmerz spricht eher für muskuläre Verspannung.
Dieses Wissen macht Sie zum kompetenten Gesprächspartner für Ihren Arzt. Sie können Ihre Symptome präziser beschreiben. Gemeinsam finden Sie den besten Weg zur Linderung.
5. Vom Verdacht zur Gewissheit: So wird die Diagnose gestellt
Die medizinische Abklärung Ihrer Kreuzschmerzen folgt einem bewährten, mehrstufigen Verfahren. Ihr Arzt geht dabei systematisch vor, um von einem ersten Verdacht zu einer sicheren Diagnose zu gelangen.
Dieser Prozess gibt Ihnen Sicherheit. Sie erfahren genau, was die Ursache Ihrer Beschwerden ist. Das ist die Basis für jede wirksame Behandlung.
5.1 Die ärztliche Anamnese und klinische Untersuchung
Jede fundierte Diagnose beginnt mit einem ausführlichen Gespräch. Ihr Hausarzt oder Orthopäde wird Sie zunächst zu Ihrer Krankheitsgeschichte befragen.
Diese Anamnese ist entscheidend. Der Arzt möchte wissen, seit wann die Schmerzen bestehen. Er fragt nach dem ersten Auftreten und dem genauen Charakter Ihrer Beschwerden.
Typische Fragen betreffen die Ausstrahlung in das Bein. Hatten Sie bereits ähnliche Beschwerden? Welche Maßnahmen haben Sie bisher ausprobiert?
Im Anschluss folgt die körperliche Untersuchung. Der Mediziner betrachtet zunächst Ihre Haltung und Wirbelsäulenstatik. Er tastet die Muskulatur und Wirbeldornfortsätze im Bereich der Lenden ab.
Die Überprüfung der Beweglichkeit ist ein weiterer Schritt. Können Sie sich nach vorne beugen? Wie weit ist die Seitwärtsneigung möglich?
Die neurologische Untersuchung testet die Funktion Ihrer Nervenwurzeln. Dazu gehören Reflexe an den Knien und Füßen. Auch die Muskelkraft und das Berührungsempfinden in beiden Beinen werden geprüft.
5.2 Wichtige klinische Tests (z.B. Lasègue-Zeichen)
Spezielle Provokationstests helfen, eine Nervenreizung nachzuweisen. Der bekannteste ist der Lasègue-Test, auch Ischiasdehnungstest genannt.
Bei diesem Verfahren liegen Sie auf dem Rücken. Der untersuchende Arzt hebt Ihr gestrecktes Bein langsam an.
Ein positiver Test liegt vor, wenn zwischen 30 und 70 Grad ein blitzartiger Schmerz einschießt. Dieser strahlt typischerweise von der Lendenwirbelsäule über das Gesäß in das angehobene Bein aus.
Dies deutet stark auf eine gereizte Nervenwurzel hin. Als Verfeinerung dient der Bragard-Test. Nach dem Ablassen des Beins wird der Fuß nach oben gedrückt.
So kann der Schmerz erneut provoziert werden. Weitere klinische Untersuchungen ergänzen das Bild.
Der Derbolowsky-Test prüft das Iliosakralgelenk. Vorbeugetest und Drehbewegungen zeigen Einschränkungen der gesamten Wirbelsäule auf.
5.3 Wann sind bildgebende Verfahren wie MRT sinnvoll?
Nicht jeder Rückenschmerz erfordert sofort ein MRT oder CT. Bildgebende Verfahren kommen bei spezifischen Indikationen zum Einsatz.
Ein klarer Verdacht auf einen Bandscheibenvorfall ist ein Grund. Auch nach einem Trauma oder bei neurologischen Ausfällen ist eine Bildgebung angezeigt.
Weitere Indikationen sind anhaltende Schmerzen trotz konservativer Therapie. Das gilt besonders, wenn Lähmungserscheinungen oder Taubheitsgefühle auftreten.
Dennoch ist ein kritischer Umgang mit diesen Bildern wichtig. Selbst ein „eindeutiger“ Befund liefert nicht immer die Erklärung für Ihre Beschwerden.
Viele Menschen haben sichtbare Veränderungen an der Wirbelsäule, ohne je Schmerzen zu haben. Die Bilder zeigen also nicht zwangsläufig die Ursache.
Sprechen Sie daher immer mit Ihrem Arzt, bevor ein bildgebendes Verfahren geplant wird. Klären Sie gemeinsam, welche Frage damit beantwortet werden soll.
Eine ganzheitliche Therapie berücksichtigt auch psychosoziale Faktoren. Anhaltende Ängste oder ein Vermeidungsverhalten können den Heilungsprozess beeinflussen. Unser Artikel über sieben weitere gezielte Übungen zeigt, wie aktive Bewegung Teil der Lösung sein kann.
| Diagnostischer Schritt | Ziel und Methode | Was wird dabei festgestellt? |
|---|---|---|
| Anamnese (Gespräch) | Erhebung der Krankengeschichte durch gezielte Fragen. | Schmerzcharakter, Beginn, Ausstrahlung, Vorerkrankungen, bisherige Maßnahmen. |
| Körperliche Untersuchung | Inspektion, Palpation, Überprüfung der Beweglichkeit. | Haltungsauffälligkeiten, Muskelverspannungen, Bewegungseinschränkungen, lokale Druckschmerzpunkte. |
| Neurologische Untersuchung | Test von Reflexen, Kraft, Sensibilität in den Beinen. | Funktion der Nervenwurzeln, Hinweise auf Kompression oder Reizung. |
| Klinische Provokationstests (z.B. Lasègue) | Gezielte Bewegungen zur Schmerzprovokation. | Nachweis einer Nervendehnungsreizung, typisch für radikuläre Schmerzen. |
| Bildgebende Verfahren (MRT/CT) | Darstellung der Wirbelsäulenanatomie bei spezifischer Indikation. | Strukturelle Veränderungen wie Bandscheibenvorfälle, Stenosen oder degenerative Veränderungen. |
Dieser strukturierte Weg führt Sie von der Unsicherheit zur Klarheit. Mit einer fundierten Diagnose können Sie und Ihr Arzt die optimale Therapie planen.
6. Erste Selbsthilfe: Was Sie sofort tun können
Wenn der Schmerz plötzlich zuschlägt, sind praktische Handlungsanleitungen Ihr bester Verbündeter. In den ersten Stunden entscheiden oft einfache Maßnahmen über den weiteren Verlauf Ihrer Beschwerden. Wir zeigen Ihnen bewährte Techniken, die sofort Entlastung bringen können.
Diese Soforthilfen ersetzen keine ärztliche Diagnose. Sie dienen der akuten Linderung und geben Ihnen Kontrolle zurück. So durchbrechen Sie den Teufelskreis aus Schmerz und Anspannung.
6.1 Die richtige Lagerung: Stufenlagerung bei akuten Schmerzen
Eine erste Linderung bei akuten Schmerzen lässt sich durch die Stufenlagerung erzielen. Diese einfache Position entlastet Ihre Lendenwirbelsäule spürbar. Sie entspannt auch die gereizten Nervenbahnen.
So führen Sie die Stufenlagerung korrekt durch:
- Legen Sie sich flach auf den Rücken.
- Positionieren Sie Ihre Unterschenkel im rechten Winkel.
- Stützen Sie diese auf einem Kissenstapel oder Stuhl ab.
- Entspannen Sie bewusst Ihre gesamte Muskulatur.
Die Wirkung ist wissenschaftlich erklärbar. Durch die Anhebung der Beine verringert sich der Druck auf die Nervenwurzeln. Die Wirbelsäule kann sich in eine neutrale Position entspannen.
Bleiben Sie für etwa 15-20 Minuten in dieser Haltung. Wiederholen Sie die Lagerung mehrmals täglich. Besonders in der Akutphase bringt sie deutliche Erleichterung.
6.2 Bewegung vs. Schonung: Die richtige Balance finden
Der natürliche Impuls bei starken Beschwerden ist Ruhe. Doch komplette Bettruhe ist meist kontraproduktiv. Ihr Rücken braucht sanfte Bewegung für den Heilungsprozess.
Das Paradoxon erklärt sich einfach. Absolute Schonung schwächt die stützende Muskulatur. Sie kann zu Versteifungen führen. Moderate Aktivität hingegen fördert die Durchblutung.
Für die Akutphase empfehlen wir diese Vorgehensweise:
- Gehen Sie langsam und kurze Strecken im Haus.
- Führen Sie vorsichtige Dehnungen im schmerzfreien Bereich durch.
- Vermeiden Sie ruckartige Drehbewegungen komplett.
- Hören Sie auf Ihren Körper und machen Sie Pausen.
Eine strukturierte Bewegungstherapie ist langfristig entscheidend. Integrieren Sie gezieltes Training in Ihren Alltag. Unsere Ischias-Übungen zeigen Ihnen den Weg zu schmerzfreier Aktivität.
6.3 Wärme oder Kälte? Was Ihrem Rücken jetzt guttut
Die Wahl zwischen Wärme und Kälte hängt von der Ursache Ihrer Schmerzen ab. Beide Anwendungen haben ihren spezifischen Wirkbereich. Eine falsche Wahl kann die Symptome verstärken.
Wärmeanwendung ist ideal bei muskulär bedingten Verspannungen. Sie entspannt verkrampfte Fasern und fördert die Durchblutung. Nutzen Sie eine Wärmflasche, ein Kirschkernkissen oder ein warmes Bad.
Kälte hingegen hilft bei entzündlichen Prozessen. Bei akuter Nervenreizung wirken Kühlpacks abschwellend. Sie dämpfen den Schmerzreiz und verlangsamen die Entzündungsreaktion.
So treffen Sie die richtige Entscheidung:
| Anwendung | Bei diesen Symptomen | Wirkungsweise |
|---|---|---|
| Wärme | Dumpfe, muskuläre Schmerzen; Steifheit; Lumbago | Muskelentspannung, Durchblutungsförderung, Lösung von Verspannungen |
| Kälte | Scharfe, brennende Schmerzen; akute Entzündung; frisches Trauma | Abschwellung, Schmerzlinderung, Verlangsamung entzündlicher Prozesse |
Testen Sie vorsichtig, was Ihnen guttut. Beginnen Sie mit kurzen Anwendungen von 15-20 Minuten. Beobachten Sie die Reaktion Ihres Körpers genau.
Schmerzmedikamente können den Teufelskreis durchbrechen. Kurzfristige Einnahme von NSAR wie Ibuprofen ist manchmal nötig. Diese sollten Sie immer mit Ihrem Arzt besprechen.
Die gute Nachricht: Die meisten akuten Rückenschmerzen bessern sich innerhalb weniger Tage. Mit diesen einfachen Maßnahmen unterstützen Sie Ihren Körper aktiv. Sie gewinnen wertvolle Zeit bis zum Arzttermin.
7. Konservative Behandlung: Therapien ohne Operation
Proceededtext[3. 7-
8. Wann eine Operation in Betracht kommt
Nur in wenigen, klar definierten Fällen ist eine Operation die richtige Wahl zur Behandlung Ihrer Beschwerden. Für die allermeisten Menschen führen konservative Wege zum Erfolg.
Ihre Sorgen sind verständlich. Die Entscheidung für einen Eingriff will gut überlegt sein. Wir geben Ihnen einen transparenten Überblick über die medizinischen Kriterien.
So können Sie gemeinsam mit Ihrem Arzt die beste Lösung finden.
8.1 Bei Bandscheibenvorfall mit anhaltenden Beschwerden
Ein Bandscheibenvorfall muss nicht automatisch operiert werden. Der Körper besitzt erstaunliche Selbstheilungskräfte. Viele Vorwölbungen bilden sich mit der Zeit von selbst zurück.
Eine chirurgische Lösung wird erwogen, wenn bestimmte Bedingungen erfüllt sind. Ihre Beschwerden müssen den Alltag stark einschränken. Konservative Therapien wie Physiotherapie zeigen über Wochen keinen Erfolg.
Ein wichtiger Grundsatz ist die 12-Wochen-Regel. Ärzte warten in der Regel drei Monate ab. In dieser Zeit hat der Körper die Chance zur spontanen Besserung.
Das Ziel des Eingriffs ist die Befreiung der gedrückten Nervenwurzeln. Der Chirurg entfernt dabei das vorgefallene Bandscheibengewebe. So wird der Druck von den empfindlichen Nerven genommen.
Absolute Indikationen für eine schnelle Operation sind fortschreitende Lähmungen. Wenn die Muskeln in Ihrem Bein deutlich schwächer werden, ist Handeln gefragt. Hier geht es um den Erhalt Ihrer Muskelfunktion.
8.2 Der Notfall: Das Kauda-Syndrom
Das Kauda-Syndrom ist ein seltener, aber absoluter neurologischer Notfall. Es entsteht durch massiven Druck auf die Nervenfasern am Ende des Rückenmarkkanals.
Die Symptome sind eindeutig und erfordern sofortiges Handeln. Taubheitsgefühle im Genital- und Analbereich treten auf. Störungen der Blasen- und Darmfunktion sind alarmierende Zeichen.
Oft kommt eine Schwäche in beiden Beinen hinzu. Bei diesen Warnsignalen sollten Sie umgehend eine Klinik aufsuchen. Hier zählt jede Stunde, um bleibende Schäden zu verhindern.
Moderne Operationsverfahren im Überblick
| Verfahren | Vorgehensweise | Vorteile |
|---|---|---|
| Mikrochirurgische Operation (MIC) | Entfernung des Vorfalls über einen kleinen Schnitt unter mikroskopischer Sicht. | Präzise, schont das Gewebe, kurzer Krankenhausaufenthalt. |
| Endoskopische Operation | Eingriff über einen winzigen Zugang mit Kamera und speziellen Instrumenten. | Minimal invasiv, geringe Narbenbildung, schnelle Erholung. |
Jeder Eingriff birgt auch Risiken. Dazu zählen Infektionen, Nachblutungen oder Verletzungen benachbarter Strukturen. Narbenbildung kann später erneut zu Beschwerden führen.
Die Rehabilitation beginnt direkt nach der Operation. Frühzeitige Mobilisation und gezielte Physiotherapie sind entscheidend. Sie stärken Ihre Rückenmuskulatur und fördern die Heilung.
Die Erfolgsaussichten sind bei richtiger Indikationsstellung gut. Etwa 70 bis 90 Prozent der Patienten berichten über eine deutliche Linderung. Die genaue Ursache Ihrer Schmerzen muss jedoch klar mit den Symptomen übereinstimmen.
„Ein chirurgischer Eingriff sollte stets die letzte Option sein, nachdem alle konservativen Maßnahmen ausgeschöpft wurden.“
Diese Haltung schützt Sie vor unnötigen Prozeduren. Sie gibt Ihrem Körper die Zeit, die er für die natürliche Heilung braucht. Gemeinsam mit Ihrem Arzt finden Sie den für Sie sichersten Weg.
9. Abgrenzung zu anderen Syndromen
Die Differentialdiagnose Ihrer Beschwerden erfordert eine genaue Betrachtung ähnlicher Krankheitsbilder. Nicht jeder Schmerz im Kreuz oder Gesäß stammt von den bisher besprochenen Erkrankungen.
Verschiedene Syndrome können sehr ähnliche Symptome verursachen. Diese präzise Unterscheidung ist für Ihre Therapie entscheidend. Wir stellen Ihnen drei wichtige Differentialdiagnosen vor.
So erkennen Sie, welches Problem wirklich hinter Ihren Beschwerden steckt. Dieses Wissen hilft bei der gezielten Behandlung.
9.1 Piriformis-Syndrom: Wenn der Muskel den Nerv drückt
Das Piriformis-Syndrom ist eine häufige Verwechslungsdiagnose. Hier wird der Ischiasnerv nicht in der Wirbelsäule komprimiert. Stattdessen drückt ein verspannter Muskel im Gesäß auf den Nerv.
Der birnenförmige Piriformis-Muskel verläuft tief im Becken. Er zieht vom Kreuzbein zum Oberschenkelknochen. Der Ischiasnerv läuft direkt unter oder durch diesen Muskel hindurch.
Bei einer Reizung oder Verspannung kann der Muskel auf den Nerv drücken. Dies löst Symptome aus, die einer klassischen Ischialgie ähneln.
Charakteristisch für das Piriformis-Syndrom sind einseitige Schmerzen auf der betroffenen Seite des Gesäßes und im unteren Rücken. Die Schmerzen verstärken sich beim Sitzen und können bis in die Beine oder sogar in die Füße ausstrahlen.
Typische Symptome sind tiefsitzende Gesäßschmerzen. Diese verschlimmern sich besonders beim längeren Sitzen. Die Ausstrahlung ähnelt der einer Nervenreizung.
Zur Diagnose dient der Pace-Test. Dabei versuchen Sie, Ihr Hüftgelenk gegen Widerstand nach außen zu drehen. Ein einschießender Schmerz im Gesäß gilt als positives Zeichen.
9.2 ISG-Syndrom: Die Blockade im Kreuz-Darmbein-Gelenk
Das Iliosakralgelenk (ISG) verbindet Wirbelsäule und Becken. Es überträgt Kräfte von der Wirbelsäule auf das Becken. Dieses Gelenk ist nur wenig beweglich.
Strafte Bänder und Muskeln halten es in Position. Plötzliche oder ruckartige Bewegungen können eine ISG-Blockade verursachen. Auch schweres Heben ist ein typischer Auslöser.
Charakteristische ISG-Symptome sind tiefsitzende Kreuzschmerzen. Patienten beschreiben oft ein Gefühl der „Blockade“. Schmerzen beim Umdrehen im Bett oder Aufstehen vom Stuhl sind typisch.
Die Schmerzen bleiben meist lokal im unteren Rückenbereich. Sie strahlen manchmal in die Leiste oder Oberschenkel aus. Eine Beinausstrahlung bis zum Fuß ist jedoch untypisch.
Diagnostische Tests helfen bei der Abgrenzung. Das Mennell-Zeichen prüft die Gelenkbeweglichkeit. Der Faber-Test (Viererzeichen) provoziert Schmerzen bei bestimmten Beinpositionen.
Der bereits erwähnte Derbolowsky-Test komplettiert die Untersuchung. Diese Tests werden in der klinischen Untersuchung eingesetzt.
9.3 Spinalkanalstenose: Die Einengung des Wirbelkanals
Die Spinalkanalstenose beschreibt eine Verengung des Wirbelkanals. Meist entsteht sie durch degenerative Veränderungen. Diese Erkrankungen entwickeln sich langsam über Jahre.
Verdickte Bänder und Arthrose der Wirbelgelenke sind häufige Ursachen. Auch veränderte Wirbelkörper oder vorgewölbte Bandscheiben können den Kanal einengen.
Typische Symptome sind Schmerzen beim Gehen. Mediziner sprechen von der neurogenen Claudicatio spinalis. Umgangssprachlich heißt sie „Schaufensterkrankheit“.
Die Beschwerden bessern sich typischerweise beim Vornüberbeugen. Im Sitzen oder Radfahren haben Patienten oft keine Schmerzen. Die Symptome treten häufig beidseitig auf.
Im Gegensatz zur akuten Ischialgie entwickeln sich diese Schmerzen langsam. Sie nehmen mit der Gehstrecke kontinuierlich zu. Nach einer Pause im Sitzen lassen sie wieder nach.
„Die präzise Differenzialdiagnose ist der Schlüssel zur richtigen Therapie. Ähnliche Symptome können völlig unterschiedliche Ursachen und Behandlungen erfordern.“
| Syndrom | Hauptursache | Charakteristische Symptome | Typische Diagnosetests | Besonderheiten |
|---|---|---|---|---|
| Piriformis-Syndrom | Kompression des Ischiasnervs durch verspannten Gesäßmuskel | Tiefsitzende Gesäßschmerzen, Verschlimmerung beim Sitzen, ausstrahlende Beinschmerzen | Pace-Test (Schmerz bei Außenrotation gegen Widerstand) | Schmerzursache liegt außerhalb der Wirbelsäule im Muskel |
| ISG-Syndrom | Blockade oder Dysfunktion des Iliosakralgelenks | Tiefsitzender Kreuzschmerz, Gefühl der Blockade, Schmerzen bei bestimmten Bewegungen | Mennell-Zeichen, Faber-Test, Derbolowsky-Test | Schmerzen bleiben meist lokal oder strahlen nur bis zum Oberschenkel aus |
| Spinalkanalstenose | Einengung des Wirbelkanals durch degenerative Veränderungen | Schmerzen beim Gehen (Schaufensterkrankheit), Besserung beim Vornüberbeugen, oft beidseitig | Klinische Untersuchung, bildgebende Verfahren (MRT/CT) | Langsame Entwicklung, belastungsabhängige Schmerzen |
| Klassische Ischialgie | Reizung der Nervenwurzel in der Lendenwirbelsäule | Scharfe, ausstrahlende Schmerzen in klar definierter Bahn, neurologische Begleitsymptome | Lasègue-Zeichen, neurologische Untersuchung | Schmerzbahn folgt dem Nervenverlauf von Rücken bis Fuß |
Diese Übersicht hilft Ihnen, Ihre Symptome besser einzuordnen. Besprechen Sie Ihre Beobachtungen mit Ihrem Arzt. Gemeinsam finden Sie die passende Diagnose.
Die richtige Einordnung ist der erste Schritt zur gezielten Behandlung. Jedes Syndrom erfordert spezifische Therapieansätze. So vermeiden Sie Fehlbehandlungen und beschleunigen Ihre Genesung.
10. Verlauf und Prognose: Was Sie erwarten können
Die meisten akuten Episoden von Nervenschmerzen im Rücken und Bein heilen folgenlos aus. Ihre Sorgen sind verständlich. Wir geben Ihnen einen realistischen und ermutigenden Überblick.
So können Sie den weiteren Weg besser einschätzen. Sie wissen, was auf Sie zukommt. Das schafft Sicherheit und Geduld.
10.1 Die natürliche Heilungstendenz
Die Prognose bei akuten Beschwerden ist sehr gut. Ihr Körper besitzt erstaunliche Selbstheilungskräfte. Dies gilt besonders für die erste Episode.
„Meist heilt eine Ischialgie mit der Zeit von selbst aus. Dies kann jedoch einige Wochen dauern, manchmal auch mehrere Monate. Es ist also Geduld gefragt.“
Konkrete Zahlen untermauern diese positive Aussage. In 80 bis 90 Prozent der Fälle verschwinden die Schmerzen vollständig. Die Heilungsdauer hängt von der Ursache und dem Schweregrad ab.
Leichte Reizungen können in wenigen Wochen abklingen. Komplexere Beschwerden benötigen oft mehrere Monate. Wichtig ist eine realistische Erwartungshaltung.
Die wissenschaftliche Evidenz ist klar. Studien zeigen ähnliche Verläufe, unabhängig von anfänglicher Schonung. Frühzeitige, sanfte Aktivität ist der bessere Weg.
Fachleute betonen diesen Punkt. Dauerhafte Ruhigstellung schwächt die Muskulatur. Sie verschlechtert die allgemeine Fitness.
10.2 Chronische Verläufe und wie man sie vermeidet
Ein kleiner Teil der Betroffenen entwickelt anhaltende Schmerzen. Bestimmte Risikofaktoren begünstigen diesen Übergang. Das Wissen darum ist Ihre beste Prävention.
Zu den wichtigsten Risikofaktoren zählen:
- Eine längere Krankheitsdauer vor Behandlungsbeginn.
- Psychosoziale Belastungen wie Stress am Arbeitsplatz.
- Depressive Verstimmungen oder ausgeprägte Ängste.
- Ein sogenanntes Angst-Vermeidungs-Verhalten.
Dieses Verhalten führt in einen Teufelskreis. Aus Furcht vor Schmerzen meidet man Bewegung. Das schwächt die Muskeln und führt zu Schonhaltungen.
Diese Haltung verstärkt die Beschwerden auf der betroffenen Seite. Der Schmerz wird chronisch. Diesen Kreislauf gilt es früh zu durchbrechen.
Die Prävention chronischer Verläufe basiert auf drei Säulen:
- Frühzeitige, adäquate Therapie: Suchen Sie bei anhaltenden Symptomen professionelle Hilfe.
- Aktivierende Maßnahmen: Sanfte Mobilisation ist besser als absolute Schonung.
- Psychologische Unterstützung: Bei Bedarf helfen Gespräche, Ängste und Stress zu bewältigen.
Bei bereits chronischen Schmerzen kommt die multimodale Schmerztherapie zum Einsatz. Sie kombiniert verschiedene Ansätze wirksam.
| Therapiebaustein | Ziel |
|---|---|
| Gezielte Physiotherapie | Stärkung der Rumpfmuskulatur, Verbesserung der Beweglichkeit |
| Medikamentöse Einstellung | Durchbrechen des Schmerzgedächtnisses, Linderung |
| Psychologische Betreuung | Bewältigung von Ängsten, Stressmanagement |
| Umfassende Patientenschulung | Wissen über den nerv und den Umgang mit Beschwerden |
Die positive Botschaft lautet: Auch bei chronischen Verläufen gibt es wirksame Behandlungsansätze. Geben Sie nicht auf! Mit der richtigen Strategie und Zeit können Sie Ihre Lebensqualität deutlich verbessern.
11. Vorbeugung: So stärken Sie Ihren Rücken langfristig
Stellen Sie sich Ihren Rücken als ein lebendiges System vor. Es braucht regelmäßige Bewegung wie die Luft zum Atmen. Aktive Vorbeugung ist der beste Weg, um erneuten Beschwerden vorzubeugen.
Wir zeigen Ihnen praxiserprobte Strategien für Ihren Alltag. Diese Maßnahmen stärken Ihre Wirbelsäule nachhaltig. Sie fördern Ihre gesamte Lebensqualität.
11.1 Rückenfreundlicher Alltag und ergonomisches Sitzen
Viele Beschwerden entstehen durch ungünstige Gewohnheiten. Eine rückengerechte Gestaltung Ihres Tages schafft Abhilfe. Beginnen Sie mit Ihrem Arbeitsplatz.
Die richtige Sitzhöhe ist entscheidend. Ihre Füße sollten flach auf dem Boden stehen. Die Oberschenkel liegen waagerecht auf der Sitzfläche.
Positionieren Sie Ihren Monitor auf Augenhöhe. So vermeiden Sie eine dauerhafte Nackenbeugung. Der optimale Abstand beträgt etwa eine Armlänge.
Dynamisches Sitzen ist das Zauberwort. Wechseln Sie regelmäßig Ihre Position. Stehen Sie mindestens alle 30 Minuten kurz auf.
Ein Steharbeitsplatz bietet eine wertvolle Alternative. Er entlastet Ihre Bandscheiben spürbar. Die Durchblutung Ihrer Muskulatur wird angeregt.
Beim Heben und Tragen gelten klare Regeln. Gehen Sie immer in die Hocke und halten Sie die Last nah am Körper. Vermeiden Sie ruckartige Drehbewegungen während des Hebens.
11.2 Die besten Übungen für eine stabile Lendenwirbelsäule
Ihre Bandscheiben leben buchstäblich von der Bewegung. Sie besitzen keine eigenen Blutgefäße. Ihre Ernährung funktioniert nach dem Schwamm-Prinzip.
„Bei jedem Schritt werden die Scheiben zusammengepresst und entleert. Beim Entlasten saugen sie frische Nährstoffe auf. Chronischer Bewegungsmangel ist daher Gift für diese wichtigen Stoßdämpfer.“
Kernstabilisierende Übungen bilden das Fundament. Der Unterarmstütz (Plank) kräftigt Ihre tiefe Rumpfmuskulatur. Halten Sie die Position für 20-30 Sekunden und steigern Sie sich langsam.
Die Brücke aktiviert Ihre Gesäß- und Rückenmuskeln. Legen Sie sich auf den Rücken und stellen Sie die Beine an. Heben Sie Ihr Becken langsam an, bis Oberschenkel und Rumpf eine Linie bilden.
Mobilisationsübungen erhalten Ihre Beweglichkeit. Der Katzenbuckel lockert Ihre gesamte Wirbelsäule. Atmen Sie tief ein und aus während der Bewegung.
Regelmäßiges Ausdauertraining rundet das Programm ab. Schwimmen, Walken oder Radfahren stärken Ihren gesamten Körper. Achten Sie auf eine rückengerechte Ausführung.
11.3 Der Einfluss von Stress und psychischer Gesundheit
Psychische Anspannung spiegelt sich direkt in Ihrer Muskulatur wider. Chronischer Stress führt zu erhöhter Grundspannung. Ihr Rücken wird zum Speicher dieser Anspannung.
Dieser Zusammenhang ist wissenschaftlich belegt. Unser Nervensystem reagiert auf Belastungen mit muskulärer Vorbereitung. Ohne Entspannung bleibt diese Anspannung bestehen.
Entspannungstechniken bieten einen wirksamen Ausgleich. Die Progressive Muskelrelaxation nach Jacobson ist leicht zu erlernen. Sie spannen systematisch verschiedene Muskelgruppen an und entspannen sie wieder.
Autogenes Training nutzt suggestive Formeln. Es fördert ein tiefes Gefühl der Ruhe. Beide Methoden reduzieren nachweislich muskuläre Verspannungen.
Achtsamkeitsmeditation hilft, aus dem Gedankenkarussell auszusteigen. Sie lenken Ihre Aufmerksamkeit auf den gegenwärtigen Moment. So durchbrechen Sie den Teufelskreis aus Sorgen und körperlicher Anspannung.
Ihr Rücken profitiert von einem ganzheitlichen Lebensstil. Kombinieren Sie ausgewogene Ernährung mit regelmäßiger Bewegung. Integrieren Sie bewusste Erholungsphasen in Ihren Alltag.
Diese Investition in Ihre Gesundheit zahlt sich langfristig aus. Sie gewinnen an Stabilität und Wohlbefinden. Ihr gestärkter Rücken trägt Sie zuverlässig durch alle Lebenslagen.
12. Fazit: Der Weg zur richtigen Einschätzung und Behandlung
Mit diesem Wissen in der Hand können Sie nun aktiv Ihre Rückengesundheit gestalten. Die Unterscheidung zwischen ausstrahlenden und lokalen Schmerzen ist der erste Schritt.
Ihre genaue Beobachtung hilft bei der Diagnose. Bei anhaltenden Beschwerden suchen Sie bitte Ihren Arzt auf. Er klärt die genauen Ursachen ab.
In vielen Fällen helfen konservative Maßnahmen. Eine gezielte Behandlung lindert die Reizung der Nervenwurzel. So beruhigen sich die gereizten Nerven.
Sie sind Ihren Beschwerden nicht hilflos ausgeliefert. Mit dem richtigen Wissen können Sie zur Besserung beitragen. Ihr Arzt begleitet Sie auf dieser Seite.
Beginnen Sie heute mit den ersten Schritten. So finden Sie zurück zu einem schmerzärmeren Alltag. Auch chronische Rückenschmerzen lassen sich oft gut behandeln.
FAQ
Woran erkenne ich, ob es ein Ischias-Problem oder ein LWS-Problem ist?
Ein deutliches Zeichen für eine Ischialgie sind Schmerzen, die vom Gesäß ins Bein oder sogar bis in den Fuß ausstrahlen. Oft kommen Taubheitsgefühle oder Kribbeln dazu. Bei einem unspezifischen LWS-Problem wie einem Hexenschuss bleiben die Beschwerden meist im Bereich der Lendenwirbelsäule lokalisiert. Ein Arzt kann durch eine Untersuchung und spezielle Tests die genaue Ursache eingrenzen.
Welche Alarmzeichen bei Rückenschmerzen bedeuten einen Notfall?
Suchen Sie sofort ärztliche Hilfe, wenn zusätzlich zu starken Schmerzen Lähmungserscheinungen im Bein auftreten, Sie Probleme mit der Blasen- oder Darmkontrolle haben oder ein Taubheitsgefühl im Bereich der Sitzbeinhöcker („Reithosenbereich“) spüren. Diese Symptome können auf ein Kauda-Syndrom hinweisen, das eine sofortige Operation erfordern kann.
Kann ein Bandscheibenvorfall immer operiert werden?
Nein. Die überwiegende Mehrheit der Bandscheibenvorfälle wird erfolgreich konservativ behandelt. Mit Physiotherapie, gezielten Übungen und eventuell Medikamenten klingen die Beschwerden oft innerhalb von Wochen ab. Eine Operation kommt erst in Fällen in Betracht, wenn die Nervenwurzel stark bedrängt ist und die Schmerzen trotz konsequenter Therapie über Monate anhalten oder sich verschlimmern.
Was hilft sofort bei akuten Ischiasschmerzen?
A> Probieren Sie zunächst die Stufenlagerung: Legen Sie sich auf den Rücken und lagern Sie die Unterschenkel im rechten Winkel auf einem Stuhl oder mehreren Kissen. Das entlastet die Lendenwirbelsäule und den Nerven. Leichte Wärme auf dem unteren Rücken kann die verkrampfte Muskulatur lockern. Wichtig ist, nicht komplett zu schonen, sondern vorsichtige Bewegung innerhalb der Schmerzgrenze zu suchen.
Wie kann ich einem erneuten Ischias-Schub vorbeugen?
Die beste Prävention ist ein starker Rücken. Bauen Sie mit gezielten Übungen die tiefe Rumpf-Muskulatur auf. Achten Sie im Alltag auf ergonomisches Sitzen und rückengerechtes Heben. Auch die Reduktion von Stress spielt eine große Rolle, da Anspannung oft zu Verspannungen in der Lendenwirbelsäule führt. Regelmäßige Bewegung wie Walking oder Schwimmen stärkt den gesamten Bereich.