Spürst du ein ziehendes oder reißendes Gefühl im unteren Rücken, im Gesäß oder im Bein? Deine Erfahrung ist real und weit verbreitet. Eine aktuelle forsa-Umfrage zeigt: 81 Prozent der Menschen litten im letzten Jahr unter Rückenschmerzen.
Leichte Ischiasschmerzen sind ein häufiges, aber ernstzunehmendes Signal. Oft werden sie falsch als normale Beschwerden abgetan. Tatsächlich handelt es sich hier um ein Nervenproblem.
Der Ischiasnerv ist gereizt oder unter Druck. Das verändert die Herangehensweise komplett. Unser Ziel ist es, dir sofort Handlungsfähigkeit zu geben.
In diesem Guide lernst du, die Signale deines Körpers richtig zu deuten. Frühes Handeln ist der Schlüssel. Es durchbricht den Teufelskreis aus Schmerz, Schonhaltung und Verspannung. Wir begleiten dich mit wissenschaftlich fundiertem und praktischem Wissen.
Das Wichtigste in Kürze
- Leichte Ischiasschmerzen sind ein Warnsignal für eine Nervenreizung, keine gewöhnlichen Muskelschmerzen.
- Frühes Erkennen und Handeln kann eine Chronifizierung der Beschwerden verhindern.
- Die Ursache liegt oft in einer Reizung oder Kompression des Ischiasnervs.
- Aktives Schmerzmanagement ist bei leichten Symptomen entscheidend für die Linderung.
- Du bist nicht allein – Rücken- und Nervenschmerzen gehören zu den häufigsten Gesundheitsproblemen.
- Ein vertrauenswürdiger, klarer Leitfaden unterstützt dich von der Ursachenklärung bis zur Prävention.
Was ist der Ischiasnerv und was sind Ischiasschmerzen?
Um die Besonderheit deiner Beschwerden zu verstehen, lohnt sich ein Blick auf die Anatomie des Ischiasnervs. Wir erklären dir hier das Grundproblem, das hinter den Symptomen steckt. Dieses Wissen ist der erste Schritt zur richtigen Behandlung.
Anatomie: Der längste Nerv des Körpers
Der Ischiasnerv (Nervus ischiadicus) ist der dickste und längste Nerv in deinem Körper. Er ist etwa fingerdick und verläuft von der Lendenwirbelsäule bis in deine Füße.
Sein Weg beginnt an den unteren Lendenwirbeln (L4/5) und den oberen Kreuzbeinsegmenten (S1-3). Von dort zieht er durch das große Sitzbeinloch unter dem Piriformis-Muskel hindurch.
Dann verläuft er durch dein Gesäß und die Rückseite des Oberschenkels. In der Kniekehle teilt er sich schließlich in weitere Äste auf. Dieser gesamte Bereich wird von ihm versorgt.
Ischialgie vs. Lumboischialgie: Die Fachbegriffe
Treten Schmerzen im Versorgungsgebiet dieses Nervs auf, sprechen Mediziner von einer Ischialgie. Das bedeutet wörtlich „Ischias-Schmerz“.
Ein verwandter Begriff ist die Lumboischialgie. Hier beginnen die Beschwerden im unteren Rücken (Lumbalbereich) und strahlen dann ins Bein aus. Beide Probleme haben dieselbe Ursache: eine Reizung des Ischiasnervs.
Die genaue Diagnose ist wichtig. Sie beeinflusst, welche Übungen und Therapien für dich sinnvoll sind. In vielen Fällen lässt sich die genaue Ursache durch eine gründliche Untersuchung finden.
Warum Ischiasschmerzen keine „klassischen“ Rückenschmerzen sind
Der entscheidende Unterschied liegt im Auslöser. Bei muskulären Verspannungen sind Weichteile betroffen. Bei einer Ischialgie ist der Nerv selbst gereizt oder unter Druck.
Prof. Dr. Ingo Froböse betont:
Die Schmerzen entstehen durch Komprimierung des Nervs oder seiner Nervenwurzeln, nicht durch direkte Schädigung von Wirbelkörpern oder Muskulatur.
Dieser Druck kann von verschiedenen Strukturen ausgehen. Ein Bandscheibenvorfall ist eine häufige Ursache. Aber auch verhärtete Muskeln oder Engstellen können den Ischiasnerv reizen.
Das erklärt die typische Ausstrahlung. Der Schmerz folgt genau dem Verlauf des Nerven. Er ist kein lokaler Rückenschmerz, sondern ein neuropathisches Problem.
Für die Behandlung bedeutet das: Es geht nicht nur um Bewegung und Entspannung. Vielmehr muss der Druck auf den Nerv reduziert werden. Nur so lassen sich die Symptome langfristig lindern.
Mit diesem Wissen bist du gut vorbereitet. Im nächsten Abschnitt zeigen wir dir die typischen Symptome einer Ischialgie. Du lernst, sie sicher zu erkennen.
Typische Symptome: So erkennen Sie eine Ischialgie
Die typischen Anzeichen einer Nervenreizung am Ischias sind unverkennbar und folgen einem klaren Muster. Wir helfen dir, sie sicher zu identifizieren. Dieses Wissen gibt dir Handlungssicherheit.
Eine präzise Selbsteinschätzung ist der erste Schritt zur richtigen Behandlung. Du lernst hier, zwischen selbst managbaren Beschwerden und echten Notfällen zu unterscheiden.
Charakteristischer Schmerzverlauf: Vom Rücken bis in den Fuß
Der Schmerz bei einer Ischialgie folgt exakt der Nervenbahn. Er beginnt meist im unteren Rücken oder Gesäß.
Von dort strahlt er entlang der Oberschenkelrückseite aus. Viele spüren ihn bis zum Knie oder sogar bis zum Fuß.
Die Qualität wird oft als elektrisierend oder reißend beschrieben. Ein ziehendes, brennendes Gefühl ist ebenfalls typisch. Es schießt manchmal blitzartig ins Bein.
Dieser Verlauf unterscheidet die Ischialgie von lokalen Rückenschmerzen. Der Ischiasnerv gereizt sendet Signale entlang seiner gesamten Länge.
Begleitsymptome: Einschränkungen, Schonhaltung und Missempfindungen
Neben dem Hauptschmerz treten weitere Symptome auf. Die Beweglichkeit des betroffenen Beines ist häufig eingeschränkt.
Eine typische Schonhaltung entwickelt sich. Das Bein wird leicht angewinkelt und nach außen gedreht gehalten. Dies soll den Druck auf den Nerv vermindern.
Missempfindungen sind ebenfalls häufig. Dazu gehören Taubheitsgefühle oder Kribbeln. Manche beschreiben es als „Ameisenlaufen“ auf der Haut.
Ein Kraftverlust in den Beinen kann ebenfalls auftreten. Das Treppensteigen oder das Anheben des Fußes fallen schwerer.
Interessanter Beispiel: Husten oder Niesen können die Beschwerden verstärken. Der Grund ist ein erhöhter Druck im Bauchraum.
Dieser überträgt sich auf den bereits gereizten Nerv. Solche Reaktionen bestätigen die neurogene Ursache.
Seltene, aber ernste Warnzeichen: Blasen- und Darmstörungen
Einige Symptome erfordern sofortiges Handeln. Sie deuten auf einen neurologischen Notfall hin.
Dazu gehören plötzliche Schwäche in beiden Beinen. Auch eine Taubheit im Gesäß- und Genitalbereich ist alarmierend.
Mediziner nennen dieses Gebiet den „Reithosenbereich“. Ein Kontrollverlust über Blase Darm ist das deutlichste Warnsignal.
Dr. Tanja Schlereth betont die Dringlichkeit:
Probleme mit der Blasen- oder Darmentleerung sind „Red Flags“. Sie erfordern eine sofortige ärztliche Abklärung.
Diese Probleme können auf ein Cauda-equina-Syndrom hinweisen. Dabei wird das Nervenbündel am Ende des Rückenmarks komprimiert.
Für alle anderen Beschwerden gilt: Sie sind oft selbst managbar. Die genannten Alarmzeichen sind jedoch absolute Ausnahmen.
Unser Ziel ist es, dir klare Grenzen aufzuzeigen. So bleibst du handlungsfähig und sicher in deiner Einschätzung.
Mögliche Ursachen für eine Reizung des Ischiasnervs
Die Reizung des Ischiasnervs kann von verschiedenen Stellen im Körper ausgehen. Um die richtigen Maßnahmen zu ergreifen, ist es wichtig, den möglichen Auslöser zu verstehen. Wir strukturieren die Ursachen für dich nach ihrer Lokalisation.
Dies gibt dir einen klaren Überblick. Die Identifikation der konkreten Ursache ist entscheidend für eine gezielte Behandlung. Oft kann jedoch erst ein Facharzt die endgültige Diagnose stellen.
Häufige Auslöser im Bereich der Wirbelsäule
Die häufigste Ursache liegt im Bereich der Lendenwirbelsäule. Ein Bandscheibenvorfall oder eine Bandscheibenvorwölbung (Protrusion) ist hier führend.
Das gallertartige Innere der Bandscheibe tritt aus und drückt auf die austretenden Nervenwurzeln. Diese Nervenwurzeln vereinigen sich später zum Ischiasnerv. Der entstehende Druck löst die charakteristischen Beschwerden aus.
Doch es gibt weitere Auslöser in diesem Bereich. Wirbelblockaden oder -verschiebungen (Spondylolisthesis) können den Nervenkanal einengen. Auch Frakturen nach Stürzen oder Entzündungen der Bandscheiben (Spondylodiszitis) sind möglich.
Degenerative Veränderungen der Wirbelsäule spielen eine große Rolle. Dazu gehört die Spinalkanalstenose, eine Verengung des Wirbelkanals. Auch Arthrose der kleinen Wirbelgelenke kann den Nerv reizen.
Seltenere Ursachen sind Knochentumoren oder Entzündungen der Nervenwurzel selbst. Letztere können beispielsweise durch eine Gürtelrose (Herpes Zoster) entstehen.
Ursachen im Becken- und Hüftbereich
Nicht immer liegt der Grund im Rücken. Der Ischiasnerv kann auch auf seinem Weg durch das Becken beeinträchtigt werden. Ein klassisches Beispiel ist das Piriformis-Syndrom.
Der Piriformis-Muskel verläuft tief im Gesäß. Bei Verspannung oder Verdickung kann er direkt auf den darunterliegenden Ischiasnerv drücken. Diese Kompression löst Symptome aus, die einer Ischialgie sehr ähneln.
Weitere Ursachen in diesem Bereich sind Hüftfrakturen oder -luxationen. Auch chirurgische Eingriffe im Becken können den Nerv vorübergehend reizen. In solchen Fällen ist die Ursache meist klar.
Für Beschwerden, die durch muskuläre Dysbalancen entstehen, können gezielte Übungen Linderung bringen. Auf unserer Seite findest du einen praktischen Leitfaden mit wirksamen Ischias-Übungen für zu Hause.
Weitere Faktoren: Schwangerschaft, Entzündungen, chronische Erkrankungen
Manchmal sind die Ursachen nicht lokal begrenzt, sondern systemisch. In der Schwangerschaft ist dies eine häufige Erfahrung. Die wachsende Gebärmutter übt Druck auf den Plexus lumbosacralis aus.
Dieses Nervengeflecht gibt den Ischiasnerv ab. Gleichzeitig lockern Hormone Bänder und Gelenke. Die veränderte Körperstatik kann den Nerv zusätzlich reizen.
Entzündliche Prozesse im Körper können ebenfalls eine Rolle spielen. Nicht nur lokale Entzündungen, sondern auch systemische Erkrankungen wie Rheuma sind relevant. Sie können zu Schwellungen führen, die auf den Nerv drücken.
Chronische Erkrankungen wie Diabetes mellitus sind ein wichtiger Faktor. Ein langfristig erhöhter Blutzucker kann die peripheren Nerven schädigen. Diese diabetische Polyneuropathie kann auch den Ischiasnerv betreffen.
Die genaue Abklärung durch einen Arzt bringt Sicherheit. Sie ist die Basis für eine Therapie, die an der Wurzel ansetzt.
Ischias oder etwas anderes? So grenzen Sie ab
Nicht jeder Schmerz, der ins Bein ausstrahlt, bedeutet automatisch eine Ischialgie. Die Verunsicherung ist verständlich, wenn Beschwerden im unteren Rücken und Bein auftreten.
Wir helfen dir, deine Symptome besser einzuordnen. Eine klare Diagnose ist der erste Schritt zur richtigen Behandlung. Die Abgrenzung zu anderen häufigen Problemen gibt dir Sicherheit.
In diesem Abschnitt vergleichen wir die Ischialgie mit vier ähnlichen Beschwerden. Du lernst die entscheidenden Unterschiede kennen. Dieses Wissen unterstützt das Gespräch mit deinem Arzt.
Unterschied zum Hexenschuss (Lumbago)
Ein Hexenschuss trifft plötzlich und heftig. Er verursacht stechende Rückenschmerzen im Lendenbereich. Die Ursache liegt meist in der Muskulatur.
Verspannte Rückenmuskeln oder blockierte Wirbelgelenke sind typisch. Der entscheidende Unterschied: Beim Hexenschuss bleibt der Schmerz lokal.
Es fehlt die typische Ausstrahlung entlang des Beins. Der Ischiasnerv ist nicht betroffen. Die Bewegung ist stark eingeschränkt, aber das Bein schmerzt nicht.
Ein einfacher Test: Kannst du dich noch relativ gut nach vorne beugen? Bei einer Ischialgie ist dies oft schmerzhafter. Beim Hexenschuss ist eher das Aufrichten problematisch.
Ischias als Symptom eines Bandscheibenvorfalls
Ein Bandscheibenvorfall ist eine mögliche Ursache für deine Symptome. Aber nicht jede Ischialgie bedeutet automatisch einen Vorfall.
Bei einem Vorfall drückt Bandscheibengewebe auf die Nervenwurzeln. Diese Reizung löst die charakteristischen Schmerzen aus. Der Druck entsteht direkt an der Wirbelsäule.
Wichtig zu wissen: Viele Bandscheibenvorfälle bleiben symptomlos. Nur wenn das Gewebe auf nervale Strukturen drückt, treten Beschwerden auf.
Die Diagnose erfolgt durch klinische Tests und oft ein MRT. Nicht jeder Vorfall muss operiert werden. Konservative Therapien bringen in den meisten Fällen Linderung.
Abgrenzung zum Piriformis-Syndrom und ISG-Syndrom
Manchmal liegt das Problem nicht an der Wirbelsäule. Das Piriformis-Syndrom entsteht durch einen verspannten Muskel im Gesäß.
Der Piriformis-Muskel drückt auf den darunter verlaufenden Nerven. Die Symptome ähneln einer Ischialgie stark. Ein deutlicher Hinweis: Schmerzen verstärken sich beim längeren Sitzen.
Das ISG-Syndrom betrifft das Iliosakralgelenk im Becken. Patienten beschreiben ein „verklemmtes“ Gefühl. Der Schmerz ist im Becken lokalisiert, kann aber ins Bein ausstrahlen.
Ein positiver Faber-Test (Viererzeichen) deutet auf ein ISG-Problem hin. Dabei wird das betroffene Bein in eine spezielle Position gebracht.
Zur besseren Übersicht haben wir die wichtigsten Unterschiede für dich zusammengefasst:
| Kondition | Hauptmerkmal | Schmerzcharakter | Ausstrahlung | Typische Auslöser |
|---|---|---|---|---|
| Ischialgie | Ischiasnerv gereizt | Ziehend, brennend, elektrisierend | Gesäß → Oberschenkelrückseite → Fuß | Nervenwurzel-Kompression, verschiedene Ursachen |
| Hexenschuss (Lumbago) | Plötzliche Muskelverspannung | Stechend, messerstichartig | Keine (lokal im Rücken) | Ruckartige Bewegung, Heben, Fehlhaltung |
| Bandscheibenvorfall | Gewebe drückt auf Nervenwurzel | Scharf, ausstrahlend, oft mit Taubheit | Entlang des betroffenen Nervs | Verschleiß, Überlastung, ungünstige Bewegung |
| Piriformis-Syndrom | Muskel komprimiert Nerv im Gesäß | Tief sitzend, dumpf, drückend | Gesäß → hinterer Oberschenkel | Langes Sitzen, muskuläre Dysbalance |
| ISG-Syndrom | Gelenkblockade im Becken | Verklemmt, blockierend, punktuell | Gesäß → Leiste → seitlicher Oberschenkel | Fehlbelastung, Trauma, Schwangerschaft |
Diese Abgrenzung ist komplex. Unsere Tabelle dient der ersten Orientierung. Eine sichere Diagnose kann nur ein Facharzt stellen.
Wir nehmen deine Verunsicherung ernst. Mit klarem Wissen gewinnst du Handlungssicherheit zurück. Im nächsten Abschnitt zeigen wir dir, warum frühes Handeln so wichtig ist.
Ischiasschmerzen leicht: Warum frühes Handeln so wichtig ist
Frühzeitiges Handeln bei beginnenden Nervenbeschwerden kann den Unterschied zwischen kurzer Episode und langwierigem Problem machen. Viele Menschen neigen dazu, bei ersten Anzeichen abzuwarten. Doch genau diese Phase ist entscheidend.
Wir zeigen dir, warum du deine Beschwerden ernst nehmen solltest. Gleichzeitig geben wir dir konkrete Werkzeuge an die Hand. So bleibst du handlungsfähig und verhinderst unnötiges Leiden.
Den Teufelskreis aus Schmerz und Verspannung durchbrechen
Akute Schmerzen lösen oft eine natürliche Schutzreaktion aus. Dein Körper nimmt eine Schonhaltung ein. Diese verändert deine Statik und Belastung.
Muskuläre Verspannungen sind die direkte Folge. Sie erhöhen den Druck auf die bereits gereizten Nerven. Dadurch verstärken sich die Beschwerden weiter.
Ein klassischer Teufelskreis entsteht: Schmerz → Schonhaltung → Verspannung → mehr Schmerz. Studien belegen, dass übermäßige Ruhe die Muskulatur schwächt. Die allgemeine Fitness verschlechtert sich.
Bei akuten Problemen können kurzfristig Schmerzmittel helfen. Sie unterbrechen diesen Kreislauf. So schaffst du dir ein Zeitfenster für sanfte Bewegung.
Chronifizierung vermeiden: Die Rolle der „Yellow Flags“
Nicht nur körperliche Faktoren beeinflussen den Verlauf. Psychosoziale Aspekte spielen eine große Rolle. Die Schmerzexpertin Dr. Tanja Schlereth spricht von „Gelben Flaggen“.
Diese sind psychosoziale Risikofaktoren für chronische Rückenschmerzen. Dazu gehören depressive Verstimmungen oder Katastrophisierungstendenzen. Auch ausgeprägtes Vermeidungsverhalten zählt dazu.
Angst vor Bewegung ist ein typisches Beispiel. Negative Gedankenspiralen verstärken die Wahrnehmung. Berufliche Unzufriedenheit kann den Prozess zusätzlich belasten.
Dr. Schlereth betont die Wichtigkeit der Früherkennung:
Die Yellow Flags gilt es früh zu erkennen und gegenzusteuern. Sie sind ein normaler Teil der Schmerzerfahrung, keine Charakterschwäche.
Nimm diese Faktoren bei dir selbst wahr. Stigmatisiere sie nicht. Ein offenes Gespräch mit deinem Arzt oder Therapeuten kann hier sehr helfen.
Die richtige Zeit für Interventionen ist jetzt. Frühzeitig angepasste Aktivität ist der Schlüssel. Sie verhindert langwierige Verläufe und gibt dir Kontrolle zurück.
Erste Hilfe bei akuten Ischiasschmerzen: Effektive Sofortmaßnahmen
Im Akutfall ist es wichtig, die richtigen Schritte zu kennen, um den Teufelskreis aus Schmerz und Schonung zu durchbrechen. Wir geben dir jetzt konkrete Werkzeuge an die Hand. Diese Sofortmaßnahmen sind wissenschaftlich fundiert und sofort umsetzbar.
Dein Ziel ist klar: Die akuten Beschwerden schnell zu reduzieren. Gleichzeitig möchtest du die Grundlage für eine nachhaltige Heilung schaffen. Wir begleiten dich mit präzisen Anleitungen.
Bewegung statt Bettruhe: Die richtige Balance finden
Der alte Rat strikter Bettruhe ist überholt. Studien zeigen eindeutig: Zu langes Liegen schwächt die Muskulatur. Es verzögert den Heilungsprozess sogar.
Fachleute empfehlen, möglichst schnell wieder auf die Beine zu kommen. Bettruhe sollte nicht länger als drei Tage dauern. Sanfte Bewegung ist der bessere Weg.
Prof. Dr. Ingo Froböse erklärt den Ansatz:
Bei akuten Nervenbeschwerden ist dosierte Aktivität entscheidend. Sie hält die Muskulatur funktionsfähig und beugt weiteren Verspannungen vor. Absolute Ruhe ist kontraproduktiv.
Versuche, in schmerzfreien Grenzen aktiv zu bleiben. Kurze Spaziergänge sind ein gutes Beispiel. Auch pendelnde Bewegungen im Stehen können helfen.
Diese leichte Aktivität fördert die Durchblutung. Sie lockert verspannte Muskeln rund um den gereizten Nerv. So schaffst du Raum für die natürliche Regeneration.
Die entlastende Stufenlagerung: Eine Schritt-für-Schritt-Anleitung
Die Stufenlagerung ist eine bewährte Soforthilfe. Sie nimmt Druck von deiner Lendenwirbelsäule. Die Entlastung spürst du meist sofort.
So führst du sie korrekt durch:
- Lege dich flach auf den Rücken auf eine feste Unterlage.
- Platziere ein Kissen oder einen Hocker unter deinen Unterschenkeln.
- Wichtig: Knie und Hüfte sollten einen rechten Winkel von 90 Grad bilden.
- Deine Füße ruhen entspannt auf der Ablage.
In dieser Rückenlage entspannt sich deine untere Rückenmuskulatur. Die Bandscheiben werden entlastet. Der gereizte Nerv findet mehr Raum.
Bleibe für 10-15 Minuten in dieser Position. Atme dabei tief und ruhig. Die regelmäßige Anwendung kann Rückenschmerzen lindern und akute Spitzen reduzieren.
Wärme anwenden: Wie sie entspannt und durchblutet
Wärme ist ein einfaches und wirksames Mittel. Sie wirkt direkt auf die verspannte Muskulatur ein. Die physiologische Wirkung ist gut erforscht.
Durch die Wärme weiten sich die Blutgefäße. Die Durchblutung im betroffenen Bereich steigt an. Mehr Sauerstoff und Nährstoffe gelangen zum Gewebe.
Gleichzeitig lockert sich die Muskulatur. Verhärtungen lösen sich langsam. Der Druck auf den eingeklemmten Nerv kann nachlassen.
Du kannst ein Kirschkernkissen oder eine Wärmflasche verwenden. Ein warmes Bad ist ebenfalls effektiv. Achte darauf, die Zeit auf 20-30 Minuten zu begrenzen.
Kombiniere die Wärme mit vorsichtiger Dehnung. Prof. Froböse empfiehlt sanfte Übungen für Gesäß, unteren Rücken und Oberschenkelrückseite. So unterstützt du deinen Körper optimal bei der Regeneration.
Diese drei Sofortmaßnahmen wirken synergistisch. Sie durchbrechen den akuten Schmerzzyklus. Du gewinnst Kontrolle zurück und schaffst die Basis für weitere Schritte.
Drei wirksame Ischias-Übungen für zu Hause
Dehnübungen sind ein wirksames Werkzeug, um den Druck auf den gereizten Ischiasnerv zu reduzieren. Sie zielen direkt auf die neuralen Strukturen und die umgebende Muskulatur ab. Mit diesem praktischen Werkzeugkasten gewinnst du Kontrolle über deine Beschwerden.
Wir stellen dir drei evidenzbasierte Übungen vor. Jede ist speziell für die Selbsthilfe zu Hause konzipiert. Die regelmäßige Anwendung kann spürbare Linderung bringen.
Wichtig ist eine sanfte Herangehensweise. Dehne nur so weit, wie es deine aktuelle Schmerzgrenze zulässt. Vermeide ruckartige Bewegung und höre auf die Signale deines Körpers.
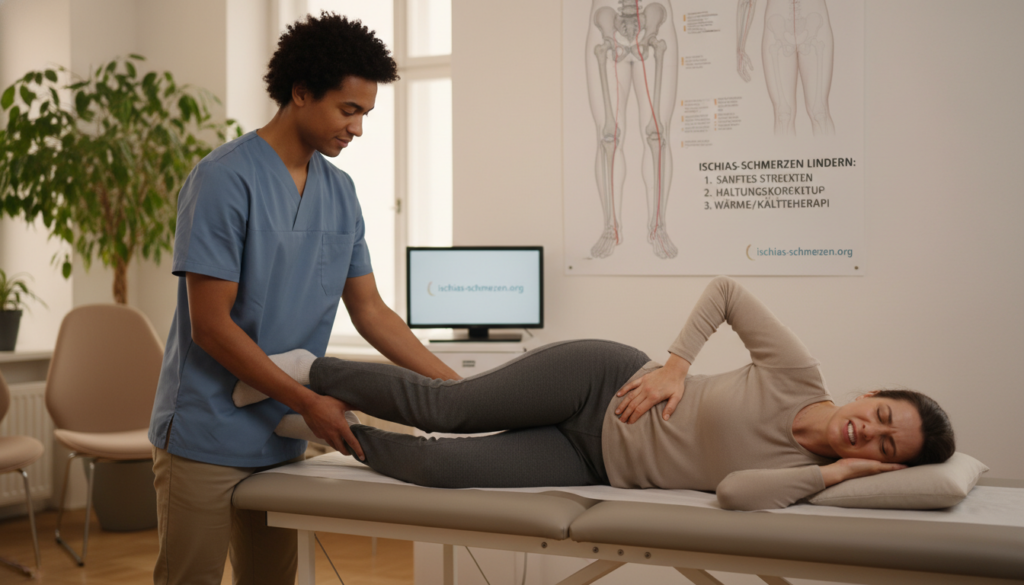
Übung 1: Das Bein heranziehen zur Dehnung
Diese Übung dehnt gezielt die Oberschenkelrückseite und das Gesäß. Sie entlastet den unteren Rückenbereich. Beginne in Rückenlage auf einer festen Matte.
Stelle beide Füße flach auf. Deine Beine bilden einen Winkel von etwa 90 Grad. Atme ruhig ein und aus.
Nun umschließe ein Knie mit beiden Händen. Ziehe es behutsam in Richtung deiner Schulter. Halte die Position für 30 Sekunden.
Du solltest die Dehnung in der Rückseite des Oberschenkels und im Gesäß spüren. Wiederhole dies drei Mal pro Seite. Achte auf eine gleichmäßige, tiefe Atmung.
Übung 2: Der „Knoten“ für die Gesäßmuskulatur
Diese Position löst gezielt Verspannungen im Piriformis-Muskel. Dieser kann den Ischiasnerv komprimieren. Beginne wieder in Rückenlage.
Lege deinen rechten Fuß auf das linke Knie. Es entsteht eine „4“-Form. Dein rechtes Knie zeigt nach außen.
Jetzt umfasse dein linkes Bein unterhalb der Kniekehle. Ziehe beide Beinen vorsichtig zum Körper. Halte die Spannung für eine Minute.
Du spürst ein deutliches Ziehen im Gesäß der angehobenen Seite. Führe zwei Durchläufe pro Seite durch. Diese Übung ist ein effektives Beispiel für gezielte Muskelentspannung.
Übung 3: Die Vorbeuge zur Streckung
Diese Übung streckt die gesamte hintere Muskelkette. Sie schafft Raum für den Nerv. Gehe dafür auf deine Knie.
Setze dich mit dem Gesäß auf deine Fersen ab. Dein Rücken ist zunächst aufrecht. Atme tief ein.
Beim Ausatmen beugst du den Oberkörper langsam nach vorne. Strecke die Arme weit vor dir aus. Die Stirn kann den Boden berühren.
Halte diese Position für zwei Minuten. Spüre die Dehnung entlang deines unteren Rückens bis in die Beine. Diese Ruheposition fördert die Entspannung.
Prof. Dr. Ingo Froböse betont den Wert solcher Übungen:
Sanfte Dehnungen halten das neuralge Gewebe geschmeidig. Sie sind eine präventive Maßnahme und können im Akutfall angepasst eingesetzt werden.
Für einen umfassenden Übungsplan mit sieben Varianten besuche unseren Leitfaden zu wirksamen Ischias-Übungen. Dort findest du weitere Anregungen für deine Selbsthilfe.
Denke daran: Regelmäßigkeit ist wichtiger als Perfektion. Führe die Übungen täglich oder jeden zweiten Tag durch. So baust du nachhaltige Stabilität für deinen Rücken auf.
Wann und wie können Medikamente helfen?
In der Behandlung von Nervenreizungen spielen Medikamente eine klar definierte Rolle. Sie sind kein Allheilmittel, können aber wichtige Brücken bauen. Wir informieren dich sachlich über Nutzen und Grenzen verschiedener Wirkstoffe.
Dein Ziel ist verständlich: Du möchtest akute Schmerzen durchbrechen. Gleichzeitig willst du keine unnötigen Risiken eingehen. Dieser Abschnitt gibt dir evidenzbasierte Informationen für das Gespräch mit deinem Arzt.
Medikamente sind ein Werkzeug unter vielen. Sie sollen dir ermöglichen, wieder aktiv zu werden. Die richtige Behandlung setzt an der Wurzel an.
Entzündungshemmende Schmerzmittel (NSAR) zur Akutbehandlung
Nichtsteroidale Antirheumatika (NSAR) werden häufig eingesetzt. Bekannte Vertreter sind Ibuprofen und Diclofenac. Diese Substanzen wirken auf zwei Ebenen gleichzeitig.
Sie hemmen den Schmerz direkt an der Quelle. Gleichzeitig reduzieren sie die oft begleitende Nervenentzündung. Das ist ihr großer Vorteil gegenüber reinen Schmerzmitteln.
Studiendaten zeigen eine realistische Wirksamkeit. Bei etwa 10 von 100 Betroffenen lindern NSAR die Beschwerden spürbar. Diese Zahl hilft dir, realistische Erwartungen zu entwickeln.
Jede Behandlung hat auch Risiken. Bei ungefähr 5 von 100 Personen treten Magen-Darm-Probleme auf. Dazu gehören Sodbrennen oder Bauchschmerzen.
Prof. Dr. Ingo Froböse erklärt den rationalen Einsatz:NSAR können den Teufelskreis akuter Nervenschmerzen durchbrechen. Sie schaffen ein Zeitfenster für sanfte Bewegung. Eine Dauertherapie ist jedoch nicht sinnvoll.
Wichtig ist die begrenzte Einnahmedauer. Sprich immer mit deinem Arzt über Dosis und Zeit. So nutzt du den Effekt, ohne deinen Körper zu belasten.
Kortisonspritzen: Eine Option bei starken Beschwerden
Bei anhaltenden, starken Symptomen kommt eine weitere Option infrage. Die epidurale Kortisoninjektion wird vom Facharzt erwogen. Dabei wird entzündungshemmendes Kortison direkt an die Nervenwurzel gespritzt.
Der Wirkstoff entfaltet seine Kraft genau dort, wo die Reizung sitzt. Systemische Nebenwirkungen sind dadurch reduziert. Die lokale Applikation ist der entscheidende Unterschied zur Tablette.
Forschungsergebnisse zeigen ähnliche Zahlen wie bei NSAR. Etwa 10% der Behandelten erfahren für mehrere Wochen Linderung. Die Spritze kann also eine schwierige Phase überbrücken.
Mögliche Nebenwirkungen sind meist vorübergehend. Dazu gehören Kribbeln, leichte Übelkeit oder Schwindel. Schwere Komplikationen sind sehr selten.
Diese Intervention ist kein Standard für leichte Fälle. Sie kommt bei therapieresistenten Verläufen zum Einsatz. Dein Neurologe oder Schmerztherapeut berät dich hier individuell.
Medikamente, die üblicherweise nicht empfohlen werden
Nicht jedes Schmerzmittel ist bei Nervenreizungen sinnvoll. Aktuelle medizinische Leitlinien geben klare Empfehlungen. Sie basieren auf Nutzen-Risiko-Abwägungen.
Opioide wie Tramadol oder Morphin werden üblicherweise nicht empfohlen. Ihr Nutzen bei neuropathischen Beschwerden ist fraglich. Das Abhängigkeitsrisiko und Nebenwirkungen wie Verstopfung sind hoch.
Muskelrelaxantien zielen auf verspannte Muskulatur ab. Bei einer echten Ischialgie ist jedoch der Nerv das Problem. Diese Medikamente können müde machen, ohne die Ursache zu behandeln.
Spezielle Nervenmedikamente wie Gabapentin oder Pregabalin haben ihre Berechtigung. Bei chronischen Nervenschmerzen können sie helfen. In der Akutphase einer Ischialgie ist ihr Einsatz jedoch nicht erste Wahl.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Die folgende Tabelle gibt dir einen schnellen Überblick:
| Medikamentengruppe | Typische Vertreter | Empfehlung bei Ischialgie | Hauptgrund | Häufige Nebenwirkungen |
|---|---|---|---|---|
| NSAR (nichtsteroidale Antirheumatika) | Ibuprofen, Diclofenac, Naproxen | Kann zur Akutbehandlung erwogen werden | Hemmen Schmerz und Entzündung; evidenzbasierte Wirksamkeit bei ~10% | Magen-Darm-Beschwerden (~5%), bei längerer Einnahme Risiko für Nieren/Magen |
| Kortison (epidural) | Triamcinolon, Prednisolon | Option bei starken, anhaltenden Beschwerden nach Facharzt-Evaluation | Lokale, starke Entzündungshemmung direkt am Nerv; Wirksamkeit bei ~10% für einige Wochen | Vorübergehendes Kribbeln, Übelkeit, Schwindel; Infektionsrisiko an der Einstichstelle (sehr selten) |
| Opioide | Tramadol, Tilidin, Morphin | Üblicherweise nicht empfohlen | Fraglicher Nutzen bei Nervenschmerz; hohes Abhängigkeitspotenzial; zahlreiche Nebenwirkungen | Verstopfung, Übelkeit, Sedierung, Atemdepression bei Überdosierung |
| Muskelrelaxantien | Tetrazepam, Methocarbamol | Üblicherweise nicht empfohlen | Zielen auf Muskulatur, nicht auf Nervenproblem; machen häufig müde/schläfrig | Müdigkeit, Schwindel, Benommenheit, reduzierte Reaktionsfähigkeit |
| Antikonvulsiva (für Nervenschmerz) | Gabapentin, Pregabalin | Nicht erste Wahl in Akutphase; bei Chronifizierung erwägen | Für chronische neuropathische Schmerzen zugelassen; in Akutphase von Ischialgie oft nicht indiziert | Schwindel, Müdigkeit, Gewichtszunahme, periphere Ödeme |
Die Tabelle ersetzt kein ärztliches Gespräch. Sie hilft dir, Fragen vorzubereiten. So wird dein nächster Termin effektiver.
Medikamente können den akuten Schmerz lindern. Sie sind aber keine Dauerlösung. Dein Fokus sollte auf aktiver Bewegung und gezielten Übungen liegen.
Eine Operation ist nur in seltenen Fällen nötig. Konservative Methoden bringen meist den gewünschten Erfolg. Vertraue auf den natürlichen Heilungsprozess deines Körpers.
Du bist jetzt gut informiert über pharmakologische Optionen. Im nächsten Abschnitt klären wir, wann du sofort handeln musst. Wir zeigen dir die roten Flaggen, die keinen Aufschub dulden.
Rote Flaggen: Wann Sie sofort einen Arzt aufsuchen müssen
Es gibt eindeutige Alarmzeichen, die einen sofortigen Arztbesuch erfordern. Die meisten Beschwerden am Ischiasnerv lassen sich gut selbst managen.
Doch in seltenen Fällen signalisiert dein Körper einen echten Notfall. Diese Signale solltest du unbedingt kennen. Sie zu ignorieren, kann schwerwiegende Folgen haben.
Wir geben dir jetzt eine klare Orientierung. So gewinnst du Sicherheit im Umgang mit deinen Symptomen. Du lernst, die absoluten Warnzeichen von gewöhnlichen Beschwerden zu unterscheiden.
Alarmzeichen für Notfälle wie das Kauda-Syndrom
Das Cauda-equina-Syndrom ist ein seltener, aber schwerwiegender neurologischer Notfall. Es entsteht durch massiven Druck auf das Nervenbündel am Ende der Wirbelsäule.
Diese Kompression blockiert die Signalübertragung. Die Ursache kann ein großer Bandscheibenvorfall, ein Tumor oder eine Fraktur sein. Eine sofortige chirurgische Entlastung ist dann zwingend notwendig.
Die typischen Warnzeichen sind unverkennbar. Dazu gehört eine plötzliche Schwäche oder sogar Lähmung beider Beine.
Eine Taubheit im Gesäß- und Genitalbereich ist ebenfalls alarmierend. Mediziner sprechen von einer „Reithosenanästhesie“. Das Gefühl im Sitzbereich ist wie abgeschaltet.
Der Verlust der Kontrolle über Blase Darm ist das deutlichste Signal. Dazu zählt die Unfähigkeit, Urin zu lassen, oder ein ungewollter Urinverlust.
Dr. Tanja Schlereth, Schmerzexpertin, betont die Dringlichkeit:
Diese Trias aus beidseitiger Beinschwäche, Taubheit im Sattelbereich und Blasen-Darm-Störung ist ein absoluter Notfall. Jede Minute zählt, um bleibende Schäden zu verhindern.
Bei diesen Anzeichen darf keine Zeit verloren werden. Suche sofort ein Krankenhaus auf oder rufe den Notarzt. Eine Operation zur Entlastung der Nervenwurzeln ist dann oft unumgänglich.
Weitere Warnhinweise, die eine schnelle Abklärung erfordern
Neben dem absoluten Notfall gibt es weitere „Rote Flaggen“. Diese Symptome erfordern eine zeitnahe ärztliche Abklärung innerhalb von Tagen.
Laut Dr. Schlereth zählen dazu starke Schmerzen nach einem akuten Trauma, wie einem Sturz. Besonders bei bekannter Osteoporose ist Vorsicht geboten.
Begleitendes Fieber oder Schüttelfrost weist auf eine mögliche Infektion hin. Bakterielle Entzündungen der Wirbelsäule oder der Nervenwurzel sind ernstzunehmende Ursachen.
Ein unerklärlicher Gewichtsverlust kann auf eine Systemerkrankung hindeuten. Auch starke nächtliche Schmerzen, die dich wecken, sind ein Warnsignal.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Weitere Hinweise sind eine bekannte Tumorerkrankung in der Vorgeschichte oder eine Immunschwäche. Auch zuvor durchgeführte Wirbelsäulen-Infiltrationen können ein Risikofaktor sein.
Fachleute empfehlen eine strukturierte Vorgehensweise. Laut einer medizinischen Leitlinie ist eine bildgebende Diagnostik besonders bei Warnhinweisen auf spezifische Erkrankungen oder therapieresistenten Beschwerden.
Bei persistierenden Problemen solltest du eine Reevaluation durch deinen Arzt anstreben. Im Zweifelsfall gilt immer: Lieber einmal zu oft zum Arzt gehen als zu selten.
Deine Sicherheit steht an erster Stelle. Mit diesem Wissen kannst du die Signale deines Körpers richtig einordnen. So handelst du verantwortungsvoll und schützt deine Gesundheit.
Ischiasschmerzen vorbeugen: Langfristige Strategien für einen gesunden Rücken
Nachhaltige Vorbeugung bedeutet mehr als nur gelegentliche Übungen – es ist eine Lebensweise. Wir zeigen dir, wie du deinen Rücken dauerhaft stärkst. Das Ziel ist klar: Die Ursachen für eine Reizung des Ischiasnervs von vornherein zu minimieren.
Prävention ist keine Strafe. Sie ist eine kluge Investition in deine Lebensqualität. Ein stabiler Körper schützt deine Wirbelsäule und die empfindlichen Nerven.
Unser Konzept geht über einfache Tipps hinaus. Es basiert auf drei wissenschaftlich fundierten Säulen. Diese bilden das Fundament für einen widerstandsfähigen unteren Rücken.
Die Säulen der Prävention: Kräftigung, Dehnung, Haltung
Die erste Säule ist die Kräftigung deiner Rumpfmuskulatur. Ein starker „Core“ aus Bauch- und Rückenmuskeln stützt deine Wirbelsäule. Er wirkt wie ein natürliches Korsett.
Plank-Varianten oder Brücken sind effektive Übungen. Sie bauen die nötige Stabilität auf. So lastet weniger Druck auf den Bandscheiben.
Die zweite Säule ist regelmäßiges Dehnen. Besonders die Hüftbeuger und die Oberschenkelrückseite neigen zur Verkürzung. Diese Verspannungen können den Ischiasnerv indirekt reizen.
Eine gedehnte, geschmeidige Muskulatur gibt den Nerven mehr Raum. Dehnungen für den Oberschenkels und das Gesäß sind daher essenziell.
Die dritte Säule ist die achtsame Haltung im Alltag. Wie du stehst, sitzt und dich bewegst, prägt deine Wirbelsäule. Eine aufrechte Position entlastet die Strukturen.
Dr. Tanja Schlereth betont den ganzheitlichen Ansatz:
Prävention muss alle drei Bereiche vereinen. Nur starke Muskeln, die auch beweglich sind, können eine gesunde Haltung im Alltag tragen. Isoliertes Training reicht nicht aus.
Alltagstipps für das Büro und das Heben von Lasten
Viele Beschwerden entstehen durch ungünstige Alltagsgewohnheiten. Im Büro ist dynamisches Sitzen der Schlüssel. Wechsle regelmäßig deine Sitzposition.
Stelle deinen Stuhl so ein, dass Füße flack auf dem Boden stehen. Die Knie bilden einen rechten Winkel. Der Monitor sollte sich auf Augenhöhe befinden.
Integriere Mikropausen. Stehe mindestens alle 30 Minuten kurz auf. Gehe ein paar Schritte oder strecke dich. Diese kleine Bewegung unterbricht statische Belastung.
Beim Heben schwerer Lasten gilt eine goldene Regel. Dr. Schlereth formuliert sie so:
Hebe immer aus den Beinen, niemals aus dem Rücken. Gehe in die Knie, halte den Gegenstand nah am Körper und richte dich mit der Kraft deiner Oberschenkel auf.
Dieser Mechanismus schont deine Bandscheiben. Er beugt einem Bandscheibenvorfall als häufige Ursache vor. Ein praktisches Beispiel: Beim Einkaufstaschen-Tragen lastet das Gewicht besser auf den Beinen.
Psychische Faktoren und Stressmanagement
Deine psychische Verfassung beeinflusst deine Schmerzwahrnehmung direkt. Erinnerst du dich an die „Gelben Flaggen“? Stress, Ängste oder berufliche Unzufriedenheit sind Risikofaktoren.
Sie können muskuläre Verspannungen verstärken. Ein angespannter Körper erhöht den Druck auf neuralge Strukturen. So kann selbst ohne körperliche Ursache ein Ischiasnerv gereizt werden.
Aktives Stressmanagement ist daher fester Bestandteil der Prävention. Einfache Atemübungen können akute Anspannung lösen. Regelmäßige Pausen im Arbeitsalltag sind wichtig.
Auch positive soziale Kontakte und Hobbys wirken protektiv. Sie lenken ab und steigern das Wohlbefinden. Bewegung an der frischen Luft hat einen doppelten Effekt.
Sie kräftigt den Körper und setzt Glückshormone frei. Dies wirkt depressiven Verstimmungen entgegen. Ein aktiver Lebensstil ist die beste Medizin.
Du siehst: Vorbeugung ist ein aktiver, lebendiger Prozess. Sie gibt dir die Kontrolle über deine Gesundheit zurück. Beginne heute mit kleinen, umsetzbaren Schritten.
Dein Rücken wird es dir danken. Und du gewinnst ein Stück Lebensqualität zurück.
Fazit: Aktiv bleiben und Warnzeichen ernst nehmen
Die Kontrolle über nervenbedingte Beschwerden gewinnst du durch eine Kombination aus Wissen, Bewegung und Achtsamkeit. Leichte Ischiasschmerzen sind ein wichtiges Warnsignal deines Körpers.
Die gute Nachricht: Die allermeisten Beschwerden bessern sich mit konservativer Behandlung. Über 75% der Bandscheibenvorfälle heilen ohne Operation. Gezielte Übungen und sanfte Aktivität sind hier der Schlüssel.
Halte dich an zwei goldene Regeln. Erstens: Bleibe in Bewegung, um den Teufelskreis aus Schmerz und Schonhaltung zu durchbrechen. Zweitens: Kenne die „Roten Flaggen“ und suche bei diesen Symptomen sofort deinen Arzt auf.
Du bist nun informiert und handlungsfähig. Mit diesem Wissen kannst du die Ursache verstehen und deinen Rücken stärken. Wir wünschen dir alles Gute auf dem Weg zur Linderung.
FAQ
Kann ich mit leichten Ischiasschmerzen noch Sport treiben?
Ja, aber wähle sanfte Aktivitäten. Schwimmen, Walking oder Radfahren in der Ebene sind ideal. Sie fördern die Durchblutung und lockern die Muskulatur. Vermeide abrupte Drehungen, Sprünge und schweres Heben. Höre auf deinen Körper und stoppe bei stechenden Schmerzen.
Wie lange dauert es, bis eine Ischialgie wieder weggeht?
Bei den meisten Menschen bessern sich die akuten Beschwerden innerhalb von 4 bis 6 Wochen deutlich. Bleibst du aktiv und führst regelmäßig Übungen durch, unterstützt du die Heilung. Chronische Verläufe sind seltener, können aber bei anhaltender Schonhaltung entstehen.
Ist Wärme oder Kälte besser bei Ischiasschmerzen?
Wärme ist meist die bessere Wahl. Ein Kirschkernkissen oder eine Wärmflasche auf dem unteren Rücken oder Gesäß entspannt verkrampfte Muskeln und lindert den Nervenschmerz. Kälte kann bei einer akuten Entzündung helfen, ist aber seltener nötig.
Kann Stress Ischiasschmerzen auslösen oder verschlimmern?
Absolut. Dauerhafter Stress führt zu Verspannungen in der Rücken- und Gesäßmuskulatur. Diese Verspannungen können direkt auf den Ischiasnerv drücken. Entspannungstechniken sind daher ein wichtiger Teil der Behandlung und Prävention.
Was ist der Unterschied zum Piriformis-Syndrom?
Beim Piriformis-Syndrom wird der Nerv durch einen verkrampften Gesäßmuskel eingeklemmt. Der Schmerzverlauf ist ähnlich, beginnt aber oft direkt im Gesäß. Eine echte Ischialgie hat ihre Ursache meist höher, an der Wirbelsäule. Die Abklärung durch einen Arzt ist wichtig.
Helfen Massagen gegen die Schmerzen?
Sanfte Massagen können Verspannungen lösen und sind wohltuend. Vermeide jedoch starken Druck direkt auf den schmerzenden Nervenverlauf. Besser sind Techniken, die die umliegende Muskulatur lockern, wie eine leichte Rückenmassage.
Sollte ich bei Ischiasschmerzen eine spezielle Schlafposition einnehmen?
A> Ja, die Seitenlage ist oft am entlastendsten. Lege ein Kissen zwischen deine Knie, um die Wirbelsäule gerade zu halten. In Rückenlage kannst du ein Kissen unter die Knie legen. Vermeide die Bauchlage, da sie den unteren Rücken überstreckt.