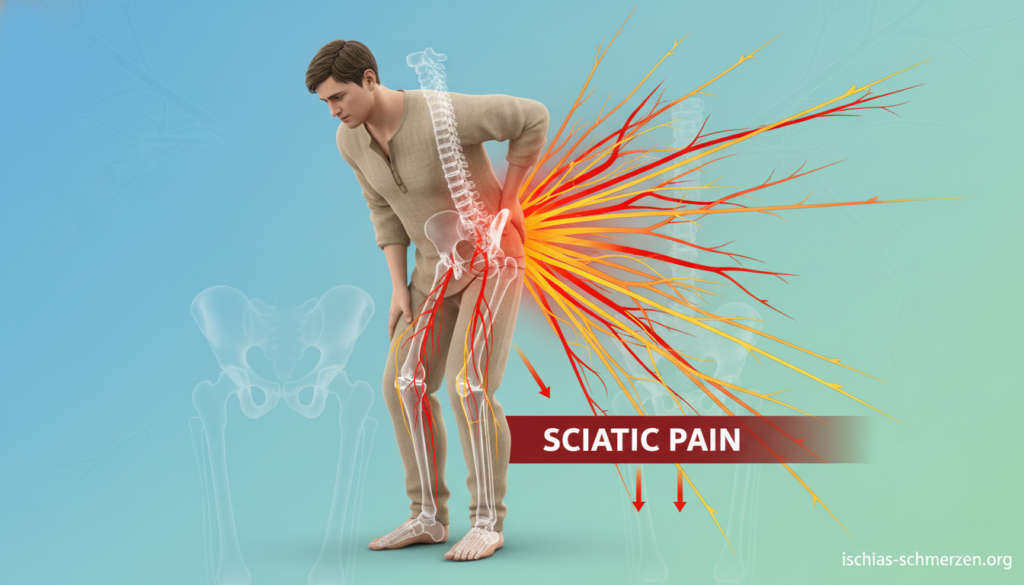
Ein stechender, reißender Schmerz, der vom unteren Rücken ins Bein schießt – das kennen viele Menschen. Doch diese besondere Qualität unterscheidet sich deutlich von gewöhnlichen Rückenschmerzen.
Im Volksmund heißt es oft „Ischias“. Fachleute sprechen präziser von Ischialgie oder Lumboischialgie. Der Grund: Der mächtige Ischiasnerv wird gereizt oder eingeklemmt.
Wir nehmen Dich an die Hand. Mit diesem Guide verstehst Du, was Dein Körper Dir sagen will. Ischiasschmerzen sind zwar unangenehm, aber meist gut behandelbar.
Unser Ziel ist es, Dir von Anfang an Handlungsfähigkeit zu geben. Du lernst, zwischen harmlosen Verspannungen und ernsteren Ursachen zu unterscheiden. Wir sind Dein vertrauenswürdiger Begleiter.
Das Wichtigste in Kürze
- Reißende Schmerzen entlang des Ischiasnervs sind ein spezifisches Alarmzeichen.
- Fachbegriffe wie Ischialgie beschreiben die genaue Schmerzlokalisation.
- Der Ischiasnerv ist aufgrund seines langen Verlaufs anfällig für Reizungen.
- Die allermeisten Fälle sind gut behandelbar und kein Grund zur Panik.
- Aktives Verstehen der Ursachen ist der erste Schritt zur Linderung.
- Praktisches Wissen befähigt Dich, gezielt zu handeln.
- Dieser Guide bietet wissenschaftlich fundierte und umsetzbare Lösungen.
Ischiasschmerzen: Mehr als nur ein einfacher Rückenschmerz
Laut aktuellen Studien leiden über 80% der Deutschen unter Rückenschmerzen – doch nur ein Teil davon ist eine echte Ischialgie. Die forsa-Umfrage im Auftrag des AOK-Bundesverbands (2024) zeigt: 81% der Befrohten hatten im Vorjahr Probleme, meist im unteren Rücken.
Dieser fundamentale Unterschied ist entscheidend. Bei klassischen Kreuzschmerzen sind oft Muskeln oder Wirbel direkt betroffen. Eine Ischialgie entsteht anders.
Hier wird der Ischiasnerv oder seine Wurzeln gereizt oder komprimiert. Der Schmerz strahlt dann in andere Körperregionen aus. Das ist der Kern der Sache.
„Das Besondere an einer Ischialgie ist, dass die Schmerzen durch die Komprimierung des Ischiasnervs und seiner Nervenwurzeln verursacht werden. Sobald Nerven involviert sind, bleibt der Schmerz nicht mehr lokal.“
Warum ist diese Unterscheidung so wichtig? Eine reine Muskelbehandlung hilft bei Nervenreizung oft nicht ausreichend. Du brauchst einen gezielteren Ansatz.
Die Ursache liegt nicht in einer direkten Verletzung von Wirbeln oder Muskeln. Stattdessen entsteht Druck auf den Nerv. Diese Erkenntnis verändert Dein Verständnis komplett.
Viele Faktoren begünstigen allgemeine Rückenschmerzen:
- Bewegungsmangel und einseitige Belastungen
- Muskuläre Verspannungen
- Degenerativer Bandscheibenverschleiß
- Arthrose der Wirbelgelenke (Spondylarthrose)
- Psychischer Stress
- Reizungen der Nervenwurzeln (Radikulopathie)

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Eine Ischialgie ist ein spezifisches Warnsignal Deines Körpers. Sie zeigt eine zugrundeliegende Störung an, die gefunden werden muss. Typische Symptome betreffen daher oft einen größeren Bereich.
Diese Abgrenzung ist Dein erster Schritt aus der Ohnmacht. Sie zeigt Dir: Gezieltes Handeln ist möglich. Wir vermitteln Dir Sicherheit durch sachliche Information.
Du lernst, was Ischialgie ist – und was nicht. Das ist die Basis für eine wirksame Behandlung. Aus Verstehen entsteht Handlungsfähigkeit.
Reißend, stechend, elektrisierend: Typische Symptome bei Ischiasschmerzen
Neuropathische Schmerzen, die direkt vom Nerv ausgehen, haben einen ganz eigenen Charakter. Dein Körper sendet damit ein sehr spezifisches Signal.
Wir helfen Dir, diese Signale richtig zu deuten. Das Verstehen der Symptome ist der Schlüssel zur richtigen Einschätzung Deiner Lage.
Das Leitsymptom: Ausstrahlender Schmerz vom Rücken bis zum Fuß
Das Hauptmerkmal ist ein ausstrahlender Schmerz. Er beginnt meist im unteren Rücken oder Gesäß.
Von dort zieht er typischerweise über die Hüfte. Er verläuft an der Hinterseite des Oberschenkels entlang.
Oft geht er weiter über das Knie in die Wade. Er kann bis zum äußeren Rand des Fußes ausstrahlen.
Betroffene beschreiben die Qualität sehr eindeutig. Sie sprechen von einem brennenden, ziehenden oder plötzlich einschießenden Gefühl.
Manche vergleichen es mit einem elektrischen Schlag. Diese Beschwerden sind klassisch für eine Reizung des Ischiasnervs.
Ein einfacher Test: Husten, Niesen oder Pressen kann den Schmerz verstärken. Der Grund ist der dabei steigende Druck im Wirbelkanal.
Begleitsymptome: Von Kribbeln bis zu Lähmungserscheinungen
Neben dem Hauptschmerz treten oft weitere neurologische Zeichen auf. Sie zeigen, dass die Nervenfunktion beeinträchtigt ist.
Häufig ist ein Kribbeln oder „Ameisenlaufen“ (Parästhesien) im betroffenen Bein. Taubheitsgefühle sind ebenfalls möglich.
Viele spüren eine unerklärliche Schwäche im Bein. Das Gefühl, es nicht mehr richtig anheben oder belasten zu können.
In der ärztlichen Untersuchung können sich diese Beschwerden objektivieren lassen. Abgeschwächte Muskelkraft oder verminderte Reflexe (z.B. am Knie) sind mögliche Befunde.
Diese Symptome bedeuten nicht automatisch Schlimmes. Sie weisen aber auf den Nerv als Ursache hin und erfordern Aufmerksamkeit.
Warnsignale (Red Flags), die sofort zum Arzt führen sollten
Die meisten Fälle sind unkompliziert. Bestimmte Warnzeichen erfordern jedoch sofortiges Handeln.
Diese Red Flags deuten auf ernste zugrundeliegende Probleme hin. Sie sind ein absolutes Alarmsignal.
„Beim Auftreten von Lähmungen, Sensibilitätsstörung und insbesondere Blasen- und Mastdarmstörungen sollte sofort ein Arzt aufgesucht werden.“

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Konkret solltest Du umgehend medizinische Hilfe suchen bei:
- Blasen- oder Darmstörungen: Unfähigkeit, Wasser zu lassen (Retention) oder unkontrollierter Verlust (Inkontinenz). Dies kann auf ein Cauda-equina-Syndrom hindeuten, einen absoluten Notfall.
- Plötzlichen Lähmungen: Besonders, wenn beide Beine betroffen sind oder die Muskulatur des Fußes ausfällt (Foot Drop).
- Starken Gefühlsstörungen im Reiterbereich (Gesäß, Innenseiten der Oberschenkel).
- Begleitendem Fieber, Schüttelfrost oder starken nächtlichen Schmerzen. Dies kann auf eine Entzündung oder Infektion hindeuten.
Unser Ziel ist es, Dir Sicherheit zu geben. Die meisten Schmerzen sind behandelbar. Doch diese Warnzeichen darfst Du nicht ignorieren.
Wir ermutigen Dich, bei Unsicherheit immer professionellen Rat einzuholen. Besser einmal zu früh nachfragen.
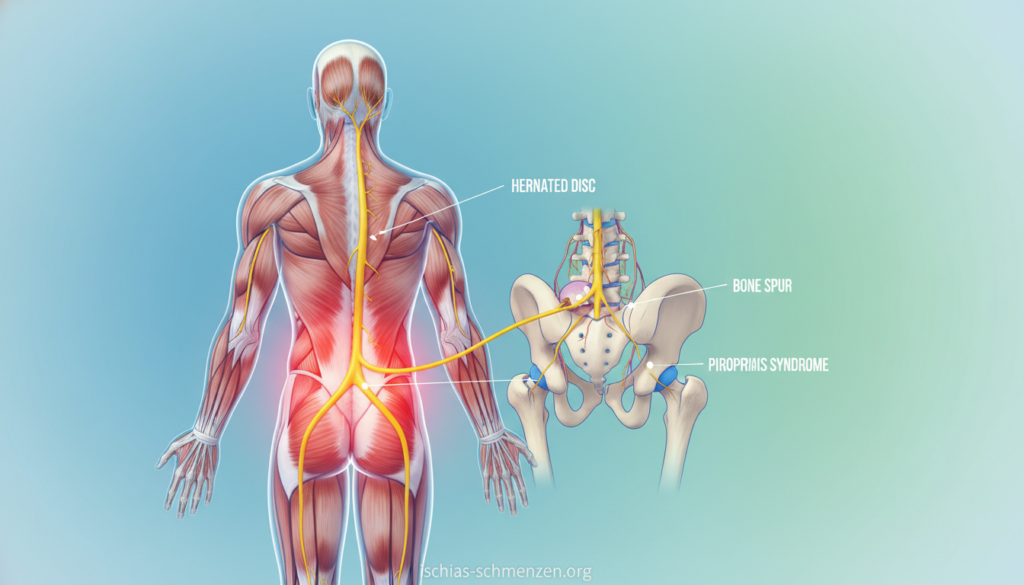
Der Ischiasnerv: Anatomie des längsten Nervs im Körper
Warum kann ein Problem im Rücken Schmerzen bis in den Fuß senden? Die Antwort liegt in der Anatomie. Wir nehmen Dich mit auf eine kleine Reise durch Deinen Körper.
Unser Ziel ist es, Dir ein klares Bild zu vermitteln. Nur wer versteht, wie der Ischiasnerv aufgebaut ist, kann nachvollziehen, woher die Beschwerden kommen.
Der Nervus ischiadicus ist der längste und dickste Nerv Deines Körpers. Sein Durchmesser kann etwa einen Zentimeter betragen – ungefähr fingerdick.
Er führt zwei Arten von Fasern. Motorische Fasern steuern die Bewegung Deiner Beinmuskulatur. Sensible Fasern leiten Empfindungen wie Berührung oder Schmerz ans Gehirn.
Seine Reise beginnt tief in Deiner Wirbelsäule. Mehrere Nervenwurzeln vereinen sich hier. Sie stammen aus den unteren Lendenwirbeln (L4 und L5) und den oberen Kreuzbeinsegmenten (S1 bis S3).
Dieser Ursprung ist entscheidend. Ein Druck an dieser Stelle kann bereits starke Auswirkungen haben. Der Nerv verlässt die Wirbelsäule durch kleine Öffnungen zwischen den Wirbeln.
Sein Weg führt dann durch das Becken. Hier passiert er eine wichtige Engstelle: das große Sitzbeinloch. Direkt darunter liegt der birnenförmige Piriformis-Muskel.
Diese Nachbarschaft ist von großer Bedeutung. Bei Verspannung kann der Piriformis-Muskel direkt auf den Nerv drücken. Mediziner sprechen dann vom Piriformis-Syndrom.
Anschließend tritt der Nerv unter dem großen Gesäßmuskel hervor. Er zieht an der Rückseite des Oberschenkels entlang. Dieser Abschnitt ist besonders lang und anfällig.
In der Kniekehle teilt er sich in seine beiden Hauptäste. Der Schienbeinnerv (Nervus tibialis) und der Wadenbeinnerv (Nervus peroneus communis) übernehmen von hier aus.
Sie versorgen weiterhin Unterschenkel und Fuß. Dies erklärt vollständig, warum ein Problem an der Wurzel Schmerzen bis in den Fuß verursachen kann.
Der gesamte Bereich von der Lende bis zum Fuß ist ein zusammenhängendes Versorgungsgebiet. Eine Störung an einer Stelle zeigt sich oft an einer anderen.
Die folgende Tabelle fasst die wichtigsten Stationen zusammen. Sie hilft Dir, den Verlauf und mögliche Problemzonen im Blick zu behalten.
| Abschnitt | Verlauf | Besonderheit | Mögliche Engstelle |
|---|---|---|---|
| Nervenwurzeln | Lendenwirbel L4/L5, Kreuzbein S1-S3 | Ursprung des Nervs | Zwischenwirbelloch (Foramen intervertebrale) |
| Beckenbereich | Durch das große Sitzbeinloch, unter Piriformis-Muskel | Enge Passage | Piriformis-Syndrom möglich |
| Gesäß und Bein | Rückseite des Oberschenkels | Längster Abschnitt | Kompression durch Muskelverspannungen |
| Kniekehle | Teilung in Schienbein- und Wadenbeinnerv | Verzweigungspunkt | Engpass durch Schwellung oder Entzündung |
Dieses Wissen ist die Grundlage für alles Weitere. Du siehst jetzt, warum der Nerv auf seinem langen Weg an mehreren Stellen gefährdet ist.
Jede Engstelle kann zu Reizung oder Kompression führen. Unser erklärtes Ziel ist es, Dir dieses Verständnis mit auf den Weg zu geben. Aus Wissen entsteht Handlungsfähigkeit.
„Die Anatomie des Ischiasnervs erklärt die typische Schmerzausstrahlung von der Lende bis zum Fuß. Sein langer Verlauf macht ihn anfällig, aber auch gut erforschbar und behandelbar.“
Wir begleiten Dich mit sachlichen und präzisen Informationen. Im nächsten Schritt schauen wir uns an, welche konkreten Ursachen den Druck auf den Nerv erzeugen können.
Ursachen für reißende Ischiasschmerzen: Wo der Druck entsteht
Um die Wurzel Deiner Beschwerden zu verstehen, müssen wir auf die verschiedenen Ursachen schauen. Sie üben Druck auf den Ischiasnerv aus oder führen zu seiner Reizung.
Wir teilen die Ursachen in drei Hauptgruppen ein. Das gibt Dir einen systematischen Überblick. So siehst Du klar, was in Deinem Körper passieren kann.
Mechanische Ursachen: Bandscheibenvorfälle und Wirbelprobleme
Hier entsteht der Druck direkt an der Wirbelsäule. Die häufigste mechanische Ursache ist ein Bandscheibenvorfall.
Die Bandscheibe wirkt als Stoßdämpfer zwischen den Wirbeln. Ihr weicher Gallertkern kann vorwölben oder austreten.
Dieses Material drückt dann auf die Nervenwurzeln des Ischiasnervs. Schon eine Vorwölbung (Protrusion) kann ausreichen, um Schmerzen zu verursachen.
Ein vollständiger Bandscheibenvorfall (Prolaps) verstärkt den Druck. Besonders betroffen sind die Segmente L4/L5 und S1-S3.
Weitere Wirbelprobleme können den Nerv bedrängen. Dazu gehört das Wirbelgleiten (Spondylolisthesis).
Auch Blockaden der kleinen Wirbelgelenke sind möglich. Arthrose dieser Gelenke oder eine Verengung des Wirbelkanals (Spinalkanalstenose) kommen ebenfalls infrage.
Selten sind Wirbelkörperfrakturen die Auslöser. Alle diese Veränderungen engen den Raum für den Nerv ein.
Muskuläre Ursachen: Verspannungen und das Piriformis-Syndrom
Nicht immer liegt das Problem an der Wirbelsäule. Oft sind es die umgebenden Muskeln, die den Nerv beeinträchtigen.
Starke Verspannungen der Rücken- und Gesäßmuskulatur sind typisch. Sie entstehen durch monotone Haltungen oder psychischen Stress.
Diese verspannten Muskeln können den Ischiasnervs indirekt reizen. Sie verkürzen sich und üben Zug auf sein umgebendes Gewebe aus.
Eine besondere Rolle spielt das Piriformis-Syndrom. Der birnenförmige Piriformis-Muskel liegt im tiefen Gesäß.
Bei einer Verkrampfung oder Verdickung drückt er direkt auf den darunter verlaufenden Nerv. Das ist eine häufige, aber oft übersehene Ursache.
Die gute Nachricht: Muskuläre Probleme sind meist sehr gut behandelbar. Gezielte Dehnung und Entspannung bringen hier oft schnelle Linderung.
Andere Auslöser: Entzündungen, Schwangerschaft und systemische Erkrankungen
Manchmal stecken komplexere Prozesse hinter den Schmerzen. Sie erfordern eine spezifischere Herangehensweise.
Entzündungen sind ein wichtiger Auslöser. Eine Nervenwurzelentzündung (Radikulitis) reizt den Nerv direkt.
Bakterien oder Viren wie Herpes Zoster können sie verursachen. Auch eine Entzündung der Bandscheibe (Spondylodiszitis) ist möglich.
In der Schwangerschaft ist der Ischiasnerv häufig betroffen. Das wachsende Kind und die vergrößerte Gebärmutter üben Druck im Becken aus.
Dieser Druck kann den Nerv komprimieren. Hormonelle Veränderungen lockern zudem das Bindegewebe und begünstigen Beschwerden.
Systemische Erkrankungen schädigen den Nerv manchmal direkt. Beispiel hierfür ist Diabetes mellitus.
Die diabetische Polyneuropathie betrifft oft die langen Nerven. Rheumatische Erkrankungen können ebenfalls eine Rolle spielen.
Seltene Ursachen sind Tumore im Bereich der Wirbelsäule oder des Beckens. Auch Folgezustände nach Operationen, wie einer Hüftprothese, kommen infrage.
| Ursachengruppe | Konkrete Auslöser | Wirkmechanismus | Häufigkeit |
|---|---|---|---|
| Mechanisch | Bandscheibenvorfall, Wirbelgleiten, Spinalkanalstenose | Direkter Druck auf Nervenwurzel oder Nerv im Wirbelkanal | Sehr häufig |
| Muskulär | Piriformis-Syndrom, Verspannungen der Rücken-/Gesäßmuskulatur | Kompression oder Zug durch verkrampfte Muskulatur | Häufig |
| Andere | Entzündungen, Schwangerschaft, Diabetes, selten Tumore | Reizung, Druck durch Raumforderung oder systemische Schädigung | Weniger häufig |
Diese Übersicht hilft Dir, das Gespräch mit Deinem Arzt vorzubereiten. Du kannst Deine Symptome besser einordnen.
Wir begleiten Dich mit diesem Wissen. Im nächsten Schritt schauen wir, wie eine sichere Diagnose gestellt wird.
Diagnose: Wie der Arzt eine Ischialgie feststellt
Wenn Du mit ausstrahlenden Schmerzen zum Arzt gehst, beginnt ein strukturierter Untersuchungsprozess. Wir begleiten Dich gedanklich durch jeden Schritt. So verlierst Du die Angst vor der Diagnose.
Eine genaue Diagnose ist die Basis jeder wirksamen Behandlung. Dein Arzt wird methodisch vorgehen. Das Ziel ist immer, die Ursache Deiner Beschwerden zu finden.
Klinische Untersuchung und neurologische Tests
Alles beginnt mit einem ausführlichen Gespräch. Der Arzt fragt nach Art, Beginn und Dauer Deiner Symptome. Wichtig ist die genaue Schmerzausstrahlung.
Dann folgt die körperliche Untersuchung. Dein Arzt tastet die Wirbelsäule ab. Er prüft die Beweglichkeit und sucht nach Muskelverspannungen.
Jetzt kommen spezifische Tests zum Einsatz. Der berühmte Lasègue-Test ist ein Klassiker. Dabei liegst Du auf dem Rücken.
Der Arzt hebt Dein gestrecktes Bein langsam an. Tritt zwischen 30 und 50 Grad ein ausstrahlender Schmerz auf, ist das ein starkes Indiz. Es deutet auf eine Reizung des Ischiasnervs hin.
Oft schließt sich der Bragard-Test an. Nach dem Lasègue-Test wird Dein Fuß nach oben gezogen. Verstärkt sich der Schmerz, ist der Test positiv.
Ein einfacher Funktionstest ist der Zehenspitzenstand. Kannst Du Dich nicht mehr auf die Ballen stellen? Das kann auf eine Nervenschwäche hindeuten.
Diese Untersuchungen geben Deinem Arzt wertvolle Hinweise. Sie zeigen, ob der Nerv betroffen ist. Auch das Knie wird dabei oft überprüft.
„Die klinische Untersuchung mit gezielten neurologischen Tests liefert in den meisten Fällen bereits eine sichere Diagnose. Bildgebung ist dann eine Bestätigung oder dient der weiteren Planung.“
Wann sind bildgebende Verfahren notwendig?
Nicht bei jedem ersten Hexenschuss ist sofort ein MRT nötig. Es gibt klare Regeln für den Einsatz von Bildgebung. Dein Arzt entscheidet danach.
Bildgebende Verfahren kommen zum Einsatz bei anhaltenden Beschwerden. Auch bei Verdacht auf einen Bandscheibenvorfall sind sie wichtig. Nach einem Trauma oder bei neurologischen Ausfällen ebenfalls.
Das MRT (Magnetresonanztomographie) zeigt Weichteile hervorragend. Bandscheiben, Nerven und Muskeln sind gut sichtbar. Es ist die erste Wahl bei Verdacht auf Nervenkompression.
Das CT (Computertomographie) ist besser für knöcherne Strukturen. Bei Verdacht auf Wirbelkanalstenose oder nach Frakturen wird es eingesetzt. Jedes Verfahren hat seinen spezifischen Zweck.
Die folgende Tabelle gibt Dir einen Überblick über die wichtigsten Diagnosemethoden. Sie zeigt Dir, was wann zum Einsatz kommt.
| Untersuchungsmethode | Zweck | Wann eingesetzt | Was es zeigt |
|---|---|---|---|
| Anamnese (Gespräch) | Erfassung der Symptome und Vorgeschichte | Immer als erster Schritt | Schmerzcharakter, Ausstrahlung, Beginn |
| Körperliche Untersuchung | Prüfung von Beweglichkeit und Muskelspannung | Bei jeder Vorstellung | Einschränkungen, Verspannungen, Druckschmerz |
| Neurologische Tests (Lasègue, Bragard) | Nachweis einer Nervenreizung | Bei Verdacht auf Ischialgie | Positiv bei ausstrahlendem Schmerz im Bein |
| MRT | Darstellung von Weichteilen | Bei anhaltenden Beschwerden, Verdacht auf Bandscheibenvorfall | Bandscheiben, Nerven, Muskeln, Bänder |
| CT | Darstellung knöcherner Strukturen | Bei Verdacht auf Stenose, nach Trauma, für knöcherne Details | Wirbelkörper, Gelenke, knöcherne Engstellen |
Diese strukturierte Diagnose gibt Dir Sicherheit. Du weißt, warum welche Untersuchung gemacht wird. Das nimmt die Unsicherheit.
Unser Ziel ist es, Dir Transparenz zu bieten. Jeder Test hat seinen Sinn. Gemeinsam ergeben sie ein klares Bild Deiner Situation.
Mit dieser Diagnose kann Dein Arzt einen gezielten Therapieplan erstellen. Die Behandlung passt sich nun Deinen Bedürfnissen an. Das ist der Weg zur Linderung.
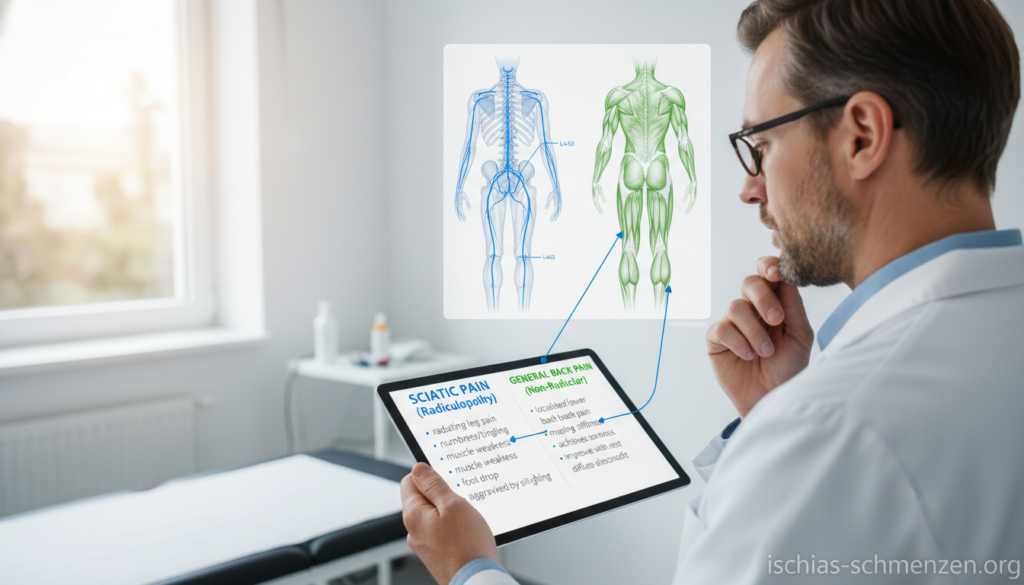
Ischias oder etwas anderes? Die wichtige Differentialdiagnose
Eine präzise Diagnose beginnt mit dem Wissen, welche Erkrankungen ähnliche Symptome verursachen können. Nicht jeder Schmerz im unteren Rücken bedeutet automatisch eine Ischialgie.
Wir helfen Dir, Verwechslungen zu vermeiden. Denn die richtige Behandlung hängt von der korrekten Einordnung ab. Dein Weg zur Linderung wird dadurch gezielter und effektiver.
Verschiedene Beschwerden können sich sehr ähnlich anfühlen. Doch ihre Ursache und Behandlung unterscheiden sich teils erheblich. Diese Differenzierung ist klinisch enorm wichtig.
Wir ermutigen Dich, diese Unterschiede zu kennen. So kannst Du im Gespräch mit dem Arzt Deine Symptome präziser schildern. Das ist der erste Schritt zur passenden Therapie.
Ischias vs. Lumbago (Hexenschuss)
Der Hexenschuss trifft viele Menschen völlig unerwartet. Mediziner nennen ihn Lumbago. Es handelt sich um einen plötzlichen, meist stechenden Schmerz.
Der entscheidende Unterschied zur Ischialgie: Der Hexenschuss bleibt auf die Lendenwirbelsäule beschränkt. Er strahlt nicht ins Bein aus.
Die Ursache ist oft muskulärer Natur. Verspannte Rückenmuskeln oder eine Blockade kleiner Wirbelgelenke lösen ihn aus. Der Nerv ist dabei nicht direkt betroffen.
Die Behandlung konzentriert sich daher auf Muskelentspannung und Mobilisation. Gezielte Bewegung ist hier meist der beste Weg. Wir begleiten Dich mit praktischen Tipps.
„Der Lumbago ist wie ein akuter Muskelkrampf im Rücken. Die Ischialgie hingegen ist ein Nervenschmerz mit typischer Ausstrahlung. Diese Unterscheidung bestimmt die gesamte Therapiestrategie.“
Ischias vs. ISG-Syndrom
Das Iliosakralgelenk verbindet Wirbelsäule und Becken. Bei einer Dysfunktion spricht man vom ISG-Syndrom. Die Beschwerden sitzen tief und seitlich im Gesäß.
Patienten beschreiben oft ein Gefühl des „Verklemmtseins“. Der Schmerz kann zwar ins Bein ausstrahlen. Doch er erreicht typischerweise nur die Kniekehle, selten den Fuß.
Ein wichtiger Test ist das Viererzeichen. Im Liegen legst Du den Fuß des betroffenen Beins auf das andere Knie. Schmerz beim Herunterdrücken des Knies deutet auf ein ISG-Problem hin.
Die Behandlung zielt auf Gelenkmobilisation und Stabilisation. Spezielle Übungen können hier große Erleichterung bringen. Wir zeigen Dir später konkrete Techniken.
Ischias vs. reine Muskelverspannung
Muskuläre Beschwerden sind weit verbreitet. Sie entstehen durch monotone Haltungen oder Stress. Der Schmerz ist dabei dumpf und lokal begrenzt.
Oft tritt er beidseitig auf. Durch Palpation lässt er sich direkt auslösen. Der entscheidende Unterschied: Es gibt keine neurologischen Symptome.
Also kein Kribbeln, keine Taubheit, keine Kraftverluste. Die Behandlung besteht in Dehnung, Wärme und Entspannung. Gezielte Bewegung löst die Verspannungen.
Wir erklären auch die Beziehung zum Bandscheibenvorfall. Ein Vorfall kann die Ursache einer Ischialgie sein. Aber nicht jeder Ischiasschmerz kommt von einem Bandscheibenvorfall.
Muskuläre Ursachen oder das ISG-Syndrom sind häufiger als vermutet. Diese Differenzierung spart oft unnötige Untersuchungen. Sie führt direkt zur wirksamen Therapie.
| Erkrankung | Schmerzlokalisation | Typische Symptome | Diagnostischer Hinweis |
|---|---|---|---|
| Ischialgie | Ausstrahlung von Rücken bis Fuß | Reißender/elektrisierender Schmerz, Kribbeln, Taubheit | Lasègue-Test positiv, neurologische Ausfälle möglich |
| Lumbago (Hexenschuss) | Nur unterer Rücken | Plötzlicher, stechender Schmerz, Bewegungseinschränkung | Keine Ausstrahlung ins Bein, muskulärer Hartspann |
| ISG-Syndrom | Tiefes Gesäß, mögliche Ausstrahlung bis Knie | Verklemmtsein, tief sitzender Druck, einseitig | Faber-Test (Viererzeichen) positiv, Gelenkblockade |
| Muskelverspannung | Lokal im Rücken, oft beidseitig | Dumpfer, diffuser Schmerz, Verhärtungen tastbar | Keine neurologischen Symptome, durch Palpation auslösbar |
Diese Übersicht gibt Dir Sicherheit im Gespräch mit Deinem Arzt. Du kannst Deine Beschwerden nun präziser einordnen. Das ist ein großer Schritt nach vorn.
Die Behandlung von ISG-Syndrom, Hexenschuss und Ischialgie unterscheidet sich teilweise erheblich. Mit diesem Wissen bist Du bestens vorbereitet. Gemeinsam finden wir den richtigen Weg für Dich.
Im nächsten Schritt schauen wir uns an, welche Behandlungswege zur Verfügung stehen. Von konservativen Methoden bis zur Operation – wir geben Dir einen vollständigen Überblick.
Behandlungswege: Von konservativen Methoden bis zur Operation
Nach der Diagnose stellt sich die entscheidende Frage: Welche Behandlungswege führen nun zur Linderung? Wir stellen Dir das gesamte Spektrum vor. Es reicht von einfachen Mitteln bis zu invasiven Verfahren.
Die moderne Medizin folgt einem Stufenprinzip. Man beginnt immer mit den schonendsten Methoden. Erst wenn diese nicht helfen, geht man weiter.
Unser Ziel ist es, Dir alle Optionen transparent zu zeigen. So kannst Du gemeinsam mit Deinem Arzt die beste Entscheidung treffen. Wir begleiten Dich mit sachlichen Informationen.
Konservative Therapie: Medikamente und Physiotherapie
Die konservative Behandlung ist immer der erste Schritt. Sie hat keine bleibenden Eingriffe in den Körper. Ihr Ziel ist die natürliche Heilung.
Schmerzmittel spielen eine wichtige Rolle. Sie durchbrechen den Teufelskreis aus Schmerz und Verspannung. Entzündungshemmende Mittel wie Ibuprofen oder Diclofenac sind Standard.
Bei leichteren Beschwerden kann Paracetamol helfen. Stärkere Schmerzen erfordern manchmal Opioide wie Tramadol. Dein Arzt wählt das passende Präparat aus.
Die Physiotherapie ist ein zentraler Baustein. Gezielte Übungen kräftigen die Muskulatur. Sie dehnen verkürzte Strukturen und korrigieren Fehlhaltungen.
Massagen lockern verspannte Bereiche. Bewegungstherapie verbessert die Durchblutung. So wird der Druck auf den Nerv vermindert.
Diese Kombination aus Medikamenten und Bewegung ist oft sehr erfolgreich. Viele Menschen finden damit bereits ausreichende Linderung. Geduld und Regelmäßigkeit sind dabei wichtig.
Interventionelle Verfahren: Injektionen zur Schmerzlinderung
Wenn die Basistherapie nicht ausreicht, kommen interventionelle Methoden infrage. Sie sind minimal-invasiv. Das bedeutet: kleiner Eingriff, große Wirkung.
Die periradikuläre Therapie ist das bekannteste Verfahren. Dabei spritzt der Arzt unter Röntgenkontrolle ein Gemisch direkt an die Nervenwurzel. Lokalanästhetikum betäubt sofort.
Cortison wirkt stark entzündungshemmend. Es lässt Schwellungen abklingen. Der Nerv hat wieder mehr Platz.
„Eine gezielte Infiltration kann den Schmerzkreislauf durchbrechen. Sie gibt dem Nerv die Chance zur Erholung und ermöglicht oft erst eine effektive Physiotherapie.“
Die Wirkung hält meist mehrere Wochen an. Dieser „Reset“ kann den Heilungsprozess beschleunigen. Viele Patienten berichten von deutlicher Erleichterung.
Der Eingriff erfolgt ambulant. Du kannst kurz danach wieder nach Hause gehen. Komplikationen sind bei erfahrenen Ärzten selten.
Operation: Wann ein chirurgischer Eingriff in Betracht kommt
Eine Operation ist immer die letzte Option. Sie kommt nur bei spezifischen Indikationen in Betracht. Die Entscheidung wird sehr sorgfältig getroffen.
Wann ist eine OP notwendig? Bei anhaltenden, unerträglichen Schmerzen trotz konservativer Therapie. Auch bei fortschreitenden neurologischen Ausfällen.
Lähmungen der Beinmuskulatur sind ein wichtiges Signal. Besonders der Fußheberverlust („Foot Drop“) erfordert schnelles Handeln. Der Notfall des Cauda-equina-Syndroms ist absolute OP-Indikation.
Wir betonen: Operationen sind die Ausnahme. Selbst bei Bandscheibenvorfällen werden über 75% der Patienten ohne chirurgischen Eingriff beschwerdefrei. Der Körper hat erstaunliche Selbstheilungskräfte.
Die Entscheidung für eine OP wird immer individuell getroffen. Neurochirurgen und Orthopäden beraten Dich ausführlich. Gemeinsam wägt Ihr Nutzen und Risiken ab.
| Therapieform | Methoden | Ziel | Typische Dauer bis Wirkung | Eignung bei |
|---|---|---|---|---|
| Konservativ | NSAR (Ibuprofen), Paracetamol, Physiotherapie, Massage, Bewegung | Schmerzlinderung, Muskelentspannung, Verbesserung der Funktion | Tage bis wenige Wochen | Erstmanifestation, leichte bis mittlere Beschwerden, muskuläre Ursachen |
| Interventionell | Periradikuläre Infiltration (Cortison + Lokalanästhetikum) | Direkte Abschwellung der Nervenwurzel, Durchbrechen des Schmerzgedächtnisses | Wirkungseintritt innerhalb von Tagen, Wirkdauer mehrere Wochen | Anhaltende Beschwerden trotz Basistherapie, deutliche entzündliche Komponente |
| Operativ | Microdiscektomie (bei Bandscheibenvorfall), Dekompression (bei Stenose) | Beseitigung der mechanischen Nervenkompression | Unmittelbare Schmerzlinderung möglich, Rehabilitation über Monate | Therapieresistente Schmerzen, progrediente Lähmungen, Cauda-equina-Syndrom, große Bandscheibenvorfälle |
Die Tabelle zeigt Dir das gesamte Spektrum. Du siehst: Für jede Situation gibt es passende Lösungen. Die meisten Menschen benötigen keine Operation.
Unser Ton ist ermutigend. Mit Geduld und der richtigen Behandlung findest auch Du Linderung. Wir begleiten Dich auf diesem Weg mit praktischem Wissen.
Im nächsten Schritt zeigen wir Dir, was Du bei akuten Beschwerden sofort tun kannst. Erste-Hilfe-Maßnahmen können den Anfang der Heilung bedeuten.
Erste Hilfe bei akuten Ischiasschmerzen: Das können Sie sofort tun
Wenn der Schmerz akut wird, brauchst Du klare Anweisungen, die Du sofort umsetzen kannst. Wir geben Dir konkrete Sofortmaßnahmen an die Hand. So verfällst Du nicht in Hilflosigkeit, sondern gewinnst Kontrolle zurück.
Diese Erste-Hilfe-Tipps sind wissenschaftlich fundiert und praxiserprobt. Sie zielen darauf ab, den akuten Schmerz zu lindern und Deinem Nerv Entlastung zu verschaffen. Jeder Schritt ist einfach umsetzbar.
Die schmerzlindernde Stufenlagerung
Die Stufenlagerung ist die klassische Sofortmaßnahme bei akuten Beschwerden. Sie entlastet die Wirbelsäule und den Nerv unmittelbar. So funktioniert sie:
Lege Dich flach auf den Rücken. Platziere Deine Unterschenkel im rechten Winkel auf einem Stuhl oder einem stabilen Kissenstapel. Deine Beine sollten bequem aufliegen.
Diese Position entspannt die Lendenwirbelsäule. Sie nimmt den Druck von den Bandscheiben und Nervenwurzeln. Viele Menschen spüren sofort eine deutliche Erleichterung.
Bleibe für 15-20 Minuten in dieser Lagerung. Atme dabei tief und bewusst in den Bauch. Die Entspannung verstärkt den entlastenden Effekt.
Wärme oder Kälte? Was wann hilft
Die richtige Temperaturtherapie kann den Schmerz wirksam beeinflussen. Die Wahl hängt von der vermuteten Ursache ab. Wir klären die Frage für Dich.
Bei muskulär bedingten Verspannungen ist Wärme meist die bessere Wahl. Sie lockert verkrampfte Muskeln und verbessert die Durchblutung. Eine Wärmflasche oder ein Kirschkernkissen auf den unteren Rücken hilft hier.
Bei akuten, entzündlichen Prozessen kann initiale Kälte lindernd wirken. Ein Coolpack (nie direkt auf die Haut!) reduziert die Schwellung. Es dämpft die Schmerzweiterleitung.
„In der Akutphase sollte man ausprobieren, was individuell besser tut. Oft hilft Wärme bei chronischen Verspannungen, Kälte bei frischen Entzündungen. Hören Sie auf die Signale Ihres Körpers.“
Schonhaltungen vermeiden – Bewegung trotz Schmerz
Die wichtigste Botschaft lautet: Vermeide starre Schonhaltungen! Auch wenn es schwerfällt, ist sanfte Bewegung entscheidend. Sie durchbricht den Teufelskreis aus Schmerz und Versteifung.
Bettruhe sollte maximal 1-3 Tage dauern. Danach fördere schonende Aktivitäten wie kurze Spaziergänge. Bewegung im schmerzfreien Bereich ist erlaubt und erwünscht.
Zu lange Ruhe schwächt die Muskulatur. Sie versteift die Gelenke und kann den Schmerz chronifizieren. Unser Rat: Höre auf Deinen Körper, aber bleibe aktiv.
Im Alltag gibt es viele Möglichkeiten für schmerzschonende Bewegungen. Ein praktisches Beispiel: Stehe seitlich aus dem Bett auf. Drehe Dich zuerst auf die Seite.
Stütze Dich mit den Armen ab. Schwinge dann die Beine über die Bettkante. Diese Technik entlastet die Wirbelsäule spürbar.
Auch beim Aufstehen vom Stuhl hilft eine bewusste Bewegung. Verlagere Dein Gewicht nach vorne. Drücke Dich mit den Händen von den Armlehnen ab. So vermeidest Du ruckartige Belastungen.
Wie auf fachkundigen Portalen betont wird, sind Warnsignale wie Lähmungen oder Blasenstörungen absolute Alarmsignale. Bei diesen Symptomen ist sofort ärztliche Hilfe notwendig.
Diese Sofortmaßnahmen geben Dir Handlungsfähigkeit zurück. Sie sind der erste Schritt zur Linderung. Im nächsten Abschnitt zeigen wir Dir gezielte Übungen für nach der Akutphase.
Gezielte Übungen und Dehnungen zur Linderung und Lösung
И-а10>Дevtiteloutс10>. I was exactly as a _а
Ischiasschmerzen vorbeugen: Langfristige Strategien für einen gesunden Rücken
Die beste Behandlung ist immer die Vorbeugung – dieser Grundsatz gilt besonders für Beschwerden im Rückenbereich. Wir denken mit Dir in die Zukunft und zeigen Dir, wie Du einem erneuten Auftreten aktiv vorbeugen kannst.
Unser Ansatz ist ganzheitlich. Ein gesunder Rücken entsteht aus einem Mix aus regelmäßiger Aktivität, richtiger Haltung, ausgewogener Ernährung und psychischem Wohlbefinden. Du bekommst praktische Tipps, die sich leicht in Deinen Alltag integrieren lassen.
Rückengerechtes Verhalten im Alltag und Beruf
Prävention beginnt mit kleinen, bewussten Handlungen. Richtiges Heben schützt Deine Wirbelsäule vor Überlastung. Gehe dafür in die Knie und halte den Rücken gerade.
Führe die Last nah am Körper. Vermeide ruckartige Drehbewegungen. Diese Technik verteilt die Kraft optimal auf Beine und Rumpf.
Im Berufsalltag ist ergonomisches Sitzen entscheidend. Ein höhenverstellbarer Schreibtisch ermöglicht dynamische Haltungswechsel. Stehe regelmäßig auf und bewege Dich.
Eine Lordosenstütze im Stuhl unterstützt die natürliche Krümmung der Lendenwirbelsäule. Stelle Deine Füße flach auf den Boden. Der Bildschirm sollte sich auf Augenhöhe befinden.
Laut Erkenntnissen von Fachexperten sitzen viele Menschen heute etwa 8,5 Stunden täglich. Weniger Sitzen und mehr Bewegung im Gewebe beugen Problemen effektiv vor.
Die Rolle von regelmäßiger Bewegung und Sport
Bewegung ist die wichtigste Säule der Prävention. Gelenkschonende Ausdauersportarten stärken die Muskulatur, ohne sie zu überlasten. Schwimmen, Walken oder Radfahren sind ideal.
Diese Aktivitäten fördern die Durchblutung. Sie halten Bandscheiben und Gelenke geschmeidig. Regelmäßigkeit ist dabei wichtiger als Intensität.
„Gezieltes Krafttraining für die Rumpfmuskulatur schafft ein stabiles Muskelkorsett. Dieses entlastet die Wirbelsäule nachhaltig und beugt erneuten Beschwerden vor.“
Baue gezieltes Training für Rückenstrecker, Bauchmuskeln und Gesäß ein. Drei Einheiten pro Woche von 20-30 Minuten zeigen bereits Wirkung. Ein starker Rumpf ist Dein bester Schutz.
Wie auf spezialisierten Portalen betont wird, reduziert regelmäßige Praxis den Druck auf Nerven. Sie stärkt die Muskeln und beugt Verspannungen vor. Beginne langsam und steigere Dich kontrolliert.
Ernährung und Stressmanagement als unterstützende Faktoren
Auch Deine Ernährung spielt eine Rolle. Übergewicht belastet die Wirbelsäule zusätzlich. Jedes Kilo weniger bedeutet Entlastung für Deinen Rücken.
Eine ausgewogene, entzündungshemmende Ernährung unterstützt den Körper. Integriere Omega-3-Fettsäuren, viel Gemüse und Vollkornprodukte. Trinke ausreichend Wasser für elastisches Bindegewebe.
Stressmanagement ist entscheidend. Psychischer Druck äußert sich oft in muskulären Verspannungen im Nacken- und Rückenbereich. Er ist ein bedeutender Risikofaktor.
Entspannungstechniken helfen, diesen Kreislauf zu durchbrechen. Progressive Muskelrelaxation (PMR) oder Yoga sind wissenschaftlich erprobte Methoden. Schon zehn Minuten täglich machen einen Unterschied.
Wir ermutigen Dich zu nachhaltigen Veränderungen. Setze auf kleine Schritte, die in Deinen Alltag passen. Radikale Kurzzeitprogramme halten selten lange vor.
Dein Rücken dankt es Dir mit Stabilität und Freiheit von Beschwerden. Beginne heute mit einer bewussten Entscheidung für Deine Gesundheit.
Fazit: Ein aktiver Umgang mit Ischiasschmerzen ist der beste Weg
Die Kontrolle über Deine Gesundheit liegt in Deinen eigenen Händen. Du hast gelernt, dass Ischiasschmerzen spezifische Nervenreizungen sind. Sie unterscheiden sich deutlich von gewöhnlichen Rückenschmerzen.
Eine genaue Diagnose durch Deinen Arzt ist der erste Schritt. Die Behandlung beginnt meist mit konservativen Methoden. Bewegung und gezielte Übungen sind dabei zentral.
Wir ermutigen Dich zu einem aktiven Ansatz. Passivität verlängert oft die Schmerzen. Innerhalb weniger Wochen zeigen die meisten Strategien Wirkung.
Bei einer Ischialgie bist Du dem Leiden nicht hilflos ausgeliefert. Nutze das Wissen über Sofortmaßnahmen und Vorbeugung. So gewinnst Du Deine Lebensqualität zurück.
Wir verabschieden uns als Dein vertrauenswürdiger Begleiter. Nimm Deine Gesundheit selbstbewusst in die Hand. Alles Gute auf Deinem Weg zur Besserung!
FAQ
Ist ein Bandscheibenvorfall immer die Ursache für Ischiasschmerzen?
Nein. Ein Bandscheibenvorfall ist eine häufige, aber nicht die einzige Ursache. Oft sind muskuläre Verspannungen, insbesondere des Piriformis-Muskels im Gesäß, der Auslöser. Auch andere Probleme wie eine Verengung des Wirbelkanals oder Entzündungen können den Ischiasnerv reizen. Eine genaue Diagnose durch einen Arzt ist wichtig.
Kann ich mit Übungen die Beschwerden selbst lindern?
Ja, gezielte Dehnungen und Kräftigungsübungen sind ein zentraler Bestandteil der Behandlung. Sanfte Dehnungen für die Gesäßmuskulatur und Mobilisation der Hüfte können den Druck auf den Nerv verringern. Wichtig ist, dass du keine ruckartigen Bewegungen machst und bei starken, elektrisierenden Schmerzen pausierst. Wir empfehlen, die Übungen zunächst unter Anleitung eines Physiotherapeuten zu erlernen.
Wann muss ich wegen Ischiasschmerzen unbedingt zum Arzt?
Suche sofort ärztliche Hilfe bei Warnsignalen. Dazu gehören: Lähmungserscheinungen im Bein oder Fuß, Taubheitsgefühle im Genital- oder Analbereich, plötzliche Blasen- oder Darmstörungen (Inkontinenz) oder sehr plötzliche, extreme Schmerzen. Diese „Red Flags“ können auf einen Notfall hinweisen, der schnell behandelt werden muss.
Hilft Wärme oder Kälte besser bei akuten Schmerzen?
Das hängt von der Ursache ab. Bei akuten, entzündlichen Prozessen, oft mit einem stechenden Gefühl, kann Kälte (z.B. ein Coolpack) die Entzündung hemmen. Bei muskulär bedingten, dumpfen Verspannungen wirkt Wärme (z.B. eine Wärmflasche) oft entspannender und durchblutungsfördernd. Höre auf deinen Körper – probiere beides vorsichtig aus und bleibe bei der für dich angenehmeren Methode.
Bedeuten Ischiasschmerzen immer, dass ich operiert werden muss?
Nein, die überwiegende Mehrheit der Fälle (über 90%) kann konservativ, also ohne Operation, erfolgreich behandelt werden. Die Therapie basiert auf einer Kombination aus gezielter Physiotherapie, schmerzlindernden Medikamenten oder Injektionen und angepasster Bewegung. Eine Operation wird nur erwogen, wenn Lähmungen auftreten, die konservative Therapie über Wochen keine Besserung bringt oder die Schmerzen unerträglich sind.
Wie kann ich im Alltag vorbeugen, damit die Schmerzen nicht wiederkommen?
Prävention ist der Schlüssel. Achte auf eine rückengerechte Haltung beim Sitzen und Heben. Baue regelmäßige Bewegung wie Walking oder Schwimmen in deinen Wochenplan ein. Stärke deine Rumpfmuskulatur, um die Wirbelsäule zu entlasten. Auch Stressmanagement und eine ausgewogene Ernährung mit entzündungshemmenden Nährstoffen unterstützen langfristig einen gesunden Rücken und reduzieren das Risiko für Nervenreizungen.