Wenn plötzlich ein stechender Schmerz vom Rücken ins Bein schießt, fühlt man sich oft hilflos. Wir nehmen Ihr Leiden ernst. Ischiasschmerzen, die in Wellen kommen, können beängstigend und lähmend sein.
In diesem Guide erklären wir Ihnen, warum diese Beschwerden oft einen schubweisen Verlauf nehmen. Unser Ziel ist es, Ihnen wissenschaftlich fundiertes Wissen an die Hand zu geben. So verstehen Sie den Verlauf Ihrer Rückenschmerzen besser.
Eine Ischialgie entsteht durch Reizung oder Druck auf den Ischiasnerv. Dieser große Nerv kann auf verschiedene Weise gereizt werden. Die Folge sind typische Schmerzen.
Die gute Nachricht: In vielen Fällen heilt eine solche Nervenreizung mit der Zeit von selbst aus. Geduld und aktives Management sind der Schlüssel. Sie sind den Schüben nicht ohnmächtig ausgeliefert.
Unser Fokus liegt auf praktisch umsetzbaren Lösungen für Ihren Alltag. Wir zeigen Ihnen, wie Sie akute Phasen lindern und neuen vorbeugen können. So gewinnen Sie Schritt für Schritt Kontrolle über Ihren Körper zurück.
Das Wichtigste in Kürze
- Ischiasschmerzen verlaufen häufig in Schüben mit akuten Phasen und Erholungszeiten.
- Das Verständnis der zugrundeliegenden Anatomie ist der erste Schritt zur besseren Einordnung.
- In vielen Fällen heilt eine Ischialgie mit Zeit und der richtigen Pflege von selbst aus.
- Aktives Schmerzmanagement durch Übungen und Haltungskorrektur kann den Verlauf positiv beeinflussen.
- Bestimmte Warnzeichen erfordern einen sofortigen Arztbesuch.
- Prävention durch Bewegung und rückengerechtes Verhalten ist langfristig entscheidend.
- Wissenschaftlich fundierte Strategien geben Ihnen Sicherheit und Handlungsfähigkeit zurück.
Was sind Ischiasschmerzen (Ischialgie)? Eine Definition
Der Ischiasnerv spielt eine zentrale Rolle bei vielen Problemen im unteren Rücken. Um Ihre Beschwerden genau einzuordnen, starten wir mit einer klaren medizinischen Definition.
Fachärzte sprechen von einer Ischialgie, wenn Schmerzen im Versorgungsgebiet des Ischiasnervs auftreten. Dieser Nerv ist der dickste und längste in Ihrem Körper. Eine Reizung oder Kompression löst die typischen Symptome aus.
Umgangssprachlich hat sich der Begriff „Ischias“ durchgesetzt. Die Schmerzen gehen direkt vom Nerv selbst aus. Mediziner nennen dies neuropathische Schmerzen.
Der Ischiasnerv ist etwa fingerdick. Er verläuft beidseitig von der Lendenwirbelsäule durch das Gesäß. Von dort zieht er weiter in die Beine und bis in die Füße.
Ischialgie bezeichnet immer Schmerzen, die durch eine Störung des Ischiasnervs oder seiner Wurzeln verursacht werden.
Eine Reizung kann an verschiedenen Stellen dieses langen Weges entstehen. Häufige Punkte sind:
- Direkt an den Nervenwurzeln im Bereich der Wirbelsäule
- Im Becken, beispielsweise durch verspannte Muskeln
- Weiter unten im Verlauf des Nervs

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Wir betonen einen wichtigen Grundsatz: Die Behandlung hängt immer von der konkreten Ursache ab. Es gibt keine Pauschalantwort für alle Rückenschmerzen dieser Art.
Dieses Wissen ist Ihr erster Schritt. Sie können Ihre spezifischen, schubweise auftretenden Beschwerden nun besser verstehen. Das gibt Ihnen Sicherheit für die nächsten Schritte.
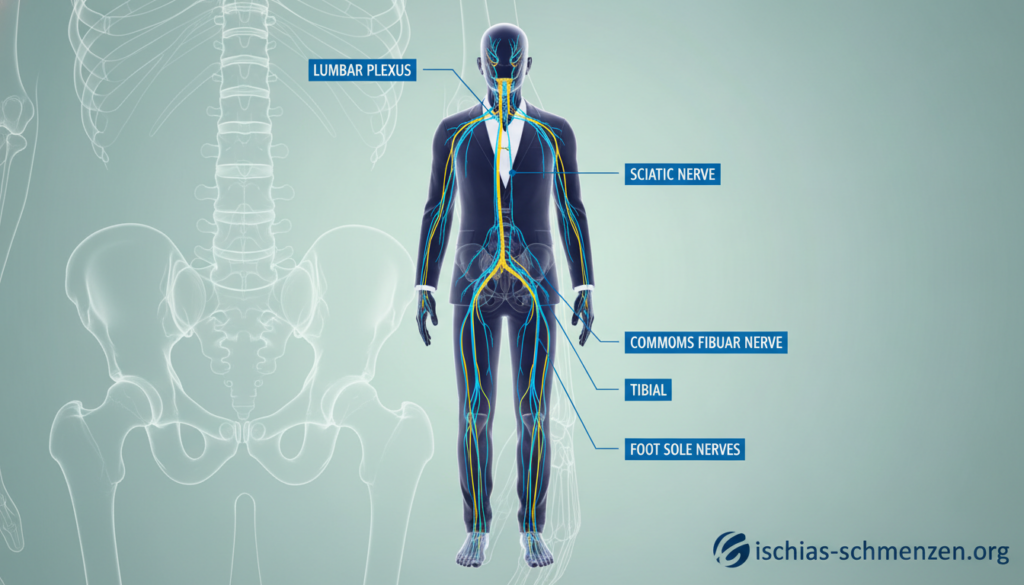
Anatomie: Der Weg des Ischiasnervs durch den Körper
Die faszinierende Reise des Ischiasnervs durch Ihren Körper erklärt viele Ihrer Symptome. Wir nehmen Sie mit auf eine visuelle Tour. So verstehen Sie, warum Schmerzen so weit ausstrahlen können.
Der Ischiasnerv hat nicht nur eine, sondern mehrere Wurzeln. Er entspringt aus einem Nervengeflecht im unteren Rücken und Kreuzbein. Fachleute nennen dieses Geflecht Plexus sacralis.
Konkret treten die Nervenwurzeln aus den unteren zwei Lendenwirbelsegmenten (L4 und L5) aus. Dazu kommen drei Segmente aus dem Kreuzbein (S1 bis S3). Diese fünf Wurzeln vereinen sich zum starken Hauptstamm.
Sein Weg führt ihn durch das knöcherne Becken. Hier passiert der Nerv das große Sitzbeinloch (Foramen ischiadicum majus). An dieser Engstelle liegt er in direkter Nachbarschaft zum Piriformis-Muskel.
Diese enge Passage ist eine häufige Ursache für Probleme. Ein verspannter Piriformis-Muskel kann den Ischiasnerv komprimieren und reizen.
Der Nerv führt zwei Arten von Fasern in einem Strang:
- Motorische Fasern: Sie steuern die Bewegung Ihrer Muskeln im Gesäß, Oberschenkels und der Beinen.
- Sensible Fasern: Sie leiten Gefühle wie Berührung, Schmerz und Temperatur von Ihrer Haut zum Gehirn.
Diese Doppelfunktion erklärt, warum eine Reizung sowohl Schmerzen als auch Schwäche verursachen kann. Sie spüren vielleicht ein Brennen und können gleichzeitig den Fuß nicht richtig heben.
Nachdem der Nerv das Becken verlassen hat, verläuft er an der Rückseite Ihres Oberschenkels entlang. In der Kniekehle teilt er sich schließlich in zwei Hauptäste auf.
Aus dem Ischiasnerv werden der Schienbeinnerv (Nervus tibialis) und der Wadenbeinnerv (Nervus fibularis communis). Diese versorgen nun Unterschenkel und Fuß mit Steuerimpulsen und Gefühl.
Dieses anatomische Wissen ist Ihr Schlüssel zum Verständnis. Sie können nun besser nachvollziehen, warum ein Problem an der Wirbelsäule zu Kribbeln im Fuß führt.
Die lange Strecke durch Ihren Körper macht den Nerv anfällig. An jeder Engstelle kann Druck entstehen. Die Nervenwurzeln im Bereich der Lendenwirbelsäule sind besonders häufig betroffen.
Wir geben Ihnen mit diesem Wissen Sicherheit. Sie verstehen nun die Landkarte Ihres Körpers. Das hilft Ihnen, mit Ihrem Arzt auf Augenhöhe zu sprechen.
Typische Symptome: So äußern sich gereizte Nerven
Das Spektrum der möglichen Beschwerden reicht von stechenden Schmerzen bis zu gefährlichen Lähmungserscheinungen. Wir helfen Ihnen, die Signale Ihres Körpers richtig zu deuten. So können Sie zwischen normalen Verlaufsformen und echten Notfällen unterscheiden.
Jede Ischialgie hat ihren eigenen Charakter. Die Symptome hängen von der genauen Stelle der Nervenreizung ab. Auch die Ursache beeinflusst das Erscheinungsbild.
Charakteristische Schmerzqualität und Ausstrahlung
Der neuropathische Schmerz bei Ischialgie fühlt sich anders an als Muskelkater. Patienten beschreiben ihn oft als brennend, elektrisierend oder schießend. Diese Qualität ist typisch für gereizte Nervenfasern.
Die Ausstrahlung folgt genau dem anatomischen Verlauf des Ischiasnervs. Vom unteren Rücken zieht der Schmerz über das Gesäß. Von dort wandert er die Rückseite des Oberschenkels hinab.
Manchmal erreicht er sogar Wade, Fuß oder Zehen. Diese Ausbreitung nennt man radikulär. Der Schmerz hat eine klare Linie, die Sie mit dem Finger nachzeichnen könnten.
Mögliche Begleitsymptome: Von Taubheit bis zu Lähmungen

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Neben dem Hauptschmerz treten häufig sensible Störungen auf. Das sind Missempfindungen in den versorgten Hautarealen. Sie fühlen sich wie Ameisenlaufen oder Watte unter der Haut an.
Mediziner sprechen von Parästhesien. Diese können auch als Taubheitsgefühl wahrgenommen werden. Die Haut fühlt sich dumpf oder pelzig an, obwohl Sie sie berühren.
In schwereren Fällen kommt es zu motorischen Ausfällen. Bestimmte Muskelgruppen werden schwächer. Das kann das Anheben des Fußes oder das Durchstrecken des Knies betreffen.
Solche Lähmungen sind immer ein ernstes Warnsignal. Sie zeigen, dass die Nervenleitung signifikant gestört ist. Hier ist ärztliche Abklärung dringend notwendig.
„Das gleichzeitige Auftreten von Schmerz, Taubheit und Muskelschwäche ist hochverdächtig für eine relevante Nervenkompression.“
Warnzeichen: Das Cauda-equina-Syndrom
Ein absoluter medizinischer Notfall ist das Cauda-equina-Syndrom. Dabei wird das Nervenbündel am Ende des Rückenmarks komprimiert. Diese Situation erfordert sofortiges chirurgisches Handeln.
Die Symptome entwickeln sich oft innerhalb weniger Stunden. Sie betreffen typischerweise beide Seiten des Körpers. Das unterscheidet sie von der meist einseitigen Ischialgie.
Wir nennen Ihnen die klaren Alarmzeichen:
- Neu aufgetretene Lähmungen in beiden Beinen: Sie können vielleicht nicht mehr richtig stehen oder gehen.
- Taubheit im Genital- und Analbereich: Diese sogenannte Sattelanästhesie fühlt sich an wie ein Betäubungsmittel beim Zahnarzt – nur im Reitbereich.
- Verlust der Kontrolle über Blase und Darm: Das zeigt sich als Unfähigkeit zu urinieren trotz voller Blase. Oder als unkontrollierter Abgang von Urin oder Stuhl.
Bei diesen Warnsignalen sollten Sie sofort handeln. Rufen Sie den Notarzt (112) oder fahren Sie in die nächste Notaufnahme. Jede Stunde Verzögerung kann das Behandlungsergebnis verschlechtern.
Das Cauda-equina-Syndrom ist selten, aber gefährlich. Die klare Kenntnis dieser Zeichen nimmt Ängste. Sie wissen nun, worauf Sie achten müssen und wann Sie handeln sollten.
Für die allermeisten Beschwerden gilt jedoch: Sie verlaufen weniger dramatisch. Die nächsten Abschnitte zeigen Ihnen den typischen Verlauf.
Der schubweise Verlauf von Ischiasschmerzen
Viele Betroffene erleben ihre Nervenbeschwerden nicht als konstantes Leiden, sondern als wechselhaftes Auf und Ab. Diese Dynamik ist typisch für gereizte Nervenstrukturen. Wir erklären Ihnen, was Sie erwarten können.
Phasen intensiver Schmerzen wechseln sich mit relativ beschwerdefreien Intervallen ab. Ein akuter Schub kann Tage oder wenige Wochen andauern. Dann klingt er oft von selbst wieder ab.
Der Gesamtverlauf einer Ischialgie erstreckt sich jedoch häufig über mehrere Monate. Geduld ist hier Ihr wichtigster Verbündeter. Die gute Nachricht: Die allermeisten Fälle heilen mit der Zeit von selbst aus.
Wissenschaftliche Studien zeigen ein klares Bild. Die Beschwerden verlaufen gleich, egal ob man strikte Bettruhe hält oder den Alltag – soweit möglich – weiterführt. Übertriebene Schonung bringt keinen Vorteil.
„Bewegung innerhalb der schmerzfreien Grenzen erhält die Muskelfunktion und fördert die Heilung. Starre Immobilisation kann die Rückenmuskulatur schwächen.“
Unser praktischer Rat für Sie:
- Hören Sie auf Ihren Körper. In der akutesten Phase ist Ruhe in entlastender Stufenlagerung richtig.
- Steigen Sie behutsam wieder ein. Sobald es geht, kehren Sie zu sanfter Bewegung zurück. Kurze Spaziergänge sind ideal.
- Beobachten Sie gelassen. Setzen Sie sich nicht unter Druck. Besserung braucht ihre Zeit.
Panik ist kein guter Ratgeber, wenn nicht sofort Linderung eintritt. Der Körper folgt seinem eigenen Reparaturplan. Vertrauen Sie diesem Prozess.
Gleichzeitig machen wir eine klare Grenze deutlich. Dauern starke Beschwerden länger als 6 bis 12 Wochen an, wird eine ärztliche Abklärung zwingend. Das gilt auch bei einer deutlichen Verschlimmerung.
Diese klaren Leitplanken geben Ihnen Sicherheit. Sie wissen nun, wann Geduld angesagt ist und wann professionelle Hilfe notwendig wird. So navigieren Sie sicher durch die verschiedenen Phasen Ihrer Rückenschmerzen.
Häufige Ursachen für die Reizung des Ischiasnervs
Die Suche nach der konkreten Ursache ist der entscheidende Schritt auf dem Weg zur Linderung. Wir zeigen Ihnen die verschiedenen Möglichkeiten. So verstehen Sie, was hinter Ihren Beschwerden stecken könnte.
Jede erfolgreiche Behandlung baut auf einer präzisen Diagnose auf. Der Ischiasnerv kann an verschiedenen Stellen gereizt werden. Die Lokalisation bestimmt oft die Therapie.
Probleme an der Wirbelsäule: Bandscheibenvorfall & Co.
Die häufigsten Auslöser sitzen direkt an der Lendenwirbelsäule. Hier verlassen die Nervenwurzeln den Spinalkanal. Mehrere strukturelle Veränderungen können Druck erzeugen.
Ein Bandscheibenvorfall (Diskusprolaps) ist der bekannteste Grund. Die gallertartige Masse der Bandscheibe tritt aus. Sie drückt dann auf die empfindliche Nervenwurzel.
Auch knöcherne Engstellen (Spinalkanalstenose) kommen infrage. Dabei verengt sich der Kanal, durch den das Rückenmark verläuft. Die Nerven haben zu wenig Platz.
Wirbelgleiten (Spondylolisthesis) oder degenerative Veränderungen sind weitere Möglichkeiten. Alle diese Probleme haben eines gemeinsam: Sie komprimieren die Nervenstrukturen mechanisch.
Muskuläre Ursachen: Das Piriformis-Syndrom
Nicht immer liegt das Problem an der Wirbelsäule selbst. Verspannte oder verkürzte Muskeln können den Nerv einklemmen. Der Piriformis-Muskel im Gesäß ist hier besonders relevant.
Dieser Muskel verläuft direkt über dem Ischiasnerv. Bei Verspannung oder Verkürzung drückt er auf den Nervenstamm. Man spricht dann vom Piriformis-Syndrom.
Die Symptome ähneln denen eines Bandscheibenvorfalls. Die Behandlung konzentriert sich jedoch auf die Muskulatur. Dehnung und Entspannung stehen im Vordergrund.
„Beim Piriformis-Syndrom ist der Nerv selbst gesund. Die Kompression erfolgt von außen durch den Muskel. Das macht diese Form oft gut behandelbar.“
Weitere Auslöser: Von der Schwangerschaft bis zu Entzündungen
Die Liste möglicher Gründe ist lang. Wir geben Ihnen einen Überblick über weniger bekannte, aber wichtige Faktoren. So haben Sie alle Informationen für Ihr Arztgespräch.
In der Schwangerschaft kann der wachsende Uterus Druck auf den Nerv ausüben. Hormonell bedingte Lockerrungen des Bindegewebes verstärken diesen Effekt oft. Die Beschwerden klingen meist nach der Geburt ab.
Mechanische Ursachen im Beckenbereich sind ebenfalls möglich. Dazu zählen:
- Hüftgelenksarthrose mit knöchernen Veränderungen
- Knochenbrüche im Beckenbereich nach Stürzen
- Narbenbildung nach Operationen in der Region
- Unsachgemäße Injektionen in Gesäßmuskeln
Systemische Erkrankungen können den Nerv direkt schädigen. Diabetes mellitus verursacht oft eine diabetische Polyneuropathie. Rheumatische Erkrankungen sind weitere mögliche Auslöser.
Seltene, aber wichtige Gründe sind lokale Entzündungen des Nervs (Neuritis). Auch eine Gürtelrose (Herpes Zoster) im Versorgungsgebiet kann starke Nervenschmerzen auslösen.
| Ursachenkategorie | Typische Beispiele | Häufigkeit | Besonderheiten der Behandlung |
|---|---|---|---|
| Wirbelsäulenbedingt | Bandscheibenvorfall, Spinalstenose | Sehr häufig (ca. 90%) | Oft konservativ behandelbar, selten Operation nötig |
| Muskulär | Piriformis-Syndrom, Muskelverspannungen | Häufig | Physiotherapie, Dehnung, manuelle Therapie im Vordergrund |
| Mechanisch (Becken/Hüfte) | Hüftarthrose, Frakturen, Schwangerschaft | Mittel | Behandlung der Grunderkrankung erforderlich |
| Systemisch/Entzündlich | Diabetes, rheum. Erkrankungen, Neuritis | Selten | Interdisziplinäre Betreuung mit Fachärzten nötig |
Die genaue Ursachenfindung durch Ihren Arzt ist die Basis jeder erfolgreichen Therapie. Vertrauen Sie diesem diagnostischen Prozess. Er führt Sie zur passenden Behandlung für Ihre spezifische Situation.
Wir betonen: Nicht jeder Schmerz entsteht aus demselben Grund. Ihre individuelle Ursache zu kennen, macht den Unterschied. So können Sie gezielt gegensteuern und langfristige Besserung erreichen.
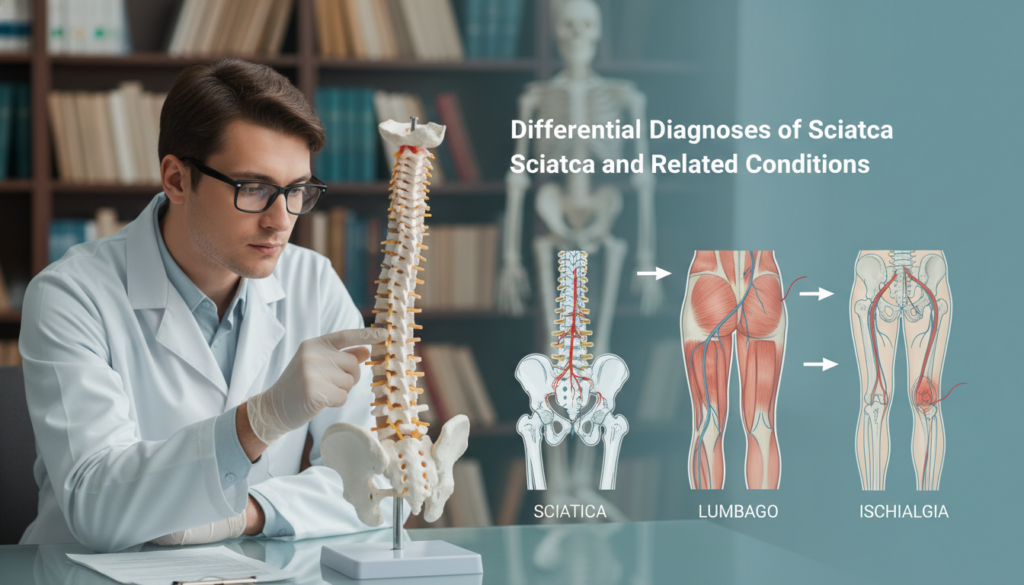
Ischias oder etwas anderes? Wichtige Differenzialdiagnosen
Nicht jeder Schmerz im unteren Rücken, der ins Bein ausstrahlt, ist automatisch eine Ischialgie. Die richtige Diagnose erfordert eine präzise Abgrenzung. Wir helfen Ihnen, ähnliche Krankheitsbilder zu verstehen.
Ihr Arzt wird verschiedene Möglichkeiten in Betracht ziehen. Diese Differenzialdiagnostik ist entscheidend für die passende Therapie. Zwei häufige Alternativen stellen wir Ihnen nun vor.
Abgrenzung zum Hexenschuss (Lumbago)
Der plötzliche, heftige Hexenschuss trifft viele Menschen unvermittelt. Im Gegensatz zur Ischialgie bleibt der Schmerz hier meist lokal begrenzt. Er strahlt typischerweise nicht bis in den Fuß aus.
Beim Lumbago sind vor allem die Muskeln und Bänder der Lendenwirbelsäule betroffen. Eine blockierte Bewegung oder schmerzhafte Verspannung ist das Hauptproblem. Der Ischiasnerv selbst ist nicht gereizt.
Charakteristisch ist ein „eingeklemmtes“ Gefühl im unteren Rücken. Patienten berichten oft von akuter Bewegungseinschränkung. Sie können sich kaum noch vorbeugen oder aufrichten.
Die Behandlung zielt auf Muskelentspannung und Mobilisation ab. Wärmeanwendungen und sanfte Bewegung bringen hier oft schnelle Linderung. Eine Nervenwurzelkompression liegt nicht vor.
Abgrenzung zum ISG-Syndrom
Das Iliosakralgelenk verbindet Wirbelsäule und Becken knöchern miteinander. Eine Blockade oder Entzündung in diesem Bereich kann täuschend ähnliche Beschwerden verursachen. Die Schmerzen sitzen jedoch an einer anderen Stelle.
Typisch sind einseitige, tiefe Kreuzschmerzen direkt über dem Gelenk. Sie spüren sie in den kleinen Grübchen des unteren Rückens. Von dort können sie ähnlich ins Gesäß und Bein ausstrahlen.
Viele Patienten beschreiben ein Gefühl der Instabilität. Das Becken fühlt sich „verklemmt“ oder „schief“ an. Langes Sitzen oder bestimmte Drehbewegungen verstärken die Probleme oft.
Ihr Arzt kann mit speziellen Provokationstests Hinweise sammeln. Der Faber-Test (Viererzeichen) ist ein bekanntes Beispiel. Dabei wird das Gelenk in einer bestimmten Position belastet.
„Beim ISG-Syndrom liegt der Fokus auf der Gelenkfunktion. Die Therapie zielt auf Mobilisation und Stabilisation, nicht primär auf die Behandlung eines Nervs.“
Physiotherapie mit manualtherapeutischen Techniken steht hier im Vordergrund. Spezielle Übungen kräftigen die stabilisierende Muskulatur um das Gelenk. So gewinnt Ihr Becken wieder an Sicherheit.
Diese Unterscheidung gibt Ihnen Klarheit. Sie verstehen nun, warum nicht jeder ausstrahlende Schmerz eine Nervenreizung bedeutet. Dieses Wissen ist wertvoll für Ihr nächstes Arztgespräch.
Erste Hilfe und konservative Behandlung bei akuten Schüben
Sie müssen nicht tatenlos ausharren, wenn der Schmerz wieder zuschlägt. Wirksame, konservative Methoden können Ihnen in der Akutphase Linderung verschaffen und den Heilungsprozess unterstützen. Dieser Abschnitt führt Sie durch praktische Schritte.
Unser Fokus liegt auf Maßnahmen, die Sie selbst ergreifen können. Wir erklären auch, wie professionelle Hilfe durch einen Physiotherapeuten wirkt. So sind Sie für den nächsten akuten Vorfall gewappnet.
Die richtige Lagerung: Stufenlagerung zur Entlastung
In den ersten Stunden starker Beschwerden ist Entlastung das oberste Gebot. Die Stufenlagerung ist hier eine bewährte Technik. Sie entlastet die Lendenwirbelsäule und den Nerv.
Legen Sie sich flach auf den Rücken. Stellen Sie nun Ihre Unterschenkel im rechten Winkel hoch. Nutzen Sie dafür mehrere Kissen oder einen Hocker.
Diese Position nimmt den Druck von den gereizten Nervenwurzeln. Sie spüren oft eine sofortige Erleichterung. Verweilen Sie für 15-20 Minuten in dieser Haltung.
Wiederholen Sie die Lagerung mehrmals täglich in der akutesten Phase. Hören Sie auf Ihren Körper – er signalisiert, wann es genug ist. Die Stufenlagerung ist eine passive, aber sehr effektive Erstmaßnahme.
Der Umgang mit Bewegung und Schonung
Die Frage nach Bewegung oder Ruhe ist zentral. Unser Rat: Vermeiden Sie starre Bettruhe, aber überfordern Sie sich nicht. Ein sanftes Mittelweg ist der Schlüssel.
Längeres Liegen schwächt die Muskulatur und kann die Beschwerden verlängern. Kurze, regelmäßige Spaziergänge auf ebenem Boden sind ideal. Sie fördern die Durchblutung und halten die Strukturen beweglich.
„Bewegung innerhalb der schmerzfreien Grenzen erhält die Funktion. Sie signalisiert dem Körper, dass Heilung möglich ist, ohne ihn zu überlasten.“
Vermeiden Sie abrupte Drehungen, schweres Heben und langes Sitzen. Wenn Sie sitzen müssen, nutzen Sie eine Lordosenstütze. Stehen Sie regelmäßig auf und gehen Sie ein paar Schritte.
Diese achtsame Balance zwischen Aktivität und Pause unterstützt die Regeneration optimal. Sie bleiben handlungsfähig, ohne den Heilungsprozess zu stören.
Wärme und Physiotherapie
Zwei weitere Säulen der konservativen Behandlung sind thermische Anwendungen und gezielte Therapie. Beide zielen darauf ab, die Ursachen der Nervenreizung indirekt zu behandeln.
Wärme ist ein einfacher und effektiver Verbündeter. Eine Wärmflasche oder ein Kirschkernkissen auf dem unteren Rücken oder Gesäß entspannt die verkrampfte Muskulatur. Dies kann den Druck auf den Nerv verringern.
Wir empfehlen lokale Wärme für 20-30 Minuten mehrmals täglich. Achten Sie darauf, die Haut nicht zu überhitzen. Die wohltuende Wirkung stellt sich oft schnell ein.
Die Physiotherapie stellt den zentralen Baustein der aktiven Behandlung dar. Ein Therapeut hat drei Hauptziele: akute Rückenschmerzen lindern, Triggerpunkte (besonders beim Piriformis-Syndrom) lösen und Sie zu rückengerechtem Verhalten anleiten.
Durch manuelle Techniken kann der Therapeut Verspannungen direkt bearbeiten. Noch wichtiger ist die Anleitung zu gezielten Übungen. Diese Dehn- und Kräftigungsprogramme sind auf Ihre spezifische Ursache zugeschnitten.
| Maßnahme | Primärer Wirkmechanismus | Aktiver/Passiver Ansatz | Empfohlene Häufigkeit |
|---|---|---|---|
| Stufenlagerung | Mechanische Entlastung der Nervenwurzel | Passiv | Mehrmals täglich in der Akutphase |
| Sanfte Bewegung (Spazieren) | Förderung der Durchblutung, Erhalt der Mobilität | Aktiv | Mehrmals täglich, kurz |
| Lokale Wärmeanwendung | Entspannung der verspannten Muskulatur | Passiv | 2-3x täglich für 20-30 Min. |
| Physiotherapeutische Behandlung | Manuelle Therapie, gezieltes Übungsprogramm, Edukation | Kombination (aktiv & passiv) | Nach Verordnung, plus tägliches Heimprogramm |
Der Erfolg der Physiotherapie hängt maßgeblich von Ihrer aktiven Mitarbeit ab. Die regelmäßige Durchführung der Übungen zu Hause ist entscheidend für den langfristigen Erfolg.
Passive Maßnahmen wie Massage oder Fango können die Therapie angenehm unterstützen. Sie ersetzen jedoch nie das aktive Training Ihrer Muskulatur. Ihr Therapeut ist Ihr Coach auf diesem Weg.
Wir geben Ihnen zu bedenken: Die wissenschaftliche Evidenz für die Wirksamkeit von Physiotherapie bei der spezifischen Ischialgie ist nicht umfassend belegt. Dennoch ist sie klinisch etabliert und für die meisten Patienten der Weg zur Besserung.
Medikamentöse und interventionelle Therapieoptionen
Wenn die Selbsthilfe nicht ausreicht, kann Ihr Arzt verschiedene medikamentöse Optionen in Betracht ziehen. Diese zielen darauf ab, den akuten Schmerz zu durchbrechen und Entzündungen zu reduzieren. So schaffen Sie Raum für die eigentliche Heilung.
Wir stellen Ihnen die wissenschaftlich fundierten Ansätze vor. Jede Behandlung hat ihren Platz in einem Gesamtkonzept. Die Entscheidung trifft immer Ihr Arzt nach individueller Abwägung.
Entzündungshemmende Schmerzmittel (NSAR)
Nichtsteroidale Antirheumatika wie Ibuprofen oder Diclofenac sind häufig die erste Wahl. Sie wirken gleichzeitig schmerzlindernd und entzündungshemmend. Das ist bei gereizten Nervenwurzeln besonders wertvoll.
Diese Medikamente blockieren die Bildung von Prostaglandinen. Das sind Botenstoffe, die Schmerzen und Schwellungen fördern. Die Einnahme sollte immer zeitlich begrenzt erfolgen.
Wir empfehlen die Rücksprache mit Ihrem Hausarzt oder Apotheker. Sie klären mögliche Wechselwirkungen und Kontraindikationen. Besondere Vorsicht gilt bei Magenproblemen oder Nierenerkrankungen.
Kortisonspritzen (epidurale Injektionen)
Bei hartnäckigen Beschwerden kann eine gezielte Spritze Linderung bringen. Der Arzt injiziert dabei ein Kortisonpräparat direkt an die gereizte Nervenwurzel. Dies geschieht unter Röntgenkontrolle für höchste Präzision.
Kortison ist ein starkes Entzündungshemmungsmittel. Es kann die Schwellung um den Nerv rasch reduzieren. Dadurch wird der Druck gemindert und der Nervenschmerz lässt nach.
Diese interventionelle Behandlung wird meist von Spezialisten durchgeführt. Sie eignet sich besonders bei klar lokalisierbarer Ursache. Oft sind nur ein bis drei Injektionen nötig.
„Epidurale Kortisoninjektionen können bei ausgewählten Patienten eine wirksame Brücke zur Schmerzlinderung schaffen. Sie ersetzen jedoch nie die ursachenorientierte Therapie.“
Wann andere Medikamente infrage kommen
In besonderen Situationen erwägt der Arzt spezielle Präparate. Diese kommen bei sehr starken, therapieresistenten Nervenschmerzen zum Einsatz. Ihr Nutzen wird individuell sorgfältig abgewogen.
Bei anhaltendem Nervenschmerz verordnet man manchmal Antikonvulsiva wie Gabapentin oder Pregabalin. Diese Medikamente dämpfen übererregte Nervenbahnen. Sie können Müdigkeit oder Schwindel verursachen.
Opioid-Schmerzmittel wie Tramadol bleiben Ausnahmen. Sie kommen nur kurzzeitig bei unerträglichen Beschwerden infrage. Das Abhängigkeitsrisiko und Nebenwirkungen wie Verstopfung sind hoch.
Muskelrelaxantien lösen starke Begleitverspannungen. Sie behandeln jedoch nicht die Nervenursache selbst. Ihre Anwendung sollte zeitlich streng limitiert sein.
Wir betonen diesen Grundsatz besonders: Die Entscheidung für solche Medikamente liegt immer beim behandelnden Fachmann. Er führt eine sorgfältige Nutzen-Risiko-Abwägung durch. Gemeinsam finden Sie den besten Weg für Ihre Situation.
Wann ist eine Operation bei Ischiasschmerzen notwendig?
Der Gedanke an eine Operation im Bereich der Wirbelsäule löst bei vielen Betroffenen berechtigte Ängste aus. Wir nehmen diese Sorgen ernst. Gleichzeitig geben wir Ihnen klare, medizinische Kriterien an die Hand.
Eine Operation ist niemals die erste Wahl. Sie stellt vielmehr die letzte Option in einem Stufenplan dar. Die überwiegende Mehrheit aller Ischialgien heilt mit konservativen Methoden aus.
Ihr Arzt wird einen Eingriff nur dann erwägen, wenn eindeutige Indikationen vorliegen. Diese sind wissenschaftlich definiert und bieten Ihnen Sicherheit. So verlieren Spekulationen und Ängste ihren Nährboden.
Die Hauptindikation für einen chirurgischen Eingriff ist ein symptomatischer Bandscheibenvorfall. Dieser muss nachweislich die Nervenwurzel komprimieren. Zudem sollte er auf keine andere Therapie angesprochen haben.
Konkrete Kriterien für die Diskussion einer Operation sind:
- Anhaltend starke Beschwerden, die Ihren Alltag massiv einschränken
- Keine Besserung trotz konsequenter konservativer Therapie über 6 bis 12 Wochen
- Zunehmende motorische Lähmungen in den Beinen
- Ein im MRT sichtbarer Vorfall, der Ihre Symptome eindeutig erklärt
„Die Entscheidung für eine Operation folgt einem klaren Algorithmus. Sie basiert auf objektiven Befunden und Ihrem subjektiven Leidensdruck. Beides muss zusammenpassen.“
Ein absoluter Notfall erfordert sofortiges Handeln. Das Cauda-equina-Syndrom wurde bereits erwähnt. Bei Blasen- und Darmstörungen sowie beidseitigen Lähmungen zählt jede Stunde.
Hier ist eine Operation innerhalb von 24 Stunden medizinisch zwingend. Sie dient dazu, bleibende Schäden am Nervensystem zu verhindern. Glücklicherweise ist diese Situation sehr selten.
Für die reguläre Operation bei Bandscheibenvorfall stehen minimal-invasive Verfahren zur Verfügung. Die mikrochirurgische Diskektomie ist der Goldstandard. Dabei entfernt der Chirurg nur den vorgefallenen Anteil der Bandscheibe.
Der Zugang erfolgt über einen kleinen Hautschnitt. Unter dem Mikroskop wird präzise gearbeitet. So bleibt das gesunde Gewebe maximal geschont. Die Ursache der Nervenkompression wird direkt beseitigt.
Moderne Techniken wie die endoskopische Operation verkürzen die Erholungszeit weiter. Ihr behandelnder Spezialist erklärt Ihnen das für Sie geeignete Verfahren. Gemeinsam wägen Sie Nutzen und Risiken ab.
| Kriterium | Für konservative Therapie sprechend | Für Operation sprechend |
|---|---|---|
| Schmerzdauer | Weniger als 6 Wochen | Über 12 Wochen ohne Besserung |
| Motorische Ausfälle | Keine oder stabile leichte Schwäche | Zunehmende oder schwere Lähmungen |
| Ansprechen auf Therapie | Gute Besserung durch Physiotherapie/Medikamente | Kein Ansprechen trotz konsequenter Durchführung |
| Alltagseinschränkung | Mäßig, mit Anpassungen bewältigbar | Schwer, berufliche/persönliche Existenz bedroht |
| Bildgebender Befund (MRT) | Kleine Vorwölbung, keine massive Kompression | Großer Vorfall mit klarer Nervenwurzelkompression |
| Notfallsituation | Nicht gegeben | Cauda-equina-Syndrom (absoluter Notfall) |
Wir betonen es nochmals: Über 90% aller Ischialgien heilen ohne chirurgischen Eingriff aus. Ihr Körper besitzt bemerkenswerte Selbstheilungskräfte. Diese sollten Sie mit Geduld und aktiver Mitwirkung unterstützen.
Die Entscheidung für eine Operation treffen Sie nie allein. Sie erfolgt im intensiven Dialog mit Ihrem Neurochirurgen oder Wirbelsäulenchirurgen. Eine ausführliche Aufklärung über Chancen und Risiken ist dabei selbstverständlich.
Falls Sie sich für diesen Weg entscheiden, tun Sie dies mit fundiertem Wissen. Sie kennen nun die klaren medizinischen Indikationen. So können Sie Ihrer Behandlung mit Vertrauen entgegensehen.
Praxis-Tipps für den Alltag und die Vorbeugung
Langfristige Freiheit von Beschwerden beginnt mit kleinen, konsequenten Veränderungen. Was Sie täglich tun – oder unterlassen – beeinflusst Ihren Verlauf entscheidend. Wir zeigen Ihnen konkrete, wissenschaftlich fundierte Strategien.
Diese Prävention zielt darauf ab, neue akute Phasen zu vermeiden. Gleichzeitig schaffen Sie ein stabiles Fundament für Ihre Wirbelsäule. So gewinnen Sie Sicherheit im Umgang mit Ihrem Körper zurück.
Schlafpositionen bei Ischiasbeschwerden
Etwa ein Drittel Ihres Lebens verbringen Sie im Schlaf. Die richtige Lagerung entlastet den gereizten Nerv. Sie fördert die nächtliche Regeneration.
Wir empfehlen die Seitenlage mit angewinkelten Beinen. Legen Sie ein Kissen zwischen Ihre Knie. Dies hält Ihr Becken in neutraler Position.
Der Ischiasnerv erfährt so weniger Zug und Druck. Achten Sie darauf, dass Ihre Wirbelsäule eine gerade Linie bildet. Vermeiden Sie das Einknicken im Taillenbereich.
Für Rückenschläfer eignet sich ein Keilkissen unter den Knien. Die leichte Anhebung entlastet die Lendenwirbelsäule. Die Bauchlage ist bei akuten Ischiasschmerzen meist ungünstig.
Sie überstreckt den unteren Rücken. Probieren Sie verschiedene Positionen aus. Ihr Körper signalisiert Ihnen, was sich gut anfühlt.
Rückengerechtes Verhalten im Alltag
Ihre Haltung bei alltäglichen Verrichtungen ist entscheidend. Kleine Anpassungen bringen große Entlastung. Wir geben Ihnen handfeste Tipps für häufige Situationen.
Beim Sitzen nutzen Sie idealerweise eine Lordosenstütze. Stellen Sie Ihre Füße flach auf den Boden. Stehen Sie mindestens alle 30 Minuten kurz auf.
Gehen Sie ein paar Schritte oder strecken Sie sich. Diese regelmäßige Bewegung unterbricht statische Belastungen. Sie beugt Verspannungen vor.
„Rückengerechtes Heben bedeutet: in die Knie gehen, den Rücken gerade halten und die Last nah am Körper führen.“
Beim Heben beugen Sie immer Ihre Knie und Hüften. Halten Sie den Rücken möglichst gerade. Tragen Sie schwere Lasten nah an Ihrem Körper.
Vermeiden Sie ruckartige Drehbewegungen unter Last. Teilen Sie schwere Einkäufe auf mehrere Tüten auf. Nutzen Sie einen Rollwagen oder Einkaufstrolley.
Beim Stehen verlagern Sie Ihr Gewicht regelmäßig. Stellen Sie abwechselnd einen Fuß auf eine kleine Erhöhung. Das entlastet die Lendenwirbelsäule spürbar.
Gezielte Übungen zur Stärkung und Mobilisation
Ein maßgeschneidertes Trainingsprogramm ist Ihr wichtigster Verbündeter. Beginnen Sie damit, nachdem der akute Schub abgeklungen ist. Lassen Sie sich zunächst von einem Physiotherapeuten anleiten.
Gezieltes Dehnen löst Verspannungen. Es verbessert die Flexibilität Ihrer Muskulatur. Besonders wichtig sind die hinteren Oberschenkelmuskeln.
Der Hüftbeuger und der Piriformis-Muskel profitieren ebenfalls. Sanfte Dehnungen halten diese Strukturen geschmeidig. Sie reduzieren so Druck auf den Nervenverlauf.
Die systematische Kräftigung Ihrer Muskulatur schafft Stabilität. Konzentrieren Sie sich auf die tiefe Rückenmuskulatur. Die Multifidii-Muskeln sind kleine, aber wichtige Stabilisatoren.
Bauch- und Gesäßmuskeln bilden Ihr natürliches Korsett. Sie entlasten die Wirbelsäule aktiv. Gut trainierte Muskeln federn Belastungen ab.
Sanfte Mobilisations-Übungen erhalten Ihre Beweglichkeit. Sie verbessern die Gleitfähigkeit der Nerven in ihren Bahnen. Einfache Rotationen der Lendenwirbelsäule sind ein guter Start.
Leichte Bewegungen des Hüftgelenks ergänzen das Programm. Wichtig ist die Regelmäßigkeit Ihrer Übungen. Täglich zehn Minuten bringen mehr als eine Stunde pro Woche.
Hören Sie immer auf die Signale Ihres Körpers. Ein leichtes Ziehen beim Dehnen ist normal. Stechender Nervenschmerz ist dagegen ein Stopp-Signal.
Passen Sie Intensität und Umfang Ihrer Aktivität an. An manchen Tagen reicht ein kurzer Spaziergang. An anderen können Sie Ihr volles Programm absolvieren.
Diese aktive Selbstfürsorge gibt Ihnen Kontrolle zurück. Sie werden zum Experten für Ihren eigenen Körper. Das ist der sicherste Weg zu dauerhafter Besserung.
Fazit: Gelassenheit und aktives Management bei schubweisen Beschwerden
Die aktive Bewältigung von wiederkehrenden Beschwerden erfordert eine Kombination aus Wissen, Geduld und praktischen Maßnahmen. Die meisten Fälle einer Ischialgie heilen mit der Zeit von selbst aus.
Der Schlüssel liegt im Verständnis Ihrer spezifischen Ursache und einem ausgewogenen Mix aus akuter Linderung und langfristigem Management. Nutzen Sie sowohl Selbsthilfe als auch professionelle Unterstützung.
Nehmen Sie Ihre Schmerzen ernst, aber lassen Sie sich nicht von Ängsten lähmen. Suchen Sie Ihren Arzt auf, wenn Beschwerden anhalten oder Warnzeichen auftreten.
Mit diesem Wissen sind Sie gewappnet, um Ihren Körper langfristig zu stärken. Beginnen Sie mit gezielten Übungen für Ihre Nerven und etablieren Sie nachhaltige Prävention. Wir wünschen Ihnen gute Besserung.
FAQ
Was ist der Unterschied zwischen Ischiasschmerzen und einem Hexenschuss?
Ein Hexenschuss (Lumbago) verursacht meist plötzliche, stechende Schmerzen im unteren Rücken, die oft auf diesen Bereich begrenzt sind. Ischiasschmerzen strahlen typischerweise vom Gesäß über die Rückseite des Beins bis zum Fuß aus. Der Auslöser ist eine Reizung des Ischiasnervs, häufig durch einen Bandscheibenvorfall oder muskuläre Verspannungen.
Kann ich bei einem akuten Ischiasschub Sport machen?
Bei starken, akuten Schmerzen solltest du intensive Belastungen pausieren. Sanfte Bewegung wie Gehen ist jedoch oft besser als strikte Bettruhe. Sie fördert die Durchblutung und kann Verspannungen lösen. Höre auf deinen Körper und vermeide ruckartige Drehungen oder schweres Heben. Gezielte Dehn- und Kräftigungsübungen sind in der schmerzfreieren Phase wichtig.
Welche Schlafposition ist bei Ischialgie am besten?
Die Rückenlage mit leicht erhöhten Beinen (Stufenlagerung) entlastet die Wirbelsäule und den Nerv. Seitenschläfer können ein Kissen zwischen die Knie legen, um die Hüfte zu stabilisieren. Vermeide die Bauchlage, da sie den unteren Rücken in ein Hohlkreuz zwingt und den Druck erhöhen kann.
Wann muss ich mit Ischiasschmerzen unbedingt zum Arzt?
Suche umgehend einen Arzt auf, wenn zusätzlich zu den Schmerzen Lähmungserscheinungen im Bein, Gefühlsstörungen im Genital- oder Analbereich oder Probleme mit der Blasen- oder Darmkontrolle auftreten. Dies können Warnzeichen für das seltene, aber ernste Cauda-equina-Syndrom sein. Auch bei sehr starken, plötzlichen Schmerzen oder Fieber ist eine ärztliche Diagnose wichtig.
Hilft Wärme oder Kälte bei einem Ischiasschub?
Wärme ist bei den meisten muskulär bedingten Beschwerden und Verspannungen sehr wohltuend. Sie lockert die Muskulatur und fördert die Durchblutung. Bei einer akuten Entzündung des Nervs kann initial auch Kälte lindernd wirken. Probiere aus, was dir persönlich guttut. Eine Wärmflasche oder ein Kirschkernkissen auf dem unteren Rücken oder Gesäß sind oft eine gute erste Selbsthilfe.
Was ist das Piriformis-Syndrom und wie hängt es mit Ischiasschmerzen zusammen?
Der Piriformis-Muskel liegt tief im Gesäß. Verkrampft oder verkürzt er sich, kann er direkt auf den darunter verlaufenden Ischiasnerv drücken. Das löst Symptome aus, die einer Ischialgie durch einen Bandscheibenvorfall sehr ähneln. Die Behandlung zielt hier auf die Lockerung der Muskulatur durch gezielte Dehnübungen und Physiotherapie ab.