Ein stechender Schmerz, der vom Gesäß ins Bein schießt. Ein dumpfes Brennen, das sich bei jeder Bewegung bemerkbar macht. Wenn Sie diese Beschwerden kennen, sind Sie nicht allein. Millionen Menschen teilen Ihr Leid, besonders nach stundenlangem Sitzen im Büro oder Homeoffice.
Wir nehmen Ihre Erfahrung ernst. Dieser ziehende, ausstrahlende Nervenschmerz ist real und hat konkrete Ursachen. Oft entsteht er durch den Druck auf den Ischiasnerv bei ungünstiger Sitzhaltung.
Unser Ziel ist es, Ihnen fundiertes Wissen zu vermitteln. Wir erklären, warum gerade langes Sitzen zum Problem wird. Gleichzeitig zeigen wir praktische Wege aus der Schmerzspirale.
Sie erhalten in diesem Artikel einen umfassenden Leitfaden. Von der Ursachenklärung über Soforthilfe bis hin zu langfristiger Prävention. Aktives Mitwirken ist dabei der Schlüssel zur Besserung.
Richtige Bewegung trotz Schmerz kann den Teufelskreis durchbrechen. Wir ermutigen Sie dazu mit wissenschaftlich fundierten, verständlichen Erklärungen. Dieser Text dient als Ihr vertrauenswürdiger Begleiter im Alltag.
Das Wichtigste in Kürze
- Ischiasschmerzen entstehen oft durch Druck auf den Nerv bei statischer Sitzhaltung.
- Der stechende, ausstrahlende Schmerz vom Gesäß ins Bein hat eine konkrete körperliche Ursache.
- Bewegung ist trotz Beschwerden wichtig, muss aber richtig ausgeführt werden.
- Ein Mix aus Soforthilfe, gezielten Übungen und ergonomischen Anpassungen bringt Linderung.
- Selbsthilfe und Prävention stärken Ihren Rücken nachhaltig.
- Bei anhaltenden oder starken Schmerzen ist der Gang zum Arzt unerlässlich.
- Verständnis für die Zusammenhänge macht Sie handlungsfähig gegen die Probleme.
Einleitung: Wenn der Sitzalltag nervt
Nach stundenlanger Konzentration auf den Bildschirm meldet sich der Körper mit einem dumpfen Brennen im unteren Rücken. Dieses Gefühl kann sich langsam zu einem ziehenden oder sogar stechenden Unbehagen entwickeln, das vom Gesäß ausstrahlt. Viele Menschen kennen diese Beschwerden nur zu gut.
Die Frustration ist groß, wenn selbst einfache Tätigkeiten zur Qual werden. Die Konzentration leidet, der Alltag wird zur Herausforderung. Dieses Hilflosigkeitsgefühl ist verständlich und weit verbreitet.
Ihr Leid ist real und keine Einbildung. Es handelt sich um eine häufige Folge unserer modernen, sitzenden Lebensweise. Mit diesem Problem stehen Sie nicht allein da.
Die gute Nachricht: Diese Art von Rückenschmerzen ist oft gut behandelbar. Sie selbst können aktiv viel dazu beitragen, die Situation zu verbessern und Beschwerden zu lindern. Unser Ziel ist es, Ihnen dieses Wissen verständlich zu vermitteln.
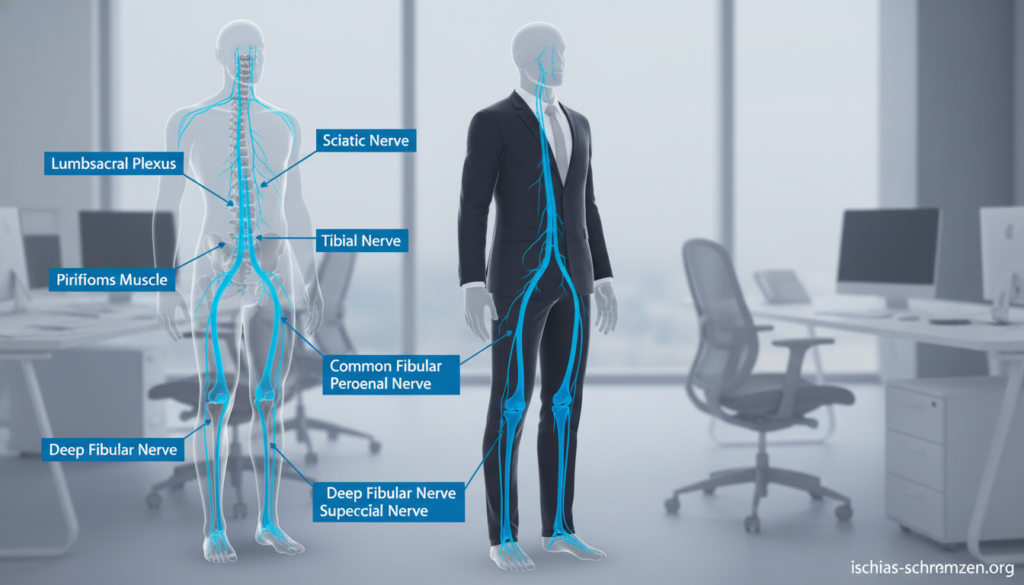
Der Auslöser für diese Probleme liegt oft in der Belastung eines bestimmten Nervs. Um zu verstehen, warum gerade langes Sitzen zum Problem wird, lohnt ein Blick auf die Anatomie.
| Typisches Schmerzmuster | Häufige Begleitsymptome | Möglicher Auslöser im Alltag |
|---|---|---|
| Ziehender Schmerz vom Gesäß in den Oberschenkel | Kribbeln oder Taubheitsgefühl im Bein | Statische Sitzposition über mehrere Stunden |
| Brennendes Gefühl im unteren Rücken | Verspannungen der Muskeln im Gesäßbereich | Fehlende Mikropausen und Bewegungsmangel |
| Stechende Empfindung bei bestimmten Bewegungen | Eingeschränkte Beweglichkeit der Lendenwirbelsäule | Ungünstige ergonomische Bedingungen am Arbeitsplatz |

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Diese Verspannungen und Schmerzen sind ein Signal Ihres Körpers. Sie fordern eine Veränderung. In den folgenden Abschnitten zeigen wir Ihnen, wie Sie diese Signale verstehen und positiv beeinflussen können.
Der Schlüssel liegt im Verständnis für den Ischiasnerv. Warum reagiert er so empfindlich auf die Strapazen des Sitzens? Die Antwort darauf finden Sie im nächsten Kapitel.
Der Ischiasnerv: Warum langes Sitzen zum Problem wird
Der Schlüssel zum Verständnis Ihrer Beschwerden liegt in der Anatomie des längsten Nervs Ihres Körpers. Wir erklären Ihnen, warum gerade die statische Haltung am Schreibtisch diesen wichtigen Nerv so unter Druck setzen kann.
Anatomie kurz erklärt: Der längste Nerv des Körpers
Der Ischiasnerv (Nervus ischiadicus) ist das Hauptleitungsbündel für Ihr Bein. Stellen Sie sich ein dickes Datenkabel vor, das vom unteren Rücken bis in den Fuß verläuft.
Sein Ursprung liegt an der Wirbelsäule, genauer an den Nervenwurzeln der unteren Lenden- und oberen Kreuzbeinsegmente. Von dort zieht er durch das Becken.
Ein entscheidender Engpass ist der birnenförmige Piriformis-Muskel im Gesäß. Der Nerv läuft direkt darunter hindurch. Danach verläuft er an der Rückseite des Oberschenkels entlang und verzweigt sich in der Kniekehle.
Dieser Nerv ist für Bewegung und Empfindung zuständig. Eine Reizung oder Kompression kann daher die vielfältigen Schmerzen, Kribbeln oder Taubheitsgefühle erklären.
Der Teufelskreis aus Sitzen, Verspannung und Nervenreizung
Langes, oft gekrümmtes Sitzen belastet Ihre Bandscheiben und die Nervenwurzeln im unteren Rücken. Gleichzeitig verkürzt und verspannt sich die Hüft- und Gesäßmuskulatur.
Der Piriformis-Muskel kann sich dadurch verhärten und direkt auf den darunterliegenden Ischiasnervs drücken. Man spricht dann vom Piriformis-Syndrom.
Die Folge ist ein klassischer Teufelskreis: Der Schmerz führt zu einer Schonhaltung. Diese Schonhaltung verstärkt die muskulären Verspannungen. Die stärkeren Verspannungen reizen den Nerv nun noch mehr.
Dieses Wissen ist entscheidend. Es zeigt, warum reines Nichtstun oft nicht hilft. Gezielte Bewegung und Dehnung sind der Weg, um diesen Kreis zu durchbrechen.
| Auslöser (Durch Sitzen) | Direkte Folge im Körper | Resultierendes Symptom |
|---|---|---|
| Erhöhter Druck auf Bandscheiben & Nervenwurzeln | Reizung der Nervenwurzeln an der Wirbelsäule | Ausstrahlender Schmerz vom unteren Rücken ins Bein |
| Verkürzung der Hüftbeuger | Erhöhte Spannung im Bereich des Beckens | Steifes Gefühl nach dem Aufstehen |
| Verspannung des Piriformis-Muskels | Kompression des Ischiasnervs im Gesäß | Tief sitzender Schmerz im Gesäß, oft einseitig |
| Schwächung der Rumpf-Muskeln | Instabilität der Lendenwirbelsäule | Zunahme der Beschwerden bei längerem Sitzen |
Es handelt sich häufig um einen sogenannten neuropathischen Schmerz. Das bedeutet: Sie spüren die Symptome zwar in Ihrem Bein, die eigentliche Ursache liegt aber im Bereich der Wirbelsäule oder des Beckens.
Dieses Verständnis macht Sie handlungsfähig. Mit gezielten Maßnahmen können Sie direkt an der Ursache ansetzen. Eine gezielte Physiotherapie setzt genau hier an, um Verspannungen zu lösen und die Muskulatur zu kräftigen.
Bewegung ist die beste Medizin. Spezifische Übungen zielen darauf ab, den Nerv zu entlasten und die Mobilität zu verbessern. Wir haben eine Reihe bewährter Übungen gegen Ischiasschmerzen zusammengestellt, die Ihnen helfen können, diesen Teufelskreis zu durchbrechen.
Mögliche Ursachen: Nicht immer ist es „nur“ der Ischias
Der Begriff „Ischias“ beschreibt in erster Linie ein Symptom, nicht die zugrundeliegende Erkrankung. Die typischen Beschwerden sind wie ein Alarmsignal Ihres Körpers.
Hinter diesem Signal können verschiedene körperliche Ursachen stecken. Eine genaue Unterscheidung ist der Schlüssel für die richtige Behandlung.
Wir möchten Ihnen die häufigsten Auslöser vorstellen. Dieses Wissen kann Ängste nehmen und Ihr Verständnis vertiefen.
Nicht jeder Ischiasschmerz bedeutet automatisch einen schweren Bandscheibenvorfall. Oft sind muskuläre Probleme die eigentliche Ursache.
Bandscheibenvorfall und -vorwölbung als Hauptauslöser

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Ein Bandscheibenvorfall (Prolaps) ist ein bekannter Auslöser. Auch die Vorwölbung (Protrusion) der Bandscheiben kann Probleme bereiten.
Beide betreffen meist die Lendenwirbelsäule. Das ausgetretene oder vorgewölbte Gewebe drückt auf die Nervenwurzeln des Ischiasnervs.
Dieser Druck löst die heftigen, ausstrahlenden Schmerzen aus. Sie beginnen oft im unteren Rücken oder Gesäß.
Von dort ziehen sie über die Rückseite des Beins bis hinunter zum Fuß. Die Beschwerden können durch Husten oder Pressen verstärkt werden.
Das Piriformis-Syndrom: Der Muskel, der drückt
Hier liegt das Problem nicht an der Wirbelsäule. Der Übeltäter ist der Piriformis-Muskel tief in Ihrem Gesäß.
Bei Verspannung oder Verdickung drückt dieser Muskel direkt auf den darunter verlaufenden Ischiasnervs. Langes Sitzen kann dies verstärken.
Die Schmerzen sind oft einseitig und tief im Gesäß lokalisiert. Sie strahlen typischerweise nur bis zum Knie aus.
Die Muskulatur ist hier der entscheidende Faktor. Gezielte Dehnung kann daher große Linderung bringen.
ISG-Blockade: Verwechslungsgefahr mit Ischiasschmerzen
Das Iliosakralgelenk (ISG) verbindet Wirbelsäule und Becken. Eine Blockade oder Reizung dieses Gelenks kann Rückenschmerzen verursachen.
Diese Schmerzen strahlen häufig bis ins Bein aus und imitieren so Ischiasschmerzen. Die genaue Ursache ist jedoch eine andere.
Im Gegensatz zum echten Ischias sind Taubheitsgefühle oder Kribbeln in den Beinen seltener. Der Schmerz bleibt eher im Bereich von Gesäß und Oberschenkel.
| Ursache | Hauptmerkmal | Typische Schmerzausstrahlung |
|---|---|---|
| Bandscheibenvorfall | Druck von Bandscheibengewebe auf Nervenwurzeln | Vom unteren Rücken bis in den Fuß |
| Piriformis-Syndrom | Druck eines verspannten Muskeln auf den Nerv | Tiefes Gesäß, maximal bis zum Knie |
| ISG-Blockade | Funktionsstörung des Beckengelenks | Kreuzbein, Gesäß, seitlicher Oberschenkel (Seite) |
Diese Übersicht hilft bei der groben Einordnung Ihrer Beschwerden. Sie ersetzt jedoch keine fachärztliche Diagnose.
Nur ein Arzt kann durch Untersuchung die exakte Ursache bestimmen. Dies ist die Grundlage für jede erfolgreiche Therapie – ob mit Bewegung, Physiotherapie oder in seltenen Fällen einer Operation.
Das Verständnis für diese Unterschiede macht Sie handlungsfähig. Sie wissen nun, worüber Sie mit Ihrem Arzt sprechen können.
Sofortmaßnahmen bei akuten Ischiasschmerzen
Wenn der Schmerz unerträglich wird, brauchen Sie sofort wirksame Maßnahmen. Akute Nervenreizungen erfordern klare Handlungsanweisungen.
Wir zeigen Ihnen bewährte Techniken für den Ernstfall. Diese helfen, die akuten Beschwerden zu kontrollieren.
Unser Ziel ist Ihre schnelle Entlastung. Gleichzeitig bereiten wir den Weg für eine nachhaltige Behandlung vor.
Die entlastende Stufenlagerung: Erste Hilfe für zu Hause
Diese einfache Position bringt sofortige Erleichterung. Sie reduziert den Druck auf Ihre Lendenwirbelsäule und den Ischiasnervs.
Legen Sie sich flach auf den Rücken. Platzieren Sie Ihre Unterschenkel im 90-Grad-Winkel auf einem Stuhl oder mehreren Kissen.
Ihre Knie und Hüften bilden dabei einen rechten Winkel. Diese Rückenlage entlastet die Bandscheiben und Nervenwurzeln spürbar.
Bleiben Sie für 10-15 Minuten in dieser Haltung. Atmen Sie dabei tief und gleichmäßig ein und aus.
Die Stufenlagerung ist eine wissenschaftlich anerkannte Methode. Sie kann den akuten Schmerz deutlich reduzieren und Ihnen eine Verschnaufpause verschaffen.
Wärme vs. Kühlung: Was lindert die Beschwerden?
Die richtige Wahl zwischen Wärme und Kälte hängt von der Ursache Ihrer Beschwerden ab. Beide Anwendungen haben unterschiedliche Wirkmechanismen.
Wärme entspannt verkrampfte Muskeln. Sie ist ideal bei Verspannungen im Gesäß-Bereich, wie beim Piriformis-Syndrom.
Nutzen Sie ein Kirschkernkissen oder eine Wärmflasche. Legen Sie diese für 15-20 Minuten auf den schmerzenden Bereich.
Kühlung wirkt bei akuten entzündlichen Prozessen. Sie verengt die Blutgefäße und reduziert Schwellungen.
Wickeln Sie ein Kühlpack immer in ein Tuch ein. Direkter Hautkontakt sollte vermieden werden. Begrenzen Sie die Anwendungszeit auf maximal 10 Minuten.
Bewegung ja – aber richtig!
Studien zeigen ein klares Ergebnis: Bettruhe hilft nicht besser als moderates Weitermachen. Übermäßige Schonung schwächt sogar Ihre Muskulatur.
Fachleute raten zu baldiger, schonender Bewegung. Damit durchbrechen Sie den Teufelskreis der Schonhaltung.
Gehen Sie kurze Strecken in langsamem Tempo. Vermeiden Sie ruckartige Drehungen oder schweres Heben.
Sanfte Dehnungen können helfen. Die AOK empfiehlt in ihrem Ratgeber bewährte Übungen für den Akutfall.
Entzündungshemmende Schmerzmittel (NSAR wie Ibuprofen) können bei etwa 10% der Betroffenen Linderung bringen. Sie sollten jedoch nur kurzzeitig und nach Rücksprache mit einem Arzt eingenommen werden.
Hören Sie auf die Signale Ihres Körpers. Steigern Sie die Aktivität langsam, sobald die akuten Schmerzen nachlassen.
Ischiasschmerzen bei langem Sitzen gezielt vorbeugen
Ihre tägliche Routine am Schreibtisch entscheidet maßgeblich über das Wohlbefinden Ihrer Wirbelsäule. Prävention bedeutet, kluge Gewohnheiten zu etablieren, die den Druck auf Nerven und Bandscheiben reduzieren.
Wir zeigen Ihnen konkrete Strategien für Ihren Alltag. Diese Maßnahmen stärken Ihre Muskulatur und entlasten sensible Bereiche. So beugen Sie effektiv neuen Beschwerden vor.
Die optimierte Sitzposition: So entlasten Sie Ihre LWS
Die richtige Haltung am Tisch macht einen spürbaren Unterschied. Sie schützt Ihre Lendenwirbelsäule vor übermäßiger Belastung.
Setzen Sie sich mit aufgerichtetem Oberkörper hin. Ihre Hüften sollten sich leicht über der Höhe Ihrer Knie befinden.
Stellen Sie beide Füße flach auf den Boden. Achten Sie darauf, dass Ihre Oberschenkel parallel zum Boden verlaufen.
Die natürliche Krümmung Ihres unteren Rückens (Lordose) muss unterstützt werden. Nutzen Sie die Lordosenstütze Ihres Stuhls oder ein kleines Kissen.
Vermeiden Sie das typische „Lümmeln“ oder Rundrücken. Ein leichtes Vorneigen des Oberkörpers ist bei der Arbeit am Bildschirm oft natürlich und in Ordnung.
Der perfekte Arbeitsplatz: Ergonomie im Büro und Homeoffice
Ihre Ausstattung sollte Ihre Gesundheit fördern, nicht behindern. Kleine Anpassungen haben große Wirkung.
Stellen Sie Ihre Stuhlhöhe so ein, dass Ober- und Unterschenkel einen 90-Grad-Winkel bilden. Ihre Unterarme liegen entspannt auf der Tischplatte auf.
Positionieren Sie Ihren Monitor richtig. Die Oberkante des Bildschirms sollte sich auf Augenhöhe befinden.
Halten Sie einen Abstand von mindestens einer Armlänge zum Monitor ein. So vermeiden Sie ständiges Drehen oder Neigen des Kopfes.
Eine Fußstütze entlastet bei zu hohen Tischen. Ein Sitzkeil kann die optimale Beckenkippung unterstützen.
Wählen Sie eine ergonomische Maus und Tastatur. Diese schonen Ihre Handgelenke und verhindern zusätzliche Verspannungen.
Mikropausen und Haltungswechsel: Der Schlüssel zur Entlastung
Statisches Verharren ist der größte Feind Ihres Rückens. Regelmäßige Unterbrechungen sind wichtiger als der teuerste Stuhl.
Planen Sie alle 30 Minuten eine kurze Mikropause ein. Stehen Sie einfach auf und gehen Sie zwei Minuten umher.
Nutzen Sie Telefonate für Stehphasen. Dehnen Sie in diesen Pausen Ihre Oberschenkel- und Gesäßmuskulatur.
Integrieren Sie sanfte Bewegung in Ihren Tag. Ein kurzer Spaziergang in der Mittagspause wirkt Wunder.
Diese kleinen Gewohnheiten durchbrechen den Teufelskreis aus Druck und Starre. Sie fördern die Durchblutung und entlasten die Bandscheiben.
| Ergonomischer Faktor | Optimale Einstellung | Direkter Nutzen für den Rücken |
|---|---|---|
| Sitzhöhe | Ober- und Unterschenkel im 90°-Winkel, Füße flach am Boden | Entlastung der Lendenwirbelsäule, bessere Durchblutung der Beine |
| Monitorposition | Oberkante auf Augenhöhe, Abstand ca. eine Armlänge | Vermeidung von Nackenverspannungen und daraus resultierenden Rückenschmerzen |
| Arbeitshaltung | Aufrechter Oberkörper mit unterstützter Lordose, leichte Vorneigung möglich | Gleichmäßige Druckverteilung auf die Bandscheiben, Schutz der Nervenwurzeln |
| Bewegungsrhythmus | Mikropause alle 30 Minuten für 2-3 Minuten Bewegung | Reduktion des Drucks auf Bandscheiben, Lösung muskulärer Verspannungen |
Diese Maßnahmen geben Ihnen die Kontrolle über Ihre Rückengesundheit zurück. Sie sind wirksamer als viele passive Therapien.
Für eine detaillierte Anleitung zur ergonomischen Gestaltung finden Sie wertvolle praktische Tipps in unserem umfassenden Ratgeber.
Denken Sie daran: Ihr Körper ist für Bewegung gemacht. Gestalten Sie Ihren Alltag so dynamisch wie möglich. Diese aktive Prävention ist der beste Schutz vor erneuten Problemen.
Bewährte Übungen gegen Ischiasschmerzen und für einen starken Rücken
Plan der- First,
Wann Sie unbedingt einen Arzt aufsuchen sollten
Ihr Körper sendet Signale – manche sind dringender als andere. Während viele Beschwerden durch Selbsthilfe gut beeinflussbar sind, gibt es klare Warnzeichen.
Diese fordern ein sofortiges ärztliches Handeln. Zu wissen, wann der Zeitpunkt für professionelle Hilfe gekommen ist, gibt Ihnen Sicherheit.
Wir möchten Ihnen diese Entscheidung erleichtern. Die folgende Übersicht hilft, kritische Situationen zu erkennen und richtig zu reagieren.
Rote Flaggen: Diese Warnsignale ernst nehmen
Bestimmte Symptome sind absolute Alarmzeichen. Sie deuten auf eine ernste Ursache hin, die nicht verzögert behandelt werden darf.
Das sogenannte Cauda-equina-Syndrom ist ein solcher Notfall. Es entsteht durch massiven Druck auf die Nervenwurzeln am Ende des Rückenmarks.
Typische Anzeichen sind plötzliche Lähmungen oder starke Schwäche in einem Bein oder beiden Beinen. Dazu kommen Taubheitsgefühle im Genital- oder Analbereich.
Ein besonders kritisches Signal ist der Verlust der Kontrolle über Blase oder Darm. Treten diese Symptome auf, müssen Sie sofort den Notarzt (112) kontaktieren oder in die Notaufnahme fahren.
Auch ohne diese Notfallsymptome gibt es gute Gründe für einen Arztbesuch. Anhaltende, quälende Schmerzen über mehrere Wochen gehören dazu.
Das gilt besonders, wenn sich die Beschwerden trotz Selbsthilfe verschlimmern. Nächtliche Schmerzen, die Sie wecken, sind ein weiteres Warnsignal.
Ebenfalls ratsam ist der Gang zum Arzt nach einem Sturz oder Unfall. Hier muss eine Verletzung ausgeschlossen werden.
| Warnsignal („Rote Flagge“) | Mögliche zugrundeliegende Ursache | Erforderliche Handlung |
|---|---|---|
| Plötzliche Lähmung/Schwäche im Bein, Taubheit im Genitalbereich, Blasen-/Darmstörungen | Cauda-equina-Syndrom (Notfall) | Sofort Notarzt (112) oder Notaufnahme |
| Schmerzen, die sich über Wochen trotz Ruhe/Selbsthilfe verschlimmern | Fortschreitender Bandscheibenvorfall, andere strukturelle Probleme | Zügiger Termin beim Hausarzt oder Orthopäden |
| Nächtliche Schmerzen, die vom Schlafen abhalten | Möglicher Hinweis auf entzündliche oder tumoröse Prozesse (selten) | Abklärung durch Facharzt in den nächsten Tagen |
| Starke Rückenschmerzen direkt nach einem Sturz oder Unfall | Wirbelkörperfraktur, schwere Verletzung | Umgehende Vorstellung beim Arzt oder in der Notaufnahme |
Für viele Betroffene ist die Unsicherheit groß. Sie fragen sich, welcher Arzt der richtige Ansprechpartner für ihre spezifischen Probleme ist.
Welcher Arzt ist der richtige Ansprechpartner?
Das deutsche Gesundheitssystem bietet klare Wege. Ihr Hausarzt ist die zentrale und erste Anlaufstelle.
Er kennt Ihre Krankengeschichte und kann Ihre Schmerzen erstmals einschätzen. Bei Verdacht auf ein Wirbelsäulenproblem überweist er Sie an einen Facharzt.
Der Spezialist für solche Beschwerden ist der Arzt für Orthopädie und Unfallchirurgie, oft mit Zusatzbezeichnung „Wirbelsäulenchirurgie“ oder „Spezielle Schmerztherapie“.
Diese Fachärzte führen eine gründliche klinische Untersuchung durch. Sie prüfen Kraft, Sensibilität und Reflexe, um den Zustand des Nervs zu beurteilen.
Bei Bedarf veranlassen sie bildgebende Verfahren wie ein MRT. Dies gibt genaue Aufschlüsse über Bandscheiben, Nervenwurzeln und die knöcherne Struktur.
Der Arztbesuch dient also vor allem der präzisen Ursachendiagnose. Er ist keine Niederlage, sondern der Startpunkt einer gezielten Behandlung.
Ob diese dann in Physiotherapie, medikamentöser Therapie oder in seltenen Fällen einer Operation besteht, entscheidet sich auf dieser fundierten Basis.
Scheuen Sie sich nicht, professionelle Hilfe in Anspruch zu nehmen. Eine klare Diagnose ist der beste Weg, um Ihre Handlungsfähigkeit zurückzugewinnen und die richtigen Schritte einzuleiten.
Behandlungsoptionen: Von konservativen Methoden bis zur Operation
Vom sanften Bewegungstraining bis zum chirurgischen Eingriff reicht das Spektrum wirksamer Maßnahmen. Die moderne Medizin bietet heute zahlreiche Wege, um den Druck auf den Ischiasnervs zu reduzieren und die Beschwerden zu lindern.
Wir möchten Ihnen einen sachlichen Überblick geben. So können Sie gemeinsam mit Ihrem Arzt die beste Behandlung für Ihre Situation finden.
Konservative Therapie: Physiotherapie, Medikamente & Co.
Die nicht-operative Behandlung ist stets die erste Wahl. Sie zielt darauf ab, die Ursache der Nervenreizung zu beseitigen.
Gezielte Physiotherapie steht dabei im Mittelpunkt. Ein guter Therapeut analysiert Ihre Haltung und Bewegungsmuster.
Er entwickelt mit Ihnen individuelle Übungen. Diese kräftigen Ihre Rumpf-Muskulatur und mobilisieren Ihre Wirbelsäule.
Manuelle Therapie löst Verspannungen im Bereich der Lendenwirbelsäule. Die Triggerpunktbehandlung entspannt spezifisch verkrampfte Muskeln.
Medikamente können die akuten Schmerzen kontrollieren. Nicht-steroidale Antirheumatika (NSAR) wie Ibuprofen wirken schmerzlindernd und entzündungshemmend.
Bei etwa 10% der Betroffenen bringen Kortisonspritzen Linderung. Diese epiduralen Injektionen reduzieren die Entzündung direkt an den Nervenwurzeln.
Ihre Wirkung hält meist mehrere Wochen an. Opioide oder Muskelrelaxantien werden heute nicht mehr routinemäßig empfohlen.
Wann eine Operation in Betracht kommt
Ein chirurgischer Eingriff ist selten notwendig. Er wird erwogen, wenn die konservative Behandlung über Monate keinen Erfolg zeigt.
Konkrete Indikationen sind anhaltende, therapieresistente Schmerzen. Auch zunehmende neurologische Ausfälle wie Lähmungen im Bein können eine Operation erforderlich machen.
Bei einem Bandscheibenvorfall gilt als Richtwert: Nach 12 Wochen ohne Besserung bei stark eingeschränktem Alltag. Der Vorfall muss im MRT sichtbar sein.
Der häufigste Eingriff ist die mikrochirurgische Diskektomie. Dabei wird das vorgefallene Bandscheibengewebe entfernt.
So wird der Druck auf die Nervenwurzeln beseitigt. Die Operation erfolgt meist in Vollnarkose über einen kleinen Schnitt.
| Therapieform | Hauptwirkung | Typische Anwendungsdauer |
|---|---|---|
| Gezielte Physiotherapie | Kräftigung der Muskulatur, Mobilisation der Wirbelsäule | Mehrere Wochen bis Monate |
| NSAR-Medikamente (z.B. Ibuprofen) | Schmerzlinderung, Entzündungshemmung | Tage bis Wochen (kurzfristig) |
| Epidurale Kortisoninjektion | Lokale Entzündungshemmung an den Nervenwurzeln | Wirkung für einige Wochen |
| Mikrochirurgische Operation | Entfernung des vorgefallenen Bandscheibengewebes | Einmaliger Eingriff mit Rehabilitation |
Nach jeder Operation folgt eine intensive Rehabilitation. Diese Phase ist entscheidend für den langfristigen Erfolg.
Ein absoluter Notfall ist das Cauda-equina-Syndrom. Hier ist eine sofortige Operation lebenswichtig.
Unser Ziel ist transparente Information. So treffen Sie gemeinsam mit Ihrem Arzt eine informierte Entscheidung für Ihre Behandlung.
Fazit: Aktiv bleiben – dem Ischias im Alltag clever begegnen
Die gute Nachricht für alle Betroffenen: Die Prognose bei Ischialgie ist in den meisten Fällen sehr gut. Geduld ist dabei ein wichtiger Begleiter, denn die Besserung kann einige Zeit in Anspruch nehmen.
Wir fassen zusammen: Verstehen Sie die Ursache Ihrer Beschwerden. Nutzen Sie aktive Selbsthilfe wie gezielte Übungen und wissen Sie, wann der Gang zum Arzt notwendig ist. Unser abschließender Rat lautet: Bleiben Sie in Bewegung – angepasst an Ihre persönliche Schmerzgrenze.
Nutzen Sie die Tipps zur Ergonomie und ein regelmäßiges Übungsprogramm als Ihre Werkzeuge für den Alltag. Gehen Sie achtsam mit Ihrem Körper um. Nehmen Sie Warnsignale ernst, aber verfallen Sie nicht in Angst und Schonhaltung.
Sie verfügen nun über das Wissen und die praktischen Mittel, um Ihrem Rücken und dem Ischiasnerv auch bei langem Sitzen wirksam zu begegnen und langfristig beschwerdefrei(er) zu bleiben.
FAQ
Kann langes Sitzen einen Bandscheibenvorfall auslösen?
Ja, stundenlanges Sitzen, besonders in einer schlechten Haltung, erhöht den Druck auf Ihre Bandscheiben in der Lendenwirbelsäule. Diese permanente Belastung kann zu einer Vorwölbung oder einem Vorfall führen, der dann auf die Nervenwurzeln drückt und die typischen Schmerzen im Gesäß und Bein verursacht.
Was kann ich sofort tun, wenn die Schmerzen im unteren Rücken und Bein beim Sitzen auftreten?
Stehen Sie sofort auf und gehen Sie kurz umher. Wechseln Sie die Position. Eine bewährte Soforthilfe ist die Stufenlagerung: Legen Sie sich auf den Rücken und lagern Sie die Unterschenkel im 90-Grad-Winkel auf einem Stuhl. Das entlastet die LWS und den Ischiasnerv. Sanfte, gehende Bewegung und vorsichtige Dehnung können die Verspannungen der Muskulatur lösen.
Ist Wärme oder Kälte besser bei einer akuten Ischiasreizung?
Bei muskulären Verspannungen als Ursache hilft oft Wärme, zum Beispiel durch eine Wärmflasche im unteren Rücken. Sie lockert die Muskeln und fördert die Durchblutung. Bei einer akuten Entzündung des Nervs, die mit einem starken Brennen einhergeht, kann dagegen Kühlung die Beschwerden lindern. Probieren Sie in den ersten 48 Stunden vorsichtig aus, was Ihnen guttut.
Welche Übung hilft besonders gegen die Schmerzen im Gesäßbereich?
A> Eine sehr effektive Dehnübung bei Verdacht auf ein Piriformis-Syndrom ist die Piriformis-Dehnung im Sitzen. Setzen Sie sich auf einen Stuhl, legen Sie den Knöchel des betroffenen Beins auf das gegenüberliegende Knie. Beugen Sie sich dann mit geradem Rücken vorsichtig nach vorne, bis Sie eine Dehnung in der Gesäßmuskulatur spüren. Halten Sie diese Position für 30 Sekunden.
Ab wann muss ich mit Ischiasschmerzen zum Arzt?
Suchen Sie umgehend einen Arzt wie Ihren Hausarzt, Orthopäden oder Neurologen auf, wenn Sie Taubheitsgefühle oder Kribbeln im Bein verspüren, Lähmungserscheinungen auftreten oder die Schmerzen trotz Selbsthilfe nach wenigen Tagen nicht nachlassen. Auch bei Kontrollverlust über Blase oder Darm („Kaudasyndrom“) ist sofortige medizinische Hilfe nötig.
Kann eine Operation die einzige Lösung sein?
Nein, in über 90% der Fälle lassen sich die Beschwerden durch konservative Behandlung erfolgreich therapieren. Dazu gehören gezielte Physiotherapie, schmerzlindernde Medikamente und die konsequente Umsetzung von Übungen für einen starken Rücken. Eine Operation, etwa bei einem großen Bandscheibenvorfall, wird erst erwogen, wenn diese Maßnahmen über mehrere Wochen keine Linderung bringen oder neurologische Ausfälle drohen.