Ein stechender Schmerz schießt vom unteren Rücken ins Bein. Ein einfaches Umdrehen im Bett oder im Bürostuhl wird zur Qual. Sie sind mit diesem Problem nicht allein.
Wir begrüßen Sie zu diesem umfassenden Guide. Er hilft Ihnen, den Zusammenhang zwischen Nervenschmerzen und Drehbewegungen zu verstehen. Viele Menschen erleben diese plötzlichen, elektrisierenden Beschwerden.
Unser Ziel ist es, Ihnen Wissen und Handlungsfähigkeit zurückzugeben. Wir erklären medizinische Zusammenhänge in verständlicher Sprache. Dabei bleiben wir wissenschaftlich fundiert.
Sie erfahren, welche Strukturen bei einer Drehung gereizt werden können. Von der Bandscheibe bis zur Gesäßmuskulatur. Wir zeigen typische Symptome einer Ischialgie auf.
Der Fokus liegt auf effektiver Selbsthilfe. Von der richtigen Erste-Hilfe-Lagerung bis zu gezielten Übungen. Wir führen Sie Schritt für Schritt.
Das Wichtigste in Kürze
- Plötzliche, stechende Schmerzen bei Drehbewegungen sind ein häufiges Symptom.
- Die Ursache liegt oft in einer Reizung des Ischiasnervs oder seiner Wurzeln.
- Nicht nur die Wirbelsäule, auch verspannte Muskeln können den Nerv bedrängen.
- Die richtige Erstversorgung kann akute Beschwerden deutlich lindern.
- Sanfte Bewegung ist oft besser als absolute Bettruhe.
- Ein Arztbesuch ist bei Lähmungszeichen oder Blasenstörungen sofort nötig.
- Dieser Guide bietet wissenschaftlich fundierte und praktisch umsetzbare Lösungen.
Was sind Ischiasschmerzen und warum treten sie gerade beim Drehen auf?
Wenn eine einfache Drehung zur Qual wird, steckt oft eine Reizung des Ischiasnervs dahinter. Wir möchten Ihnen helfen, diesen Zusammenhang zu verstehen. Das Wissen über die Ursachen gibt Ihnen Handlungsfähigkeit zurück.
Der Ischiasnerv: Der längste Nerv des Körpers
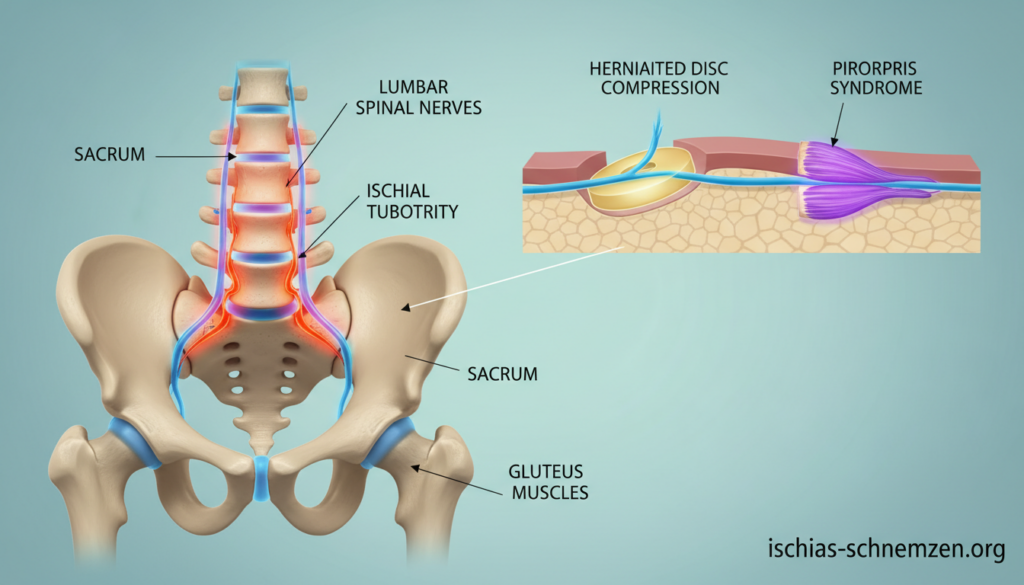
Der Ischiasnerv ist der wichtigste Akteur in diesem Geschehen. Medizinisch als Nervus ischiadicus bekannt, ist er der dickste und längste Nerv Ihres Körpers. Er erreicht etwa den Durchmesser eines kleinen Fingers.
Seine Reise beginnt im unteren Rücken. Genau dort, wo die Lendenwirbelsäule auf das Kreuzbein trifft. Mehrere Nervenwurzeln treten zwischen den Wirbeln L4, L5 und S1-S3 aus.
Diese Wurzeln bündeln sich zum starken Ischiasnerv. Er zieht dann durch eine enge Passage im Becken, das Foramen ischiadicum majus. Unter dem Piriformis-Muskel hindurch verläuft er weiter.
Von dort geht es unter dem großen Gesäßmuskel zur Oberschenkelrückseite. In der Kniekehle teilt er sich in zwei Hauptäste auf. Diese ziehen als Schienbein- und Wadenbeinnerv bis in den Fuß.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Der Nerv hat eine doppelte Funktion. Seine motorischen Fasern steuern wichtige Beinmuskeln. Die sensiblen Fasern leiten Gefühlsinformationen von Haut und Gelenken zum Gehirn.
Warum Drehbewegungen den Schmerz provozieren können
Eine Drehung des Oberkörpers ist biomechanisch komplex. Sie involviert Ihre Lendenwirbelsäule und das Beckengelenk. Bestehende Engpässe können sich dabei schlagartig verschärfen.
Stellen Sie sich den Nerv wie ein empfindliches Kabel vor. An mehreren Stellen entlang seiner Route kann Druck entstehen. Eine verdrehte Position wirkt wie ein Verstärker auf diese Probleme.
Ein klassisches Beispiel ist der Bandscheibenvorfall. Das ausgetretene Material kann bei der Bewegung gegen die Nervenwurzel pressen. Der Schmerz schießt dann blitzartig ins Bein.
Besonders tückisch ist der Piriformis-Muskel im Gesäß. Bei einer Drehung spannt und dehnt er sich. Ist er verspannt, kann er den darunter verlaufenden Nerv komprimieren.
Wir nennen dies Piriformis-Syndrom. Der Muskel wirkt dann wie eine Zange auf den Ischiasnerv. Die Beschwerden ähneln oft denen eines Bandscheibenvorfalls.
| Kritische Engpassstelle | Betroffene Struktur | Wirkung bei Drehung |
|---|---|---|
| Wirbelkanal | Nervenwurzeln L4-S3 | Einengung durch Wirbelblockaden oder Bandscheibenvorfall |
| Foramen intervertebrale | Austrittsstelle der Nervenwurzel | Druck durch knöcherne Anbauten oder Bandscheibenvorwölbung |
| Foramen ischiadicum majus | Ischiasnerv im Becken | Komprimierung durch verdickten Piriformis-Muskel |
| Unterer Gesäßbereich | Nerv unter dem M. gluteus maximus | Druck durch verspannte Gesäßmuskulatur |
| Oberschenkelrückseite | Nerv in der Beinbeugemuskulatur | Dehnung oder Kompression bei verdrehter Hüfte |
Die Tabelle zeigt: Der Nerv ist an vielen Stellen verwundbar. Eine Drehung kann an jeder dieser Stellen Probleme verursachen. Der akute Schmerz entsteht, wenn ein latenter Druck überschritten wird.
Wir möchten Ihnen die Angst vor Bewegung nehmen. Das Verstehen dieses Mechanismus ist der erste Schritt. Gezielte Maßnahmen können dann an der richtigen Stelle ansetzen.
Ihr Körper sendet mit dem Schmerz ein wichtiges Signal. Er warnt Sie vor einer Überlastung. Achten Sie auf diese Botschaft und handeln Sie entsprechend.
Ischiasschmerzen beim Drehen: Typische Symptome und Warnsignale
>Is
Beacheades,Сh1Спаm“
Die Schatten erglue
Häufige Ursachen: Von der Wirbelsäule bis zur Gesäßmuskulatur
Die Suche nach dem Grund für Ihre Beschwerden führt von der Lendenwirbelsäule bis tief in die Gesäßmuskulatur. Ischiasschmerzen sind ein Symptom, hinter dem verschiedene Auslöser stecken können. Die genaue Lokalisation der Nervenreizung ist entscheidend für eine wirksame Therapie.
Wir ordnen die möglichen Ursachen für Sie systematisch. Dies hilft Ihnen, die ärztliche Diagnose besser zu verstehen.
Bandscheibenvorfall und -vorwölbung als Hauptauslöser
An der Wirbelsäule selbst ist der lumbale Bandscheibenvorfall der klassische Auslöser. Meist betroffen sind die Segmente L4/L5 oder L5/S1.
Der gallertartige Kern der Bandscheibe durchbricht dabei den Faserring. Er tritt aus und übt direkt Druck auf eine oder mehrere Nervenwurzeln aus. Aus diesen Wurzeln bildet sich später der Ischiasnerv.
Schon eine Vorwölbung, medizinisch Protrusion genannt, kann genügen. Bei einer ungünstigen Drehung erzeugt sie den nötigen Druck für akute Beschwerden. Nicht jeder Bandscheibenvorfall verursacht sofort Schmerzen.
Verschleiß und Blockaden der Wirbelkörper
Nicht nur die Bandscheibe, auch die Wirbelkörper selbst können Probleme bereiten. Degenerativer Verschleiß ist eine häufige Ursache.
Die Arthrose der kleinen Wirbelgelenke (Spondylarthrose) führt zu schmerzhaften Reizzuständen. Wirbelgleiten (Spondylolisthesis) verengt den Nervenkanal.
Auch einfache funktionelle Blockaden sind relevant. Sie schränken die Beweglichkeit ein und reizen die austretenden Nerven. Dieser Bereich der Wirbelsäule ist besonders anfällig für solche Belastungen.
Das Piriformis-Syndrom: Wenn der Muskel den Nerv bedrängt

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Häufig liegt die Ursache nicht in der Wirbelsäule, sondern im Gesäß. Wir sprechen vom Piriformis-Syndrom.
Der Piriformis-Muskel verläuft in enger Nachbarschaft zum Ischiasnerv durch das Becken. Chronisches Sitzen, einseitige Belastung oder ein Trauma können ihn verkürzen.
Ein verdickter, angespannter Muskel komprimiert dann den Ischiasnerv. Die Beschwerden sind oft direkt im Gesäß lokalisiert.
Sie verstärken sich typischerweise auf harten Stühlen oder beim Überkreuzen der Beine. Diese Positionen dehnen oder komprimieren den Muskel zusätzlich.
| Ursachenbereich | Typische Auslöser | Wirkung auf den Nerv |
|---|---|---|
| Wirbelsäule | Bandscheibenvorfall, Protrusion, Wirbelgleiten, Blockade | Direkter Druck auf die Nervenwurzeln im Wirbelkanal |
| Becken & Gesäß | Piriformis-Syndrom (Muskelverspannung) | Komprimierung des Nervs durch angespannte Muskulatur |
| Systemisch / Selten | Diabetes, Schwangerschaft, Entzündungen, Tumore | Reizung oder Schädigung der Nervenstruktur selbst |
Weitere, seltenere Ursachen sind knöcherne Frakturen oder Entzündungen. Auch systemische Erkrankungen wie Diabetes können eine Rolle spielen.
Für Sie ist entscheidend: Nicht jede Reizung des Ischiasnervs bedeutet einen Bandscheibenvorfall. In vielen Fällen ist die Muskulatur beteiligt.
Eine differenzierte Diagnose durch einen Facharzt grenzt die genaue Ursache ein. Nur so kann die richtige Behandlung Ihrer Beschwerden starten.
Ischias oder etwas anderes? So grenzen Sie die Schmerzursache ab
Nicht jeder Schmerz im unteren Rückenbereich, der ins Bein ausstrahlt, ist automatisch eine Ischialgie. Ähnliche Symptome können auf unterschiedliche Probleme in Rücken, Becken oder Muskulatur hinweisen.
Die genaue Abgrenzung ist für die richtige Behandlung entscheidend. Wir helfen Ihnen, die charakteristischen Merkmale der häufigsten Syndrome zu erkennen.
Ischias vs. Hexenschuss (Lumbago)
Der klassische Hexenschuss trifft Sie oft wie aus heiterem Himmel. Es handelt sich um einen akuten, stechenden Schmerz im unteren Rücken.
Die Beschwerden bleiben hier typischerweise lokalisiert. Sie strahlen nicht ins Bein aus. Die Bewegung ist schmerzhaft eingeschränkt.
Ursache ist meist ein lokaler Muskelhartspann oder eine Blockade kleiner Wirbelgelenke. Neurologische Zeichen wie Kribbeln fehlen. Die Muskulatur ist stark verspannt.
Im Gegensatz dazu kennzeichnet die echte Ischialgie die Ausstrahlung entlang der Nervenbahn. Der Nerv selbst ist gereizt.
Ischias vs. ISG-Syndrom
Das Iliosakralgelenk verbindet Kreuzbein und Darmbein. Bei einer Dysfunktion entsteht das ISG-Syndrom. Der Schmerz sitzt tief und seitlich im Gesäß.
Betroffene beschreiben oft ein Gefühl von „Verklemmen“ im Becken. Die Beschwerden können zwar ins Bein ausstrahlen. Meist jedoch nur bis zur Kniekehle.
Ein einfacher klinischer Test gibt Hinweise. Beim Viererzeichen legen Sie im Liegen den Knöchel des betroffenen Beines auf das andere Knie.
Löst leichter Druck auf das heruntergedrückte Knie Schmerzen in der Gesäßregion aus? Dann spricht das für ein ISG-Problem. Dieser Faber-Test ist ein wichtiges Diagnosewerkzeug.
Ischias vs. reiner Muskelverspannung
Eine reine Verspannungen der Muskeln verursacht oft dumpfe, bewegungsabhängige Schmerzen. Diese lassen sich durch Abtasten als Verhärtung lokalisieren.
Die Schmerzen strahlen nicht in der typischen Ischiasbahn aus. Neurologische Ausfälle fehlen. Ein Beispiel ist die Verspannung des großen Gesäßmuskels.
Das Piriformis-Syndrom ist eine Sonderform. Hier komprimiert ein verspannter Muskel den Ischiasnerv. Die Reizung entsteht also indirekt.
Die Schmerzen beginnen oft direkt im Gesäßzentrum. Sie verstärken sich typischerweise beim Sitzen. Bei der Wirbelsäulenursache startet der Schmerz meist höher im Rücken.
In vielen Fällen ist die Muskulatur beteiligt. Nicht jede Reizung bedeutet einen Bandscheibenvorfall. Die genaue Ursache liegt im Bereich des Möglichen.
Für Sie ist entscheidend: Beobachten Sie genau, wo der Schmerz beginnt. Notieren Sie, wohin er zieht. Achten Sie auf Begleitsymptome wie Taubheit oder Kribbeln.
Diese Informationen sind für Fachleute von großem Wert. Sie ermöglichen eine präzise Diagnose. Nur so kann die passende Therapie Ihrer Rückenschmerzen starten.
Für vertiefende Informationen zu Beschwerden der Lendenwirbelsäule besuchen Sie unseren umfassenden Guide. Dort finden Sie weitere Details zu Ursachen und Behandlungsmöglichkeiten.
Erste-Hilfe-Maßnahmen bei akuten Ischiasschmerzen
Wenn der Nerv blitzartig protestiert, helfen spezifische Erste-Hilfe-Techniken für sofortige Entlastung. Diese akuten Beschwerden treten oft unerwartet auf und erfordern klare Handlungsanweisungen.
Wir zeigen Ihnen drei bewährte Sofortmaßnahmen. Diese zielen nicht auf Heilung, sondern auf akute Schmerzlinderung ab. Sie helfen Ihnen, aus dem initialen Schockzustand zu kommen.
Jede Technik adressiert einen anderen Aspekt der Reizung. Von mechanischer Entlastung bis zur Entzündungshemmung. So finden Sie für Ihre Situation die passende Hilfe.
Die richtige Lagerung: Die entlastende Stufenposition
Die Stufenlagerung ist Ihre erste Anlaufstelle bei starken Rückenschmerzen. Diese Position entlastet die Lendenwirbelsäule und den Ischiasnerv effektiv.
So gehen Sie vor:
- Legen Sie sich flach auf den Rücken.
- Platzieren Sie Ihre Unterschenkel auf einem Kissenstapel oder Hocker.
- Winkel Sie Hüfte und Knie jeweils etwa 90 Grad an.
- Entspannen Sie bewusst Ihre Muskulatur.
Diese Haltung minimiert den Druck auf Bandscheiben und Nervenwurzeln. Der Körper findet eine natürliche Entlastungsposition.
Bleiben Sie für 15-20 Minuten in dieser Lagerung. Atmen Sie dabei ruhig und tief. Wiederholen Sie die Position mehrmals täglich bei akuten Schmerzen.
Wärme oder Kälte? Was Ihrem Nerv jetzt guttut
Die Temperaturwahl hängt von der Art Ihrer Beschwerden ab. Eine falsche Entscheidung kann die Reizung verstärken.
Kälte ist die richtige Wahl bei akut entzündlichen Prozessen. Typische Anzeichen sind brennende oder pochende Schmerzen.
Diese treten oft bei frischem Bandscheibenvorfall auf. Legen Sie ein Eispack in ein Handtuch gewickelt auf den unteren Rücken.
Belassen Sie die Kälte für 15-20 Minuten. Sie dämpft die Entzündungsreaktion und Nervenreizung. Wiederholen Sie dies alle zwei Stunden.
Wärme hilft bei dumpfen, muskulär bedingten Schmerzen. Besonders beim Piriformis-Syndrom ist sie meist die bessere Wahl.
Ein Kirschkernkissen oder warmes Bad entspannt verkrampfte Muskeln. Die Durchblutung verbessert sich. Der Druck auf den Nerv lässt nach.
Ein Beispiel: Bei bekannten Verspannungen der Gesäßmuskulatur bringt Wärme oft sofortige Linderung.
Schmerzmittel: Eine kurzfristige Option zur Durchbrechung des Teufelskreises
Entzündungshemmende Schmerzmittel aus der NSAR-Gruppe können kurzfristig sinnvoll sein. Dazu gehören Ibuprofen oder Diclofenac.
Ihr Nutzen geht über reine Schmerzlinderung hinaus. Sie unterbrechen den gefährlichen Teufelskreis:
- Starker Schmerz führt zu Schonhaltung
- Schonhaltung verstärkt Verspannungen
- Mehr Verspannungen intensivieren den Schmerz
NSAR wirken direkt an der Ursache. Sie hemmen die Entzündung der gereizten Nervenwurzel. So schaffen Sie Raum für aktive Genesung.
Wichtiger Hinweis: Nehmen Sie diese Medikamente nur nach Rücksprache mit einem Arzt oder Apotheker. Beschränken Sie die Einnahme auf wenige Tage.
Langfristige Selbstmedikation birgt Risiken wie Magenbeschwerden. In vielen Fällen reichen die anderen Maßnahmen bereits aus.
Diese Erste-Hilfe-Techniken sind eine Brücke. Sie überbrücken die akuteste Phase der Beschwerden. Danach können Sie mit gezielter Bewegung in die aktive Genesung starten.
Hören Sie auf Ihren Körper. Geben Sie ihm die nötige Zeit zur Erholung. Kombinieren Sie die Maßnahmen je nach Bedarf.
Die Rolle der Bewegung: Warum Schonung oft der falsche Weg ist
Die Vorstellung, dass absolute Ruhe bei Ischialgie hilft, ist weit verbreitet – und leider oft falsch. Der instinktive Wunsch, sich bei starken Schmerzen hinzulegen, ist völlig verständlich. Die moderne Schmerztherapie hat hier jedoch einen klaren Paradigmenwechsel vollzogen.
Früher galt strikte Bettruhe als Standard. Heute wissen wir: Sanfte Bewegung ist für die Genesung meist der bessere Weg. Wir möchten Ihnen die Angst davor nehmen und die wissenschaftlichen Gründe erklären.
Studienlage: Bettruhe vs. sanfte Aktivität
Wissenschaftliche Untersuchungen geben eine eindeutige Richtung vor. Der Verlauf der Beschwerden ist bei Menschen, die sanft aktiv bleiben, gleich oder sogar besser als bei denen, die strikt liegen.
Fachleute empfehlen, möglichst schnell wieder auf die Beine zu kommen. Eine kurze Zeit der Entlastung ist in Ordnung. Mehr als zwei bis drei Tage Bettruhe sollten es jedoch nicht sein.
Warum? Dauerhafte Schonung schwächt die stützende Muskulatur rasch. Die Bandscheiben werden schlechter mit Nährstoffen versorgt. Die Gelenke verlieren an Beweglichkeit.
Die Gefahr von Schonhaltungen und Muskelabbau
Noch gravierender als der reine Bewegungsmangel ist die Gefahr von Schonhaltungen. Um den Schmerz zu vermeiden, nehmen wir oft eine gekrümmte, schiefe Haltung ein.
Ein Beispiel: Sie entlasten das betroffene Bein und verlagern Ihr Gewicht auf die gesunde Seite. Diese unnatürliche Position überlastet andere Muskelgruppen.
Die Folge sind neue Verspannungen. Ein Teufelskreis beginnt, der die Beschwerden chronifizieren kann. Die Muskeln bauen ab, die allgemeine Fitness verschlechtert sich.
Sanfte, schmerzarme Bewegung ist daher der Schlüssel. Das Ziel ist nicht Leistung, sondern behutsame Aktivierung.
- Konkreter Rat: Versuchen Sie nach der akuten Phase kurze, langsame Spaziergänge.
- Vermeiden Sie langes Sitzen oder Stehen in einer Position.
- Wechseln Sie regelmäßig zwischen Liegen, Sitzen, Stehen und Gehen.
Hören Sie auf die Signale Ihres Körpers. Bewegung im „Wohlfühlbereich“ ist erlaubt und erwünscht. Jeder Schmerz, der über ein leichtes Ziehen hinausgeht, ist ein Stopp-Signal.
In vielen Fällen reicht dieser Ansatz bereits aus. Bei anhaltenden Problemen sollte ein Arzt oder Physiotherapeut hinzugezogen werden.
Wir ermutigen Sie: Trauen Sie sich zurück in die Bewegung. Sie stärken damit aktiv Ihren Heilungsprozess. Im nächsten Abschnitt zeigen wir Ihnen konkrete Übungen und ein sanftes Training für zu Hause.
Effektive Übungen gegen Ischiasschmerzen: Eine Schritt-für-Schritt-Anleitung
Gezielte Bewegung ist der Schlüssel, um den Teufelskreis aus Schmerz und Schonhaltung zu durchbrechen. Nach der akuten Phase können sanfte Dehnübungen Wunder wirken. Sie lösen verspannte Muskeln, die den Nerv bedrängen.
Wir zeigen Ihnen drei bewährte Übungen. Diese sind speziell für die Rückenlage und Vorbeuge konzipiert. Sie benötigen nur eine Matte und etwas Zeit.
Führen Sie alle Bewegungen langsam und achtsam aus. Atmen Sie gleichmäßig weiter. Die Dehnung sollte spürbar sein, aber nicht schmerzen.
Übung 1: Dehnung der Gesäßmuskulatur in Rückenlage
Diese Dehnübungen adressiert den großen Gesäßmuskel und den Piriformis. Legen Sie sich flach auf den Rücken. Stellen Sie Ihre Beine hüftbreit auf, sodass die Knie einen Winkel von etwa 90 Grad bilden.
Nun umfassen Sie mit beiden Händen ein Knie. Ziehen Sie es vorsichtig zur gegenüberliegenden Schulter. Spüren Sie die Dehnung im Gesäß.
Halten Sie diese Position für 30 Sekunden. Atmen Sie ruhig weiter. Wiederholen Sie die Übungen drei Mal pro Seite. Ein Beispiel: Beginnen Sie mit der weniger schmerzhaften Seite.
Übung 2: Der „Knoten“ für die tiefe Hüftmuskulatur
Diese Position dehnt tiefe Hüftrotatoren intensiv. Bleiben Sie in Rückenlage. Legen Sie den Knöchel eines Beins auf das Knie des anderen.
Es entsteht eine „4“-Form. Umfassen Sie nun den Oberschenkel des unten liegenden Beins. Ziehen Sie ihn sanft zum Oberkörper.
Sie spüren eine tiefe Dehnung im Gesäß der oben liegenden Seite. Halten Sie für eine Minute. Wiederholen Sie auf der anderen Seite.
Regelmäßiges, sanftes Training ist wirksamer als sporadische, anstrengende Einheiten. Ihr Körper braucht Kontinuität.
Übung 3: Entspannung für den unteren Rücken in der Vorbeuge
Diese passive Dehnung entlastet die gesamte hintere Muskelkette. Gehen Sie in den Vierfüßlerstand. Setzen Sie sich dann langsam mit dem Gesäß auf Ihre Fersen zurück.
Beugen Sie den Oberkörper nach vorne. Legen Sie die Stirn auf den Boden oder ein Kissen. Strecken Sie die Arme lang vor sich aus.
Spüren Sie, wie sich Ihr unteren Rücken weitet und entspannt. Verweilen Sie zwei Minuten in dieser Ruheposition. Atmen Sie tief in den Rücken hinein.
Wichtig bei allen Übungen: Die Dehnung sollte ein angenehmes Ziehen verursachen. Arbeiten Sie immer innerhalb Ihrer persönlichen Schmerzgrenze. Scharfe, einschießende Schmerzen sind ein Stopp-Signal.
Integrieren Sie diese Bewegung regelmäßig in Ihren Tag. Ideal sind ein bis zwei Einheiten täglich. Sie lockern Verspannungen und stärken Ihre Muskulatur.
Für ein umfassendes Training mit sieben verschiedenen Ansätzen besuchen Sie unseren detaillierten Übungsguide. Dort finden Sie weitere Variationen und professionelle Anleitungen.
Denken Sie daran: Konsistenz ist wichtiger als Intensität. Sanfte, regelmäßige Übungen bringen langfristig mehr als gelegentliche Maximalbelastung. Geben Sie Ihrem Körper die Zeit, die er braucht.
Konservative Behandlung: Was Arzt und Physiotherapeut tun können
In über 75 Prozent der Fällen führen nicht-operative Maßnahmen zum gewünschten Erfolg. Wenn Ihre Selbsthilfe an Grenzen stößt, beginnt die Phase der professionellen Behandlung.
Wir begleiten Sie durch diesen wichtigen Schritt. Die konservative Therapie ist wissenschaftlich fundiert und hochwirksam. Sie setzt an den Ursachen Ihrer Beschwerden an.
Ihr Arzt und Physiotherapeut arbeiten Hand in Hand. Gemeinsam entwickeln sie einen individuellen Plan für Sie. Dieser basiert auf einer genauen Diagnose.
Physiotherapie: Manuelle Therapie und gezieltes Aufbautraining
Die Physiotherapie bietet ein breites Spektrum an Techniken. Ein geschulter Therapeut beginnt oft mit manueller Behandlung. Dabei löst er sanft Blockaden in Wirbel- oder Iliosakralgelenken.
Dieser Druck auf die Nervenwurzel verringert sich spürbar. Weichteiltechniken lockern hartnäckige Verspannungen im Rücken und Gesäß. Die Muskulatur entspannt sich tief.
Der Kern einer guten Therapie ist jedoch das angeleitete Training. Hier lernen Sie spezifische Übungen zur Kräftigung. Der Fokus liegt auf der tiefen Rumpf- und Gesäßmuskulatur.
Ein Beispiel ist der Musculus transversus abdominis. Dieser Muskel bildet ein natürliches Korsett. Es stabilisiert Ihre Lendenwirbelsäule effektiv.
Regelmäßiges Training schafft langfristige Stabilität. Ihr Therapeut passt die Übungen kontinuierlich an. So vermeiden Sie Überlastung und fördern die Heilung.
Medikamentöse Therapie: Von NSAR bis zu Kortisonspritzen
In der medikamentösen Behandlung geht es um mehr als Schmerzlinderung. Entzündungshemmende Schmerzmittel (NSAR) sind eine wichtige Stütze. Sie senken die Schmerzen auf ein erträgliches Maß.
Dies schafft die Voraussetzung für aktive Physiotherapie. Ohne starke Beschwerden können Sie die Übungen besser ausführen. Die Medikamente werden meist nur kurzfristig eingesetzt.
Bei hartnäckiger Reizung durch einen Bandscheibenvorfall helfen gezielte Injektionen. Die epidurale Kortisonspritze ist eine minimal-invasive Option. Das Kortison wird direkt an die gereizte Nervenwurzel gespritzt.
Studien zeigen: Bei etwa 10 Prozent der Behandelten lindert dies die Beschwerden für mehrere Wochen. Mögliche Nebenwirkungen sind meist mild. Dazu gehören vorübergehendes Kribbeln oder leichter Schwindel.
Schwerwiegende Komplikationen sind sehr selten. Die Intervention erfolgt unter sterilen Bedingungen. Ihr Arzt klärt Sie vorher umfassend auf.
Triggerpunktmassage und Faszienarbeit beim Piriformis-Syndrom
Speziell beim Piriformis-Syndrom sind manuelle Techniken äußerst effektiv. Der Therapeut sucht nach schmerzhaften Knoten im Muskel. Diese Triggerpunkte werden gezielt behandelt.
Eine sanfte Massage löst die Verspannungen. Der Druck auf den Ischiasnerv lässt nach. Sie spüren oft sofortige Erleichterung.
Die Faszienarbeit ergänzt diese Behandlung optimal. Verklebte Bindegewebsstrukturen werden gelöst. Eine Faszienrolle (Blackroll) ist ein praktisches Hilfsmittel für zu Hause.
Regelmäßige Dehnübungen für die Gesäßmuskeln beugen erneuten Verspannungen vor. Ihr Therapeut zeigt Ihnen die richtige Technik. So integrieren Sie die Übungen sicher in Ihren Alltag.
Die Zusammenarbeit mit Ihrem Behandler ist ein Teamwork. Bringen Sie Ihre Beobachtungen ein und seien Sie aktiv bei der Umsetzung der Übungen zu Hause.
| Behandlungsmethode | Hauptwirkung | Typische Anwendungsfälle | Dauer bis zur spürbaren Wirkung |
|---|---|---|---|
| Manuelle Therapie | Mobilisation blockierter Gelenke, Druckentlastung auf Nerven | Wirbelblockaden, ISG-Dysfunktion, akute Bewegungseinschränkung | Oft sofortige Linderung der Beweglichkeit |
| Gezieltes Aufbautraining | Kräftigung der Rumpf- und Gesäßmuskulatur, Stabilisation | Chronische Instabilität, muskuläre Schwäche, Prävention | Wochen bis Monate für nachhaltige Stabilität |
| NSAR (z.B. Ibuprofen) | Entzündungshemmung, Schmerzlinderung, Durchbrechung des Schmerzkreislaufs | Akute entzündliche Reizung, Ermöglichung aktiver Therapie | Innerhalb von Stunden |
| Epidurale Kortisoninjektion | Lokale Entzündungshemmung an der Nervenwurzel | Hartnäckiger Bandscheibenvorfall mit radikulärer Ischialgie | Tage bis Wochen anhaltende Linderung |
| Triggerpunktmassage | Lösung muskulärer Verspannungen und Knoten | Piriformis-Syndrom, myofasziale Schmerzen, muskuläre Ursachen | Teilweise sofortige Entspannung, nachhaltig nach mehreren Sitzungen |
| Faszienarbeit & Selbstmassage | Lösung von Verklebungen, Verbesserung der Gewebeelastizität | Begleitend bei allen muskulären Ursachen, Eigenbehandlung zu Hause | Progressiv über Wochen |
Wir möchten Ihnen die Angst vor professioneller Behandlung nehmen. Diese Methoden sind wissenschaftlich erprobt. Sie zielen darauf ab, Ihre Selbstheilungskräfte zu aktivieren.
In den meisten Fällen reicht diese konservative Behandlung aus. Sie bildet eine solide Basis für Ihre Genesung. Vertrauen Sie auf die Expertise Ihres Arztes und Physiotherapeuten.
Gemeinsam finden Sie den besten Weg aus den Beschwerden. Die aktive Mitarbeit ist Ihr wertvollster Beitrag zum Erfolg.
Wann ist eine Operation bei Ischiasschmerzen notwendig?
Nur in wenigen, klar definierten Situationen wird eine Operation zur Behandlung der Ischialgie notwendig. Die überwiegende Mehrheit der Beschwerden lässt sich erfolgreich mit konservativen Methoden lindern.
Wir möchten Ihnen die Entscheidungskriterien transparent machen. So verlieren Sie die Angst vor einem möglichen Eingriff. Gleichzeitig erkennen Sie, wann dieser wirklich sinnvoll ist.
Klare Indikationen: Bandscheibenvorfall mit anhaltenden Beschwerden
Die häufigste geplante Operation ist die mikrochirurgische Bandscheibenteilentfernung. Fachleute nennen sie Nukleotomie.
Sie kommt infrage, wenn ein eindeutiger Bandscheibenvorfall im MRT nachgewiesen wurde. Entscheidend ist der Verlauf unter konservativer Therapie.
Konkret bedeutet das: Trotz mehrwöchiger Behandlung bleiben die Schmerzen unerträglich. Oder es zeigen sich neurologische Ausfälle.
Ein Beispiel ist die Fußheberschwäche. Betroffene stolpern häufiger oder können den Fuß nicht mehr anheben.
Medizinische Leitlinien geben klare Zeitfenster vor. Meist wird eine Operation erwogen, wenn nach 6-12 Wochen keine Besserung eintritt.
Die Beschwerden müssen den Alltag massiv einschränken. Der Leidensdruck sollte hoch sein.
In diesen Fällen entfernt der Chirurg das vorgefallene Bandscheibenmaterial. Der Druck auf die Nervenwurzel lässt sofort nach.
Die Reizung des Nerven klingt rasch ab. Viele Patienten spüren noch im Aufwachraum Erleichterung.
Der Notfall: Das Cauda-equina-Syndrom
Eine absolute Notfallindikation ist das Cauda-equina-Syndrom. Hier ist sofortiges Handeln lebenswichtig.
Mehrere Nervenwurzeln werden massiv komprimiert. Typische Warnzeichen sind:
- Blasen- und Mastdarmstörungen (Harndrang, aber kein Wasserlassen möglich)
- Sattelanästhesie (Taubheit im Bereich der Oberschenkelinnenseiten)
- Beidseitige Lähmungen oder Schwäche in beiden Beinen
Bei diesen Symptomen müssen Sie sofort ärztliche Hilfe suchen. Der Arzt wird umgehend ein MRT veranlassen.
Eine Operation innerhalb von 24-48 Stunden ist dann zwingend notwendig. Sie verhindert dauerhafte Schäden.
Die gute Nachricht: Dieses Syndrom ist sehr selten. Die meisten Schmerzen im Bein haben harmlosere Ursachen.
Moderne Operationsverfahren sind schonend und präzise. Oft genügt ein minimal-invasiver Zugang von nur wenigen Zentimetern.
Unser Rat: Lassen Sie sich nicht vorschnell von der Idee einer Operation einschüchtern. Sie ist und bleibt die Ausnahme.
Gleichzeitig sollten Sie sie nicht ängstlich ausschließen. Wenn alle konservativen Wege erschöpft sind, kann sie Befreiung bringen.
Ein ausführliches Gespräch mit einem Wirbelsäulenspezialisten gibt Sicherheit. Gemeinsam finden Sie die beste Lösung für Ihre Situation.
Vorbeugung: So beugen Sie Ischiasschmerzen im Alltag vor
Ein starker und beweglicher Rücken ist Ihr bester Schutz vor unangenehmen Beschwerden. Die klügste Therapie beginnt lange bevor Schmerzen auftreten.
Mit gezielten Gewohnheiten senken Sie Ihr Risiko deutlich. Wir zeigen Ihnen praktische Strategien für Ihren Alltag. Diese basieren auf wissenschaftlichen Erkenntnissen.
Rückengerechtes Verhalten beim Heben und Drehen
Ihre täglichen Bewegungsmuster entscheiden über die Belastung Ihrer Wirbelsäule. Beim Heben schwerer Lasten gehen Sie stets in die Knie.
Halten Sie Ihren Rücken dabei gerade. Nutzen Sie die Kraft Ihrer Beine zum Aufrichten. So vermeiden Sie gefährlichen Druck auf Bandscheiben.
Vermeiden Sie ruckartige Drehungen des Oberkörpers. Drehen Sie stattdessen mit den Füßen und dem gesamten Körper. Diese Technik schont Ihre Lendenwirbelsäule.
Monotone Körperhaltungen sind ein Hauptrisikofaktor. Wechseln Sie regelmäßig zwischen Sitzen, Stehen und Gehen. Ihr Körper dankt es Ihnen mit mehr Beweglichkeit.
Kräftigung der Rumpfmuskulatur als beste Prävention
Ein starkes Muskelkorsett ist Ihr wichtigster Schutzschild. Es stabilisiert die Wirbelsäule wie ein natürliches Stützkorsett.
Bauch-, Rücken- und Gesäßmuskeln arbeiten dabei zusammen. Sie entlasten Bandscheiben und Nerven effektiv. Regelmäßiges Training baut diese Stabilität auf.
Integrieren Sie einfache Übungen in Ihre Routine. Planks, Brücke (Glute Bridge) oder Unterarmstütz sind ideal. Beginnen Sie mit kurzen Einheiten und steigern Sie langsam.
Konsistenz schlägt Intensität. Lieber täglich fünf Minuten als einmal pro Woche eine Stunde.
Vergessen Sie nicht Ihre Gesäßmuskulatur. Sie ist entscheidend für die Beckenstabilität. Ein schwaches Gesäß belastet den unteren Rücken übermäßig.
Optimale Schlafposition und Arbeitsplatzergonomie
Ein Drittel unseres Lebens verbringen wir im Schlaf. Die richtige Matratze stützt die natürliche S-Form Ihrer Wirbelsäule.
Sie sollte weder zu hart noch zu weich sein. Seiten- oder Rückenlage sind empfehlenswert. In Seitenlage hilft ein Kissen zwischen den Knien.
Es hält Ihre Wirbelsäule in Neutralstellung. So vermeiden Sie Verdrehungen im Schlaf. Ihr Körper kann sich optimal regenerieren.
Am Arbeitsplatz ist Ergonomie entscheidend. Stellen Sie Ihren Stuhl so ein, dass Füße flach auf dem Boden stehen.
Knie und Hüfte sollten etwa im 90-Grad-Winkel sein. Der Monitor gehört auf Augenhöhe. So vermeiden Sie Nackenverspannungen.
Stehen Sie mindestens einmal pro Stunde auf. Gehen Sie ein paar Schritte und dehnen Sie sich. Diese Mini-Pausen beugen Ermüdung vor.
Ganzheitliche Prävention für dauerhafte Gesundheit
Regelmäßige Dehnung beugt muskulären Dysbalancen vor. Hüftbeuger und Oberschenkelrückseiten neigen zur Verkürzung.
Nutzen Sie die Dehnübungen aus Abschnitt 8. Sie halten Ihr Bindegewebe geschmeidig. Verkürzte Muskeln kippen das Becken und belasten den Rücken.
Psychische Faktoren spielen eine oft unterschätzte Rolle. Chronischer Stress manifestiert sich in Verspannungen.
Berufliche Unzufriedenheit oder Ängste können Schmerzen verstärken. Achtsamkeit und Entspannungstechniken sind daher wertvoll.
Integrieren Sie bewusste Pausen in Ihren Tag. Atemübungen oder kurze Meditationen helfen. Sie reduzieren die muskuläre Anspannung spürbar.
Übergewicht ist ein weiterer Risikofaktor. Jedes Kilo weniger entlastet Ihre Wirbelsäule. Eine ausgewogene Ernährung unterstützt Ihre Muskulatur.
Denken Sie präventiv: Viele kleine, positive Gewohnheiten summieren sich. Sie schaffen einen robusten Rücken, der Belastungen standhält.
Ihr Körper ist für Bewegung gemacht. Geben Sie ihm regelmäßig die nötige Abwechslung. So bleiben Sie langfristig schmerzfrei und mobil.
Fazit: Ischiasschmerzen beim Drehen verstehen und aktiv lindern
Ihre aktive Rolle im Heilungsprozess ist der entscheidende Faktor für langfristige Schmerzfreiheit. Mit dem Verständnis der Ursache und den praktischen Werkzeugen aus diesem Guide gewinnen Sie Kontrolle zurück.
Sanfte Bewegung und gezielte Dehnübungen stärken Ihre schützende Muskulatur. Sie durchbrechen den Teufelskreis aus Schmerzen und Verspannung. Ihr Rücken gewinnt an Stabilität.
Scheuen Sie nicht den Gang zum Arzt oder Physiotherapeuten. Professionelle Behandlung ergänzt Ihre Selbsthilfe optimal. So meistern Sie Beschwerden sicher und fundiert.
FAQ
Warum verschlimmern sich meine Nervenschmerzen im Bein oft beim Umdrehen im Bett?
Drehbewegungen können eine Reizung des Ischiasnervs verstärken. Häufig ist die Ursache eine Bandscheibenvorwölbung oder ein Bandscheibenvorfall im unteren Rücken. Bei der Drehung verschieben sich die Wirbelkörper minimal und können so Druck auf die bereits gereizte Nervenwurzel ausüben. Auch eine verspannte Gesäßmuskulatur, wie beim Piriformis-Syndrom, wird bei dieser Bewegung gedehnt und kann den Nerv bedrängen.
Ist absolute Bettruhe bei akuten Ischiasschmerzen die richtige Strategie?
Nein, längere Bettruhe wird heute nicht mehr empfohlen. Studien zeigen, dass sanfte Bewegung und Alltagsaktivität die Genesung fördern. Zu viel Schonung führt zu Muskelabbau, Versteifung und kann Schonhaltungen verstärken. Wichtig ist, schmerzverstärkende Bewegungen wie ruckartiges Drehen zu vermeiden, aber spazieren zu gehen oder leichte Dehnübungen durchzuführen.
Wie unterscheide ich Ischiasschmerzen von einem einfachen Hexenschuss?
Ein Hexenschuss (Lumbago) verursacht typischerweise stechende oder dumpfe Schmerzen, die auf den unteren Rücken beschränkt sind. Ischiasschmerzen strahlen dagegen entlang des Nervenverlaufs aus – vom Gesäß über die Rückseite des Oberschenkels oft bis ins Knie oder in den Fuß. Dieses Ausstrahlungsmuster ist ein klares Zeichen für eine Nervenreizung.
Wann muss ich mit Ischiasschmerzen unbedingt sofort zum Arzt?
Suchen Sie umgehend ärztliche Hilfe bei Taubheitsgefühl im Genital- oder Analbereich, plötzlicher Schwäche in beiden Beinen, Kontrollverlust über Blase oder Darm (Inkontinenz) oder bei sehr plötzlichen, starken Beschwerden. Diese „Red Flags“ können auf ein seltenes, aber ernstes Cauda-equina-Syndrom hinweisen, das eine sofortige Operation erfordert.
Helfen Wärme oder Kälte besser gegen die akuten Beschwerden?
Bei akuten, entzündlichen Schmerzen mit stechendem Charakter kann initial Kälte (z.B. ein Coolpack in ein Handtuch gewickelt) für 15-20 Minuten lindernd wirken. Bei eher dumpfen, muskulär bedingten Verspannungen und chronischen Beschwerden wird Wärme oft als wohltuender empfunden. Probieren Sie aus, was Ihrem Körper guttut. Vermeiden Sie extreme Temperaturen direkt auf der Haut.
Kann gezieltes Training wirklich einen Bandscheibenvorfall und die Schmerzen beheben?
Gezieltes, physiotherapeutisch angeleitetes Training ist die Grundlage der konservativen Behandlung. Es baut die tiefe Rumpf- und Rückenmuskulatur auf, entlastet so die Wirbelsäule und kann den Druck auf die Bandscheibe und die Nervenwurzel verringern. Viele Bandscheibenvorfälle bilden sich mit der Zeit von selbst zurück. Das Training unterstützt diesen Prozess, lindert die Symptome und beugt erneuten Problemen vor.