Du spürst diesen stechenden Schmerz, sobald Du Dich setzt. Vom Gesäß schießt er ins Bein. Diese Beschwerden kennen viele Menschen. Du bist nicht allein mit diesem Problem.
Das Sitzen belastet Deinen Ischiasnerv besonders stark. Ständiger Druck auf den Nerv führt zu Reizungen. So entstehen die typischen Symptome.
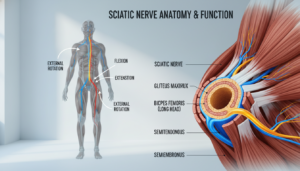
Der Ischiasnerv ist der längste Nerv Deines Körpers. Er verläuft von der Lendenwirbelsäule bis in den Fuß. Im Sitzen wird er oft eingeklemmt oder gereizt.
Wir zeigen Dir in diesem Guide wissenschaftlich fundierte Lösungen. Unser Fokus liegt auf praktischer Selbsthilfe. Bewegung ist der Schlüssel zur Linderung dieser Nervenschmerzen.
Wichtige Erkenntnisse
- Sitzen übt starken Druck auf den Ischiasnerv aus
- Die Schmerzen strahlen typischerweise vom Gesäß ins Bein aus
- Der Ischiasnerv ist der längste Nerv des menschlichen Körpers
- Bewegung und gezielte Übungen können Linderung bringen
- Wissenschaftlich fundierte Strategien helfen bei der Prävention
- Selbsthilfe-Maßnahmen sind ein wichtiger Teil der Behandlung
- Langfristige Besserung ist durch aktives Handeln möglich
Ischiasschmerzen: Wenn Sitzen zur Qual wird
Ein elektrisierender Stromschlag, der vom Gesäß bis in die Zehen schießt – so beschreiben viele Betroffene den Moment des Hinsetzens. Dieser neuropathische Schmerz entsteht, wenn der Ischiasnerv gereizt oder komprimiert wird.
Die Beschwerden beginnen oft im unteren Rücken oder Gesäß. Von dort strahlen sie entlang des Nervenverlaufs ins Bein aus. Manche spüren sie sogar bis zum Fußaußenrand.
Die Schmerzcharakteristik ist typisch: stechend, brennend oder eben wie ein elektrischer Schlag. Diese Qualität unterscheidet eine Ischialgie von muskulären Rückenschmerzen.
Im Alltag werden diese Schmerzen zur echten Belastung. Langes Arbeiten am Schreibtisch wird unerträglich. Jede Fahrt mit dem Auto verlängert die Qual.
Sogar scheinbar harmlose Körperreflexe können die Symptome verstärken. Beim Niesen, Husten oder Pressen steigt der Druck im Rumpf. Dieser Druck kann auf den bereits gereizten Nerv wirken.
Wir verstehen, dass diese Situation immense Kraft kostet. Jede Bewegung wird geplant. Die ständige Angst vor dem nächsten Schmerzschub ist ermüdend.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Gleichzeitig möchten wir Ihnen Mut machen: Ischiasschmerzen (Ischialgie) sind keine Einbildung. Es handelt sich um eine konkrete, oft gut behandelbare neuropathische Schmerzform. Dieses Wissen ist der erste Schritt aus der Hilflosigkeit.
| Schmerzmerkmal | Ischialgie (Nervenschmerz) | Muskulärer Rückenschmerz |
|---|---|---|
| Charakter | Stechend, elektrisierend, brennend | Dumpf, drückend, ziehend |
| Ausstrahlung | Klar vom Gesäß ins Bein (oft bis zum Fuß) | Meist lokal im Rücken oder Gesäß |
| Verstärkung durch | Sitzen, Husten, Niesen | Bewegung, bestimmte Haltungen |
| Begleiterscheinungen | Taubheit, Kribbeln („Ameisenlaufen“) im Bein | Verspannungsgefühl, Bewegungseinschränkung |
Diese Tabelle hilft Ihnen, Ihre eigenen Schmerzen besser einzuordnen. Das Verständnis ist die Basis für gezielte und wirksame Maßnahmen.
Im nächsten Kapitel schauen wir uns die Anatomie an. Sie werden verstehen, warum genau das Sitzen zum Haupttrigger wird und wo der Druck entsteht.
Ischiasschmerzen beim Hinsetzen: Die Anatomie dahinter
Warum reagiert ausgerechnet das Sitzen so heftig? Die Antwort findet sich im Verlauf des Ischiasnervs. Wir machen die komplexe Anatomie für Dich einfach nachvollziehbar.
Dieses Wissen ist die Grundlage für alle weiteren Schritte. Es verwandelt diffuse Beschwerden in ein klares Bild. So wirst Du vom Opfer der Schmerzen zum aktiven Gestalter Deiner Gesundheit.
Der Ischiasnerv: Der längste Nerv des Körpers
Der Ischiasnerv (Nervus ischiadicus) ist der dickste und längste Nerv im menschlichen Körper. Er ist etwa fingerdick.
Seine Reise beginnt an der unteren Wirbelsäule. Genauer gesagt im Bereich der Lendenwirbelsäule und des Kreuzbeins. Hier vereinigen sich mehrere Nervenwurzeln.
Diese Nervenwurzeln tragen die Bezeichnungen L4, L5, S1, S2 und S3. Sie sind die eigentlichen Ursprünge des Ischiasnervs.
Nach dem Verlassen des Wirbelkanals zieht der Nerv durch das Becken. Sein Weg führt unterhalb des großen Gesäßmuskels hindurch. Schließlich verläuft er an der hinteren Seite des Oberschenkels entlang.
Probleme an der Wirbelsäule können so Schmerzen im Bein verursachen. Das liegt an dieser direkten Verbindung über die langen Nerven.
Warum Druck im Sitzen entsteht
Der Verlauf macht den Ischiasnervs anfällig. Vom unteren Rücken durch das enge Becken bis ins Bein – es gibt mehrere Engstellen.
Eine Schlüsselrolle spielt der Piriformis-Muskel. Dieser Muskel liegt tief im Gesäß. Der Ischiasnerv tritt meist unterhalb dieses Muskels aus dem Becken aus.
Ist der Piriformis verspannt oder verkürzt, kann er auf den Nerv drücken. Man spricht dann vom Piriformis-Syndrom. Im Sitzen wird dieser Muskel zusätzlich gedehnt und komprimiert.
Stell Dir bildlich vor: Beim Hinsetzen lastet Dein gesamtes Körpergewicht auf dem Gesäß. Dieses Gewicht presst die Muskulatur und das darunterliegende Gewebe zusammen.
Genau in dieser Ebene verläuft der Ischiasnerv. Der entstehende Druck kann den bereits empfindlichen Nerv reizen oder einklemmen. So wird eine harmlose Haltung zum Auslöser.
Wir verstehen, dass diese Erklärung Dein Leiden nicht sofort beendet. Doch sie gibt Dir Macht zurück. Du verstehst nun den Mechanismus hinter den Schmerzen.
Das Verständnis der Anatomie ist der erste Schritt zur Selbstermächtigung.
Mit diesem fundierten Wissen im Gepbet kannst Du die folgenden Behandlungsstrategien sinnvoll einordnen. Du weißt jetzt, warum bestimmte Übungen gezielt ansetzen.
Typische Symptome: So erkennen Sie eine Ischialgie
Die genaue Beobachtung Ihrer Symptome ist der erste Schritt zur richtigen Einordnung Ihrer Beschwerden. Nicht jeder Schmerz im Rücken oder Bein deutet auf eine Reizung des Ischiasnervs hin.
Wir helfen Ihnen, Ihre eigenen Symptome präzise zu beobachten und einzuordnen. Dies gibt Ihnen Sicherheit und ist wertvoll für ein späteres Arztgespräch.
Ausstrahlende Schmerzen vs. lokale Rückenschmerzen

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Der entscheidende Unterschied liegt in der Schmerzqualität und Ausstrahlung. Eine echte Ischialgie zeigt typische Nerven-Schmerzen.
Diese sind stechend, brennend oder elektrisierend. Sie strahlen vom Gesäß über die Oberschenkelrückseite aus. Oft ziehen sie bis zur Wade oder zum Fußaußenrand.
Im Gegensatz dazu sind muskuläre Rückenschmerzen meist dumpf und drückend. Sie bleiben lokal im Rücken oder Gesäß. Ein Hexenschuss (Lumbago) verursacht plötzliche, starke Schmerzen ohne Ausstrahlung ins Bein.
Bei einer Nervenreizung kommen häufig Missempfindungen dazu. Dazu gehören Kribbeln, Brennen oder Taubheitsgefühle. Diese Beschwerden belasten den Alltag erheblich.
Ihre genaue Beobachtung ist extrem wertvoll. Notieren Sie Schmerzcharakter, Ausstrahlungsweg und auslösende Situationen. Diese Notizen helfen Ihrem Arzt bei der Diagnose.
Warnsignale: Von Taubheit bis zu Lähmungserscheinungen
Bestimmte Symptome erfordern sofortiges ärztliches Handeln. Diese „Red Flags“ sind alarmierende Warnzeichen.
Plötzliche Schwäche im Bein oder Fuß ist ein ernstes Signal. Sie können vielleicht den Fuß nicht mehr richtig anheben. Das Knie gibt plötzlich nach.
Diese Lähmungserscheinungen entstehen, weil die motorischen Anteile des Nerven betroffen sind. Diese versorgen die Oberschenkelbeuger und die Unterschenkel- und Fußmuskulatur.
Taubheitsgefühle, die sich ausbreiten oder verstärken, sind ebenfalls warnend. Besonders kritisch sind Störungen der Blasen- oder Darmkontrolle.
Diese seltenen Symptome deuten auf ein Cauda-equina-Syndrom hin. Es handelt sich um einen neurologischen Notfall. Laut Informationen der Gesundheitsinformation ist bei solch starker Nervenbeeinträchtigung eine Operation nötig.
Wir listen diese Warnsignale klar und unmissverständlich auf:
- Plötzliche Schwäche oder Lähmung im Bein, Fuß oder Zehen
- Ausbreitende Taubheit im Gesäß, Bein oder Fuß
- Verlust der Blasen- oder Darmkontrolle (Inkontinenz oder Retention)
- Taubheit im Reitbereich (Sattelanästhesie)
Bei diesen Anzeichen sollten Sie sofort ärztliche Hilfe suchen. Rufen Sie den Notarzt oder fahren Sie in die Notaufnahme.
Gleichzeitig validieren wir Ihre „einfacheren“ Symptome. Kribbeln, Brennen oder ziehende Schmerzen sind keine Einbildung. Sie beeinträchtigen Ihre Lebensqualität massiv.
Unsere Symptomcheckliste gibt Ihnen Orientierung. Sie verwandelt diffuse Ängste in klare Handlungsschritte. So werden Sie vom passiven Leidenden zum aktiven Beobachter Ihrer Gesundheit.
Häufige Ursachen für die Nervenreizung
Um Deine Beschwerden wirksam anzugehen, ist es entscheidend, ihre konkreten Auslöser zu verstehen. Die Reizung des Ischiasnervs hat verschiedene Ursachen. Wir führen Dich systematisch durch das gesamte Spektrum.
Von den häufigsten bis zu den selteneren Gründen – jedes Beispiel gibt Dir Klarheit. Dieses Wissen befähigt Dich, mit Deinem Arzt gezielter zu sprechen. Unser Ansatz ist differenziert und wissenschaftlich fundiert.
Bandscheibenvorfall und -vorwölbung
Ein Bandscheibenvorfall in der Lendenwirbelsäule ist eine häufige Ursache. Der gallertartige Kern der Bandscheibe tritt aus. Er drückt dann direkt auf die austretenden Nervenwurzeln.
Diese Nervenwurzeln bilden später den Ischiasnerv. Der mechanische Druck löst die typischen ausstrahlenden Schmerzen aus. So entstehen Beschwerden im Bein durch ein Problem im Rücken.
Auch eine Bandscheibenprotrusion (Vorwölbung) kann schon reizen. Hier wölbt sich die Bandscheibe vor, ohne dass Material austritt. Beide Erkrankungen entstehen oft durch Verschleiß oder plötzliche Belastung.
Das Piriformis-Syndrom: Ein Muskel unter Druck
Der Piriformis-Muskel liegt tief in Deinem Gesäß. Der Ischiasnerv verläuft meist direkt unter ihm hindurch. Ist dieser Muskel verspannt oder verdickt, komprimiert er den Nerv.
Man spricht dann vom Piriformis-Syndrom. Es ist ein häufiger, aber oft übersehener Grund. Langes Sitzen kann diesen Muskel besonders belasten und verkürzen.
Der entstehende Druck auf den Nerv verursacht Symptome, die einer echten Ischialgie gleichen. Die Behandlung zielt hier auf die Entspannung der Muskulatur.
ISG-Blockade und andere Wirbelsäulenerkrankungen
Das Iliosakralgelenk (ISG) verbindet Wirbelsäule und Becken. Eine Blockade oder Fehlstellung in diesem Gelenk kann ausstrahlende Schmerzen verursachen. Diese ähneln oft einer Nervenreizung.
Weitere Erkrankungen der Wirbelsäule kommen als Auslöser infrage. Dazu gehören Wirbelgleiten (Spondylolisthesis) oder Entzündungen. Auch Frakturen oder degenerative Veränderungen spielen eine Rolle.
Schweres Heben oder ein Sturz können solche Probleme auslösen. Unser differenzierter Blick hilft Dir, nicht voreilig auf einen Bandscheibenvorfall zu schließen. Oft liegt der Schlüssel woanders.
Verkürzte Muskulatur und Verspannungen
Massive Verspannungen der Rücken- und Hüftmuskulatur sind ernstzunehmende Ursachen. Verkürzte Muskeln und muskuläre Dysbalancen üben Zug auf die Wirbelsäule aus. Dieser Zug kann indirekt auf die Nervenwurzel wirken.
Psychischer Stress verstärkt diese Verspannungen oft zusätzlich. Die angespannte Muskulatur wird hart und drückt auf umliegende Strukturen. So entsteht ein Teufelskreis aus Schmerz und Anspannung.
Wir nehmen diese „einfacheren“ Gründe genauso ernst wie strukturelle Probleme. Oft sind muskuläre Themen der eigentliche Schlüssel zur Linderung. Gezielte Dehnung und Kräftigung bringen hier nachhaltige Besserung.
Das Verständnis der Ursache verwandelt diffuse Schmerzen in einen konkreten Ansatzpunkt für Deine Genesung.
Chronische Krankheiten wie Diabetes oder Rheuma können ebenfalls eine Rolle spielen. Sie begünstigen entzündliche Prozesse oder Nervenschäden. Eine Schwangerschaft verändert die Statik des Beckens und kann den Nerv reizen.
Mit diesem Wissen im Gepäck kannst Du aktiv werden. Du verstehst nun das Warum hinter Deinen Symptomen. Dieser erste Schritt ist fundamental für Deinen weiteren Weg zur Besserung.
Erste-Hilfe-Maßnahmen bei akuten Ischiasschmerzen
Wenn der Nerv Dich mit einem Schmerzschub überrascht, ist schnelle und richtige Erste Hilfe entscheidend. Wir geben Dir einen klaren Handlungsplan für diese akute Phase. Dein Ziel ist es, den Teufelskreis aus Schmerz, Schonhaltung und weiterer Verspannung sofort zu durchbrechen.
Absolute Ruhe ist selten die beste Lösung. Sanfte Bewegung und gezielte Entlastungspositionen bringen oft schneller Linderung. Du kannst jetzt aktiv etwas tun, um Deinen Zustand zu verbessern.
Die entlastende Stufenlagerung
Diese einfache Position entlastet die untere Wirbelsäule und die Nervenwurzeln. Sie reduziert den Druck und kann die akuten Beschwerden spürbar mildern.
So führst Du die Stufenlagerung korrekt durch:
- Lege Dich flach auf den Rücken, am besten auf einen festen Untergrund.
- Winkle Deine Beine an. Stelle Deine Füße hüftbreit auf.
- Lager Deine Unterschenkel nun im rechten Winkel hoch. Nutze dafür einen Stapel Kissen, einen Hocker oder einen Stuhl.
- Die Oberschenkel sollten entspannt nach unten sinken können. Spüre die Entlastung im unteren Rücken.
Bleibe für etwa 10 bis 15 Minuten in dieser Lage. Atme ruhig und tief in den Bauch. Diese Haltung entlastet den Ischiasnerv direkt an seiner Wurzel.
Wärme vs. Kälte: Was hilft wann?
Die Wahl zwischen Wärme und Kälte hängt von der vermuteten Ursache Deiner Beschwerden ab. Ein einfacher Leitfaden bringt Klarheit.
Wärme ist meist die bessere Wahl bei muskulär bedingten Problemen. Ein warmes Kirschkernkissen oder eine Wärmflasche auf dem Gesäß entspannt verkrampfte Muskeln wie den Piriformis.
Die durchblutungsfördernde Wirkung löst Verspannungen und kann so indirekt den Nerv entlasten. Wärme wirkt beruhigend und durchblutungsfördernd.
Kältepackungen sind dagegen bei akuten, entzündlichen Prozessen sinnvoll. Ein Beispiel wäre ein frischer Bandscheibenvorfall mit starker örtlicher Schwellung. Die Kälte betäubt leicht und dämmt die Entzündungsreaktion ein.
Höre auf Deinen Körper. Probiere vorsichtig aus, was Dir in der jeweiligen Situation guttut. Oft bringt schon die bewusste Zuwendung Linderung.
Schmerzmittel zur kurzfristigen Linderung
Rezeptfreie Schmerzmittel aus der Gruppe der NSAR (wie Ibuprofen oder Diclofenac) haben hier einen klaren Stellenwert. Sie unterdrücken nicht nur den Schmerz, sondern wirken auch entzündungshemmend.
Ihre wichtigste Aufgabe ist es, Dir ein Zeitfenster zu schaffen. In dieser Linderung kannst Du Dich wieder schmerzfreier bewegen. So durchbrichst Du die Starre.
Siehe Schmerzmittel als Brücke zur Bewegung, nicht als Dauerlösung.
Die unkritische Dauereinnahme ohne ärztliche Rücksprache ist riskant. Sie kann Magen, Nieren und Leber belasten. Unser Rat: Nutze sie für wenige Tage, um den akutesten Schmerzen die Spitze zu nehmen.
Dein nächstes Ziel ist die sanfte Aktivierung. Sobald die akuten Schmerzen nachlassen, sind gezielte Übungen der wichtigste Schritt zur nachhaltigen Besserung. Sie stärken die Muskulatur und beugen erneuten Reizungen vor.
Warnsignale: Wann Sie sofort einen Arzt aufsuchen müssen
Die Fähigkeit, echte Alarmzeichen zu erkennen, kann in manchen Fällen lebenswichtige Strukturen schützen. Nicht alle Beschwerden erfordern sofortige ärztliche Hilfe. Doch einige klare Signale dürfen auf keinen Fall ignoriert werden.
Wir geben Dir hier eine konkrete Checkliste an die Hand. Diese absoluten Warnzeichen erfordern sofortiges Handeln. Bei ihnen darf keine Zeit verloren werden.
Die folgenden Symptome sind medizinische Notfälle. Bei ihrem Auftreten solltest Du direkt den Notarzt rufen oder in die Klinik fahren.
- Plötzliche Schwäche oder Lähmung im Bein oder Fuß. Ein klassisches Zeichen ist der „Foot Drop“ – Du kannst den Fuß nicht mehr richtig anheben.
- Taubheit im Sattelbereich. Dies betrifft die Haut an Genitalien, Damm und Gesäß. Dieses Gefühl wird Sattelanästhesie genannt.
- Kontrollverlust über Blase oder Darm. Dazu gehört plötzliche Inkontinenz oder das Unvermögen, Wasser zu lassen.
- Hohes Fieber zusammen mit starken Rückenschmerzen. Dies kann auf eine ernste Infektion hinweisen.
Diese Lähmungserscheinungen und Sensibilitätsstörungen deuten auf massive Nervenschädigung hin. Besonders die Kombination aus Sattelanästhesie und Blasenstörung ist alarmierend.
Sie weist auf das sogenannte Cauda-equina-Syndrom hin. Dieser neurologische Notfall erfordert eine sofortige chirurgische Entlastung. Nur so können dauerhafte Schäden verhindert werden.
Das Cauda-equina-Syndrom ist ein absoluter medizinischer Notfall. Jede Stunde Verzögerung kann die Prognose verschlechtern.
Unser Ton ist hier bewusst ernst und direkt. Wir möchten keine Panik schüren, sondern Klarheit schaffen. Deine Sicherheit steht für uns an erster Stelle.
Neben diesen absoluten Notfällen gibt es weitere Gründe für einen zeitnahen Arztbesuch. Hier ist Eile geboten, aber kein Notruf nötig.
Suche einen Arzt auf, wenn Deine Schmerzen über mehrere Tage anhalten und keine Besserung zeigen. Das gilt besonders, wenn Hausmittel und leichte Schmerzenmittel keine Linderung bringen.
Plötzlich auftretende Beschwerden nach einem Trauma wie einem Sturz sollten ebenfalls abgeklärt werden. Gleiches gilt bei Fieber oder ungewolltem Gewichtsverlust.
Wir validieren die Angst, die mit solchen schweren Symptomen einhergehen kann. Es ist völlig normal, beunruhigt zu sein. Doch genau jetzt ist professionelles Handeln gefragt.
Dieser Abschnitt dient als Dein medizinischer Kompass. Er hilft Dir, im Ernstfall richtig zu reagieren. Dein aktives und informiertes Handeln schützt Deine Gesundheit.
Für alle anderen Fälle, in denen keine Warnzeichen vorliegen, sind gezielte Übungen und Selbsthilfemaßnahmen der richtige Weg. Sie stärken Deinen Rücken und beugen weiteren Beschwerden vor.
Mit diesem Wissen fühlst Du Dich sicherer. Du kannst nun zwischen normalen Nervenschmerzen und echten Notfällen unterscheiden. Das gibt Dir Handlungsfähigkeit zurück.
Vom Arztbesuch zur Diagnose: Welche Untersuchungen klären auf?
Bevor die Behandlung starten kann, muss die genaue Ursache Ihrer Beschwerden gefunden werden. Eine präzise Diagnose bildet das Fundament jeder erfolgreichen Therapie. Wir begleiten Sie durch diesen wichtigen Prozess.
Unser Ziel ist es, Ihnen die Angst vor der medizinischen Abklärung zu nehmen. Wir machen die Abläufe transparent und verständlich. So werden Sie vom passiven Patienten zum aktiven Partner in Ihrer Gesundung.
Das Arztgespräch und die körperliche Untersuchung
Der erste Termin beginnt mit einem ausführlichen Gespräch. Ihr Arzt wird Ihre Symptome und deren Entwicklung erfragen. Eine gute Vorbereitung hilft Ihnen, Ihre Beschwerden präzise zu schildern.
Führen Sie ein Schmerztagebuch in den Tagen vor dem Besuch. Notieren Sie wann die Schmerzen auftreten, wie sie sich anfühlen und was sie lindert oder verschlimmert. Diese Informationen sind für die Diagnose extrem wertvoll.
Anschließend folgt die körperliche Untersuchung. Der Arzt testet Ihre Beweglichkeit, Kraft und Sensibilität. Ein klassischer Test ist der Lasègue-Test.
Dabei liegen Sie auf dem Rücken. Der Arzt hebt Ihr gestrecktes Bein langsam an. Löst diese Bewegung den typischen ausstrahlenden Schmerz aus, deutet dies auf eine Nervenwurzelreizung hin.
Bei Verdacht auf ein Piriformis-Syndrom führt der Orthopäde funktionelle Tests durch. Ein Beispiel ist die Prüfung der Außenrotation gegen Widerstand. Schmerzen im Gesäß bei diesem Manöver sind ein wichtiger Hinweis.
Für das ISG-Syndrom sind spezielle Tests wie das Viererzeichen (Faber-Test) typisch. Dabei liegen Sie auf dem Rücken. Ihr Arzt positioniert Ihren Knöchel des einen Beins über dem Knie des anderen.
Dann drückt er sanft auf das Knie. Schmerzen im Iliosakralgelenk bestätigen den Verdacht auf eine Blockade in diesem Bereich. Diese klinischen Untersuchungen sind oft aussagekräftiger als frühe Bildgebung.
Wann ist ein MRT oder CT notwendig?
Nicht jeder Patient benötigt sofort eine aufwändige Bildgebung. Die klinische Untersuchung reicht in vielen Fällen zunächst aus. Bildgebende Verfahren kommen bei spezifischen Fragestellungen zum Einsatz.
Ein MRT (Magnetresonanztomographie) wird besonders dann benötigt, wenn ein Bandscheibenvorfall als Ursache nachgewiesen werden soll. Dies ist vor allem relevant, wenn eine Operation erwogen wird.
Das MRT zeigt Weichteilstrukturen wie Bandscheiben, Nerven und Muskeln optimal. Es liefert detaillierte Bilder ohne Strahlenbelastung. So kann der Arzt sehen, ob eine Bandscheibe auf die Nervenwurzeln drückt.
Ein CT (Computertomographie) kommt seltener zum Einsatz. Es eignet sich besser für die Darstellung von knöchernen Strukturen der Wirbelsäule. Bei Verdacht auf Frakturen oder spezielle degenerative Veränderungen kann es hilfreich sein.
Die Entscheidung für eine Bildgebung trifft Ihr Arzt nach gründlicher klinischer Untersuchung. Bestehen Warnzeichen wie Lähmungen oder die Beschwerden bessern sich nicht, ist eine weiterführende Diagnostik angezeigt.
Wir betonen: Eine gute Diagnose ist Ihr Recht. Sie bildet die Basis für eine zielgerichtete und erfolgreiche Behandlung. Scheuen Sie sich nicht, nach den Gründen für bestimmte Untersuchungen zu fragen.
| Untersuchungsmethode | Zweck und Aussagekraft | Typischer Einsatzzeitpunkt |
|---|---|---|
| Klinische Untersuchung | Erste Einschätzung von Beweglichkeit, Kraft und Schmerzauslösern. Testung spezifischer Syndrome (Piriformis, ISG). | Bei jedem ersten Arztbesuch, zur Verlaufskontrolle. |
| MRT (Magnetresonanztomographie) | Optimale Darstellung von Weichteilen: Bandscheiben, Nerven, Rückenmark. Keine Strahlenbelastung. | Bei Verdacht auf Bandscheibenvorfall, vor geplanter Operation, bei anhaltenden Beschwerden. |
| CT (Computertomographie) | Gute Darstellung knöcherner Strukturen der Wirbelsäule. Schnellere Durchführung als MRT. | Bei Verdacht auf Frakturen, nach Trauma, bei speziellen knöchernen Fragestellungen. |
| Röntgen | Darstellung der knöchernen Wirbelsäulenstatik, Wirbelgleiten, grobe Degenerationszeichen. | Erstuntersuchung, Ausschluss grober Fehlstellungen oder Instabilitäten. |
Diese Tabelle hilft Ihnen, die verschiedenen diagnostischen Werkzeuge zu verstehen. Jede Methode hat ihren spezifischen Platz im Abklärungsprozess.
Unser Ton ist vertrauensbildend gegenüber der ärztlichen Expertise. Gleichzeitig empowern wir Sie als Patienten. Sie haben das Recht auf eine gründliche und verständliche Aufklärung.
Eine präzise Diagnose ist kein Selbstzweck. Sie ist der Kompass, der den Weg zur richtigen Behandlung weist.
Mit diesem Wissen gehen Sie gestärkt in Ihren nächsten Arzttermin. Sie können aktiv zum Diagnoseprozess beitragen. Das schafft Vertrauen und beschleunigt Ihre Genesung.
Im nächsten Kapitel zeigen wir Ihnen, welche konservativen Behandlungsmöglichkeiten auf Basis einer gesicherten Diagnose zur Verfügung stehen. Von Physiotherapie bis zu medikamentösen Strategien.
Konservative Behandlung: Der Weg zur Besserung ohne Operation
Die gute Nachricht vorweg: Die meisten Ischialgien lassen sich erfolgreich ohne chirurgischen Eingriff behandeln. Wir stellen Dir hier das gesamte Arsenal wissenschaftlich fundierter, nicht-operativer Methoden vor. Diese Behandlungswege erfordern Deine aktive Mitarbeit, bieten dafür aber nachhaltige Ergebnisse.
Studien belegen einen entscheidenden Punkt. Die Beschwerden verlaufen gleich, ob man die ersten Tage strikt ruht oder dem Alltag nachgeht. Fachleute empfehlen daher, möglichst schnell wieder auf die Beine zu kommen. Aktive Bewegung ist ein zentraler Therapiebaustein.
Die Zahlen sprechen eine klare Sprache. Selbst bei Bandscheibenvorfällen werden mehr als drei Viertel der Patienten ohne Operation wieder beschwerdefrei. Das gibt Dir Sicherheit und Zuversicht für Deinen persönlichen Weg.
Physiotherapie und manualtherapeutische Techniken
Physiotherapie gilt als Goldstandard in der konservativen Behandlung. Sie wirkt auf mehreren Ebenen gleichzeitig. Therapeuten lösen bestehende Verspannungen und korrigieren schädliche Haltungsmuster.
Gezielte Manualtherapie mobilisiert blockierte Gelenke wie das Iliosakralgelenk. Sanfte Techniken entlasten die gereizten Nervenstrukturen. So wird der Weg für natürliche Heilungsprozesse frei.
Ein wichtiger Fokus liegt auf der Kräftigung der stabilisierenden Muskulatur. Starke Rumpf- und Gesäßmuskeln entlasten die Wirbelsäule nachhaltig. Dies beugt erneuten Reizungen wirksam vor.
Wissenschaftliche Untersuchungen bestätigen den Nutzen. Physiotherapeutische Maßnahmen können Rückenschmerzen zuverlässig lindern. Sie sind eine Investition in Deine langfristige Gesundheit.
Medikamentöse Therapie und Kortisoninfiltrationen
Medikamente haben einen festen Platz im Behandlungsplan. Sie dienen als Brücke zur aktiven Phase. Entzündungshemmende Schmerzmittel wie Ibuprofen oder Diclofenac gehören zur Gruppe der NSAR.
Ihre Aufgabe ist klar definiert. Sie nehmen der Entzündung die Schärfe und unterdrücken den akuten Schmerz. Studien zeigen: Bei etwa 10 % der Betroffenen bringen sie spürbare Linderung.
Für hartnäckige Fälle stehen Kortisoninfiltrationen zur Verfügung. Der Arzt spritzt das entzündungshemmende Kortison direkt an die gereizte Nervenwurzel. Diese gezielte Applikation wirkt lokal und stark.
Kortisonspritzen können die Beschwerden bei etwa 10 % der Patienten für einige Wochen lindern. Sie schaffen ein wichtiges Zeitfenster für den Beginn aktiver Maßnahmen.
Wir betonen: Medikamente sind kein Ersatz für Bewegung. Sie sollen die akute Phase überbrücken. Die langfristige Lösung kommt aus Deiner eigenen Aktivität.
Die Rolle von Bewegung und gezieltem Training
Bewegung ist der Kern jeder erfolgreichen Therapie. Sie durchbricht den Teufelskreis aus Schonhaltung und Versteifung. Sanfte Aktivität fördert die Durchblutung und den Stoffwechsel.
Gezieltes Training baut die muskuläre Stabilität systematisch auf. Ein Beispiel sind Übungen für die tiefe Bauchmuskulatur. Diese Muskeln wirken wie ein natürliches Korsett für Deine Wirbelsäule.
Spezifische Übungen dehnen verkürzte Strukturen wie den Piriformis-Muskel. Andere kräftigen die Gesäßmuskulatur. Ein ausgewogener Trainingsplan berücksichtigt alle relevanten Muskelgruppen.
Geduld und Kontinuität sind hier entscheidend. Spürbare Besserung kann einige Wochen dauern. Bleibe dran – Dein Körper wird es Dir danken.
Wir begleiten Dich mit praktischen Anleitungen. Im nächsten Kapitel zeigen wir Dir konkrete Übungen, die Du zu Hause durchführen kannst. So wird Theorie zur gelebten Praxis.
Gezielte Übungen gegen Ischiasschmerzen: Eine praktische Anleitung
Jetzt wird Theorie zur gelebten Praxis: Drei einfache Übungen bringen Dich in Bewegung. Wir begleiten Dich mit präzisen Schritt-für-Schritt-Anleitungen. Diese Bewegungsabläufe sind wissenschaftlich fundiert und hocheffektiv.
Sie adressieren gezielt die häufigsten Problembereiche. Unser Ton ist aktivierend und unterstützend. Du schaffst das.
Übung 1: Dehnung der Gesäßmuskulatur in Rückenlage
Diese Dehnung lockert den unteren Rücken und die gesamte hintere Muskelkette. Sie ist eine wirkungsvolle Akutmaßnahme.
So führst Du sie korrekt aus:
- Lege Dich flach auf den Rücken. Die Beine sind ausgestreckt.
- Ziehe nun ein Knie langsam zur gegenüberliegenden Schulter. Halte diese Position mit den Händen.
- Spüre die sanfte Dehnung im Gesäß und der Oberschenkelrückseite.
- Halte für 20-30 Sekunden. Atme ruhig weiter.
- Wechsel dann langsam auf die andere Seite.
Diese Übung löst bestehende Verspannungen. Sie verbessert die Flexibilität der Muskulatur.
Übung 2: Der „Figure-Four“ Stretch für Piriformis und Hüfte
Dieser Stretch ist spezifisch für die Entlastung des Ischiasnervs im Gesäßbereich. Er zielt direkt auf den Piriformis-Muskel.
Die Ausführung ist einfach und effektiv:
- Bleibe in Rückenlage. Stelle beide Füße hüftbreit auf.
- Lege den Knöchel des einen Beins über das Knie des anderen. Es entsteht eine „4“-Form.
- Greife mit beiden Händen an den Oberschenkel des unteren Beins.
- Ziehe es vorsichtig zur Brust. Spüre die intensive Dehnung im äußeren Gesäß.
- Halte die Position für 30 Sekunden. Wechsle dann die Seite.
Diese Position wird auch „Mach einen Knoten“ genannt. Sie mobilisiert das Hüftgelenk und entlastet den Nerv.
Übung 3: Mobilisation der Wirbelsäule in der Bauchlage
Diese Bewegung fördert die Mobilisation der gesamten Wirbelsäule. Sie stärkt gleichzeitig die Rückenstrecker-Muskeln.
Folge dieser Anleitung:
- Lege Dich auf den Bauch. Die Stirn ruht auf den übereinandergelegten Händen.
- Spanne sanft die Gesäß- und Bauchmuskeln an.
- Beginne nun, den Kopf und die Brust langsam vom Boden abzuheben. Die Wirbelsäule wird gestreckt.
- Halte die Position für 5-10 Sekunden. Senke den Oberkörper dann kontrolliert ab.
- Wiederhole diese Bewegung 8-10 Mal.
Diese Übung durchbricht schädliche Schonhaltungen. Sie aktiviert die stabilisierende Rumpfmuskulatur.
Worauf Sie bei den Übungen achten müssen
Sicherheit steht bei jedem Training an erster Stelle. Wir geben Dir entscheidende Hinweise für Deine Praxis.
Dehne immer langsam und ohne ruckartige Bewegungen. Lasse Deinen Atem natürlich fließen. Er unterstützt die Entspannung.
Respektiere Deine Schmerzgrenze. Ein Dehnungsschmerz ist in Ordnung. Ein stechender Nervenschmerz ist ein Stopp-Signal.
Beginne mit wenigen Wiederholungen. Steigere Dich langsam und kontinuierlich. Besser täglich 5 Minuten als einmal pro Woche eine Stunde.
Diese Regelmäßigkeit ist der Schlüssel zum Erfolg. Integriere die Übungen fest in Deinen Alltag.
Unser Trainingsansatz ist Dein Werkzeugkasten für mehr Bewegungsfreiheit. Er reduziert spürbar die Beschwerden im Alltag.
Wir validieren, dass der Anfang manchmal schwer fällt. Doch jeder kleine Schritt zählt. Dein Körper wird Dir die regelmäßige Bewegung danken.
Vorbeugung im Alltag: So beugen Sie Ischiasschmerzen vor
Prävention verwandelt Dich vom passiven Schmerzpatienten zum aktiven Architekten Deiner eigenen Rückengesundheit. Die beste Vorbeugung findet nicht in der Praxis statt, sondern in Deinem täglichen Alltag. Wir übersetzen medizinisches Wissen in konkrete, lebensnaue Verhaltensregeln.
Diese drei Säulen schützen Deine Wirbelsäule nachhaltig: eine rückengerechte Haltung, biomechanisch kluge Bewegungen und regelmäßige Aktivität. Kleine Veränderungen mit großer Wirkung sind hier das Motto.
Rückengerechtes Sitzen am Arbeitsplatz
Viele Beschwerden entstehen durch statisches, verkrampftes Sitzen. Dynamisches Sitzen ist die Lösung. Wechsle häufig Deine Position zwischen aufrecht, leicht zurückgelehnt und vorgebeugt.
Eine ergonomische Grundausstattung unterstützt Dich. Die Sitzhöhe ist ideal, wenn Füße flach auf dem Boden stehen und Knie etwa hüftbreit sind. Die Tischplatte sollte sich in Ellbogenhöhe befinden.
Nutze diese einfache Checkliste für Deinen Arbeitsplatz:
- Füße fest am Boden: Entlastet das Becken und den unteren Rücken.
- Oberschenkel parallel zum Boden: Verhindert Abknicken in der Hüfte.
- Unterarme aufliegend: Entspannt die Schulter-Muskeln.
- Bildschirm auf Augenhöhe: Schützt die Halswirbelsäule vor Überstreckung.
Richtiges Heben und Tragen
Die goldene Regel lautet: Heben aus den Beinen, nicht aus dem Rücken. Diese biomechanisch korrekte Technik verteilt die Last auf die starken Oberschenkel- und Gesäßmuskeln.
So gehst Du sicher vor:
- Gehe nah an die Last heran. Stelle Dich breitbeinig und stabil hin.
- Gehe in die Knie, mit geradem Rücken. Der Rücken bleibt in seiner natürlichen Doppel-S-Form.
- Umfasse die Last sicher und nah am Körper.
- Drücke Dich jetzt kraftvoll mit den Beinen nach oben. Der Rücken dient nur als stabile Stütze.
Für schwere oder unhandliche Gegenstände gilt: Tragen zu zweit oder Hilfsmittel nutzen. Ein Sackkarren ist klüger als ein Bandscheibenvorfall.
Regelmäßige Bewegungspausen einplanen
Bewegung ist das Gegengift zum Sitzen. Plane aktiv kurze Pausen in Deinen Alltag ein. Stehe mindestens alle 30 Minuten für zwei bis drei Minuten auf.
Diese Mikro-Bewegungen halten Deine Muskeln geschmeidig und fördern die Durchblutung der Bandscheiben. Integriere einfache Übungen am Platz:
Strecke Dich bewusst nach oben. Kreise langsam mit den Schultern. Gehe ein paar Schritte auf der Stelle. Diese Mini-Trainings-Einheiten unterbrechen die Schonhaltung.
Der ganzheitliche Ansatz für Deine Vorbeugung vereint Kräftigung, Dehnung und bewusste Haltung. Ein starker Rumpf, flexible Hüften und achtsame Bewegung im Alltag sind Dein bester Schutz.
Prävention ist die klügste Investition in Deine schmerzfreie Zukunft. Sie beginnt mit der nächsten bewussten Bewegung.
Fazit: Aktiv bleiben ist der Schlüssel zur Linderung
Die wichtigste Erkenntnis aus diesem Guide ist einfach, aber kraftvoll: Bewegung heilt. Sanfte Aktivität lindert die Beschwerden nachhaltiger als starre Schonung.
Eine Ischialgie kann von selbst ausheilen. Dieser Prozess benötigt oft mehrere Wochen. Geduld ist hier ein wertvoller Verbündeter. Das gilt für Rückenschmerzen gleichermaßen.
Das Verständnis der Ursachen gibt Dir Sicherheit. Die richtige Behandlung kombiniert dieses Wissen mit praktischem Handeln. So verwaltest Du Deine Ischialgie aktiv.
Du hast jetzt das Werkzeug, Deine Schmerzen zu reduzieren. Integriere regelmäßige Bewegung in Deinen Alltag. Stärke Deinen Rücken durch gezielte Übungen.
Beginne heute mit dem ersten Schritt. Dein Nerv und Dein gesamter Körper werden es Dir danken. Du bist der Gestalter Deiner schmerzfreieren Zukunft.
FAQ
Warum verschlimmern sich meine Nervenschmerzen im Bein oft beim Sitzen?
Beim Hinsetzen lastet mehr Druck auf Ihrer unteren Lendenwirbelsäule und dem Becken. Dieser Druck kann gereizte Nervenwurzeln oder einen angespannten Piriformis-Muskel im Gesäß weiter komprimieren. Der Ischiasnerv wird dadurch gereizt, was die ausstrahlenden Schmerzen ins Bein oder bis in den Fuß auslöst oder verstärkt.
Ist ein stechender Schmerz im Gesäß immer ein Anzeichen für einen Bandscheibenvorfall?
Nein, nicht zwangsläufig. Während ein Bandscheibenvorfall im Bereich der Lendenwirbelsäule eine häufige Ursache ist, kann der gleiche Schmerz auch vom Piriformis-Syndrom, einer ISG-Blockade oder starken muskulären Verspannungen kommen. Eine genaue Diagnose durch einen Arzt oder Physiotherapeuten ist wichtig, um die richtige Behandlung einzuleiten.
Was kann ich sofort tun, wenn der akute Ischiasschmerz beim Hinsetzen einsetzt?
Versuchen Sie zunächst, die Position zu wechseln und vorsichtig aufzustehen. Die sogenannte Stufenlagerung kann schnell Entlastung bringen: Legen Sie sich auf den Rücken und lagern Sie die Unterschenkel im rechten Winkel auf einem Stuhl oder mehreren Kissen. Oft hilft auch lokale Wärme auf dem unteren Rücken, um die verspannte Muskulatur zu lockern.
Ab wann sind meine Beschwerden ein echter Notfall?
Suchen Sie umgehend einen Arzt auf, wenn zusätzlich zu den Schmerzen Taubheitsgefühle im Genital- oder Analbereich, Lähmungserscheinungen im Bein (z.B. Fußheberschwäche) oder Kontrollverlust über Blase oder Darm auftreten. Diese Warnsignale deuten auf ein schwerwiegendes Nervenkompressionssyndrom hin, das schnell behandelt werden muss.
Reichen Schmerzmittel und Ruhe für die Behandlung aus?
Kurzfristig können Medikamente die Entzündung und den starken Schmerz lindern. Für eine nachhaltige Besserung ist jedoch aktive Bewegung entscheidend. Gezielte Übungen in der Physiotherapie dehnen verkürzte Muskeln, stärken die Rumpfmuskulatur und entlasten so die Nervenwurzeln. Ruhe allein kann die Problematik oft sogar verschlimmern.
Wie kann ich im Alltag vorbeugen, besonders wenn ich viel sitzen muss?
Ein rückengerechter Arbeitsplatz ist die Basis. Achten Sie auf dynamisches Sitzen, wechseln Sie häufig die Position und stehen Sie alle 30 Minuten kurz auf. Integrieren Sie regelmäßige Bewegungspausen mit kleinen Dehnübungen für den Rücken und die Hüfte. Richtiges Heben aus den Beinen heraus schont zudem Ihre Wirbelsäule und beugt Überlastungen vor.