Rückenschmerzen gehören zu den häufigsten Beschwerden in Deutschland. Viele Menschen kennen das Gefühl. Die Unterscheidung zwischen Nerven- und Muskelproblemen ist jedoch entscheidend für die richtige Behandlung.
Eine forsa-Umfrage aus dem Jahr 2024 zeigt: Bis zu 81% der Bevölkerung litten im Vorjahr unter solchen Schmerzen. Die Ursachen sind vielfältig. Wir helfen dir, deine Symptome richtig einzuordnen.
Dieser Artikel bietet dir klare, wissenschaftlich fundierte Informationen. Du lernst praktische Werkzeuge kennen, um deine Lage zu verstehen. Unser Ziel ist es, dir Handlungsfähigkeit und Vertrauen zurückzugeben.
Du bist mit deinen Schmerzen nicht allein. Es gibt wirksame Wege zur Linderung. Wir nehmen dich an die Hand und erklären medizinische Zusammenhänge verständlich.
Das Wichtigste in Kürze
- Die Unterscheidung zwischen Nerven- und Muskelbeschwerden ist fundamental für die Therapie.
- Rückenschmerzen betreffen einen sehr großen Teil der Bevölkerung.
- Wissenschaftlich gesichertes Wissen bildet die Basis für richtige Entscheidungen.
- Praktische Selbsthilfe-Tools helfen bei der ersten Einschätzung.
- Verständliche Erklärungen schaffen Sicherheit im Umgang mit den Beschwerden.
- Wirksame Linderungsmöglichkeiten stehen zur Verfügung.
- Eine präzise Diagnose ist der erste Schritt zur Besserung.
Einleitung: Das Rätsel um die Schmerzen im unteren Rücken
Du bückst dich, um etwas aufzuheben, und plötzlich erstarrst du. Ein unerklärlicher Schmerz im Kreuz lässt dich fast umkippen. Diese Situation kennen viele Menschen.
Plötzliche Beschwerden im unteren Rücken wirken oft beängstigend und verwirrend. Sie rauben dir die Kontrolle über deinen eigenen Körper. Die Unsicherheit, was genau passiert ist, kann zusätzlich belasten.
Dein Rücken ist ein komplexes System. Probleme können von verschiedenen Strukturen ausgehen. Manchmal sind verspannte Muskeln der Auslöser. In anderen Fällen ist ein gereizter Nerv die Ursache.
Diese Unterscheidung ist fundamental. Sie entscheidet über den richtigen Weg zur Linderung. Eine korrekte erste Einschätzung gibt dir Sicherheit zurück. Sie ist der entscheidende Schritt zu einer wirksamen Behandlung.
Wir nehmen deine Situation ernst. Dein Bedürfnis nach Klarheit ist vollkommen verständlich. Dieser Artikel wird dir helfen, das Rätsel um deine Beschwerden zu lösen.
Gemeinsam finden wir Antworten, ohne voreilige Schlüsse zu ziehen. Wissenschaftlich fundiertes Wissen bildet unsere Basis. Du erhältst praktische Werkzeuge für deine persönliche Einschätzung.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Atme durch. Es gibt Wege aus dieser Situation heraus. Wir begleiten dich mit Empathie und Expertise. Deine Handlungsfähigkeit kehrt Schritt für Schritt zurück.
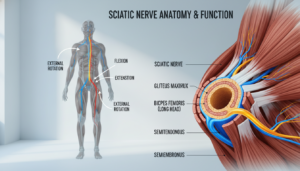
Was ist der Ischiasnerv? Anatomie und Funktion
Im Zentrum vieler Beschwerden im unteren Rücken steht ein besonderer Nerv. Sein Name: der Ischiasnerv oder Nervus ischiadicus.
Er ist der längste und kräftigste Nerv in deinem Körper. Sein Durchmesser kann einem Finger entsprechen. Dies macht ihn einerseits leistungsfähig, andererseits aber auch anfällig für Reizungen.
Der Verlauf des längsten Nervs im Körper
Der Ischiasnerv entspringt tief in deiner Wirbelsäule. Konkret bildet er sich aus mehreren Nervenwurzeln der unteren Lendenwirbelsäule und des Kreuzbeins.
Von dort tritt er aus dem Wirbelkanal aus. Sein Weg führt ihn durch eine Öffnung im Becken, das große Sitzbeinloch. Danach zieht er an der Hinterseite deines Oberschenkels entlang bis zur Kniekehle.
In der Kniekehle teilt er sich in zwei Hauptäste auf. Diese versorgen schließlich deinen Unterschenkel und deinen Fuß. So verbindet dieser eine Nerv deine Wirbelsäule direkt mit deinen Zehen.
Motorische und sensible Versorgung: Warum Schmerzen ausstrahlen
Der Ischiasnerv hat eine Doppelfunktion. Er enthält motorische und sensible Fasern.
Die motorischen Fasern sind für deine Bewegung zuständig. Sie steuern wichtige Muskeln im Oberschenkel, Unterschenkel und Fuß.
Die sensiblen Fasern leiten Gefühlsinformationen. Sie melden Berührung, Druck, Temperatur und Schmerz von der Haut und den Gelenken deines Beins zurück ans Gehirn.
Dieses Wissen ist fundamental. Es erklärt, warum eine Reizung dieses Nervs nicht nur lokale Schmerzen verursacht. Die Beschwerden können entlang seines gesamten Verlaufs ausstrahlen.
Bei stärkerer Einwirkung können sogar Missempfindungen wie Taubheit oder vorübergehende Schwäche in der Beinmuskulatur auftreten.
Ischialgie: Wenn der Nerv gereizt ist
Die Diagnose Ischialgie beschreibt einen spezifischen Zustand. Dein längster Nerv gerät unter Druck oder wird gereizt. Dies löst eine charakteristische Kaskade von Beschwerden aus, die du klar erkennen kannst.
Wir helfen dir, die Signale deines Körpers zu verstehen. Eine präzise Einordnung ist der Schlüssel zur richtigen Behandlung. Dein Weg zur Linderung beginnt mit diesem Wissen.
Typische Symptome einer Ischias-Reizung
Dein Körper kommuniziert deutlich bei einer Nervenreizung. Die Symptome folgen einem typischen Muster. Sie unterscheiden sich klar von muskulären Verspannungen.
Der Schmerz wird oft als blitzartig oder brennend beschrieben. Viele Betroffene sprechen von einem elektrisierenden Gefühl. Dieses zieht vom unteren Rücken über das Gesäß in ein Bein.
Die Ausstrahlung kann bis zum Fußaußenrand reichen. Deine Beweglichkeit ist häufig eingeschränkt. Eine Schonhaltung entwickelt sich automatisch.
Das betroffene Bein wird leicht angewinkelt und nach außen gedreht. Dies entlastet den gereizten Nerv vorübergehend. Allerdings kann diese Haltung neue Verspannungen provozieren.
Bestimmte Aktionen verstärken den Schmerz deutlich. Dazu gehören Husten, Niesen oder Pressen. Der Druck im Bauchraum überträgt sich auf die Nervenwurzel.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
In seltenen Fällen treten alarmierende Warnsignale auf. Blasen- oder Mastdarmstörungen erfordern sofortige ärztliche Hilfe. Dies kann auf ein Cauda-equina-Syndrom hinweisen.
Häufige Ursachen: Vom Bandscheibenvorfall bis zum Piriformis-Syndrom
Die Auslöser einer Ischialgie sind vielfältig. Sie reichen von mechanischen Problemen bis zu systemischen Erkrankungen. Die folgende Tabelle gibt dir einen systematischen Überblick.
| Ursache | Erklärung | Häufigkeit |
|---|---|---|
| Bandscheibenvorfall | Der gallertartige Kern der Bandscheibe tritt aus und drückt auf die Nervenwurzel. Meist in den Segmenten L4/5 oder S1-3. | Sehr häufig |
| Bandscheibenvorwölbung | Die Bandscheibe wölbt sich vor ohne vollständigen Riss. Sie kann den Nervenkanal einengen. | Häufig |
| Wirbelgleiten (Spondylolisthesis) | Ein Wirbelkörper verschiebt sich nach vorne. Dies engt die Austrittsöffnung für die Nerven ein. | Mittel |
| Piriformis-Syndrom | Der Piriformis-Muskel im Gesäß verkrampft oder verdickt sich. Er komprimiert den darunter verlaufenden Ischiasnerv. | Häufig |
| Entzündungen (Spondylodiszitis) | Entzündliche Prozesse an Bandscheibe und Wirbelkörper. Sie schwellen an und nehmen Raum ein. | Selten |
| Wirbelkörper-Frakturen oder Blockaden | Knöcherne Veränderungen nach Verletzung oder durch Arthrose. Sie verändern die Statik der Wirbelsäule. | Mittel |
| Systemische Erkrankungen | Diabetes oder Rheuma können Nervenentzündungen begünstigen. Der Nerv wird anfälliger für Reizungen. | Variabel |
| Schwangerschaft | Der wachsende Uterus übt Druck auf den Nervenplexus aus. Hormonelle Veränderungen lockern das Bindegewebe. | Bei Schwangeren häufig |
Der Bandscheibenvorfall gilt als häufigster konkreter Auslöser. Das ausgetretene Material drückt direkt auf die neuralen Strukturen. Die Reizung verursacht dann die charakteristischen Symptome.
Muskuläre Ursachen wie das Piriformis-Syndrom sind ebenfalls relevant. Ein verspannter Muskel im Gesäß kann den Nerv mechanisch komprimieren. Dehnübungen und Physiotherapie zeigen hier oft gute Wirkung.
Systemische Faktoren verdienen besondere Aufmerksamkeit. Diabetes kann eine diabetische Polyneuropathie verursachen. Rheuma führt zu entzündlichen Prozessen im ganzen Körper.
Wir möchten dir ein vollständiges Bild der möglichen Auslöser geben. Jede Ischialgie hat ihre individuelle Ursache. Die Identifikation ist fundamental für deinen Therapieerfolg.
Muskulärer Schmerz: Der klassische Hexenschuss (Lumbago)
Nicht jeder Schmerz im unteren Rücken bedeutet eine Nervenreizung – oft ist die Muskulatur der Ursprung des Problems. Der plötzliche Hexenschuss, medizinisch Lumbago genannt, stellt ein eigenständiges Beschwerdebild dar.
Wir kontrastieren ihn bewusst mit der Ischialgie. Denn während bei einer Nervenreizung der Schmerz ausstrahlt, bleibt er hier meist punktuell. Diese Unterscheidung ist fundamental für dein weiteres Vorgehen.
Plötzlich einschießende Schmerzen durch Verspannungen
Der Hexenschuss trifft dich häufig bei einer alltäglichen Bewegung. Beim Bücken, Heben oder sogar beim Aufstehen vom Stuhl schießt ein stechender Schmerz in den unteren Rücken.
Du erfährst hier einen entscheidenden Unterschied. Die Schmerzen sind typischerweise auf einen eng umgrenzten Bereich der Lendenwirbelsäule beschränkt. Sie strahlen nicht wie bei einer Ischialgie ins Bein aus.
Der Charakter wird oft als messerstichartig oder krampfartig beschrieben. Viele Betroffene berichten von einem Gefühl, „eingeklemmt“ zu sein. Eine schmerzbedingte Schonhaltung entsteht sofort.
Diese akuten Rückenschmerzen können extrem heftig sein. Dennoch sind die Nervenstrukturen in den meisten Fällen nicht direkt betroffen. Die Quelle liegt in den tiefen Rückenmuskeln.
Ursachen für muskuläre Rückenschmerzen
Die primäre Ursache sind akute Verspannungen oder Verkrampfungen. Deine tiefe Rückenmuskulatur reagiert auf eine Überlastung mit einem Schutzreflex.
Häufige Auslöser sind ruckartige Bewegungen oder falsches Heben. Auch langes statisches Sitzen in ungünstiger Haltung kann die Muskulatur überfordern. Nicht zu unterschätzen ist psychischer Stress, der direkt zu Verspannungen führen kann.
Wir nehmen diese Schmerzen ernst. Denn sie können einen Teufelskreis in Gang setzen. Der akute Schmerz führt zu einer Schonhaltung.
Diese unnatürliche Haltung belastet andere Muskelgruppen übermäßig. Neue Verspannungen entstehen. Der Schmerz verstärkt sich dadurch weiter – ein Kreislauf, den es zu durchbrechen gilt.
Die richtige Einordnung ist daher der erste Schritt. Muskelbedingte Schmerzen erfordern andere Sofortmaßnahmen als nervenbedingte. Dehnung, vorsichtige Mobilisation und Wärme sind hier oft die Schlüssel.
Wie eine übersichtliche Diagnose-Hilfe betont, kann Stress solche Beschwerden auslösen und der Körper reagiert mit einer generellen Verkrampfung. Dieser Unterschied in der Ursache bestimmt deinen Weg zur Linderung.
Ischias oder Muskelschmerz? Die entscheidenden Unterschiede
Dein Körper sendet unterschiedliche Signale, je nachdem ob Nerven oder Muskeln betroffen sind. Diese Unterscheidung zu verstehen, ist dein wichtigstes Werkzeug für die erste Selbsteinschätzung.
Wir bieten dir eine direkte Gegenüberstellung. Damit lernst du, die beiden Schmerzarten sicher zu trennen. Diese differenzierte Betrachtung führt dich zur richtigen Handlung.
Schmerzcharakter und Lokalisation im Vergleich
Die Art und der Ort deiner Schmerzen verraten viel über ihre Ursache. Neuropathische und muskuläre Beschwerden zeigen klare Kontraste.
Eine übersichtliche Tabelle hilft dir bei der Einordnung:
| Merkmal | Nervenreizung (Ischialgie) | Muskuläre Probleme (Lumbago) |
|---|---|---|
| Schmerzcharakter | Brennend, elektrisierend, schießend | Stechend, krampfartig, punktuell |
| Lokalisation | Ausstrahlend vom Rücken über Gesäß ins Bein | Lokal begrenzt auf den unteren Rücken |
| Bewegungseinschränkung | Beinbewegungen schmerzhaft, Schonhaltung | Rumpfbewegungen schmerzhaft, „Eingeklemmt“-Gefühl |
| Gefühlsqualität | Oft als „falsch“ oder „fremd“ beschrieben | Klassischer Muskelkater oder -krampf |
Der Ischiasnerv verursacht typischerweise ausstrahlende Beschwerden. Diese folgen seinem anatomischen Verlauf. Muskuläre Schmerzen bleiben dagegen meist punktuell.
Begleitsymptome: Ausstrahlung, Taubheit und Kraftverlust
Neben dem Hauptschmerz geben Begleiterscheinungen wichtige Hinweise. Sie helfen dir, die Ursache weiter einzugrenzen.
Bei einer Nervenreizung treten häufig sensible Störungen auf. Dazu gehören:
- Kribbeln oder Ameisenlaufen im betroffenen Bein
- Taubheitsgefühle in bestimmten Hautarealen
- Missempfindungen bei Berührung
In stärkeren Fällen kann es zu motorischen Ausfällen kommen. Das sind vorübergehende Schwächeerscheinungen in der Beinmuskulatur. Betroffene berichten manchmal von einem „wegknickenden“ Fuß.
Muskuläre Beschwerden zeigen andere Begleitsymptome. Hier dominieren:
- Verhärtungen und Druckschmerz in der Muskulatur
- Eingeschränkte Beweglichkeit des Rumpfes
- Schmerz bei bestimmten Bewegungsrichtungen
Diese Unterscheidung ist fundamental. Sensible und motorische Störungen deuten klar auf eine Nervenbeteiligung hin.
Provokation und Linderung: Was macht die Schmerzen besser oder schlechter?
Deine Beobachtungen zu Auslösern und Linderungsfaktoren sind wertvoll. Sie komplettieren das Bild für deine Selbsteinschätzung.
Nervenbedingte Schmerzen reagieren typischerweise auf:
- Husten, Niesen oder Pressen (Druckerhöhung)
- Langes Sitzen, besonders auf harten Unterlagen
- Strecken des betroffenen Beines
Muskuläre Beschwerden werden dagegen provoziert durch:
- Bestimmte Bewegungen (Bücken, Drehen)
- Druck auf die verspannte Stelle
- Kälteeinwirkung auf die Muskeln
Die Linderungsstrategien unterscheiden sich ebenfalls deutlich. Bei einer akuten Nervenreizung kann die Stufenlagerung helfen. Dabei liegen die Beine erhöht, während der Rücken flach aufliegt.
Für muskuläre Verspannungen sind andere Maßnahmen geeignet:
- Lokale Wärmeanwendung (Kirschkernkissen, Wärmflasche)
- Sanfte Dehnübungen für die betroffene Muskulatur
- Vorsichtige Mobilisation innerhalb der Schmerzgrenze
Wir ermutigen dich, deine eigenen Beobachtungen mit diesen Kriterien abzugleichen. Notiere, was deine Schmerzen verstärkt oder mildert. Diese Aufzeichnungen sind wertvoll für ein späteres Gespräch mit deinem Arzt oder Therapeuten.
Deine differenzierte Selbstwahrnehmung ist der erste Schritt. Sie führt dich zur passenden Therapie und schnelleren Linderung.
Selbstcheck: So können Sie Ihre Beschwerden einordnen
Mit einem strukturierten Selbstcheck gewinnst du schnell Klarheit über deine Situation. Wir begleiten dich durch einen einfachen Leitfaden. Er hilft dir, deine Beschwerden systematisch zu analysieren.
Dieser Prozess stärkt deine Selbstwirksamkeit. Du lernst, die Sprache deines Körpers besser zu verstehen. Eine fundierte erste Einschätzung ist der Ausgangspunkt für alle weiteren Schritte.
Eine einfache Anleitung zur ersten Einschätzung
Beantworte die folgenden Fragen für dich selbst. Sie lenken deine Aufmerksamkeit auf die entscheidenden Merkmale. Notiere deine Antworten, um ein klares Bild zu erhalten.
Wo genau spürst du die Schmerzen? Ist der Punkt klar lokalisierbar oder strahlt das Gefühl aus? Zeichne den Verlauf gedanklich oder auf einem Bild nach.
Wie fühlt sich der Schmerz an? Beschreibe die Qualität. Ist es ein stechender, brennender oder dumpfer Schmerz? Diese Nuance gibt einen wichtigen Hinweis.
Gibt es Begleitsymptome? Achte auf Kribbeln, Taubheit oder ein Schwächegefühl. Treten diese Phänomene vor allem in einem Bein auf?
Was beeinflusst deine Beschwerden? Werden sie durch Husten schlimmer? Linderung durch Wärme? Deine Beobachtungen sind wertvolle Puzzleteile.
Basierend auf deinen Antworten erhältst du eine erste Tendenz. Lokale, stechende Schmerzen deuten oft auf muskuläre Ursachen hin. Ausstrahlende, sensible Störungen legen eine Nervenbeteiligung nahe.
Wann Selbsthilfe angebracht ist – und wann nicht
Deine Selbsteinschätzung zeigt dir auch die Grenzen auf. Es gibt klare medizinische Warnsignale, die sofortiges Handeln erfordern. Bei diesen Symptomen ist keine Selbsthilfe mehr angebracht.
Suche umgehend einen Arzt oder eine Notaufnahme auf, wenn du folgendes bemerkst:
- Plötzliche Schwäche oder Lähmung in einem Bein oder Fuß.
- Taubheitsgefühle im Bereich der Gesäßbacken oder der Innenseiten der Oberschenkel.
- Probleme beim Wasserlassen oder Stuhlgang (Unfähigkeit, Verlust der Kontrolle).
- Ungewollter Gewichtsverlust in Kombination mit den Beschwerden.
Diese sogenannten „Red Flags“ können auf ernste Ursachen hinweisen. Eine schnelle professionelle Diagnose ist dann absolut lebenswichtig.
Für leichtere Verläufe ohne Warnsignale kannst du oft gut selbst aktiv werden. Sanfte Bewegung, gezielte Dehnung und Wärme sind dann deine Werkzeuge. Du hast die Kontrolle über deinen Weg zur Linderung zurück.
Erste Hilfe und Sofortmaßnahmen bei akuten Schmerzen
Akute Schmerzepisoden können überwältigend sein. Doch mit gezielten Sofortmaßnahmen gewinnst du schnell Kontrolle zurück.
Wir zeigen dir sofort umsetzbare Techniken für den Akutfall. Damit bist du dem plötzlichen Schmerz nicht hilflos ausgeliefert. Diese ersten Schritte können den weiteren Verlauf positiv beeinflussen.
Die wohltuende Stufenlagerung für den Rücken
Eine bewährte Position zur sofortigen Entlastung ist die Stufenlagerung. Sie reduziert den Druck auf deine neuralen Strukturen und die Lendenwirbelsäule.
Lege dich dazu flach in Rückenlage auf einen festen Untergrund. Deine Unterschenkel platzierst du im rechten Winkel auf einem Stuhl oder einem Stapel Kissen.
Diese Haltung öffnet die Zwischenwirbellöcher. Die Nervenwurzeln erhalten mehr Raum. Die muskuläre Spannung im unteren Rücken lässt deutlich nach.
Bleibe für etwa 10 bis 15 Minuten in dieser Position. Atme dabei ruhig und tief. Spüre, wie die Entlastung wirkt.
Wärme oder Kälte? Was bei welchem Schmerz hilft
Die Wahl der richtigen Temperatur-Anwendung hängt von der Ursache ab. Diese Unterscheidung ist für den Erfolg entscheidend.
Bei akuten muskulären Verspannungen und Hexenschuss wirkt Wärme oft Wunder. Ein Kirschkernkissen oder eine Wärmflasche entspannt die verkrampfte Muskulatur.
Die Durchblutung wird gefördert. Verhärtungen lösen sich langsam. Die Schmerzwahrnehmung kann sich verringern.
Bei starken entzündlichen Nervenbeschwerden kann initial Kälte lindernd wirken. Ein Coolpack in ein Handtuch gewickelt, hilft für 15 Minuten.
Kälte dämpft die Entzündungsaktivität. Sie wirkt abschwellend auf gereiztes Gewebe. Probiere vorsichtig aus, was dir persönlich guttut.
Schmerzmittel: Eine kurzfristige Option zur Teufelskreis-Durchbrechung
Nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen können eine kurzfristige Lösung sein. Sie durchbrechen den Zyklus aus Schmerz, Schonhaltung und neuer Verspannung.
Studien zeigen konkrete Zahlen. Bei etwa 10% der Betroffenen mit Nervenreizung können NSAR die Beschwerden lindern.
Gleichzeitig ist eine Abwägung nötig. Bei rund 5% der Anwender treten Magen-Darm-Nebenwirkungen auf. Eine Einnahme sollte immer zeitlich begrenzt und mit ärztlichem Rat erfolgen.
Für hartnäckige Verläufe stehen weitere Optionen zur Verfügung. Kortisonspritzen können bei etwa 10% der Patienten für einige Wochen Linderung bringen.
Unser Rat ist fundiert und abwägend. Schmerzmittel sind eine kurzfristige Option. Sie schaffen die nötige Zeit, um mit anderen Maßnahmen zu beginnen.
Für eine nachhaltige Besserung sind aktive Strategien zentral. Gezielte Übungen können die Ursachen angehen. Auf unserer Seite findest du ein wissenschaftlich fundiertes Übungsprogramm zur Linderung.
Bewegung statt Schonung: Die richtige Therapie
Die richtige Therapie bei Rückenbeschwerden beginnt mit einem Paradigmenwechsel: weg von der Schonung, hin zur gezielten Bewegung. Wir verstehen deine Sorge, dass Aktivität den Schmerz verschlimmern könnte. Doch moderne Konzepte zeigen einen klaren Weg.
Dein Körper ist anpassungsfähig und braucht Impulse, um zu heilen. Passives Abwarten kann den Prozess sogar verzögern. Gemeinsam schauen wir auf wissenschaftlich fundierte Behandlungen.
Warum Bettruhe oft der falsche Weg ist
Der Instinkt, sich bei akuten Beschwerden hinzulegen, ist nachvollziehbar. Studien belegen jedoch: Die Beschwerden verlaufen langfristig gleich, egal ob man die ersten Tage strikte Bettruhe hält oder – so gut es geht – dem Alltag nachgeht.
Längere Ruhigstellung schwächt die stützende Muskulatur. Sie fördert zudem die Chronifizierung von Schmerzen. Fachleute empfehlen deshalb, möglichst schnell wieder mobil zu werden.
Sanfte Bewegung erhält die Funktion und durchbricht den Teufelskreis aus Schmerz und Schonhaltung. Bewegungsmangel ist ein bekannter Risikofaktor, der Überspannungen in Muskeln und Faszien begünstigen kann.
Konservative Behandlungen: Physiotherapie und manuelle Therapie
Die Säulen der nicht-operativen Behandlung sind vielfältig und wirksam. Sie zielen darauf ab, die Ursache zu adressieren und deine Kraft zurückzugeben.
Gezielte Physiotherapie steht im Mittelpunkt. Ein Therapeut erarbeitet mit dir Übungen zur Kräftigung der Rumpfmuskulatur und zur Mobilisation der Wirbelsäule. Stabilität ist der Schlüssel zur Entlastung neuraler Strukturen.
Die manuelle Therapie kann Blockaden in den kleinen Wirbelgelenken lösen. Sie verbessert die Beweglichkeit und kann akute Irritationen lindern. Bei Bedarf ergänzen gezielte Infiltrationen mit entzündungshemmenden Mitteln das Programm.
Wie Experten betonen, ist abwechslungsreiche Bewegung auch bei bestehenden Schmerzen entscheidend, um Verspannungen zu lösen. Ein vollständiges Schonverhalten ist selten hilfreich. Für praktische Anleitung findest du wissenschaftlich fundierte Übungen zur Linderung hier.
Wann eine Operation infrage kommt
Ein chirurgischer Eingriff ist immer eine ernsthafte Entscheidung. Sie wird nie leichtfertig getroffen. Klare Indikationen leiten diesen Schritt.
Bei einem Bandscheibenvorfall kommt eine Operation beispielsweise infrage, wenn:
- Die Beschwerden den Alltag massiv einschränken.
- Über einen Zeitraum von etwa 12 Wochen keine Besserung eintritt.
- Die konservative Therapie keinen ausreichenden Erfolg zeigt.
- Ein MRT den Vorfall eindeutig nachweist und dieser zu den Symptomen passt.
Absolute Notfälle erfordern eine Sofort-Operation. Dazu gehören neu aufgetretene Lähmungen oder Störungen der Blasen- und Mastdarmfunktion.
Die gute Nachricht: Über drei Viertel aller Bandscheibenvorfälle heilen auch ohne chirurgischen Eingriff aus. Dein Weg nach vorn führt nicht zwangsläufig in den OP-Saal. Mit Geduld und der richtigen konservativen Behandlung ist oft eine vollständige Genesung möglich.
Praktische Übungen zur Linderung und Vorbeugung
Du hast die Kraft, deine Beschwerden durch einfache Bewegungen positiv zu beeinflussen. Dieser Abschnitt macht dich zum Gestalter deiner eigenen Rückengesundheit.
Wir liefern dir konkrete, angeleitete Übungen. Du kannst sie sofort und sicher zu Hause durchführen. Unser Ziel ist deine aktive Teilnahme am Heilungsprozess.
3 effektive Dehnübungen für Gesäß und Oberschenkelrückseite
Dehnung löst Verspannungen und schafft Raum für neurales Gewebe. Führe jede Übung langsam und kontrolliert aus. Atme dabei ruhig weiter.
Spüre eine angenehme Spannung, niemals einen stechenden Schmerz. Halte jede Position für 20 bis 30 Sekunden. Wiederhole sie zwei- bis dreimal pro Seite.
1. Ein Knie zur Brust ziehen (für das Gesäß und die LWS)
Lege dich flach auf den Rücken. Beuge beide Knie und stelle die Füße auf.
Umschlinge nun ein Knie mit beiden Händen. Ziehe es behutsam in Richtung deiner gegenüberliegenden Schulter.
Du spürst eine Dehnung in der Pobacke und im unteren Rücken. Halte die Position. Wechsle dann die Seite.
2. Die „Figure-Four“-Dehnung im Liegen (für Piriformis und tiefe Hüftmuskulatur)
Bleibe in Rückenlage. Lege den Knöchel des einen Fußes auf den Oberschenkel des anderen Beins.
Das bildet die Form einer „4“. Greife nun mit beiden Händen um den Oberschenkel des unten liegenden Beins.
Ziehe es sanft zu dir heran. Eine intensive Dehnung in der tiefen Hüfte ist spürbar. Diese Übung ist besonders wertvoll.
3. Die Kindeshaltung im Knien (für den gesamten Rücken)
Knie dich auf eine weiche Unterlage. Setze dein Gesäß auf deine Fersen.
Beuge deinen Oberkörper nach vorne. Lege deine Stirn behutsam auf den Boden.
Strecke deine Arme lang nach vorne aus. Spüre, wie sich deine gesamte Rückenlinie angenehm verlängert.
Kräftigungsübungen für eine stabile Körpermitte
Dehnen allein reicht oft nicht aus. Eine starke Körpermitte ist dein bestes Schutzschild.
Sie stützt deine Wirbelsäule und entlastet Bandscheiben sowie Nerven. Kräftigungsübungen sind daher genauso wichtig.
Beginne mit schonender Rumpfstabilisation. Ein Beispiel ist die Brückenbildung.
Lege dich auf den Rücken, Knie angewinkelt. Spanne deine Bauch- und Gesäßmuskeln an.
Hebe nun dein Becken langsam an, bis Rumpf und Oberschenkel eine Linie bilden. Halte für 5 Sekunden und senke ab.
Wiederhole dies 10 bis 15 Mal. Achte auf eine gleichmäßige Atmung. Stärke so deine tiefe Bauch- und Rückenmuskulatur.
Integration von Bewegung in den Alltag
Die besten Übungen nützen wenig, wenn der Alltag bewegungsarm bleibt. Kleine Veränderungen haben große Wirkung.
Stehe alle 30 Minuten vom Schreibtisch auf. Gehe kurz umher oder strecke dich. Dies beugt Verkürzungen vor.
Heben und Tragen solltest du rückengerecht ausführen. Gehe in die Knie, nicht in den Rücken. Halte die Last nah am Körper.
Nutze Treppen statt Aufzüge. Gehe kurze Wege zu Fuß oder mit dem Fahrrad. Jede zusätzliche Bewegung zählt.
Dein Weg zu einem belastbaren Rücken ist ein Prozess. Regelmäßigkeit ist der Schlüssel. Beginne heute mit einer der einfachen Dehnübungen.
Du schaffst das. Wir begleiten dich mit fundiertem Wissen und praktischen Tipps.
Warnsignale (Red Flags): Wann Sie sofort zum Arzt müssen
Während viele Rückenbeschwerden selbst behandelt werden können, gibt es klare Alarmzeichen. Diese erfordern sofortiges Handeln und professionelle medizinische Hilfe.
Wir nehmen deine Sicherheit ernst. Deshalb erklären wir dir unmissverständlich, wann du jede Selbstbehandlung beenden musst. Deine Gesundheit steht an erster Stelle.
Die folgenden Symptome sind keine Empfehlung zur Vorsicht. Sie sind klare Handlungsanweisungen für deinen Schutz. Bei ihrem Auftreten zählt jede Minute.
Lähmungserscheinungen und Taubheitsgefühle
Neu aufgetretene Schwäche in deinen Beinen oder Füßen ist ein absolutes Warnsignal. Sie zeigt, dass die Nervenleitung gestört sein könnte.
Eine Fußheberschwäche macht sich deutlich bemerkbar. Dein Fuß schleift beim Gehen oder du stolperst häufiger. Das kann auf eine Nervenkompression hinweisen.
Taubheitsgefühle im Gesäß- oder Genitalbereich sind besonders alarmierend. Mediziner sprechen von Sattelanaesthesie. Dieses Gefühl betrifft die Haut, auf der du im Sattel sitzt.
Solche sensiblen Störungen erfordern sofortige Abklärung. Sie können auf Druck auf das Rückenmark hindeuten. Ein Arzt muss die Ursache schnell identifizieren.
Blasen- und Mastdarmstörungen: Das Cauda-equina-Syndrom
Das Cauda-equina-Syndrom ist ein absoluter Notfall. Es betrifft das Nervenbündel am Ende deines Rückenmarks. Diese Nerven steuern Blase und Darm.
Typische Anzeichen sind sehr ernst. Dazu gehört die Unfähigkeit, Urin zu lassen, obwohl die Blase voll ist. Auch ungewollter Verlust von Urin oder Stuhl kann auftreten.
Das Gefühl der Taubheit im Intimbereich verstärkt sich oft. Du spürst vielleicht keinen Harndrang mehr. Oder du kannst den Stuhlgang nicht kontrollieren.
Bei diesen Beschwerden musst du sofort in die Notaufnahme. Hier zählt wirklich jede Stunde. Eine schnelle Operation kann dauerhafte Schäden verhindern.
Weitere alarmierende Symptome
Neben den neuralen Warnzeichen gibt es weitere rote Fahnen. Sie deuten auf andere ernste Grunderkrankungen hin.
Schmerzen nach einem Sturz oder Unfall müssen immer abgeklärt werden. Mögliche Wirbelbrüche oder Verletzungen dürfen nicht übersehen werden.
Begleitendes Fieber oder Schüttelfrost weist auf Infektionen hin. Eine bakterielle Entzündung der Wirbelsäule ist selten, aber gefährlich. Sie erfordert spezielle Antibiotika.
Unerklärlicher Gewichtsverlust ohne Diät ist ein allgemeines Warnsignal. In Kombination mit Rückenschmerzen kann es auf andere Prozesse hindeuten.
Starke nächtliche Schmerzen, die dich wecken, sind ebenfalls auffällig. Sie bessern sich oft nicht durch Lagewechsel. Das sollte medizinisch untersucht werden.
Die folgende Tabelle fasst alle kritischen Warnzeichen für dich zusammen. Sie zeigt dir auch das richtige Vorgehen im Akutfall.
| Warnsignal (Red Flag) | Mögliche Bedeutung | Erforderliche Maßnahme |
|---|---|---|
| Neu aufgetretene Lähmung in Bein oder Fuß | Nervenkompression, Bandscheibenvorfall mit Druck auf Nervenwurzel | Sofortige ärztliche Vorstellung, innerhalb von 24 Stunden |
| Taubheitsgefühle im Gesäß/Genitalbereich (Sattelanaesthesie) | Hinweis auf Cauda-equina-Syndrom oder andere Rückenmarkskompression | Notaufnahme sofort aufsuchen |
| Blasen- oder Mastdarmstörungen (Unfähigkeit oder unkontrollierter Verlust) | Cauda-equina-Syndrom (absoluter Notfall) | Sofortige Einweisung in Notaufnahme, zeitnahe Operation erforderlich |
| Schmerzen nach Trauma (Sturz, Unfall) | Mögliche Wirbelfraktur oder andere Verletzung | Röntgen/MRT und orthopädische Untersuchung |
| Begleitendes Fieber oder Schüttelfrost | Infektion (Spondylodiszitis), Abszess | Blutuntersuchung, Bildgebung, infektiologische Abklärung |
| Unerklärlicher Gewichtsverlust | Möglicher Hinweis auf systemische Erkrankung | Internistische Abklärung, erweiterte Diagnostik |
| Starke nächtliche Schmerzen | Können auf entzündliche oder andere spezifische Ursachen hindeuten | Frühzeitige fachärztliche Vorstellung |
| Schmerzen bei Immunschwäche oder Krebsvorgeschichte | Höheres Risiko für spezifische Pathologien | Besonders gründliche und schnelle Abklärung |
Wir vermitteln diese Informationen ernst, aber ohne Panik. Es geht um klare Handlungsanweisungen für deine Sicherheit. Du wirst in die Lage versetzt, fundiert zu entscheiden.
Deine Beobachtungsgabe ist jetzt geschärft. Du kennst die Grenzen der Selbsthilfe. Bei diesen Warnzeichen vertraust du auf professionelle Expertise.
Deine Gesundheit verdient diese Aufmerksamkeit. Mit diesem Wissen handelst du verantwortungsvoll. Wir begleiten dich auch in dieser Entscheidung.
Langfristige Prävention: So beugen Sie Rückenschmerzen vor
Deine Rückengesundheit liegt zu einem großen Teil in deiner eigenen Hand. Mit bewussten Gewohnheiten schaffst du die Basis für einen belastbaren Rücken. Wir zeigen dir, wie du nachhaltig vorsorgen kannst.
Viele Risikofaktoren sind beeinflussbar. Dazu gehören Bewegungsmangel und einseitige Belastungen. Auch psychischer Stress spielt eine wichtige Rolle.
Dein Ziel ist klar: Du willst zukünftigen Beschwerden aktiv vorbeugen. Dieser Abschnitt gibt dir das praktische Werkzeug dafür. Wir begleiten dich Schritt für Schritt.
Rückengerechtes Verhalten im Alltag
Dein Alltag bietet viele Chancen für deinen Rücken. Kleine Veränderungen haben große Wirkung. Sie schützen dich vor Überlastung.
Beim Sitzen ist Dynamik entscheidend. Wechsle regelmäßig deine Position. Stehe alle 30 Minuten kurz auf und strecke dich.
Eine ergonomische Gestaltung deines Arbeitsplatzes unterstützt dich. Der Stuhl sollte deine Lendenwirbelsäule stützen. Deine Füße stehen flach auf dem Boden.
Das Heben von Lasten will gelernt sein. Gehe immer in die Knie, nicht in den Rücken. Halte den Gegenstand nah an deinem Körper.
Dein Rücken bleibt dabei gerade. Diese Technik entlastet die Bandscheiben enorm. Sie verteilt die Kraft auf deine starken Beinmuskeln.
Vergiss den Mythos der perfekten Haltung. Stattdessen fördern wir die Idee der dynamischen Haltung. Bewegung ist immer besser als starres Verharren.
Die Säulen der Rückengesundheit: Kraft, Beweglichkeit, Entspannung
Drei fundamentale Prinzipien bilden dein Schutzschild. Sie ergänzen sich gegenseitig und schaffen Stabilität. Jede Säule ist für sich wichtig.
1. Kraft: Eine stabile Rumpfmuskulatur
Deine Körpermitte ist das Zentrum deiner Stabilität. Sie stützt deine Wirbelsäule wie ein natürliches Korsett. Gezielte Übungen bauen diese Kraft auf.
Die Rücken- und Bauchmuskulatur arbeiten zusammen. Sie kontrollieren deine Haltung bei jeder Bewegung. Ein starkes Fundament verhindert Kompensationen.
Beginne mit einfachen Stabilisationsübungen. Die Brücke oder der Unterarmstütz sind gute Einstiege. Regelmäßigkeit ist wichtiger als Intensität.
2. Beweglichkeit: Geschmeidige Muskeln und Faszien
Flexibilität ermöglicht freie, schmerzlose Bewegung. Verkürzte Muskeln üben ständigen Zug auf deine Wirbelsäule aus. Besonders Hüftbeuger und Oberschenkelrückseite neigen dazu.
Dehnung hält dein Gewebe geschmeidig. Sie schafft Raum für Gelenke und neurales Gewebe. Integriere sie in deine tägliche Routine.
Für einen systematischen Ansatz findest du ein wissenschaftlich fundiertes Übungsprogramm zur gezielten Dehnung und Kräftigung. Es adressiert häufige Ursachen wie verspannte Muskeln.
3. Entspannung: Stressreduktion für Körper und Geist
Psychische Faktoren beeinflussen deine Rückengesundheit stark. Stress und Anspannung führen zu muskulären Verspannungen. Ein Teufelskreis kann entstehen.
Entspannungstechniken durchbrechen dieses Muster. Progressive Muskelentspannung oder Atemübungen sind wirksam. Sie senken den allgemeinen Anspannungslevel.
Achte auf regelmäßige Pausen im Alltag. Kurze Momente der Achtsamkeit wirken Wunder. Dein Rücken dankt es dir mit mehr Belastbarkeit.
Integriere moderate Aktivität in dein Leben. Walking, Schwimmen oder Radfahren sind ideal. Sie schonen die Gelenke und fördern die Durchblutung.
Du hast viele Hebel in der Hand. Deine aktive Rolle macht den Unterschied. Beginne heute mit einer kleinen, rückengerechten Veränderung.
Fazit: Der Weg zu einem schmerzfreien Rücken
Dein Weg zur Linderung beginnt mit dem Wissen, das du jetzt besitzt. Du kannst Nerven- von Muskelbeschwerden unterscheiden. Du kennst die Bedeutung von Bewegung und die Warnsignale.
Die meisten Rückenschmerzen heilen von selbst aus. Eine Ischialgie ist oft gut behandelbar. Geduld und aktive Mitarbeit sind deine stärksten Werkzeuge.
Du bist nun besser gerüstet für deine Gesundheit. Du kannst Beschwerden einordnen und richtig reagieren. Professionelle Hilfe holst du gezielt ein.
Nimm deine Rückengesundheit selbst in die Hand. Bleib in Bewegung und habe Geduld mit deinem Körper. Wir sind als vertrauenswürdiger Begleiter für dich da.
Ein Leben mit weniger Schmerzen ist möglich. Dein Weg dorthin beginnt heute. Du schaffst das.
FAQ
Woran erkenne ich, ob ich Ischias- oder muskuläre Schmerzen habe?
Der entscheidende Unterschied liegt im Schmerzcharakter. Ischiasschmerzen strahlen typischerweise vom Gesäß über die Oberschenkelrückseite bis in den Fuß aus und können mit Taubheit oder Kribbeln einhergehen. Muskulärer Schmerz, wie beim Hexenschuss, bleibt meist lokal im unteren Rücken oder Gesäß und fühlt sich eher wie ein dumpfer, steifer Muskelkater an. Ein einfacher Selbstcheck: Beugen Sie im Stehen vorsichtig das Knie und ziehen Sie es zur Brust. Verschlimmert dies die Ausstrahlung ins Bein, spricht das für eine Nervenreizung.
Kann ein Bandscheibenvorfall immer die Ursache für meine Beschwerden sein?
Nein, ein Bandscheibenvorfall ist nur eine von mehreren möglichen Ursachen. Häufig sind auch muskuläre Verspannungen, insbesondere des Piriformis-Muskels im Gesäß, oder andere Wirbelsäulenveränderungen verantwortlich. Eine genaue Diagnose durch einen Arzt oder eine Ärztet ist wichtig, um die richtige Behandlung – ob Physiotherapie, Medikamente oder in seltenen Fällen eine Operation – einzuleiten.
Was kann ich sofort gegen akute Schmerzen tun?
Bei akuten Beschwerden hilft oft die Stufenlagerung: Legen Sie sich auf den Rücken und lagern Sie die Unterschenkel im rechten Winkel auf einem Stuhl oder Kissenstapel. Probieren Sie aus, ob Wärme (bei muskulären Verspannungen) oder Kälte (bei akuter Entzündung) Ihnen Linderung verschafft. Kurzfristig können vom Arzt verordnete Schmerzmittel den Teufelskreis aus Schmerz, Schonhaltung und weiterer Verspannung durchbrechen.
Sind Übungen bei Ischiasschmerzen nicht gefährlich?
Im Gegenteil – gezielte, sanfte Bewegung ist meist der beste Weg. Bettruhe schwächt die Muskulatur und kann die Probleme verschlimmern. Unter Anleitung eines Physiotherapeuten lernen Sie spezifische Dehnübungen, zum Beispiel für die Oberschenkelrückseite und das Gesäß, sowie Kräftigungsübungen für die tiefe Rumpfmuskulatur. Diese stabilisieren Ihre Wirbelsäule und entlasten den Nerv.
Welche Warnsignale bedeuten, dass ich sofort einen Arzt aufsuchen muss?
Suchen Sie umgehend ärztliche Hilfe bei Lähmungserscheinungen im Bein, plötzlicher Schwäche im Fuß („Fallfuß“), Taubheitsgefühl im Gesäß oder im Bereich der Oberschenkelinnenseiten. Absolute Alarmzeichen sind Störungen der Blasen- oder Darmfunktion, wie Unfähigkeit zu urinieren oder Kontrollverlust. Diese Symptome können auf ein seltenes, aber ernstes Cauda-equina-Syndrom hinweisen.