Brennende, ziehende Schmerzen im unteren Rücken, die bis ins Bein ausstrahlen – dieses quälende Gefühl kennen viele. Die Unsicherheit, was genau die Ursache ist, belastet zusätzlich.
Jede Bewegung kann zur Qual werden. Vom einfachen Sitzen bis zum Aufstehen fühlt sich der Alltag wie ein Hindernisparcours an. Wir verstehen diesen Leidensdruck und wissen, wie wichtig Klarheit ist.
Dieser Artikel ist Ihr vertrauenswürdiger Wegweiser. Wir bieten wissenschaftlich fundierte und praktische Hilfe, um Ihre Beschwerden richtig einzuordnen.
Die korrekte Unterscheidung ist der erste und wichtigste Schritt. Nur so finden Sie zur passenden Behandlung und spürbaren Linderung. Die Ursache zu kennen, macht handlungsfähig.
Wir laden Sie ein, sich mit Ihren Beschwerden ernst genommen zu fühlen. Unser detaillierter Symptome-Check, die klare Ursachenaufklärung und konkrete Selbsthilfe-Maßnahmen geben Ihnen Sicherheit zurück.
Handeln Sie aktiv für Ihre Gesundheit. Gemeinsam finden wir heraus, was hinter Ihren Schmerzen steckt. Wir begleiten Sie mit Wissen und Empathie.
Das Wichtigste in Kürze
- Die richtige Unterscheidung zwischen Nerven- und Muskelproblemen ist entscheidend für die Behandlung.
- Ischialgie (Nervenschmerz) strahlt typischerweise bis in den Fuß aus, eine Muskelverletzung bleibt oft lokal.
- Die Ursachen sind grundverschieden: Ein eingeklemmter Nerv versus eine überdehnte Muskelfaser.
- Die Behandlungsansätze unterscheiden sich deutlich – was bei dem einen hilft, kann beim anderen schaden.
- Ein Arztbesuch gibt definitive Sicherheit, besonders bei anhaltenden oder starken Beschwerden.
- Erste Selbsthilfe-Maßnahmen können Linderung bringen, bevor Sie professionelle Hilfe erhalten.
- Prävention durch rückengerechte Bewegung schützt vor beiden Problemen im Bereich der Lendenwirbelsäule.
Einleitung: Rückenschmerzen – woher kommen sie wirklich?
Die Statistik spricht eine klare Sprache: Rückenschmerzen sind eine Volkskrankheit. Laut einer forsa-Umfrage im Auftrag des AOK-Bundesverbands litten 81% der Befragten im vergangenen Jahr unter solchen Beschwerden.
Dieser hohe Anteil zeigt, wie verbreitet das Problem ist. Doch hinter dem Begriff „Rückenschmerz“ verbergen sich sehr unterschiedliche Ursachen.
Die Bandbreite reicht von rein muskulären Problemen bis hin zu Reizungen der Nervenwurzeln. Bewegungsmangel, einseitige Belastungen oder psychischer Stress spielen häufig eine Rolle.
Degenerative Bandscheibenveränderungen und Arthrose der Wirbelgelenke sind weitere mögliche Auslöser. Für Betroffene ist es entscheidend, die wahre Ursache zu verstehen.
Muskulärer Schmerz versus Nervenschmerz

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Ein grundlegender Unterschied liegt in der betroffenen Struktur. Lokale Schmerzen im unteren Rücken deuten oft auf die Muskulatur hin.
Solche Beschwerden bleiben meist auf einen bestimmten Bereich begrenzt. Sie fühlen sich dumpf, ziehend oder krampfartig an.
Ganz anders verhält es sich bei einer Ischialgie. Hier ist der Ischiasnerv gereizt oder eingeklemmt. Der Schmerz strahlt typischerweise bis ins Bein aus.
Er kann bis zum Knie oder sogar zum Fuß reichen. Begleitend treten oft Missempfindungen wie Kribbeln oder Taubheit auf.
Warum die Unterscheidung so wichtig ist
Nicht nur das Symptom „Schmerz“ zählt. Die zugrundeliegende Struktur bestimmt den Behandlungsweg. Was bei muskulären Problemen hilft, kann nervenbedingte Beschwerden verschlimmern.
Eine genaue Selbstbeobachtung ist daher der erste diagnostische Schritt. Achten Sie auf Charakter, Ausstrahlung und Begleiterscheinungen Ihrer Schmerzen.
Nehmen Sie Ihre Symptome ernst. Lassen Sie sich nicht mit pauschalen „Rückenproblemen“ abspeisen. Unser detaillierter Vergleich gibt Ihnen Sicherheit in der Selbsteinschätzung.
| Merkmal | Muskulärer Schmerz (z.B. Verspannung) | Nervenbedingter Schmerz (z.B. Ischialgie) |
|---|---|---|
| Schmerzcharakter | Dumpf, ziehend, krampfartig, muskelkaterähnlich | Brennend, stechend, elektrisierend, scharf |
| Schmerzlokalisation | Lokal begrenzt auf einen Muskelstrang oder Bereich | Strahlend entlang des Nervenverlaufs (Gesäß, Bein) |
| Auslösende Bewegungen | Dehnung oder Anspannung des betroffenen Muskels | Bestimmte Haltungen (langes Sitzen), Husten, Niesen |
| Begleitsymptome | Verspannung, Verhärtung, Bewegungseinschränkung | Kribbeln, Taubheit, Kraftverlust in Bein oder Fuß |
| Typische Ursache | Überlastung, Fehlhaltung, akutes Trauma | Bandscheibenvorfall, Engstelle im Wirbelkanal, Entzündung |
| Reaktion auf Druck | Druckschmerz genau über dem betroffenen Muskel | Schmerzauslösung durch bestimmte neurologische Tests |
Diese Tabelle zeigt die wesentlichen Kontraste. Sie hilft Ihnen, Ihre eigenen Beschwerden besser einzuordnen.
Der Alltag mit Rückenschmerzen ist belastend genug. Die Unsicherheit über die Ursache verstärkt das Leiden oft zusätzlich.
Wir begleiten Sie mit wissenschaftlich fundiertem Wissen. Im folgenden Abschnitt erklären wir die anatomischen Grundlagen. So verstehen Sie, warum welche Schmerzen wo auftreten.
Grundwissen: Der Ischiasnerv und die Rückenmuskulatur
Ein fundiertes Grundwissen über die beteiligten Körperstrukturen gibt Ihnen Sicherheit in der Selbsteinschätzung. Nur wenn Sie verstehen, was genau schmerzt, können Sie auch gezielt handeln.
Wir erklären Ihnen die Anatomie verständlich. So werden aus abstrakten Begriffen konkrete Bilder in Ihrem Kopf.
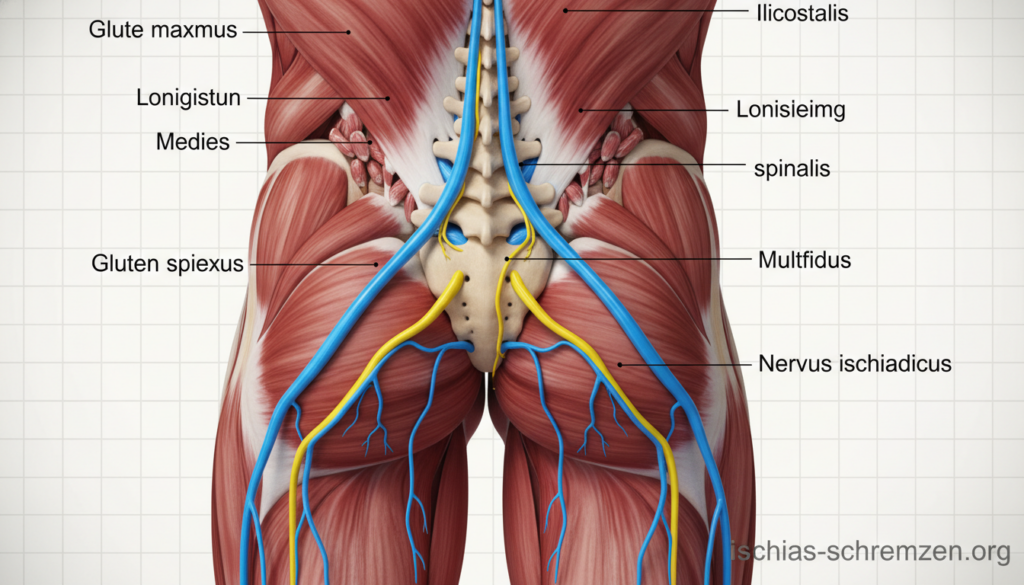
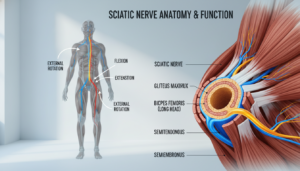
Der Ischiasnerv: Der längste Nerv des Körpers
Der Ischiasnerv (Nervus ischiadicus) ist eine wahre Datenautobahn. Er leitet Signale blitzschnell zwischen Ihrem Rückenmark und dem gesamten Bein.
Seine Reise beginnt im unteren Rücken. Mehrere Nervenwurzeln aus der Lendenwirbelsäule vereinen sich zu diesem starken Strang. Eine einzelne Nervenwurzel kann bereits starke Schmerzen verursachen, wenn sie gereizt wird.
Der Nerv zieht dann durch das Becken und unter dem großen Gesäßmuskel hindurch. Er verläuft an der Rückseite der Oberschenkel entlang. In der Kniekehle teilt er sich in zwei Äste, die bis zum Fuß reichen.
Diese enorme Länge erklärt das typische Beschwerdebild. Eine Reizung an der Wirbelsäule kann Schmerzen im ganzen Bein auslösen. Fachleute sprechen dann von einer Ischialgie.
Die häufigsten Ursachen sind ein Bandscheibenvorfall oder Engstellen im Wirbelkanal. Der Nerv wird dann gequetscht oder gedrückt. Seine Signale geraten in Aufruhr.
Die Muskulatur: Stütz- und Bewegungsapparat
Ganz anders arbeitet Ihre Muskulatur. Sie ist der aktive Motor Ihres Rückens. Ein komplexes Geflecht aus oberflächlichen und tiefen Muskeln hält Ihre Wirbelsäule aufrecht.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Diese Muskeln ermöglichen alle Bewegungen im unteren Rücken. Drehungen, Beugen, Strecken – alles hängt von ihrer Kraft und Koordination ab. Eine gesunde Position im Alltag schützt sie vor Überlastung.
Bei einer Muskelzerrung ist dieser Motor lokal verletzt. Winzige Muskelfasern sind überdehnt oder gerissen. Der Bereich um die Verletzung herum schwillt an und schmerzt bei Bewegung.
Die Nerven sind hier nicht das primäre Problem. Sie melden lediglich den Schaden vom Muskel ans Gehirn. Die Heilung zielt daher auf das Muskelgewebe selbst ab.
| Struktur | Hauptaufgabe | Art der „Störung“ | Konsequenz für Sie |
|---|---|---|---|
| Ischiasnerv | Signalübermittlung (Empfindung & Bewegung) | Komprimierung, Reizung, Entzündung | Ausstrahlender Schmerz, Kribbeln, Taubheit, evtl. Kraftverlust |
| Rücken- & Gesäßmuskulatur | Halten, Bewegen, Stabilisieren der Wirbelsäule | Überdehnung, Mikroriss, Verspannung (zum Beispiel durch Fehlhaltung) | Lokaler, bewegungsabhängiger Schmerz, Steifheit, Druckschmerz |
Dieses Grundverständnis ist essenziell. Es hilft Ihnen, die folgenden Symptome und Behandlungsoptionen besser nachzuvollziehen. Für eine vertiefende Übersicht über verschiedene Ursachen von Rückenproblemen finden Sie weitere Informationen auf unserer Seite zu Rückenschmerzen und ihren Auslösern.
Wir möchten, dass Sie Ihren Körper verstehen. Denn Wissen nimmt der Unsicherheit ihren Schrecken und macht Sie zum aktiven Gestalter Ihrer Genesung.
Ischias oder Muskelzerrung: Der entscheidende Symptom-Check
Ein systematischer Vergleich der Symptome bringt Klarheit in die Diagnosefindung. Wir geben Ihnen eine praktische Checkliste an die Hand.
Mit dieser können Sie Ihre Beschwerden selbst analysieren. Beobachten Sie genau, wie sich Ihre Schmerzen äußern.
Art und Qualität des Schmerzes
Die Schmerzqualität verrät die betroffene Struktur. Neuropathische Schmerzen entstehen direkt am Nerv.
Sie fühlen sich elektrisierend oder brennend an. Manche Betroffene beschreiben sie wie einen Stromschlag.
Nozizeptive Schmerzen kommen aus dem Muskelgewebe. Sie sind dumpf, ziehend oder krampfartig.
Fragen Sie sich: „Fühlt es sich an wie ein Stromkabel im Bein?“ Das deutet auf eine Reizung des Ischiasnervs hin.
Oder: „Ist es ein muskelkaterähnliches Gefühl an einer Stelle?“ Dann liegt wahrscheinlich eine Muskelverletzung vor.
Schmerzausstrahlung und -verlauf
Die Ausstrahlung ist ein starkes Unterscheidungsmerkmal. Nervenbedingte Beschwerden folgen dem Nervenverlauf.
Sie starten im unteren Rücken oder Gesäß. Von dort strahlen sie ins Bein aus.
Der Schmerz kann bis zum Knie, der Wade oder dem Fuß reichen. Er zieht oft wie eine Linie.
Muskuläre Probleme bleiben lokal. Der Bereich um die verletzte Stelle schmerzt bei Bewegung.
Eine Schonhaltung entsteht oft unbewusst. Bei Nervenreizung winkeln viele das Bein leicht an.
Das entlastet den gereizten Strang. Im Alltag fällt dann ein hinkendes Gangbild auf.
Begleitsymptome und Bewegungseinflüsse
Achten Sie auf zusätzliche Signale Ihres Körpers. Taubheit oder Kribbeln in den Füßen sind typisch.
Sie deuten auf eine Beteiligung der Nervenwurzeln hin. Ein Bandscheibenvorfall kann diese verursachen.
Bei Muskelverletzungen spüren Sie eine Verhärtung. Der Bereich ist druckschmerzhaft und fühlt sich verspannt an.
Bestimmte Aktionen verstärken die Schmerzen. Husten oder Niesen können Nervenbeschwerden provozieren.
Das Pressen erhöht den Druck im Becken. Dadurch wird der bereits gereizte Nerv weiter komprimiert.
Bei Muskelproblemen sind es gezielte Bewegungen. Drehungen oder das Heben von Lasten lösen Schmerzen aus.
Langes Sitzen in einer Position belastet beide Strukturen. Wechseln Sie regelmäßig Ihre Haltung.
| Kriterium | Hinweis auf Nervenreizung (Ischialgie) | Hinweis auf Muskelproblem |
|---|---|---|
| Schmerzcharakter | Brennend, stechend, elektrisierend | Dumpf, ziehend, muskelkaterähnlich |
| Ausstrahlung | Entlang des Nervs bis in Fuß/Zehen | Lokal begrenzt auf Rücken/Gesäß |
| Provokation | Husten, Niesen, Pressen | Dehnung, Anspannung, Rotation |
| Begleitsymptome | Kribbeln, Taubheit, „Ameisenlaufen“ | Druckschmerz, Verhärtung, Steifheit |
| Schonhaltung | Angewinkeltes, nach außen gedrehtes Bein | Vermeidung bestimmter Bewegungen |
| Reaktion auf Behandlung | Entlastung des Nervs bringt Linderung | Ruhe und gezielte Übungen helfen |
Diese Übersicht hilft bei der ersten Einschätzung. Notieren Sie Ihre Beobachtungen über einige Zeit.
Ein Muster wird oft deutlich. Suchen Sie bei anhaltenden Beschwerden professionelle Hilfe.
Ein Arzt kann die genaue Ursache bestimmen. Er entscheidet über geeignete Schmerzmittel und Therapien.
Die richtige Diagnose ist der erste Schritt zur Besserung. In den nächsten Wochen besprechen wir konkrete Behandlungswege.
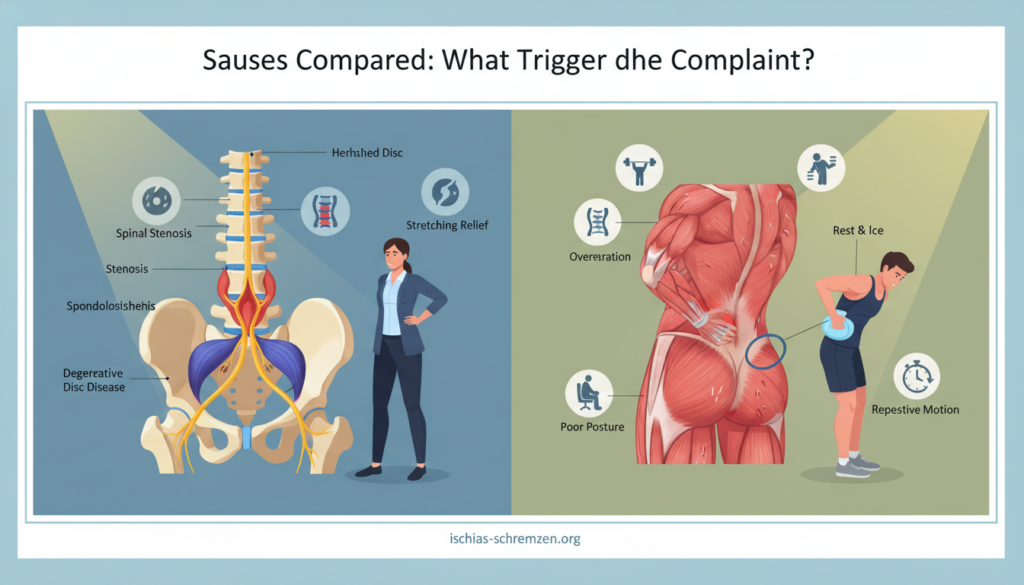
Ursachen im Vergleich: Was löst die Beschwerden aus?
Die Auslöser für Nerven- und Muskelschmerzen unterscheiden sich grundlegend. Dieses Wissen ist entscheidend für Ihren Genesungsweg.
Die richtige Behandlung hängt direkt von der korrekten Ursache ab. Was bei dem einen hilft, kann dem anderen schaden.
Wir stellen Ihnen die häufigsten Auslöser systematisch gegenüber. So verstehen Sie, warum Ihre Schmerzen entstehen.
Häufige Ursachen einer Ischialgie
Bei einer Ischialgie wird der Ischiasnerv gereizt oder komprimiert. Die Ursachen liegen meist tief, oft an der Wirbelsäule.
Der häufigste Auslöser ist ein Bandscheibenvorfall. Dabei drückt vorgefallenes Gewebe direkt auf die Nervenwurzeln.
Besonders die Segmente L4/5 oder S1-S3 sind betroffen. Hier entspringen die Fasern des großen Beinnervs.
Weitere wichtige Ursachen sind:
- Degenerative Veränderungen: Eine Spinalkanalstenose verengt den Raum für die Nerven.
- Wirbelgleiten (Spondylolisthesis): Instabile Wirbelkörper reizen die austretenden Nervenstränge.
- Entzündungen: Eine Nervenwurzelentzündung oder Spondylodiszitis verursacht starke Reizung.
Eine besondere Fallgrube ist das Piriformis-Syndrom. Hier verspannt sich der tiefe Piriformismuskel im Becken.
Er drückt dann sekundär auf den darunter verlaufenden Nerv. Die Schmerzen ähneln einer echten Ischialgie.
Systemische Erkrankungen wie Diabetes können ebenfalls Nervenschäden verursachen. Auch in der Schwangerschaft kann Druck im Becken Probleme auslösen.
Häufige Ursachen einer Muskelzerrung
Hier ist das Muskelgewebe selbst verletzt. Die Auslöser sind oft akut und biomechanisch.
Winzige Muskelfasern reißen oder werden überdehnt. Das passiert bei plötzlicher, ruckartiger Belastung.
Typische Situationen sind:
- Heben einer schweren Last mit krummem Rücken
- Eine unerwartete Bewegung beim Sport ohne Aufwärmen
- Ein Sturz oder plötzliches Abbremsen
Chronische Überlastung spielt ebenfalls eine Rolle. Monotone Haltungen im Alltag schwächen die Muskulatur.
Langes Sitzen am Schreibtisch ist ein klassisches Beispiel. Die Rückenstrecker ermüden und verlieren an Stabilität.
Muskuläre Dysbalancen erhöhen das Verletzungsrisiko. Ein schwacher Bauch kann zu einer Überlastung des unteren Rückens führen.
So entstehen Rückenschmerzen, die rein muskulär bedingt sind. Die Heilung dauert meist einige Wochen.
| Ursachen-Typ | Ischialgie (Nervenreizung) | Muskuläre Verletzung |
|---|---|---|
| Primärer Ort | Tiefe Strukturen (Wirbelsäule, Nervenwurzel) | Oberflächliches Muskelgewebe |
| Häufigster Auslöser | Bandscheibenvorfall, Spinalstenose | Plötzliche Überdehnung, Trauma |
| Mechanismus | Komprimierung oder Entzündung des Nervs | Mikrorisse in der Muskelfaser |
| Risikofaktoren | Alter, Vorschäden der Wirbelsäule, Beruf | Mangelndes Aufwärmen, schwache Muskulatur |
| Bezug zum Alltag | Verschlechterung durch Husten, Pressen | Schmerz bei bestimmten Bewegungen |
Die Ursache bestimmt die Behandlung. Das ist unser wichtigster Leitsatz. Nur mit dieser Klarheit können Sie gezielt gegen Ihre Beschwerden vorgehen.
Langes Sitzen und Stress wirken als Katalysator. Sie können sowohl Verspannungen als auch Fehlhaltungen fördern.
Beide begünstigen dann Nervenreizungen oder muskuläre Überlastung. Ein aktiver Lebensstil ist die beste Prävention.
Für die ersten Schritte der Linderung finden Sie in unserem Guide zu Ischiasschmerzen mit gezielten Übungen lindern praktische Hilfe.
Diagnose: Wie findet der Arzt heraus, was Sie haben?
Der Weg zur richtigen Diagnose beginnt mit einem vertrauensvollen Gespräch zwischen Ihnen und Ihrem Arzt. Dieses Gespräch ist der erste und wichtigste Baustein.
Wir möchten Ihnen den diagnostischen Prozess transparent machen. So verlieren Sie mögliche Ängste vor dem Arztbesuch.
Die systematische Untersuchung folgt einer klaren Regel. Sie kombiniert Ihre Schilderung mit medizinischen Tests. Gemeinsam ergibt sich ein klares Bild Ihrer Beschwerden.
Klinische Untersuchung ist der erste Schritt
Die klinische Untersuchung ist das Handwerkszeug jedes erfahrenen Mediziners. Sie besteht aus mehreren Teilen, die ineinandergreifen.
Zuerst steht die Anamnese. Ihr Arzt fragt nach Art, Beginn und Verlauf Ihrer Schmerzen. Jedes Detail hilft bei der Einordnung.
Wo genau spüren Sie den Schmerz? Strahlt er ins Bein aus? Verschlimmert sich das Gefühl bei bestimmten Bewegungen?
Dann folgt die Inspektion. Der Mediziner betrachtet Ihre Haltung und mögliche Schonhaltungen. Eine schiefe Position kann viel verraten.
Bei der Palpation werden verspannte Muskeln und schmerzhafte Punkte abgetastet. So findet man lokale Verhärtungen im unteren Rücken.
Der neurologische Teil prüft die Funktion Ihrer Nerven. Dazu gehören Reflexe an Knie und Fuß.
Die Muskelkraft in Zehen und Fußhebern wird getestet. Auch die Sensibilität in Bein und Fuß wird überprüft.
Abgeschwächte Reflexe können auf eine Reizung der Nervenwurzel hinweisen. Das ist ein wichtiger Hinweis.
Provokationstests bringen zusätzliche Klarheit. Der Lasègue-Test prüft eine Ischialgie.
Dabei hebt der Arzt Ihr gestrecktes Bein an. Schmerzen bei 30-70 Grad deuten auf eine Reizung des Ischiasnervs hin.
Der Faber-Test grenzt Probleme des Iliosakralgelenks ab. So wird die genaue Ursache Ihrer Beschwerden ermittelt.
Wann sind bildgebende Verfahren nötig?
Bildgebende Verfahren wie MRT oder CT sind nicht immer erforderlich. Sie kommen nach bestimmten Kriterien zum Einsatz.
In der Regel wird zunächst die klinische Untersuchung durchgeführt. Oft reicht sie für eine Diagnose und Therapieplanung aus.
Ein MRT ist sinnvoll bei konkretem Verdacht auf eine spezifische Ursache. Ein Bandscheibenvorfall ist ein typisches Beispiel.
Weitere Gründe sind anhaltende Beschwerden trotz Therapie. Auch das Auftreten von Warnsignalen rechtfertigt eine Bildgebung.
Ausstrahlende Schmerzen mit neurologischen Ausfällen sind ein klarer Hinweis. Dann sollte die Wirbelsäule genauer betrachtet werden.
Eine wichtige Faustregel: Nach etwa sechs Wochen ohne Besserung ist eine weiterführende Diagnose angezeigt.
Wir warnen vor unnötiger Frühdiagnostik. Ein MRT-Befund wie „Bandscheibenvorwölbung“ ist bei vielen Menschen ohne Beschwerden vorhanden.
Solche Befunde müssen nicht die Schmerzursache sein. Sie können Betroffene verunsichern.
Die Kunst liegt in der Interpretation. Der Arzt bringt die Bilder mit Ihren Symptomen in Einklang.
Was sehen die Aufnahmen? Und was spüren Sie genau? Diese Übereinstimmung führt zur richtigen Behandlung.
Geben Sie bei der Untersuchung alle Informationen preis. Je genauer Ihre Schilderung, desto sicherer die Diagnose.
Wir ermutigen Sie, sich auf den Prozess einzulassen. Ihr aktiver Beitrag ist wertvoll für Ihre Genesung.
Erste Hilfe und Selbsthilfe: Was Sie sofort tun können
Mit praktischen Sofortmaßnahmen gewinnen Sie Kontrolle über akute Beschwerden zurück. Wir zeigen Ihnen wirksame Techniken für die ersten Stunden.
Diese Anleitungen geben Ihnen Sicherheit im Akutfall. Sie können sie sofort zu Hause umsetzen.
Akutschmerz-Management und Lagerung
Bei starken Schmerzen hilft die Stufenlagerung sofort. Sie entlastet Ihre Wirbelsäule und beruhigt gereizte Strukturen.
So bauen Sie sie richtig auf:
- Legen Sie sich flach auf den Rücken.
- Stapeln Sie mehrere Kissen oder nutzen Sie einen stabilen Hocker.
- Legen Sie Ihre Unterschenkel darauf ab.
- Winkel von Hüfte und Knie sollten etwa 90 Grad betragen.
Bleiben Sie für 15-20 Minuten in dieser Position. Atmen Sie dabei ruhig und tief. Die Entlastung spüren Sie direkt.
Vergessen Sie den Mythos der absoluten Bettruhe. Studien belegen klar: Moderate Bewegung fördert die Heilung besser als langes Liegen.
Zu viel Schonung schwächt Ihre Muskulatur. Das verlängert den Heilungsprozess unnötig.
Wärme oder Kälte?
Die richtige Wahl zwischen Wärme und Kälte lindert Schmerzen effektiv. Die Entscheidung hängt von der Ursache Ihrer Beschwerden ab.
Bei akuten Muskelverletzungen mit möglicher Schwellung wirkt Kälte besser. Wickeln Sie Eis oder ein Kühlpack in ein dünnes Tuch.
Legen Sie es für 15-20 Minuten auf die betroffene Stelle. Wiederholen Sie dies in den ersten 48 Stunden alle 2-3 Stunden.
Kälte reduziert die Durchblutung. Das mindert Schwellungen und Schmerzen.
Bei Verspannungen und nervenbedingten Problemen hilft Wärme meist besser. Ein Kirschkernkissen oder warmes Bad entspannt die Muskeln.
Wärme fördert die Durchblutung. Verkrampfte Bereiche lockern sich. Der Ischiasnerv wird entlastet.
Testen Sie vorsichtig, was Ihnen guttut. Hören Sie auf die Signale Ihres Körpers.
Sanfte Bewegung und Dehnung
Bewegung ist Medizin. Beginnen Sie mit kurzen, langsamen Spaziergängen. Schon 5-10 Minuten mehrmals täglich helfen.
Vermeiden Sie ruckartige Drehungen. Pendeln Sie stattdessen sanft Ihr Becken im Stand. Das mobilisiert Ihre Lendenwirbelsäule.
Einfache Übungen dehnen verspannte Bereiche. Sie entlasten den Nervenstrang.
Dehnung im Sitzen:
- Setzen Sie sich auf einen stabilen Stuhl.
- Stellen Sie den Fuß des betroffenen Beins auf den gegenüberliegenden Oberschenkel.
- Beugen Sie Ihren Oberkörper langsam nach vorne.
- Spüren Sie eine leichte Dehnung im Gesäß.
- Halten Sie die Position für 20-30 Sekunden.
Wiederholen Sie diese Übung 2-3 mal pro Seite. Atmen Sie gleichmäßig weiter. Für eine vertiefende Übersicht mit weiteren sicheren Übungen finden Sie praktische Anleitungen auf der Seite der AOK zu bewährten Hausmitteln und Übungen bei.
Kurzfristig können Schmerzmittel wie Ibuprofen helfen. Sie durchbrechen den Teufelskreis aus Schmerz und Verspannung.
Nehmen Sie sie nur nach Packungsbeilage oder Arztrat ein. Sie sind eine Brücke zur aktiven Behandlung.
Diese Maßnahmen geben Ihnen erste Linderung. Bei anhaltenden Beschwerden suchen Sie bitte professionelle Hilfe. Ihr Arzt stellt die genaue Diagnose.
Behandlung bei Ischias: Den Nerv beruhigen
Die Beruhigung eines gereizten Ischiasnervs erfordert einen maßgeschneiderten Ansatz. Moderne Therapien folgen einem klaren Stufenkonzept.
Dieser Weg beginnt immer mit konservativen Methoden. Erst wenn diese nicht ausreichen, kommen weitere Optionen in Betracht.
Wir begleiten Sie durch die verschiedenen Stufen. So finden Sie die passende Behandlung für Ihre Beschwerden.
Konservative Therapie als erster Weg
Die erste Stufe zielt auf Entzündungshemmung und Schmerzlinderung. Hier spielen spezielle Schmerzmittel eine Schlüsselrolle.
Nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen wirken doppelt. Sie dämpfen den Schmerz und bekämpfen die Entzündung direkt am Nerv.
Diese Medikamente können bei etwa 10% der Betroffenen spürbare Linderung bringen. Sie sind eine Brücke zur aktiven Therapie.
Parallel startet die Physiotherapie. Sie ist weit mehr als passive Behandlung.
Gezielte Übungen kräftigen Ihre Rumpfmuskulatur. Eine stabile Wirbelsäule entlastet die gereizten Nervenwurzeln.
Manuelle Therapie lockert verspannte Muskeln. So wird der Druck auf den Ischiasnerv verringert.
Weitere nicht-operative Optionen
Wenn die Basis-Therapie nicht ausreicht, stehen weitere Verfahren bereit. Kortisoninfiltrationen sind eine mögliche Option.
Bei dieser epiduralen Injektion wird Medikament direkt an die Nervenwurzel gebracht. Das kann Schmerzen für einige Wochen reduzieren.
Die Wirksamkeit liegt bei etwa 10% der Fälle. Es ist kein Wundermittel, aber ein Werkzeug im Therapiekoffer.
Mögliche Nebenwirkungen sind Kribbeln oder Übelkeit. Ihr Arzt bespricht mit Ihnen Nutzen und Risiken.
Diese Maßnahme kauft Zeit für die natürliche Heilung. Der Körper kann den gereizten Bereich beruhigen.
Wann eine Operation infrage kommt
Ein chirurgischer Eingriff ist die letzte Stufe. Er kommt vor allem bei einem Bandscheibenvorfall in Betracht.
Vier klare Kriterien helfen bei der Entscheidung. Diese sind evidenzbasiert und geben Sicherheit.
Erstens: Die Beschwerden schränken Ihren Alltag stark ein. Zweitens: Sie bessern sich innerhalb von 12 Wochen nicht.
Drittens: Die konservative Therapie zeigt keinen Erfolg. Viertens: Ein im MRT sichtbarer Bandscheibenvorfall erklärt Ihre Symptome.
Ein absoluter Notfall ist das Kauda-Syndrom. Hier sind sofortige Lähmungen oder Blasenstörungen möglich.
Diese seltene Komplikation erfordert eine sofortige Operation. Glücklicherweise tritt sie nur in Ausnahmefällen auf.
Die gute Nachricht: Über 75% aller Bandscheibenvorfälle heilen ohne Chirurgie aus. Geduld und systematische Therapie führen meist zum Ziel.
| Therapie-Stufe | Hauptziel | Typische Maßnahmen | Wirksamkeit & Zeitrahmen |
|---|---|---|---|
| Konservative Basis | Akute Entzündung hemmen, Schmerz lindern | NSAR-Schmerzmittel, Physiotherapie, manuelle Therapie | Erste Linderung innerhalb von Tagen, Basis für weitere 6-8 Wochen |
| Interventionell | Gezielte Wirkung am Entzündungsherd | Epidurale Kortisoninjektion, gezielte Infiltrationen | Bei ~10% wirksam für mehrere Wochen, Nebenwirkungen möglich |
| Operativ | Mechanische Entlastung des Nervs | Mikrochirurgische Bandscheiben-OP, Dekompression | Bei klarer Indikation hohe Erfolgsrate, Notfall-OP bei Kauda-Syndrom |
Dieser strukturierte Ansatz gibt Ihnen Orientierung. Jede Stufe baut auf der vorherigen auf.
Die meisten Erkrankungen des Ischiasnervs lassen sich konservativ behandeln. Eine Operation bleibt die Ausnahme.
Vertrauen Sie auf den natürlichen Heilungsprozess. Unterstützen Sie ihn mit der richtigen Behandlung.
Ihr Arzt entwickelt mit Ihnen einen individuellen Plan. Gemeinsam finden Sie den besten Weg aus den Schmerzen.
Behandlung bei Muskelzerrung: Den Muskel heilen
Die gezielte Heilung einer Muskelverletzung folgt einem klaren biologischen Prozess. Anders als bei nervenbedingten Problemen geht es hier primär um die Regeneration von geschädigtem Gewebe.
Ihr Körper besitzt erstaunliche Selbstheilungskräfte. Wir zeigen Ihnen, wie Sie diese optimal unterstützen können. So finden Sie zurück zu einem schmerzfreien Alltag.
Schonung und gezielte Kräftigung
Die ersten Stunden nach einer Verletzung sind entscheidend. Hier kommt die bewährte PECH-Regel zum Einsatz. Sie strukturiert Ihre Sofortmaßnahmen sinnvoll.
P steht für Pause. Beenden Sie sofort die belastende Tätigkeit. Vermeiden Sie weitere Dehnung oder Anspannung des betroffenen Bereichs.
E bedeutet Eis. Kühlen Sie die Stelle für 15-20 Minuten. Wiederholen Sie dies in den ersten 48 Stunden alle 2-3 Stunden.
C meint Compression. Ein leichter Druckverband kann Schwellungen begrenzen. Achten Sie darauf, dass die Blutzirkulation nicht abgeschnitten wird.
H steht für Hochlagern. Lagern Sie Ihren Rücken in einer entspannten Position. Die Rückenlage mit angewinkelten Knien entlastet optimal.
Die Heilung verläuft in drei natürlichen Phasen. Jede Phase erfordert eine angepasste Herangehensweise von Ihnen.
In der akuten Entzündungsphase (ca. 48 Stunden) dominiert die Schwellung. Hier hilft die PECH-Regel am besten. Ziel ist die Eindämmung der Entzündungsreaktion.
Die Reparaturphase beginnt danach. Der Körper baut neue Muskelfasern auf. Sanfte, schmerzfreie Bewegung fördert jetzt die Durchblutung.
In der Remodellierungsphase wird das neue Gewebe belastbarer. Gezielte Kräftigung ist jetzt essenziell. So verhindern Sie erneute Verletzungen.
„Der Übergang von Schonung zu Aktivität muss behutsam erfolgen. Hören Sie auf die Signale Ihres Körpers – leichter Dehnungsschmerz ist okay, stechender Schmerz ist ein Stoppsignal.“
Finden Sie das richtige Maß ohne Überlastung. Beginnen Sie mit kurzen Spaziergängen. Steigern Sie die Dauer langsam, solange keine Schmerzen auftreten.
Gezielte Übungen stärken Ihre tiefe Rumpfmuskulatur. Sie geben Ihrem Rücken langfristige Stabilität. Ein starkes Muskelkorsett schützt vor Rückfällen.
Beispiel für eine sichere Kräftigungsübung:
- Legen Sie sich auf den Rücken. Stellen Sie die Füße hüftbreit auf.
- Spannen Sie Bauch und Gesäß an. Heben Sie Ihr Becken langsam an.
- Halten Sie die Position für 5 Sekunden. Senken Sie das Becken kontrolliert ab.
- Wiederholen Sie dies 10-15 mal in 2-3 Sätzen.
Diese Übung kräftigt Ihre Gesäß- und Rückenstrecker. Sie verbessert die Stabilität Ihrer Lendenwirbelsäule. Für ein umfassendes Übungen-Programm finden Sie weitere Anleitungen in unserem Guide zu zielgerichteten Übungen für die Rückenmuskulatur.
Manuelle Therapie und Massage
Manuelle Techniken unterstützen die Muskelregeneration effektiv. Ein erfahrener Therapeut kann Verklebungen im Gewebe lösen. Dies beschleunigt den Heilungsprozess spürbar.
Die Triggerpunktmassage zielt auf spezifische Schmerzpunkte. Diese können nach einer Zerrung entstehen. Die Behandlung löst die lokal verspannten Muskeln.
Wärmeanwendungen sind jetzt besonders wertvoll. Ein warmes Bad oder Kirschkernkissen fördert die Durchblutung. Die entspannte Muskulatur kann besser heilen.
Eine wichtige Differentialdiagnose: Das Piriformis-Syndrom. Hier verspannt sich ein tiefer Gesäßmuskel.
Dieser kann sekundär den Ischiasnerv reizen. Die Beschwerden ähneln dann einer Nervenreizung. Gezielte Dehnung des Piriformis bringt hier Linderung.
Die Prognose bei Muskelverletzungen ist grundsätzlich positiv. Bei richtiger Behandlung heilen Zerrungen innerhalb weniger Wochen vollständig aus.
Ihr Körper repariert das geschädigte Gewebe zuverlässig. Unterstützen Sie ihn mit Geduld und den richtigen Maßnahmen. So kehren Sie gestärkt in Ihren Alltag zurück.
| Behandlungsaspekt | Akutphase (0-48 Std.) | Regenerationsphase (3-14 Tage) | Konsolidierungsphase (ab 2 Wochen) |
|---|---|---|---|
| Primäres Ziel | Entzündung & Schwellung begrenzen | Durchblutung fördern, Verklebungen verhindern | Muskelkraft und Belastbarkeit wiederherstellen |
| Wichtigste Maßnahmen | PECH-Regel: Pause, Eis, Compression, Hochlagern | Sanfte Bewegung, Wärme, leichte Dehnung | Gezielte Kräftigungs-übungen, manuelle Therapie |
| Schmerzmanagement | Kühlung, kurzfristige Schmerzmittel nach Arztrat | Wärme, Bewegung als natürliches Schmerzmittel | Weitere Medikamente meist nicht nötig |
| Aktivitätslevel | Relative Ruhe, Vermeidung belastender Bewegungen | Langsame Steigerung alltäglicher Aktivitäten | Gezieltes Training, Rückkehr zu Sport nach Absprache |
| Professionelle Hilfe | Arztbesuch bei starken Schmerzen oder Unsicherheit | Physiotherapie zur Anleitung sanfter Übungen | Physiotherapie für Kräftigung und Prävention |
Diese strukturierte Herangehensweise gibt Ihnen Sicherheit. Sie wissen nun, was in jeder Phase zu tun ist. Vertrauen Sie auf die Selbstheilungskräfte Ihres Körpers.
Bei anhaltenden Beschwerden suchen Sie bitte einen Arzt auf. Er kann andere Ursachen ausschließen. Gemeinsam finden Sie den besten Weg zur vollständigen Genesung.
Warnsignale (Red Flags): Wann Sie sofort zum Arzt müssen
Das Wissen um kritische Symptome gibt Ihnen nicht nur Sicherheit, sondern kann in seltenen Fällen lebenswichtig sein. Die meisten Beschwerden im unteren Rücken sind gutartig und behandelbar.
Doch Ihr Körper sendet manchmal klare Alarmzeichen. Diese erfordern sofortiges Handeln ohne Zeit für Abwarten. Wir erklären Ihnen diese absoluten Warnsignale.
Plötzliche Lähmungserscheinungen in einem Bein sind ein absolutes Alarmsignal. Die Fußheberschwäche oder ein „Schlappfuß“ zeigen eine akute Nervenschädigung an.
Das Bein fühlt sich schwer an oder sackt beim Gehen weg. Solche Symptome deuten auf eine massive Kompression des Ischiasnervs hin.
Taubheitsgefühle im Gesäß oder an den Innenseiten der Oberschenkel sind besonders kritisch. Die sogenannte „Reithosenanästhesie“ betrifft die Genitalregion.
Sie entsteht durch Druck auf die untersten Nervenwurzeln. Diese versorgen Blase, Mastdarm und sensible Hautareale.
Neu aufgetretene Blasenentleerungsstörungen erfordern sofortige ärztliche Hilfe. Die Unfähigkeit zu urinieren trotz Harndrang ist ein Notfall.
Ebenso alarmierend ist eine plötzliche Harn- oder Stuhlinkontinenz. Diese Beschwerden zeigen eine schwere Nervenkompression an.
Zusammen bilden diese Symptome das Kauda-equina-Syndrom. Hierbei werden die untersten Rückenmarksnerven eingeklemmt.
Es handelt sich nicht mehr um „einfache“ Schmerzen. Eine sofortige Operation zur Entlastung der Nerven ist zwingend notwendig.
Weitere Warnsignale deuten auf schwerwiegende Grunderkrankungen hin. Ungewollter Gewichtsverlust ohne Diät ist immer abklärungsbedürftig.
Nächtliche Schmerzen, die Sie aus dem Schlaf reißen, können auf Entzündungen oder Tumore hindeuten. Fieber und Schüttelfrost begleiten oft infektiöse Prozesse.
Beschwerden nach einem schweren Trauma wie Sturz oder Unfall erfordern immer eine Diagnose. Mögliche Frakturen der Wirbelsäule müssen ausgeschlossen werden.
Bei Auftreten dieser Warnsignale suchen Sie bitte nicht Ihren Hausarzt auf. Fahren Sie sofort in die Notaufnahme eines Krankenhauses.
Jede Verzögerung kann irreversible Schäden verursachen. Die Ursache muss umgehend diagnostiziert und behandelt werden.
Die entscheidende Botschaft: Diese Komplikationen sind sehr selten. Etwa 99% aller Beschwerden im unteren Rücken haben keinen solchen Notfallcharakter.
Das klare Wissen um die Warnsignale gibt Ihnen Sicherheit. Sie können in den allermeisten Fällen gelassen mit Ihren Schmerzen umgehen.
Gehen Sie lieber einmal zu oft zum Arzt, als ein ernstes Signal zu übersehen. Diese Information dient Ihrem Schutz und Ihrer Gesundheit.
| Warnsignal | Was es bedeutet | Notwendige Aktion |
|---|---|---|
| Plötzliche Lähmung im Bein | Akute Schädigung des Ischiasnervs oder motorischer Nervenwurzeln, möglicherweise durch großen Bandscheibenvorfall | Sofortige Vorstellung in der Notaufnahme zur neurologischen Untersuchung und Bildgebung |
| „Reithosenanästhesie“ | Taubheit im Gesäß, Innenschenkeln, Genitalbereich; Hinweis auf Kauda-equina-Syndrom mit Kompression der untersten Sakralnerven | Absoluter neurochirurgischer Notfall – sofortige Krankenhauseinweisung und Entlastungs-Operation |
| Blasen-/Mastdarmstörungen | Unfähigkeit zu urinieren trotz Harndrang oder neu aufgetretene Inkontinenz; schwere Beeinträchtigung der autonomen Nervenversorgung | Unverzügliche Notaufnahme – jede Stunde Verzögerung verschlechtert die Prognose für die Erholung |
| Nächtliche Schmerzen + Fieber | Mögliche infektiöse Ursache wie Spondylodiszitis (Wirbelkörperentzündung) oder systemische Erkrankung | Rasche Diagnose durch Hausarzt mit Überweisung zur stationären Abklärung und Behandlung |
| Schmerzen nach schwerem Trauma | Mögliche Fraktur der Wirbelsäule, Instabilität, innere Verletzungen | Notaufnahme zur radiologischen Diagnose (Röntgen, CT) und stabilisierender Behandlung |
| Ungewollter Gewichtsverlust | Möglicher Hinweis auf Tumorerkrankung oder schwere systemische Erkrankung als Ursache der Beschwerden | Umgehende hausärztliche Abklärung mit weiterführender Diagnostik |
Nehmen Sie Ihre Gesundheit ernst. Ihr Körper kommuniziert mit Ihnen durch Symptome.
Lernen Sie, die wirklich dringenden Signale zu erkennen. So handeln Sie sicher und verantwortungsbewusst für Ihr Wohlbefinden.
Die allermeisten Beschwerden lassen sich mit Geduld und richtiger Therapie bewältigen. Bei den beschriebenen Warnzeichen jedoch gilt: Sofort handeln.
Fazit: Der richtige Umgang mit Rücken- und Beinschmerzen
Mit dem gewonnenen Wissen können Sie nun aktiv und sicher mit Ihren Beschwerden umgehen. Der Schlüssel lag in der korrekten Unterscheidung zwischen Nerven- und Muskelschmerz.
Die allermeisten akuten Rückenschmerzen bessern sich mit der Zeit und richtiger Behandlung. Studien zeigen: Moderates Aktivbleiben fördert die Heilung besser als langes Schonen.
Integrieren Sie die empfohlenen Übungen in Ihren Alltag. Bewegung ist Ihr wichtigstes Heilmittel und der beste Schutz vor erneuten Problemen.
Ein starker Rücken durch regelmäßige Kräftigung ist die beste Prävention. Sie sind mit Ihren Schmerzen nicht allein – handeln Sie kompetent und holen Sie sich bei Bedarf Hilfe.
Wir wünschen Ihnen gute Besserung und einen starken, schmerzfreien Rücken. Dieser Artikel ergänzt die ärztliche Beratung.
FAQ
Kann ich selbst unterscheiden, ob ich Ischiasschmerzen oder eine Muskelzerrung habe?
Ja, erste Hinweise liefert die Art des Schmerzes. Ein typischer Nervenschmerz bei einer Ischialgie strahlt oft scharf, brennend oder elektrisierend ins Gesäß und Bein aus, manchmal bis in den Fuß. Eine Muskelzerrung verursacht meist einen dumpfen, ziehenden Schmerz direkt im Rücken oder Gesäß, der sich bei Dehnung verstärkt. Beobachte, ob der Schmerz beim Husten oder Niesen zunimmt – das spricht für eine Nervenreizung. Bei Unsicherheit ist eine ärztliche Diagnose immer der sicherste Weg.
Welche Übungen helfen sofort bei akuten Ischiasschmerzen?
Bei akuten Beschwerden können sanfte Dehnungen Linderung bringen. Eine bewährte Übung ist die Position der „sitzenden Taube“. Setze dich auf den Boden, strecke ein Bein aus und lege den Fuß des anderen Beins über das Knie. Beuge dich dann vorsichtig mit geradem Rücken nach vorne, bis du eine Dehnung im Gesäß spürst. Halte diese Position für 20-30 Sekunden. Wichtig: Führe alle Bewegungen langsam und ohne ruckartige Bewegungen aus. Höre auf deinen Körper und breche ab, wenn der Schmerz zunimmt.
Wann sollte ich bei Rückenschmerzen unbedingt einen Arzt aufsuchen?
Suche sofort ärztliche Hilfe, wenn Warnsignale (sogenannte „Red Flags“) auftreten. Dazu gehören plötzliche Lähmungserscheinungen im Bein, Taubheitsgefühle im Genital- oder Analbereich, Kontrollverlust über Blase oder Darm oder ein Sturz ohne ersichtliche Ursache. Auch sehr starke, unvermittelte Schmerzen, Fieber oder ein vorangegangener Unfall sind klare Indikatoren für einen sofortigen Arztbesuch. Diese Symptome können auf ernste Ursachen wie einen massiven Bandscheibenvorfall hinweisen.
Ist Wärme oder Kälte besser für meine Beschwerden?
Die Wahl hängt von der Ursache ab. Bei einer akuten Muskelzerrung in den ersten 48 Stunden kann Kälte (z.B. ein Coolpack in ein Handtuch gewickelt) die Entzündung und Schwellung lindern. Bei chronischen Muskelverspannungen oder einem gereizten Ischiasnerv ohne akute Entzündung ist meist Wärme wohltuender. Ein Kirschkernkissen oder eine warme Dusche entspannt die verkrampfte Muskulatur und kann so den Druck auf die Nervenwurzeln verringern. Probiere aus, was dir guttut.
Wie lange dauert es typischerweise, bis die Schmerzen wieder abklingen?
Die Heilungsdauer variiert stark. Eine leichte Muskelzerrung kann bei richtiger Schonung innerhalb weniger Tage bis zwei Wochen ausheilen. Bei einer Ischialgie durch eine Nervenreizung dauert der Prozess oft länger – viele Beschwerden bessern sich innerhalb von vier bis sechs Wochen deutlich. Entscheidend ist eine frühzeitige und richtige Behandlung. Bleib geduldig und setze auf konservative Therapien wie Physiotherapie. Vermeide eine Schonhaltung, um Folgeprobleme zu verhindern.