Plötzlich schießt ein stechender Schmerz vom Rücken ins Bein. Viele denken dann sofort: „Das ist der Ischias!“ oder „Ich habe einen eingeklemmten Nerv.“ Diese Begriffe werden oft synonym verwendet, doch medizinisch gesehen beschreiben sie nicht immer dasselbe. Diese Unterscheidung ist kein akademisches Detail, sondern entscheidend für den richtigen Weg zur Linderung.
Wir nehmen deine Unsicherheit ernst. Ein klar definierter Ausgangspunkt schafft Vertrauen und Handlungssicherheit. In diesem Guide führen wir dich mit fundierten Erklärungen durch das Thema, damit du deine Beschwerden besser verstehst.
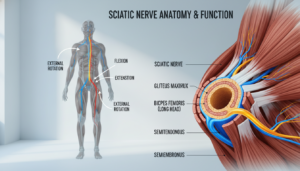
Der Ischiasnerv ist der längste und dickste Nerv unseres Körpers. Seine Größe macht ihn besonders anfällig für Reizungen. Die spezifische Reizung dieses Nervs nennt man Ischialgie. Der Begriff „eingeklemmter Nerv“ ist dagegen ein Oberbegriff, der verschiedene Probleme an unterschiedlichen Stellen beschreiben kann.
Warum ist das wichtig? Weil die Ursache deiner quälenden Schmerzen den besten Behandlungsweg bestimmt. Mit dem richtigen Wissen kannst du aktiv werden. Wir zeigen dir, worauf es ankommt: von der Ursachenklärung über erste Soforthilfe bis zu wirksamen, langfristigen Übungen.
Das Wichtigste in Kürze
- „Ischias“ und „eingeklemmter Nerv“ werden oft verwechselt, sind aber nicht immer identisch.
- Ischialgie bezeichnet die spezifische Reizung des Ischiasnervs.
- Ein „eingeklemmter Nerv“ kann ein allgemeinerer Begriff für verschiedene Nervenprobleme sein.
- Die korrekte Einordnung deiner Beschwerden ist der erste Schritt zur richtigen Behandlung.
- Der Ischiasnerv ist durch seine Anatomie besonders anfällig für Schmerzen.
- Praktisches Wissen gibt dir die Kontrolle zurück, um deine Schmerzen zu lindern.
Ischias oder Nerv eingeklemmt: Die grundlegende Klärung
Ein fundiertes Wissen über die beteiligten Strukturen gibt dir Sicherheit im Umgang mit deinen Schmerzen. Wir führen dich durch die anatomischen Grundlagen und klären die Fachbegriffe. So kannst du deine Beschwerden besser einordnen.
Was ist der Ischiasnerv?
Der Ischiasnerv, medizinisch Nervus ischiadicus, ist der längste und dickste Nerv deines Körpers. Er ist etwa fingerdick und hat eine zentrale Funktion.
Sein Weg beginnt im unteren Bereich der Wirbelsäule. Genauer gesagt entspringt er im Bereich Lendenwirbelsäule und dem Kreuzbein. Von dort verläuft er durch das Gesäß und an der Rückseite des Oberschenkels entlang.
In der Kniekehle teilt er sich in zwei Äste auf. Diese versorgen schließlich den Unterschenkel und den Fuß. Der Ischiasnerv leitet sowohl Befehle für die Bewegung als auch Gefühlsinformationen.
Ischialgie: Wenn der Ischiasnerv gereizt ist
Der Fachbegriff für Beschwerden, die direkt von diesem speziellen Ischiasnervs ausgehen, heißt Ischialgie. Diese entsteht durch Druck oder Reizung.
Die Ursache liegt oft an den Nervenwurzeln in der Lendenwirbelsäule. Ein Bandscheibenvorfall kann hier Druck auf den Ischiasnerv ausüben. Die Folge sind typische, ausstrahlende Schmerzen.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Eine Ischialgie ist somit eine sehr konkrete Diagnose. Sie beschreibt das Problem an einer bestimmten Stelle deines Körpers.
„Eingeklemmter Nerv“: Ein Oberbegriff für verschiedene Probleme
Im Alltag wird oft von einem „eingeklemmten Nerv“ gesprochen. Dies ist jedoch ein allgemeinerer Ausdruck. Er kann viele verschiedene Zustände beschreiben.
Nicht jeder „eingeklemmte Nerv“ ist automatisch eine Ischialgie. Das Problem kann auch an anderen Stellen der Wirbelsäule auftreten. Zum Beispiel im Nackenbereich.
Auch andere Nerven in Arm oder Bein können betroffen sein. Der Begriff fasst also verschiedene Schmerzen durch Nervenreizung zusammen. Für die richtige Behandlung ist die präzise Lokalisierung entscheidend.
Wir geben dir das Wissen an die Hand, um mit deinem Arzt auf Augenhöhe zu sprechen. Du kannst deine Symptome nun präziser beschreiben.
Typische Symptome: So äußern sich die Beschwerden
Ein genaues Verständnis deiner Symptome eröffnet den Weg zur richtigen Behandlung. Die Art deiner Beschwerden verrät viel über ihre Ursache. Wir helfen dir, die Signale deines Körpers richtig zu deuten.
Ischiasschmerzen sind spezifisch. Sie unterscheiden sich deutlich von gewöhnlichen Rückenschmerzen. Diese Unterscheidung ist für deine weitere Vorgehensweise entscheidend.
Leitsymptom: Ausstrahlende Schmerzen vom Rücken ins Bein
Das Hauptmerkmal sind Schmerzen, die vom unteren Rücken ausgehen. Sie strahlen typischerweise in ein Bein aus. Oft beschreiben Betroffene das Gefühl als stechend oder brennend.
Manche empfinden es wie einen elektrischen Schlag. Diese neuropathischen Schmerzen folgen dem Verlauf des betroffenen Nervs. Sie können bis in den Fuß oder sogar die Zehen ziehen.
Ein besonderes Merkmal ist die Verstärkung bei bestimmten Bewegungen. Husten, Niesen oder Pressen erhöhen oft den Druck. Dadurch werden die Beschwerden kurzfristig intensiver.
| Lokale Rückenschmerzen (Lumbago) | Ausstrahlende Nervenschmerzen (Radikulopathie) |
|---|---|
| Schmerz bleibt im Rückenbereich begrenzt | Schmerz strahlt ins Bein, manchmal bis zum Fuß aus |
| Oft dumpf, drückend oder verkrampft | Häufig stechend, brennend, elektrisierend |
| Bewegungseinschränkung im Rücken | Mögliche Gefühlsstörungen im Bein |
| Bessert sich oft durch Wärme und Ruhe | Kann sich durch Husten/Niesen verschlimmern |
| Selten neurologische Ausfälle | Mögliche Schwäche oder Kraftverlust im Bein |
Weitere mögliche Anzeichen: Taubheit, Kribbeln und Kraftverlust
Neben den Schmerzen treten oft sensible Störungen auf. Taubheit oder Pelzigkeit im betroffenen Bein sind häufig. Das Gefühl kann den gesamten Oberschenkel betreffen.
Kribbeln (Parästhesien) fühlt sich wie Ameisenlaufen an. Es tritt besonders in Wade, Fuß oder Zehen auf. Diese Missempfindungen sind ein klares Zeichen für gereizte Nerven.
Motorische Ausfälle sind ernster zu nehmen. Sie zeigen sich als Schwäche in der Beinmuskulatur. Das Heben des Fußes oder das Durchdrücken des Knies kann schwerfallen.
Solche Symptome bedeuten, dass nicht nur die Schmerzfasern betroffen sind. Auch die für Bewegung zuständigen Nerven leiden unter dem Druck. Hier ist besondere Aufmerksamkeit geboten.
Warnsignale (Red Flags): Wann Sie sofort zum Arzt müssen
Bestimmte Symptome erfordern umgehendes Handeln. Sie deuten auf schwerwiegende Ursachen hin. Experten wie Dr. Tanja Schlereth nennen diese „Red Flags“.
Warnhinweise, die eine sofortige Abklärung erfordern, sind: Lähmungen, Sensibilitätsstörungen, Blasen-Mastdarmstörungen, Fieber, Schüttelfrost oder starke nächtliche Schmerzen.
Akute Blasenentleerungsstörungen oder Stuhlinkontinenz sind absolute Notfälle. Sie können auf ein Cauda-equina-Syndrom hinweisen. Dies erfordert sofortige neurochirurgische Behandlung.
Plötzliche Lähmungen in Beinen oder Fußhebeschwäche sind alarmierend. Auch Fieber mit Rückenschmerzen deutet auf Entzündungen hin. In diesen Fällen solltest du nicht zögern.
Deine Beschwerden sind ernst zu nehmen. Die meisten Fälle sind jedoch gut behandelbar. Mit dem richtigen Wissen kannst du angemessen reagieren.
Häufige Ursachen: Was führt zur Reizung oder Einklemmung?

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Die Suche nach dem Auslöser deiner Beschwerden gleicht einer Detektivarbeit. Verschiedene Ursachen können zu ähnlichen Symptomen führen. Wir helfen dir, die Puzzle-Teile zusammenzusetzen.
Dein Verständnis der zugrundeliegenden Ursache ist entscheidend. Es bestimmt den besten Behandlungsweg. Wir führen dich systematisch durch die verschiedenen Möglichkeiten.
Ursachen im Bereich der Wirbelsäule: Bandscheibenvorfall & Co.
Die häufigsten Ursachen liegen in der Lendenwirbelsäule. Hier entspringen die Wurzeln des betroffenen Nervs. Veränderungen in diesem Bereich üben oft Druck aus.
Ein Bandscheibenvorfall ist ein bekannter Auslöser. Der gallertartige Kern durchbricht den Faserring. Er kann direkt auf die Nervenwurzeln drücken.
Nicht immer muss der Kern vollständig austreten. Schon eine Vorwölbung (Protrusion) reicht manchmal aus. Sie verengt den Raum für die empfindliche Nervenwurzel.
Auch Veränderungen der knöchernen Strukturen spielen eine Rolle. Wirbelkörper–Frakturen oder Blockaden können Probleme verursachen. Fehlstellungen der gesamten Wirbelsäule kommen ebenfalls infrage.
Mediziner sprechen bei einer Wirbelverschiebung von Spondylolisthesis. Diese Instabilität engt den Nervenkanal ein. Eine Entzündung von Bandscheibe und Wirbelkörper heißt Spondylodiszitis.
Selten führen Viren wie Herpes Zoster zu einer Nervenwurzelentzündung. Sie verursachen dann starke, brennende Schmerzen. Jede dieser Erkrankungen erfordert eine angepasste Therapie.
Ursachen im Becken- und Gesäßbereich: Piriformis-Syndrom
Nicht immer beginnt das Problem an der Wirbelsäule. Der lange Verlauf des betroffenen Nervs macht ihn verwundbar. Auch im Gesäß kann es zu Reizungen kommen.
Das Piriformis-Syndrom ist ein typisches Beispiel. Der Piriformis-Muskel verläuft im tiefen Gesäß. Bei Verspannung oder Verdickung drückt er auf den darunterliegenden Nerv.
Diese Ursache wird oft übersehen. Die Symptome ähneln denen eines Bandscheibenvorfalls. Die Behandlung zielt jedoch auf die Muskulatur ab.
Traumatische Ereignisse im Becken Bereich sind weitere Auslöser. Frakturen des Hüftknochens oder eine Hüftluxation können den Nerv schädigen. Auch nach Operationen in dieser Region treten manchmal Beschwerden auf.
Muskuläre Verspannungen der tiefen Gesäßmuskeln sind häufig. Sie entstehen durch einseitige Belastung oder Fehlhaltungen. Gezielte Dehnung kann hier Linderung bringen.
Weitere Auslöser: Schwangerschaft, Entzündungen und Erkrankungen
Manchmal liegen die Ursachen außerhalb des Bewegungsapparates. Systemische Faktoren begünstigen die Beschwerden. Wir geben dir einen Überblick.
In der Schwangerschaft verändert sich der Körper stark. Das wachsende Kind übt Druck auf Beckenstrukturen aus. Die hormonell bedingte Lockerung des Bindegewebes kann die Stabilität beeinträchtigen.
Chronische Erkrankungen wie Diabetes mellitus schädigen langfristig die Nerven. Diese diabetische Neuropathie kann auch den Ischias betreffen. Rheumatische Entzündungen greifen manchmal die Nervenscheiden an.
Generelle Entzündungen im Körper erhöhen die Reizbereitschaft der Nerven. Selbst scheinbar harmlose Injektionen in das Gesäß können selten eine Nervenreizung auslösen. Die genaue Lokalisation ist hier entscheidend.
Deine persönliche Situation ist einzigartig. Gab es ein auslösendes Ereignis? Leidest du unter Vorerkrankungen? Diese Fragen helfen bei der Einordnung.
Die Muskeln und die gesamte Muskulatur spielen oft eine unterstützende Rolle. Verspannungen verstärken bestehende Probleme. Ein ganzheitlicher Blick lohnt sich immer.
Die richtige Diagnose: Ischias, Hexenschuss oder etwas anderes?
Eine präzise Diagnose ist der Kompass, der dir den Weg aus dem Schmerz weist. Viele verschiedene Beschwerden ähneln sich auf den ersten Blick. Wir helfen dir, die charakteristischen Unterschiede zu erkennen.
Deine aktive Mitarbeit ist dabei entscheidend. Mit klarem Wissen kannst du deine Symptome präzise beschreiben. Dies erleichtert die ärztliche Untersuchung enorm.
Ischias vs. Lumbago (Hexenschuss)
Der Hexenschuss trifft viele Menschen völlig unerwartet. Mediziner nennen diesen Zustand Lumbago. Die Schmerzen sind meist stechend und lokal begrenzt.
Sie entstehen durch stark verspannte Muskeln in der Lendenwirbelsäule. Der entscheidende Unterschied: Bei einem Hexenschuss strahlen die Schmerzen nicht ins Bein aus.
Eine echte Ischialgie zeigt dagegen typische Ausstrahlung. Die Beschwerden folgen dem Verlauf des betroffenen Nervs. Dieser Unterschied ist für die Therapiewahl fundamental.
Ischias vs. Piriformis-Syndrom
Das Piriformis-Syndrom wird häufig übersehen. Hier liegt das Problem nicht an der Wirbelsäule. Der Piriformis-Muskel im Gesäß drückt auf den darunter verlaufenden Strang.
Die Beschwerden sind oft einseitig im Gesäß spürbar. Sie verstärken sich typischerweise beim längeren Sitzen. Ein einfacher klinischer Test bringt Klarheit.
Bei der Außenrotation des Beins gegen Widerstand treten Schmerzen auf. Dieser Provokationstest hilft bei der Abgrenzung zu einem Bandscheibenvorfall.
Ischias vs. ISG-Syndrom
Das Iliosakralgelenk verbindet Wirbelsäule und Becken. Bei einem ISG-Syndrom fühlt sich dieses Gelenk blockiert an. Betroffene beschreiben ein Gefühl von „etwas Verklemmtem“ im Becken.
Die Rückenschmerzen sind tief und dumpf. Sie können ebenfalls ins Bein ausstrahlen. Diese Ausstrahlung ist jedoch meist weniger charakteristisch.
Die Schmerzlokalisation hilft bei der Unterscheidung. Beim ISG-Syndrom liegt der Fokus direkt über dem Gesäß. Spezielle Bewegungstests wie das Mennell-Zeichen geben weitere Hinweise.
Die ärztliche Untersuchung: Von der Anamnese zur Bildgebung
Dein Arzt beginnt immer mit einem ausführlichen Gespräch. Diese Anamnese ist der erste Schritt. Er fragt nach Beginn, Art und Verlauf deiner Rückenschmerzen.
Die körperliche Untersuchung folgt systematisch. Klinische Tests wie der Faber-Test kommen zum Einsatz. Dabei wird das angewinkelte Knie Richtung Boden bewegt.
Dieser Test wird auch Viererzeichen genannt. Ein positives Ergebnis deutet auf eine Gelenkproblematik hin. Die neurologische Überprüfung von Reflexen und Kraft schließt sich an.
Bildgebung wie MRT oder Röntgen ist nicht immer sofort nötig. Sie kommt bei Verdacht auf spezifische Ursachen zum Einsatz. Dr. Fachleute betonen den Wert der klinischen Untersuchung.
Deine genaue Beobachtung ist wertvoll. Notiere dir vor dem Termin deine wichtigsten Symptome. So unterstützt du die Diagnose optimal.
Erste-Hilfe-Maßnahmen: Was Sie sofort tun können
In der Akutphase kannst du selbst viel tun, um deine Beschwerden zu mildern. Wirksame Erste Hilfe gibt dir die Kontrolle zurück. Du musst nicht tatenlos leiden.
Diese praktischen Maßnahmen lindern den Schmerz sofort. Sie schaffen Raum für die weitere Behandlung. Wir führen dich Schritt für Schritt durch jede Methode.
Die Stufenlagerung zur akuten Entlastung
Die Stufenlagerung ist eine klassische Erste-Hilfe-Methode. Sie entlastet deine Wirbelsäule sofort. Die Position reduziert den Druck auf die gereizten Strukturen.
So funktioniert sie: Lege dich flach auf den Rücken. Lagere deine Unterschenkel im rechten Winkel hoch. Nutze dafür einen Stuhl oder einen stabilen Kissenstapel.
Diese Position entspannt deine Rücken- und Gesäßmuskulatur. Der Nerv erhält mehr Raum. Halte die Lagerung für 10-15 Minuten.
Die Entlastung spürst du meist sofort. Wiederhole die Stufenlagerung mehrmals täglich. Sie ist eine sichere Maßnahme zur Linderung.
Wärme anwenden, um Verspannungen zu lösen
Wärme ist dein Verbündeter gegen schmerzhafte Verspannungen. Sie fördert die Durchblutung in der betroffenen Region. Verkrampfte Muskeln entspannen sich spürbar.
Ein Kirschkernkissen oder eine Wärmflasche wirken wohltuend. Lege sie für 20 Minuten auf den unteren Rücken oder das Gesäß. Achte auf eine angenehme Temperatur.
Ein warmes Bad mit durchblutungsfördernden Zusätzen hilft ebenfalls. Die Wärme dringt tief in das Gewebe ein. Sie löst hartnäckige Blockaden in der Muskulatur.
Wende Wärme mehrmals täglich an. Vermeide sie bei akuten Entzündungen oder starken Schwellungen. In diesen Fällen kann Kälte besser wirken.
Schmerzmittel: Kurzfristige Hilfe aus der Apotheke
Rezeptfreie Schmerzmittel können die akute Phase überbrücken. Sie unterbrechen den Teufelskreis aus Schmerz und Verspannung. Wichtig ist der richtige Umgang.
NSAR wie Ibuprofen oder Diclofenac wirken entzündungshemmend. Sie bekämpfen die Ursache der Nervenreizung. Paracetamol hat dagegen eine rein schmerzstillende Wirkung.
Halte dich immer an die Dosierungsempfehlung. Nutze Schmerzmittel maximal für drei bis fünf Tage. Sie sind keine Dauerlösung, sondern eine sofortige Stütze.
Bei Magenproblemen sind NSAR oft nicht geeignet. Sprich in diesem Fall mit deinem Apotheker. Er findet eine verträgliche Alternative für dich.
Bewegung statt Bettruhe: Das richtige Maß finden
Früher rieten Ärzte zu strenger Bettruhe. Heute wissen wir es besser. Eine aktuelle Studie zeigt den klaren Vorteil von Bewegung.
Menschen, die sich nach einem akuten Schmerzereignis schonend bewegen, erholen sich schneller. Strenge Bettruhe über zwei Wochen führt nicht zu besserer Heilung.
Dein Ziel ist sanfte Mobilisation. Vermeide ruckartige Drehungen oder schweres Heben. Kurze Spaziergänge oder leichte Dehnungen sind ideal.
Wechsle regelmäßig deine Position. Sitze nicht länger als 30 Minuten am Stück. Stehe auf und gehe ein paar Schritte. Diese kleinen Bewegungen halten die Durchblutung in Gang.
Für gezielte Übungen zur Linderung findest du in unserem Guide sieben effektive Übungen bei Ischiasschmerzen. Beginne langsam und steigere dich behutsam.
Höre auf deinen Körper. Leichter Dehnschmerz ist in Ordnung. Stechende Schmerzen sind ein Stopp-Signal. Finde mit diesen Maßnahmen dein persönliches Gleichgewicht.
Behandlung und Therapie: Wege zur Linderung und Heilung
Die richtige Behandlung deiner Beschwerden öffnet die Tür zu nachhaltiger Linderung und mehr Lebensqualität. Wir zeigen dir das gesamte Spektrum der modernen Therapie-Ansätze.
Dein Weg zur Besserung hängt von der genauen Ursache ab. Ein Bandscheibenvorfall erfordert andere Maßnahmen als muskuläre Verspannungen. Die gute Nachricht: Für fast jedes Problem gibt es wirksame Lösungen.
Wir begleiten dich durch die verschiedenen Optionen. Von sanften, konservativen Methoden bis zu medikamentöser Unterstützung. Nur in seltenen Fällen ist ein chirurgischer Eingriff nötig.
Konservative Therapie: Physiotherapie, Manualtherapie und Entspannung
Die konservative Therapie bildet die Basis fast jeder erfolgreichen Behandlung. Sie setzt an den Ursachen an und stärkt deinen Körper nachhaltig. Dein aktives Mitwirken ist dabei entscheidend.
Physiotherapie zielt auf deine Muskulatur und Haltung ab. Ein Therapeut erstellt einen individuellen Übungsplan für dich. Gezielte Übungen kräftigen deine Rumpfmuskulatur.
Sie stabilisieren deine Wirbelsäule und entlasten gereizte Strukturen. Spezielle Dehnübungen für Gesäß und Oberschenkel lösen Verspannungen. Regelmäßiges Training beugt neuen Problemen vor.
Manualtherapie arbeitet mit sanften Handgriffen. Ein erfahrener Therapeut löst Blockaden in Gelenken und Wirbeln. Diese Mobilisation verbessert deine Beweglichkeit spürbar.
Die Triggerpunktmassage löst hartnäckige Muskelverhärtungen. Diese schmerzhaften Punkte strahlen oft in andere Bereiche aus. Eine gezielte Behandlung bringt hier schnelle Linderung.
Entspannungstechniken wie progressive Muskelrelaxation reduzieren Stress. Anspannung verschlimmert oft deine Beschwerden. Ein ruhiger Geist unterstützt deine körperliche Heilung.
Medikamentöse Behandlung: Vom NSAR bis zum Opioid
Schmerzmittel können die akute Phase überbrücken. Sie unterbrechen den Teufelskreis aus Schmerz und Schonhaltung. Wichtig ist die richtige Auswahl und Dosierung.
Bei leichten bis mittleren Beschwerden helfen NSAR wie Ibuprofen oder Diclofenac. Sie wirken gleichzeitig schmerzlindernd und entzündungshemmend. Paracetamol hat eine reine schmerzstillende Wirkung.
Diese Mittel solltest du nur kurzzeitig einnehmen. Maximal drei bis fünf Tage sind empfehlenswert. Bei Magenproblemen sind NSAR oft nicht geeignet.
Stärkere Schmerzen erfordern manchmal Opioide. Substanzen wie Tramadol oder Fentanyl wirken an den zentralen Schmerzrezeptoren. Sie werden streng dosiert und überwacht.
Eine adäquate Schmerztherapie verhindert schädliche Schonhaltungen. Sie ermöglicht dir, aktiv an deiner Rehabilitation teilzunehmen.
Opioide bergen Risiken wie Abhängigkeit und Nebenwirkungen. Dein Arzt wird sie daher nur kurzzeitig verordnen. Immer als Teil eines umfassenden Therapieplans.
Wann ist eine Operation notwendig?
Eine Operation ist nur in wenigen, klar definierten Fällen nötig. Mehr als drei Viertel aller Patienten werden ohne chirurgischen Eingriff beschwerdefrei. Geduld ist hier dein wichtigster Verbündeter.
Ein Bandscheibenvorfall braucht Zeit zur Rückbildung. Meist sechs bis zwölf Wochen. Dein Körper besitzt erstaunliche Selbstheilungskräfte.
Chirurgische Maßnahmen kommen bei bestimmten Warnzeichen infrage. Anhaltende Lähmungen in Bein oder Fuß sind ein wichtiges Kriterium. Auch ein Cauda-equina-Syndrom erfordert sofortiges Handeln.
Dieser neurologische Notfall zeigt sich durch Blasen- oder Mastdarmstörungen. Er stellt eine absolute Operationsindikation dar. Glücklicherweise tritt er sehr selten auf.
Weitere Gründe sind ausbleibender Erfolg der konservativen Therapie. Nach sechs bis zwölf Wochen ohne Besserung wird eine OP diskutiert. Immer im gemeinsamen Gespräch mit dir.
Moderne Verfahren sind minimal-invasiv und schonend. Die Erfolgsaussichten sind bei klarer Indikation gut. Die Entscheidung trefft ihr gemeinsam mit deinem Behandlungsteam.
Die Kombination verschiedener Ansätze bringt oft den größten Erfolg. Diese multimodale Therapie adressiert alle Aspekte deiner Beschwerden. Körper, Geist und Alltagssituation.
Wir ermutigen dich, mit einer Fachärztin für Orthopädie zusammenzuarbeiten. Ein auf Wirbelsäulenerkrankungen spezialisierter Spezialist erkennt feine Nuancen. Gemeinsam findet ihr den besten Weg für dich.
Prävention und langfristige Übungen: Dem Ischias vorbeugen
Mit gezielten Maßnahmen im Alltag kannst du aktiv dazu beitragen, dass schmerzhafte Episoden seltener werden. Prävention bedeutet hier nicht nur Vermeidung, sondern die aktive Stärkung deines Körpers. Wir zeigen dir, wie du deinen Rücken nachhaltig schützt.
Ein rückenfreundlicher Lebensstil kombiniert kluge Alltagsgestaltung mit regelmäßiger Bewegung. Diese zwei Säulen bilden deinen wirksamsten Schutz. Du gewinnst damit Kontrolle über deine Gesundheit zurück.
Rückenfreundlicher Alltag: Heben, Sitzen, Schlafen
Deine täglichen Gewohnheiten haben großen Einfluss auf deine Wirbelsäule. Beginne beim Heben schwerer Gegenstände. Gehe immer in die Hocke und drücke dich mit den Beinen hoch.
Halte die Last nah an deinem Körper. Vermeide Drehbewegungen unter Belastung. Diese Technik entlastet deine Lendenwirbelsäule spürbar.
Beim Sitzen ist deine Haltung entscheidend. Stelle beide Füße flach auf den Boden. Deine Knie sollten etwa rechtwinklig gebeugt sein.
Wechsle regelmäßig deine Position. Stehe mindestens alle 30 Minuten kurz auf. Gehe ein paar Schritte oder dehne dich sanft.
Die Nachtruhe ist Erholungszeit für deinen Rücken. Die beste Schlafen-Position ist auf dem Rücken oder der Seite. Vermeide die Bauchlage, sie überstreckt deine Halswirbelsäule.
Deine Matratze sollte deine Wirbelsäule stützen und entlasten. Sie benötigt unterschiedliche Zonen für Schultern, Hüfte und Beine. Ein verstellbarer Lattenrost passt sich deiner Körperform optimal an.
Kraftaufbau für die Rumpfmuskulatur
Eine starke Rumpfmuskulatur ist dein bester Schutz. Sie wirkt wie ein natürliches Korsett für deine Wirbelsäule. Gezielter Kraftaufbau reduziert das Risiko erheblich.
Beginne mit einfachen Übungen. Die Planke stärkt deine gesamte Bauch- und Rückenmuskulatur. Halte die Position anfangs für 20-30 Sekunden.
Der Unterarmstütz aktiviert besonders die tiefen Muskeln. Achte auf eine gerade Linie von Kopf bis Fuß. Steigere die Dauer langsam.
Seitliches Heben der Beine kräftigt deine schräge Bauchmuskulatur. Führe die Übungen langsam und kontrolliert aus. Regelmäßigkeit ist wichtiger als Intensität.
Der AOK-Rückentrainer bietet dir individuelle Trainingsvorschläge. Dieses kostenlose Tool erstellt personalisierte Pläne. Es berücksichtigt deine Fitness und verfügbare Zeit.
Drei effektive Dehnübungen für Gesäß und Oberschenkel
Regelmäßige Dehnübungen erhalten die Beweglichkeit deiner Muskeln. Sie beugen Verkürzungen vor, die oft Probleme verursachen. Diese drei Übungen zielen speziell auf Gesäß und Oberschenkel.
1. „Hol das Bein ran“
Lege dich auf den Rücken. Winkele beide Beine an. Umfasse ein Knie mit beiden Händen.
Ziehe es behutsam Richtung gegenüberliegende Schulter. Halte die Dehnung für 20-30 Sekunden. Spüre die Wirkung im Gesäß.
Wiederhole die Übung drei Mal pro Seite. Atme dabei ruhig und gleichmäßig. Vermeide ruckartige Bewegungen.
2. „Mach einen Knoten“
Bleibe in Rückenlage. Lege deinen rechten Fuß auf das linke Knie. Dies bildet eine „4“-Form.
Umfasse dein linkes Bein und ziehe es sanft heran. Du spürst die Dehnung im äußeren Gesäß. Halte die Position für 20-30 Sekunden.
Wechsle dann die Seite. Führe drei Durchgänge pro Bein aus. Diese Übung dehnt den Piriformis-Muskel effektiv.
3. „Streck, was das Zeug hält“
Setze dich auf deine Fersen. Die Zehen zeigen nach hinten. Beuge deinen Oberkörper langsam nach vorne.
Lege die Stirn auf den Boden oder ein Kissen. Strecke die Arme nach vorne aus. Spüre die Dehnung entlang der Oberschenkelvorderseite.
Halte diese Position für 30-45 Sekunden. Atme tief in den Bauch. Diese Übung öffnet deine Hüftbeuger.
Vermeide Bewegungsmangel als Hauptrisikofaktor. Integriere kleine Aktivitäten in deinen Tag. Nutze die Treppe statt den Aufzug.
Psychischer Stress verstärkt muskuläre Verspannungen. Entspannungstechniken wie progressive Muskelrelaxation helfen. Sie reduzieren die allgemeine Anspannung.
Beginne heute mit einer dieser Übungen. Schon wenige Minuten täglich machen einen spürbaren Unterschied. Dein Rücken wird es dir danken.
Fazit
Dieser umfassende Guide hat dir gezeigt, dass du deinen Beschwerden nicht hilflos ausgeliefert bist. Du verstehst nun den Unterschied zwischen spezifischer Ischialgie und anderen Formen von Nervenreizung.
Deine neu gewonnene Kompetenz gibt dir Handlungsfähigkeit zurück. Du kennst wirksame Sofortmaßnahmen und langfristige Übungen zur Prävention.
Die meisten Schmerzen lassen sich mit konservativer Behandlung lindern. Operationen sind selten nötig. Bei anhaltenden Symptomen solltest du professionelle Expertise suchen.
Unser vertrauensvoller Begleitung endet hier nicht. Für vertiefende Informationen zu Symptomen empfehlen wir diesen Artikel über Ischiasnervenschmerz.
Hab Geduld mit deinem Körper. Du verlässt diesen Guide mit mehr Vertrauen in deine Fähigkeiten und unser Wissen.
FAQ
Ist Ischias dasselbe wie ein eingeklemmter Nerv?
Nicht ganz. Der Begriff „eingeklemmter Nerv“ ist ein Oberbegriff für verschiedene Probleme, bei denen Druck auf einen Nerv ausgeübt wird. Eine Ischialgie ist eine spezifische Form davon, bei der der Ischiasnerv gereizt oder komprimiert wird. Die Ursache liegt oft im Bereich der Lendenwirbelsäule, zum Beispiel durch einen Bandscheibenvorfall.
Welche Symptome deuten eindeutig auf eine Ischialgie hin?
Das Leitsymptom sind ziehende, brennende Schmerzen, die vom unteren Rücken über das Gesäß in das Bein ausstrahlen, oft bis in den Fuß. Typisch sind auch Begleitsymptome wie Kribbeln, Taubheit oder ein Gefühl von Schwäche im betroffenen Bein. Die Beschwerden können sich bei Bewegung, Husten oder Niesen verstärken.
Wann muss ich mit Ischiasschmerzen sofort zum Arzt?
Suchen Sie umgehend ärztliche Hilfe bei Warnsignalen wie Lähmungserscheinungen (z.B. Fußheberschwäche), Gefühlsstörungen im Genitalbereich, plötzlicher Blasen- oder Darmfunktionsstörung oder sehr starken, unkontrollierbaren Schmerzen. Diese „Red Flags“ können auf einen schwerwiegenden Druck auf die Nervenwurzeln hinweisen.
Was kann ich in den ersten Tagen zur akuten Linderung tun?
A> Kurzfristige Selbsthilfe ist möglich. Probieren Sie die Stufenlagerung (Beine im 90-Grad-Winkel hochlagern) zur Entlastung. Wärme auf den unteren Rücken kann verspannte Muskeln lockern. Leichte, schmerzfreie Bewegung wie Spazierengehen ist Bettruhe vorzuziehen. Bei starken Beschwerden können rezeptfreie Schmerzmittel (z.B. NSAR wie Ibuprofen) für wenige Tage helfen – fragen Sie in der Apotheke um Rat.
Wie wird eine Ischialgie diagnostiziert?
Die Diagnose beginnt mit einem ausführlichen Gespräch (Anamnese) und einer körperlichen Untersuchung. Der Arzt prüft Reflexe, Muskelkraft und Sensibilität. Bei Verdacht auf spezifische Ursachen wie einen Bandscheibenvorfall oder bei anhaltenden Beschwerden kann eine Bildgebung wie ein MRT der Lendenwirbelsäule notwendig sein, um die genaue Nervenwurzel zu identifizieren.
Welche Übungen helfen langfristig gegen Ischiasschmerzen?
Gezielte Übungen sind zentral für Linderung und Prävention. Dehnen Sie die Gesäß- und Hüftmuskulatur, z.B. mit der Piriformis-Dehnung im Liegen. Stärken Sie Ihre Rumpfmuskulatur durch schonendes Krafttraining wie Brücke oder Unterarmstütz. Integrieren Sie diese Maßnahmen regelmäßig in Ihren Alltag, um die Muskulatur zu stabilisieren und den Druck auf die Nerven zu verringern.
Kann ein Piriformis-Syndrom ähnliche Symptome wie Ischias verursachen?
Ja, absolut. Beim Piriformis-Syndrom drückt der verkrampfte Piriformis-Muskel im Gesäß direkt auf den Ischiasnerv. Die Symptome – Ausstrahlung in das Bein, Kribbeln – sind daher sehr ähnlich. Der entscheidende Unterschied liegt in der Ursache: Sie sitzt nicht an der Wirbelsäule, sondern im Bereich der tiefen Hüftmuskulatur. Die Behandlung fokussiert sich daher stark auf Dehnübungen und Manuelle Therapie.