Stechende Schmerzen im unteren Rücken, die bis ins Bein ausstrahlen – dieses Leiden kennt leider fast jeder. Doch was steckt wirklich dahinter? Oft sind die Beschwerden so ähnlich, dass selbst Betroffene unsicher sind. Die richtige Unterscheidung ist jedoch der Schlüssel zur wirksamen Linderung.
Wir verstehen, wie verwirrend und belastend diese Situation sein kann. Plötzlich schränkt jede Bewegung ein. Die Wirbelsäule fühlt sich blockiert an. Die Ursachen für solche Schmerzzustände können jedoch völlig unterschiedlich sein. Ein mechanisches Problem wie ein Bandscheibenvorfall drückt auf einen Nerv. Oder eine systemische Entzündungserkrankung greift die Gelenke an.
Diese Rückenschmerzen müssen nicht dein Dauerzustand sein. Mit dem richtigen Wissen kannst du aktiv werden. Wir begleiten dich von den ersten Anzeichen bis zur passenden Behandlung. Unser Ziel ist es, dir Klarheit über den Bereich deiner Schmerzen zu geben.
Gemeinsam schauen wir auf die typischen Symptome. Wir erklären, warum die genaue Ursache so wichtig ist. Ein eingeklemmter Nerv verhält sich anders als eine entzündliche Gelenkerkrankung. Deine Reaktion auf Ruhe oder Aktivität gibt oft erste Hinweise.
Eine Entzündung im Körper erfordert einen anderen Ansatz als ein mechanisches Hindernis. Wir geben dir das Werkzeug an die Hand, um im Gespräch mit deinem Arzt selbstbewusster aufzutreten. So findest du den Weg aus dem Schmerz.
Das Wichtigste in Kürze
- Ähnliche Schmerzen im Rücken und Bein können verschiedene Ursachen haben.
- Die genaue Unterscheidung ist fundamental für eine erfolgreiche Behandlung.
- Mechanischer Druck auf Nerven und systemische Entzündungen sind die Hauptunterschiede.
- Dein Schmerzcharakter und deine Reaktion auf Bewegung geben wichtige Hinweise.
- Wissen über die Anatomie hilft dir, deine Beschwerden besser zu verstehen.
- Ein vertrauensvolles Gespräch mit deinem Arzt ist der erste Schritt zur Besserung.
- Aktive Mitwirkung an deiner Behandlung stärkt deine Handlungsfähigkeit.
Einleitung: Wenn Rückenschmerzen mehr als nur Verspannungen sind
Ein plötzlicher, heftiger Schmerz, der vom Gesäß bis in die Zehen schießt, lässt viele Menschen erschrecken und ratlos zurück. Ist das nur ein harmloser Hexenschuss oder deutet es auf ein ernsteres Problem hin? Diese Frage beschäftigt Betroffene zurecht.
Wir verstehen deine Verunsicherung. Anhaltende oder wiederkehrende Beschwerden im unteren Rücken und Gesäß belasten nicht nur körperlich. Sie schränken deine Lebensqualität ein. Jede Bewegung wird zur Herausforderung.
Oft werden solche Symptome vorschnell als „Ischias“ abgetan. Doch Vorsicht: Ähnliche Schmerzen können auch andere Ursachen haben. Eine entzündlich-rheumatische Erkrankung zeigt manchmal vergleichbare Anzeichen.
Hier liegt eine große Gefahr. Eine falsche Selbsteinschätzung führt oft zu den falschen Maßnahmen. Du wendest vielleicht Wärme an, obwohl Kälte besser wäre. Oder du schonst dich zu sehr, obwohl sanfte Bewegung nötig ist.
Die richtige Diagnose ist der Schlüssel zu einer wirksamen Behandlung und nachhaltiger Linderung.
Genau deshalb lohnt sich ein genauer Blick. In dieser Einleitung möchten wir dir zeigen, warum die Unterscheidung so wichtig ist. Wir begleiten dich dabei, die Signale deines Körpers besser zu verstehen.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Dein Schmerzcharakter gibt wertvolle Hinweise. Ist es ein stechender, elektrisierender Schmerz? Oder ein tiefer, dumpfer Druck? Reagieren die Rückenschmerzen auf Bewegung oder auf Ruhe?
Wir ermutigen dich, professionelle Hilfe in Anspruch zu nehmen. Das ist besonders wichtig, wenn die Schmerzen unteren Rückenbereichs länger anhalten. Auch bei Taubheitsgefühlen oder Muskelschwäche im Bein solltest du einen Arzt konsultieren.
Unser Ansatz ist sachlich-fundiert und empathisch. Wir wissen, dass du eine verlässliche Informationsquelle suchst. Eine Quelle, die deine Rückenschmerzen ernst nimmt und wissenschaftlich fundierte Antworten liefert.
Gezielte Bewegung kann bei bestimmten Formen von Nervenschmerz Linderung bringen. Sanfte Dehnübungen für den Ischiasnerv sind ein bewährter Ansatz in der konservativen Therapie.
Lass uns gemeinsam herausfinden, was hinter deinen Symptomen steckt. Handelt es sich um eine Reizung des Ischiasnervs? Oder liegt eine rheumatische Entzündung vor? Mit dem richtigen Wissen triffst du bessere Entscheidungen für deine Gesundheit.
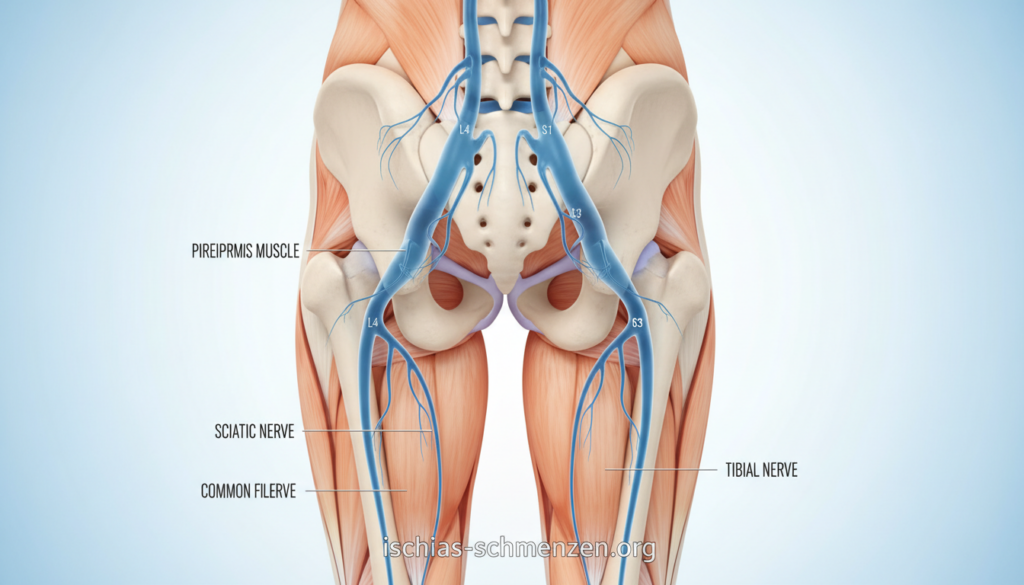
Was ist Ischias? Der Nervus ischiadicus im Fokus
Der längste und kräftigste Nerv des menschlichen Organismus durchzieht unseren Rumpf und unsere Beine wie eine zentrale Datenautobahn. Wir möchten dir heute dieses faszinierende und manchmal schmerzhafte Nervengeflecht näherbringen. Ein fundiertes Verständnis seiner Anatomie ist der erste Schritt zur gezielten Linderung.
Viele Menschen sprechen von „Ischias“, wenn sie ausstrahlende Schmerzen im Bein spüren. Medizinisch korrekt bezeichnet man diese Reizung als Ischialgie. Im Kern handelt es sich immer um ein Problem des Nervus ischiadicus oder seiner Wurzeln.
Anatomie und Verlauf des Ischiasnervs
Der Nervus ischiadicus ist wahrlich ein Rekordhalter. Er ist nicht nur der dickste, sondern auch der längste Nerv in deinem Körper. Seine Reise beginnt tief im Bereich der Lendenwirbelsäule.
Konkret entspringt er aus mehreren Nervenwurzeln. Diese liegen zwischen dem vierten und fünften Lendenwirbel (L4/L5) sowie den ersten drei Kreuzbeinsegmenten (S1-S3). Aus diesem Bündel formt sich der starke Hauptnerv.
Sein Weg führt ihn durch das knöcherne Becken. Hier verläuft er unter dem Piriformis-Muskel hindurch. Dieser kleine Muskel im Gesäß kann bei Verspannung großen Druck ausüben.
Anschließend zieht der Nerv über die Rückseite des Oberschenkels nach unten. In der Kniekehle teilt er sich in zwei Hauptäste auf. Diese versorgen dann den gesamten Unterschenkel und den Fuß.
„Die Kenntnis des Nervenverlaufs hilft dir, deine Schmerzen präzise zu beschreiben. Das ist für die Diagnose unerlässlich.“
Motorisch steuert dieser Nerv wichtige Muskeln. Dazu gehören die Beuger im Oberschenkel und fast die gesamte Muskulatur von Unterschenkel und Fuß. Sensibel leitet er Empfindungen aus diesen Beinen zum Rückenmark.
Typische Symptome einer Ischialgie
Die Beschwerden einer Ischialgie sind meist unverwechselbar. Viele Betroffene beschreiben sie als blitzartig einschießend. Der Schmerzcharakter wird oft als „elektrisierend“ oder „stechend“ empfunden.
Die Ausstrahlung folgt typischerweise dem beschriebenen Nervenverlauf. Sie beginnt im unteren Rücken oder im Gesäß. Von dort schießt der Schmerz über die Oberschenkelrückseite ins Bein.
Manchmal erreicht er sogar den Fuß. Eine einseitige Ausprägung ist häufig. Die Schmerzen können sich durch bestimmte Bewegungen verstärken.
Husten, Niesen oder Pressen erhöhen oft den Druck im Spinalkanal. Dadurch nehmen die Beschwerden typischerweise zu. Dies ist ein wichtiges diagnostisches Zeichen.
Automatisch nimmt der Körper eine Schonhaltung ein. Diese soll den betroffenen Nerven entlasten. Leider führt sie oft zu zusätzlichen Verspannungen in der Rückenmuskulatur.
Häufige Ursachen für Ischiasschmerzen
Die Ursachen für diese Nervenreizung sind vielfältig. In den allermeisten Fällen liegt eine mechanische Kompression zugrunde. Etwas drückt von außen auf den Nerv oder seine Wurzeln.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Die häufigste Ursache ist ein Bandscheibenvorfall in der Lendenwirbelsäule. Dabei tritt gallertartiger Kern aus dem Faserring der Bandscheibe aus. Dieses Material kann dann direkt auf die Nervenwurzeln drücken.
Auch eine Vorwölbung der Bandscheibe (Protrusion) kann schon ausreichen. Weitere mechanische Ursachen sind Wirbelblockaden oder Fehlstellungen. Die sogenannte Spondylolisthesis (Wirbelgleiten) ist ein Beispiel.
Im Becken-Bereich spielt das Piriformis-Syndrom eine Rolle. Ein verspannter oder verdickter Muskel engt den Nerv ein. Auch knöcherne Veränderungen nach Verletzungen können Probleme bereiten.
Seltenere Ursachen sind entzündliche Prozesse. Diese können die Nervenscheide direkt betreffen. Systemische Erkrankungen wie Diabetes begünstigen manchmal Nervenreizungen.
Ein absoluter Notfall ist das Cauda-equina-Syndrom. Dabei wird das Nervenbündel am Ende des Rückenmarks komprimiert. Symptome wie Blasen- oder Darmstörungen erfordern sofortige ärztliche Hilfe.
| Ursache | Mechanismus | Typische Lokalisation | Häufigkeit |
|---|---|---|---|
| Bandscheibenvorfall | Mechanische Kompression der Nervenwurzel durch ausgetretenes Bandscheibengewebe | Lendenwirbelsäule (L4/L5, L5/S1) | Sehr häufig |
| Piriformis-Syndrom | Muskuläre Einengung des Nervs im Gesäßbereich durch verspannten Piriformis-Muskel | Becken/ Gesäß | Häufig |
| Wirbelkanalverengung (Spinalstenose) | Knöcherne oder bandhafte Einengung des Kanals, in dem die Nerven verlaufen | Lendenwirbelsäule | Mittel |
| Wirbelgleiten (Spondylolisthesis) | Instabilität mit Verschiebung von Wirbeln, die auf Nervenstrukturen drückt | Meist untere Lendenwirbelsäule | Selten bis mittel |
| Entzündliche Prozesse | Reizung der Nervenscheide oder umgebenden Gewebes durch Entzündung | Variabel, entlang des gesamten Verlaufs | Selten |
Wie du siehst, ist die Bandbreite der möglichen Auslöser groß. Eine genaue ärztliche Abklärung gibt dir Sicherheit. Auf unserer Seite findest du vertiefende Informationen zu Schmerzen im Ischiasnerv und ihren vielfältigen Ursachen.
Wir möchten dir mit diesen Fakten eine solide Wissensbasis geben. Dieses Verständnis hilft dir im Gespräch mit deinem Arzt. Gemeinsam könnt ihr dann die für dich passende Therapie finden.
Rheumatische Beschwerden im Rücken: Mehr als nur Gelenkschmerzen
Manche Rückenschmerzen haben ihren Ursprung nicht in der Struktur, sondern im Immunsystem selbst. Wenn wir von „Rheuma im Rücken“ sprechen, meinen wir damit keine altersbedingte Abnutzung. Es handelt sich um ernsthafte Systemerkrankungen.
Diese Form von Leiden betrifft den gesamten Körper. Sie beginnt oft schleichend und wird leicht übersehen. Wir möchten dir heute helfen, die Zeichen richtig zu deuten.
„Eine frühe Diagnose entzündlich-rheumatischer Erkrankungen kann bleibende Schäden an der Wirbelsäule verhindern und die Lebensqualität entscheidend verbessern.“
Viele Menschen suchen lange nach Antworten. Die Symptome sind unspezifisch. Doch mit dem richtigen Wissen erkennst du die Muster.
Entzündlich-rheumatische Erkrankungen der Wirbelsäule
Die axiale Spondyloarthritis ist der medizinische Oberbegriff. Morbus Bechterew stellt die bekannteste Form dar. Diese Erkrankungen greifen primär die Strukturen entlang der Wirbelsäule an.
Dein Immunsystem reagiert hier fehlgeleitet. Es bekämpft fälschlicherweise eigenes Gewebe. Chronische Entzündung entsteht in den kleinen Gelenken.
Besonders betroffen sind die Verbindungen zwischen Wirbeln und Becken. Auch die Ansätze von Sehnen und Bändern entzünden sich. Dieser Prozess verläuft meist in Schüben.
Symptome bei rheumatisch bedingten Rückenschmerzen
Der Beginn ist typischerweise unauffällig. Tiefsitzende Kreuzschmerzen entwickeln sich langsam. Viele beschreiben ein dumpfes, bohrendes Gefühl.
Charakteristisch ist der Schmerz in der zweiten Nachthälfte. Er weckt dich oft früh am Morgen. Nach dem Aufstehen und leichter Bewegung bessert er sich deutlich.
Im Gegensatz zum Nervenleiden spürst du die Beschwerden meist beidseitig. Die Rückenschmerzen bleiben diffus im unteren Rücken. Sie strahlen nicht scharf entlang einer Linie ins Bein aus.
Morgendliche Steifheit ist ein weiteres Leitsymptom. Sie kann über 30 Minuten anhalten. Erst allmählich lockert sich dein Rücken.
Ursachen und Auslöser
Die genauen Ursachen sind komplex. Genetische Veranlagung spielt eine entscheidende Rolle. Bestimmte Erbfaktoren erhöhen das Risiko deutlich.
Das Immunsystem verliert seine natürliche Toleranz. Es erkennt körpereigene Strukturen als fremd. Eine autoimmune Reaktion setzt ein.
Auslösende Faktoren können Infektionen sein. Auch psychischer Stress wirkt sich aus. Die Entzündung folgt dabei eigenen Gesetzen.
Sie verläuft nicht linear, sondern in Phasen. Aktive Schübe wechseln mit ruhigeren Perioden. Diese Regel zu kennen, hilft im Umgang mit der Erkrankung.
| Charakteristikum | Entzündlich-rheumatischer Rückenschmerz | Mechanischer Rückenschmerz (z.B. Bandscheibe) |
|---|---|---|
| Schmerzmaximum | Zweite Nachthälfte, früher Morgen | Tagsüber, bei Belastung |
| Reaktion auf Bewegung | Besserung durch leichte Aktivität | Verschlechterung bei bestimmten Bewegungen |
| Reaktion auf Ruhe | Verschlechterung bei längerem Liegen | Besserung durch Entlastung |
| Lokalisation | Diffus, tiefsitzend, oft beidseitig | Lokalisiert, oft einseitig mit Ausstrahlung |
| Begleitsymptome | Morgendliche Steifheit >30 min | Muskelverspannungen, evtl. neurologische Ausfälle |
| Verlauf | Schubweise, chronisch fortschreitend | Akut oder chronisch, oft belastungsabhängig |
Die Behandlung erfordert einen langfristigen Ansatz. Herkömmliche Schmerzmittel lindern nur die Symptome. Spezielle Basismedikamente greifen in die Autoimmunreaktion ein.
Moderne Biologika blockieren gezielt Entzündungsbotenstoffe. Diese Therapie erfolgt meist unter rheumatologischer Führung. Regelmäßige Kontrollen sind essentiell.
Wir verstehen, dass die Diagnose einer chronischen Erkrankung belastend sein kann. Doch Wissen schafft Handlungsfähigkeit. Mit der richtigen Behandlung kannst du deine Lebensqualität erhalten.
Ein Rheumatologe ist der richtige Ansprechpartner. Er kann durch gezielte Untersuchungen Klarheit schaffen. Blutwerte und bildgebende Verfahren unterstützen die Diagnose.
Früh erkannt, lassen sich schwerwiegende Folgen oft vermeiden. Versteifungen der Wirbelsäule müssen nicht eintreten. Aktives Management ist der Schlüssel zum Erfolg.
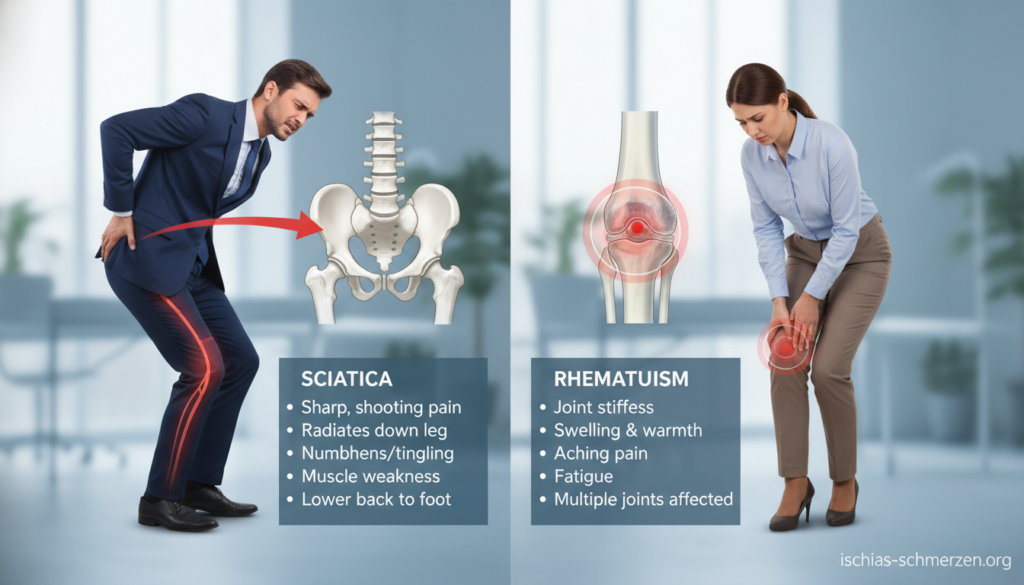
Symptome im Vergleich: So unterscheiden Sie Ischias von Rheuma
Ein präziser Vergleich der Symptome ermöglicht es, die richtige Behandlung zu finden. Die Beschwerden mögen auf den ersten Blick ähnlich erscheinen. Doch ihre Natur und ihr Verhalten verraten viel über die zugrundeliegende Ursache.
Wir möchten dir heute eine klare Gegenüberstellung an die Hand geben. Diese Übersicht hilft dir, erste Anhaltspunkte zu sammeln. Sie ersetzt nicht das Gespräch mit deinem Arzt. Doch sie bereitet dich optimal darauf vor.
Schmerzcharakter und Ausstrahlung
Die Qualität der Schmerzen unterscheidet sich deutlich. Bei einer Nervenreizung werden sie oft als scharf oder elektrisierend beschrieben. Viele Betroffene sprechen von einem blitzartigen Einschießen.
Diese Beschwerden folgen einer klaren Linie. Sie starten typischerweise im unteren Rücken oder Gesäß. Von dort ziehen sie über die Oberschenkelrückseite bis in den Fuß.
Die Ausstrahlung erfolgt meist einseitig. Sie gehorcht dem anatomischen Verlauf des betroffenen Nervs. Dieses Muster ist sehr charakteristisch.
Ganz anders präsentieren sich entzündlich bedingte Rückenschmerzen. Sie werden häufig als dumpf und bohrend empfunden. Die Lokalisation ist weniger präzise.
Betroffene spüren sie eher im gesamten Kreuzbeinbereich. Die Schmerzen treten oft beidseitig auf. Manchmal wechseln sie auch die Seite.
Einfluss von Bewegung und Ruhe
Hier zeigt sich ein entscheidender Unterschied. Bei mechanischen Nervenproblemen können bestimmte Bewegungen den Schmerz provozieren. Bücken, Drehen oder Heben werden zur Qual.
In vielen Fällen bringt Ruhe dann Linderung. Eine entspannte Position entlastet den gereizten Nerv. Diese Regel gilt jedoch nicht immer.
Bei entzündlichen Prozessen ist das Gegenteil der Fall. Die Beschwerden sind morgens nach dem Aufstehen oft am stärksten. Lange Ruhephasen verschlimmern das Gefühl der Steifheit.
Leichte Bewegung und sanfte Gymnastik bringen hier Erleichterung. Der Körper „läuft“ quasi warm. Diese Reaktion ist ein wichtiger diagnostischer Hinweis.
Beobachte genau, wie dein Körper reagiert. Notiere, welche Aktivitäten helfen und welche schaden. Diese Beobachtungen sind für deinen Arzt wertvoll.
Begleitsymptome
Neben den Hauptschmerzen treten oft weitere Zeichen auf. Bei einer Nervenreizung sind dies häufig sensible Störungen. Kribbeln oder Taubheitsgefühle im betroffenen Bein sind typisch.
In schwereren Fällen kann sogar eine Schwäche der Muskeln auftreten. Das Bein fühlt sich schwer an oder gibt nach. Solche Symptome erfordern umgehende Abklärung.
Reaktive Muskelverspannungen im unteren Rücken sind ebenfalls häufig. Der Körper versucht, den schmerzhaften Bereich zu stabilisieren. Dies kann zu sekundären Verspannungen führen.
Entzündliche Erkrankungen zeigen ein anderes Begleitbild. Hier steht oft eine generalisierte Morgensteifheit im Vordergrund. Sie kann länger als 30 Minuten anhalten.
Viele Betroffene berichten von einer allgemeinen Müdigkeit. Auch andere Gelenke können schmerzen. Knie, Schultern oder die Brustwirbelsäule sind manchmal mitbetroffen.
„Ein Schmerztagebuch hilft, Muster zu erkennen. Notiere Zeitpunkt, Intensität und auslösende Faktoren. Diese Aufzeichnungen sind Gold wert für die Diagnose.“
Wir ermutigen dich, solche Beobachtungen zu dokumentieren. Strukturiere deine Wahrnehmungen. Teile sie dann gezielt mit deinem Arzt.
Diese Übersicht soll dir Sicherheit geben. Sie hilft dir, deine Beschwerden besser einzuordnen. So wird das Gespräch mit dem Fachmann produktiver.
Denke daran: Diese Gegenüberstellung dient der ersten Orientierung. Die endgültige Diagnose stellt immer dein Arzt. Gemeinsam findet ihr den besten Weg zur Linderung.
Ursachen und Auslöser: Zwei grundverschiedene Mechanismen
Hinter ähnlich anmutenden Beschwerden können sich zwei grundlegend verschiedene Ursachen verbergen. Wir möchten dir heute die Entstehungsmechanismen klar gegenüberstellen. Dieses Wissen ist der Schlüssel für eine zielgerichtete Therapie.
Dein Schmerz entsteht nie ohne Grund. Doch der Weg vom Auslöser zum spürbaren Symptom ist bei diesen beiden Leiden völlig unterschiedlich. Verstehst du den Mechanismus, verstehst du auch die Behandlungslogik.
Ischias: Meist mechanische Kompression
In den allermeisten Fällen liegt hier eine mechanische Ursache vor. Etwas übt physischen Druck auf den Nerv oder seine Wurzel aus. Der Nerv selbst wird gereizt oder eingeklemmt.
Ein klassischer Auslöser ist der Bandscheibenvorfall. Der gallertartige Kern drückt auf die Nervenwurzeln im Bereich der Lendenwirbelsäule. Aber auch eine Verengung des Wirbelkanals oder ein verspannter Gesäßmuskel können den Nerv komprimieren.
Dieser direkte Druck führt zu sogenannten neuropathischen Schmerzen. Der Nerv selbst ist geschädigt oder gereizt und sendet fehlerhafte Signale. Daher fühlen sich die Schmerzen oft brennend oder elektrisierend an.
Rheuma: Eine systemische Entzündung
Hier ist die Ursache eine systemische Entzündung. Dein Immunsystem attackiert fälschlicherweise körpereigene Strukturen. Besonders betroffen sind die Ansätze von Sehnen und Bändern an der Wirbelsäule.
Man spricht von einer Enthesitis. Dieser Prozess verläuft chronisch und in Schüben. Er wird nicht durch eine einmalige Belastung ausgelöst.
Oft liegt eine genetische Veranlagung zugrunde. Umwelteinflüsse können den Ausbruch der Erkrankungen begünstigen. Die Entzündung ist der eigentliche Schmerzverursacher, nicht ein direkter Druck.
Risikofaktoren
Die Risikofaktoren für beide Leiden unterscheiden sich stark. Die folgende Tabelle gibt dir einen klaren Überblick. Sie zeigt, warum der Lebensstil bei der einen Ursache eine große Rolle spielt, bei der anderen weniger.
| Risikofaktor | Bei mechanischer Nervenkompression (z.B. Ischias) | Bei entzündlich-rheumatischen Beschwerden |
|---|---|---|
| Körperliche Belastung | Schweres Heben, falsche Bewegungsmuster, langes Sitzen in ungünstiger Haltung sind Hauptrisiken. | Spielt für die Entstehung der Krankheit selbst eine untergeordnete Rolle, kann aber Schübe beeinflussen. |
| Genetik | Geringerer direkter Einfluss. Familiäre Häufung von Bandscheibenproblemen ist möglich. | Sehr starker Einfluss. Bestimmte Erbfaktoren (wie HLA-B27) erhöhen das Risiko deutlich. |
| Vorerkrankungen | Vorbestehende Abnutzung der Wirbelsäule, Instabilitäten oder bereits erlittene Bandscheibenvorfälle. | Andere Autoimmunerkrankungen in der persönlichen oder familiären Vorgeschichte. |
| Beruf & Alltag | Berufe mit schwerer körperlicher Arbeit, vibrationsstarken Maschinen oder langem Sitzen. | Kein spezifischer Beruf als Auslöser bekannt. Stress kann als Trigger für Schübe wirken. |
| Begleiterscheinungen | Oft lokale Muskelverspannungen als Reaktion auf den Schmerz. | Häufig allgemeine Symptome wie Müdigkeit, Morgensteifheit und Schmerzen in anderen Gelenken. |
Wie du siehst, bestimmen die Ursachen den gesamten Behandlungsansatz. Bei der einen Problematik geht es oft darum, den Druck zu nehmen. Bei der anderen zielt die Therapie darauf, das überaktive Immunsystem zu modulieren.
Diagnose: Welche Untersuchungen führen zum Ergebnis?
Um Klarheit über deine Schmerzen zu gewinnen, setzt die moderne Medizin auf drei Säulen. Wir führen dich heute Schritt für Schritt durch den gesamten diagnostischen Prozess. So weißt du genau, was beim nächsten Arztbesuch auf dich zukommt.
Deine aktive Mitarbeit ist dabei von großem Wert. Die Beobachtungen aus den vorherigen Abschnitten helfen jetzt weiter. Gemeinsam mit deinem Arzt findest du so den Weg zur richtigen Diagnose.
Klinische Untersuchung und Anamnese
Alles beginnt mit einem ausführlichen Gespräch. Dein Arzt wird dich genau zu deinen Symptomen befragen. Art, Lokalisation und Dauer der Schmerzen geben erste wichtige Hinweise.
Auch deine Krankengeschichte und dein Alltag sind relevant. Vielleicht arbeitest du in der Orthopädie oder einem anderen körperlich fordernden Beruf. Diese Informationen komplettieren das Bild.
Es folgt die körperliche Untersuchung. Bei Verdacht auf eine Nervenreizung testet der Fachmann Muskelkraft und Reflexe. Die Sensibilität in deinen Beinen wird genau geprüft.
Spezielle Provokationstests kommen zum Einsatz. Der Lasègue-Test ist hier ein klassisches Beispiel. Dabei wird in Rückenlage das gestreckte Bein langsam angehoben.
Treten dabei plötzliche, starke Schmerzen auf, kann dies auf eine Nervenreizung hindeuten. Bei entzündlichem Verdacht steht die Beweglichkeit der Wirbelsäule im Fokus. Deine Morgensteifigkeit wird genau dokumentiert.
Bildgebende Verfahren
Wenn das Gespräch und die Untersuchung Hinweise geben, folgt oft der Blick ins Innere. Bildgebende Verfahren machen Strukturen sichtbar, die dem Auge verborgen bleiben. Sie sind entscheidend für eine sichere Diagnose.
Ein MRT der Lendenwirbelsäule zeigt besonders detaillierte Bilder. Dieses Verfahren kann einen Bandscheibenvorfall, der auf Nervenwurzeln drückt, klar darstellen. Auch das umgebende Gewebe wird exakt abgebildet.
Bei Verdacht auf entzündliche Prozesse ist das MRT ebenfalls wertvoll. Es kann frühe Veränderungen an den Wirbelkörpern zeigen. Selbst entzündliche Aktivität in den Iliosakralgelenken wird sichtbar.
Im Bereich der Lendenwirbelsäule kommen manchmal auch andere Verfahren zum Einsatz. Die Computertomographie (CT) zeigt knöcherne Strukturen besonders gut. Ein Röntgenbild gibt einen ersten Überblick über die Wirbelsäule.
Die Wahl des richtigen Verfahrens trifft dein Arzt gemeinsam mit dir. Jede Methode hat ihre spezifischen Stärken. Eine ausführliche Diagnostik in der Orthopädie berücksichtigt immer deine individuelle Situation.
Laboruntersuchungen
Blutuntersuchungen ergänzen das diagnostische Bild. Sie sind besonders bei Verdacht auf systemische Erkrankungen wegweisend. Bestimmte Werte zeigen eine allgemeine Entzündungsaktivität im Körper.
Das C-reaktive Protein (CRP) und die Blutsenkungsgeschwindigkeit (BSG) werden standardmäßig bestimmt. Erhöhte Werte deuten auf einen entzündlichen Prozess hin. Sie allein reichen für eine Diagnose jedoch nicht aus.
Der genetische Marker HLA-B27 kann zusätzlich Hinweise geben. Sein Nachweis in Kombination mit anderen Befunden ist bedeutsam. Er kann auf eine bestimmte Form der Wirbelsäulenerkrankung hinweisen.
Ein normales Blutbild schließt andere Ursachen aus. Dein Arzt wird die Ergebnisse immer im Gesamtzusammenhang betrachten. Laborwerte sind Puzzleteile in der gesamten Diagnostik.
| Untersuchungsmethode | Hauptziel bei Nervenreizung | Hauptziel bei entzündlichem Verdacht | Typischer Zeitpunkt |
|---|---|---|---|
| Anamnese & klinische Untersuchung | Schmerzcharakter, Ausstrahlungsmuster, neurologische Ausfälle erfassen | Morgendliche Steifheit, Nachtschmerz, Besserung durch Bewegung erfragen | Immer zuerst |
| MRT Lendenwirbelsäule | Bandscheibenvorfall oder Spinalstenose darstellen, Druck auf Nervenwurzeln sichtbar machen | Frühe entzündliche Veränderungen an Wirbelkörpern oder Iliosakralgelenken nachweisen | Bei anhaltenden Beschwerden oder Warnzeichen |
| Laboruntersuchungen | Andere Ursachen ausschließen (z.B. Infektionen) | Entzündungswerte (CRP, BSG) bestimmen, HLA-B27 testen | Bei Verdacht auf systemische Erkrankung |
| Provokationstests (z.B. Lasègue) | Nervenreizung durch mechanischen Druck bestätigen | Weniger relevant, da kein mechanischer Druck vorliegt | Während der klinischen Untersuchung |
| Elektromyographie (EMG) | Nervenleitgeschwindigkeit messen, Ausmaß der Schädigung bestimmen | Selten eingesetzt, da keine primäre Nervenschädigung | Bei unklaren neurologischen Ausfällen |
„Eine sichere Diagnose entsteht meist aus der Kombination aller verfügbaren Informationen. Das Gespräch mit dir, die körperliche Untersuchung und technische Verfahren ergänzen sich ideal.“
Wie du siehst, ist der diagnostische Weg gut strukturiert. Jeder Schritt baut auf dem vorherigen auf. Dein Arzt wird die verschiedenen Befunde wie Puzzleteile zusammensetzen.
Wir möchten dir die Angst vor diesen Untersuchungen nehmen. Sie sind Werkzeuge, um dir zu helfen. Mit einer klaren Diagnose kann eine gezielte Behandlung beginnen.
Nimm deine Beobachtungen aus den vergangenen Wochen mit zum Termin. Notiere, wann die Schmerzen stärker werden. Auch was dir Linderung bringt, ist wertvoll zu wissen.
Dieses Wissen macht dich zum aktiven Partner in deiner Behandlung. Gemeinsam mit deinem medizinischen Team findest du den besten Weg. Die richtige Diagnose ist der erste Schritt zur dauerhaften Linderung.
Behandlung und praktische Übungen: Was wirklich hilft
Aktives Handeln ist der beste Weg, um aus dem Teufelskreis aus Schmerz und Schonhaltung auszubrechen. Wir möchten dir heute konkrete Maßnahmen zeigen, die wissenschaftlich fundiert sind. Deine Mitarbeit entscheidet maßgeblich über den Erfolg der Behandlung.
Egal ob die Ursache mechanisch oder entzündlich ist – es gibt Wege zur Linderung. Wir stellen dir praktische Übungen und Strategien vor. So kannst du deine Situation aktiv verbessern.
Erste Maßnahmen und Selbsthilfe bei akuten Ischiasschmerzen
Bei plötzlich einschießenden Beschwerden ist schnelle Hilfe gefragt. Die Stufenlagerung bringt oft sofortige Erleichterung. Lege dich dazu flach auf den Rücken und lagere deine Unterschenkel im 90°-Winkel hoch.
Diese Position entlastet die Nervenwurzeln in der Lendenwirbelsäule. Sie nimmt den Druck von der betroffenen Struktur. Halte die Lage für etwa 10-15 Minuten.
Kurzfristig können entzündungshemmende Schmerzmittel den Teufelskreis durchbrechen. Ibuprofen oder Diclofenac gehören zur Gruppe der NSAR. Sie wirken sowohl schmerzlindernd als auch abschwellend.
Vermeide jedoch eine dauerhafte Schonhaltung. Sie führt zu zusätzlichen Muskelverspannungen. Sanfte Bewegung innerhalb der Schmerzgrenze ist meist besser als absolute Ruhe.
Physiotherapie und gezielte Übungen
Langfristig stärkst du deinen Körper am besten mit gezieltem Training. Eine gute Physiotherapie setzt an drei Punkten an. Sie mobilisiert, kräftigt und schult deine Haltung.
Bei muskulär bedingten Problemen helfen spezielle Dehnungen. Für die Gesäßmuskulatur gibt es sanfte Übungen. Sie lösen Verspannungen, die auf den Nerv drücken.
Später kommen Kräftigungsübungen für die tiefe Rumpfmuskulatur hinzu. Sie stabilisieren deine Wirbelsäule wie ein natürliches Korsett. So beugst du weiteren Problemen vor.
Manuelle Therapie oder Osteopathie können den Prozess unterstützen. Auch Akupunktur zeigt bei manchen Menschen gute Wirkung. Sprich mit deinem Arzt über diese Optionen.
Wärme oder Kälte?
Diese Frage lässt sich klar beantworten. Die richtige Wahl hängt von der zugrundeliegenden Ursache ab. Bei muskulären Verspannungen als Auslöser ist Wärme die bessere Option.
Ein Kirschkernkissen oder eine warme Dusche entspannt die verkrampfte Muskulatur. Die Durchblutung wird gefördert. Das löst die Blockade.
Bei akuter Nervenreizung oder Entzündung wirkt Kälte besser. Ein Coolpack dämpft die Schmerzweiterleitung. Es reduziert die Schwellung um den gereizten Nerv.
Wickle das Kühlpack immer in ein Tuch. Lege es für maximal 15-20 Minuten auf die schmerzende Stelle. Wiederhole dies mehrmals täglich.
Medikamentöse Therapie im Vergleich
Die medikamentöse Behandlung unterscheidet sich grundlegend. Bei mechanisch bedingten Nervenschmerzen stehen NSAR im Vordergrund. Sie lindern den Schmerz und hemmen die lokale Entzündung.
Bei entzündlich-rheumatischen Erkrankungen ist die Strategie anders. NSAR dienen hier nur der Symptomkontrolle. Die Basistherapie zielt auf die Krankheitsursache ab.
Spezielle Medikamente wie Methotrexat oder Biologika modulieren das Immunsystem. Sie müssen langfristig eingenommen werden. Diese Behandlung erfolgt immer unter rheumatologischer Führung.
| Therapieziel | Bei mechanischer Nervenreizung | Bei entzündlich-rheumatischer Ursache |
|---|---|---|
| Akute Schmerzlinderung | NSAR (z.B. Ibuprofen, Diclofenac), Muskelrelaxanzien | NSAR, bei starken Schüben ggf. Kortison |
| Langfristige Ursachenbekämpfung | Physiotherapie, Haltungstraining, ggf. Operation | Basistherapie (DMARDs wie Methotrexat), Biologika |
| Begleitende Maßnahmen | Manuelle Therapie, gezielte Übungen, Ergonomie | Bewegungstherapie, Patientenschulung, Ergotherapie |
| Dauer der Medikation | Tage bis Wochen, meist nur im Akutstadium | Meist Jahre, oft dauerhafte Einnahme nötig |
„Die richtige Medikation richtet sich immer nach der genauen Diagnose. Was bei der einen Ursache hilft, kann bei der anderen unwirksam sein.“
Wann ist eine Operation notwendig?
Ein chirurgischer Eingriff ist nur in wenigen Fällen erforderlich. Bei mechanischen Nervenproblemen gibt es klare Kriterien. Anhaltende Lähmungen oder Gefühlsausfälle sind Warnzeichen.
Das Cauda-equina-Syndrom stellt einen absoluten Notfall dar. Bei Störungen der Blasen- oder Darmfunktion muss sofort gehandelt werden. Hier zählt jede Stunde.
In der Orthopädie gilt eine einfache Regel. Konservative Maßnahmen haben immer Vorrang. Erst wenn diese über Wochen keine Besserung bringen, wird über eine Operation nachgedacht.
Bei entzündlich-rheumatischen Erkrankungen sind Operationen an der Wirbelsäule sehr selten. Sie kommen nur bei fortgeschrittenen Fehlstellungen in Betracht. Die moderne Medikamententherapie kann dies meist verhindern.
Wir ermutigen dich, diese Informationen aktiv zu nutzen. Sprich mit deinem Arzt über die für dich passenden Maßnahmen. Gemeinsam findet ihr den besten Weg zur Linderung.
Dein Körper besitzt große Selbstheilungskräfte. Mit der richtigen Unterstützung kannst du sie aktivieren. Beginne noch heute mit den ersten Schritten.
Fazit: Der richtige Weg zu einer genauen Diagnose und Linderung
Mit dem erworbenen Wissen kannst du nun aktiv deine Schmerzsituation verbessern. Du verstehst den Unterschied zwischen mechanischen und entzündlichen Ursachen für deine Beschwerden.
Deine Symptome richtig einzuordnen ist der erste Schritt. Die professionelle Diagnose durch deinen Arzt gibt dir Sicherheit. Sie basiert auf Gespräch, Untersuchung und gezielten Tests.
Der Weg zur Linderung ist aktiv. Bei Nervenreizungen helfen gezielte Übungen und Physiotherapie. Bei systemischen Entzündungen ist eine langfristige Therapie entscheidend.
Integriere die praktischen Maßnahmen in deinen Alltag. Nimm deine Rückenschmerzen ernst, aber lass dich nicht von ihnen beherrschen. Mit medizinischer Unterstützung gewinnst du Lebensqualität zurück.
Zögere nicht bei anhaltenden Schmerzen. Professionelle Hilfe zu suchen ist kein Zeichen von Schwäche. Es ist der erste Schritt zur Besserung für deinen Körper.
FAQ
Kann sich ein Bandscheibenvorfall wie Rheuma anfühlen?
Ja, die Symptome können sich überschneiden. Ein Bandscheibenvorfall in der Lendenwirbelsäule drückt oft auf Nervenwurzeln und löst einen einschießenden, elektrisierenden Schmerz aus, der ins Bein ausstrahlt. Bei rheumatischen Erkrankungen ist der Schmerz eher tief sitzend, bewegungssteif und häufig morgens am schlimmsten. Eine genaue Diagnose durch einen Orthopäden oder Rheumatologen ist entscheidend.
Helfen die gleichen Übungen bei Ischialgie und rheumatischen Beschwerden?
Nicht unbedingt. Bei Ischiasschmerzen durch Muskelverspannungen oder einen leichten Bandscheibenvorfall sind sanfte Mobilisations- und Dehnübungen für Gesäß und Oberschenkel oft hilfreich. Bei entzündlichem Rheuma der Wirbelsäule steht dagegen der Erhalt der Beweglichkeit im Vordergrund, ohne die Gelenke zu überlasten. Lass dich von einem Physiotherapeuten beraten, der deine spezifische Ursache kennt.
Wann sollte ich mit Rückenschmerzen unbedingt zum Arzt gehen?
Suche zeitnah einen Arzt auf, wenn die Schmerzen sehr stark sind, länger als einige Tage anhalten, ins Bein ausstrahlen oder von Taubheitsgefühlen oder Kribbeln begleitet werden. Auch bei nächtlichen Schmerzen, Fieber oder unerklärlichem Gewichtsverlust ist eine ärztliche Abklärung dringend notwendig, um ernste Ursachen auszuschließen.
Ist Wärme bei allen Arten von Rückenschmerzen empfehlenswert?
Wärme ist ideal bei verspannter Muskulatur und chronischen Muskelverspannungen, da sie die Durchblutung fördert und verkrampfte Muskeln lockert. Bei akuten Entzündungen, wie sie oft bei Rheuma oder einem frischen Bandscheibenvorfall vorliegen, kann Kälte besser wirken, um die Entzündungsreaktion zu dämpfen. Höre auf deinen Körper – was lindert deine Beschwerden?
Können Medikamente wie Ibuprofen beide Beschwerdebilder lindern?
A> Ibuprofen kann bei beiden Erkrankungen zur Schmerzlinderung eingesetzt werden, da es sowohl schmerzstillend als auch entzündungshemmend wirkt. Bei Ischiasschmerzen durch Nervendruck bekämpft es die begleitende Entzündung. Bei rheumatischen Erkrankungen zielt die Therapie jedoch oft auf eine langfristige Unterdrückung des Entzündungsprozesses ab, wofür andere Medikamente notwendig sein können.