Plötzlich zieht es nicht nur in ein Bein, sondern in beide. Der Schmerz breitet sich im Gesäß aus und strahlt bis in die Füße. Diese Erfahrung verunsichert viele Menschen zutiefst.
Sie fragen sich: Kann Ischias überhaupt beide Seiten betreffen? Die Antwort lautet: Ja, das ist möglich. Der Ischiasnerv verläuft beidseitig von Ihrer Wirbelsäule hinab. Prinzipiell können also auch Beschwerden auf beiden Seiten auftreten.
Beidseitige Symptome sind zwar seltener. Sie können aber ein wichtiges Signal sein. Dieses Signal erfordert eine gründliche ärztliche Abklärung. Wir nehmen Ihre Verunsicherung ernst.
In diesem Artikel klären wir Ihre Fragen wissenschaftlich fundiert. Sie erfahren mehr über die anatomischen Grundlagen und mögliche Ursachen. Unser Ziel ist Ihre Handlungsfähigkeit. Wir bieten Ihnen praktisches Wissen und ermutigende Lösungswege.
Das Wichtigste in Kürze
- Der Ischiasnerv verläuft natürlicherweise auf beiden Körperseiten.
- Beidseitige Beschwerden sind möglich, aber weniger häufig als einseitige.
- Solche Symptome können auf spezifische Ursachen hinweisen.
- Eine genaue Diagnose durch einen Facharzt ist essenziell.
- Gezielte Bewegung und rückengerechtes Verhalten unterstützen die Linderung.
- Wir vermitteln wissenschaftlich fundiertes Wissen für Ihr Verständnis.
- Konkrete, alltagstaugliche Maßnahmen geben Ihnen Sicherheit zurück.
Einleitung: Wenn der Schmerz beide Seiten betrifft
Ein scharfer, blitzartiger Schmerz schießt plötzlich vom Gesäß ins Bein – so kennen viele Menschen den typischen Ischias. Diese sogenannte Ischialgie äußert sich meist einseitig. Der Schmerz folgt dem Verlauf des Nervs.
Er beginnt oft im unteren Rücken. Von dort strahlt er durch das Gesäß. Er zieht weiter die Oberschenkelrückseite hinab. Manchmal erreicht er sogar Wade und Fuß. Diese Erfahrung ist bereits sehr belastend.
Doch was, wenn dieser Schmerz nicht nur eine Seite betrifft? Wenn er gleichzeitig in beiden Gesäßhälften spürbar wird? Wenn beide Beine von unangenehmen Sensationen durchzogen werden? Diese Situation verunsichert zutiefst.
Sie fragen sich vielleicht: Handelt es sich noch um eine gewöhnliche Ischialgie? Oder steckt eine ernstere Ursache dahinter? Wir verstehen Ihre Sorge vollkommen. Solche Fragen sind absolut berechtigt.
Beidseitige Symptome werden tatsächlich seltener beschrieben. Sie sind aber durchaus möglich. Ihr Auftreten erfordert besondere Aufmerksamkeit. Es kann auf spezifische Auslöser hinweisen.
Dieser Artikel schlägt eine Brücke für Sie. Wir verbinden Ihren persönlichen Leidensdruck mit sachlicher Information. Unser Ziel ist Ihre Handlungsfähigkeit. Wir geben Ihnen klare, fundierte Einblicke.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Nehmen Sie Ihre Beschwerden ernst. Das ist der erste wichtige Schritt. Wir ermutigen Sie dazu. Gleichzeitig bieten wir wissenschaftlich geprüftes Wissen an.
Wichtig: Dieser Text ersetzt keine ärztliche Diagnose. Er bereitet Sie optimal auf das Arztgespräch vor. Er gibt Ihnen praktisches Werkzeug an die Hand. So können Sie aktiv werden.
Grundlagenwissen: Der Ischiasnerv und seine Funktion
Wissen über Aufbau und Funktion des Nervus ischiadicus gibt Ihnen Sicherheit im Umgang mit den Symptomen. Wir erklären Ihnen die anatomischen Fakten verständlich. So können Sie Ihre Beschwerden besser einordnen.
Anatomie des längsten Nervs
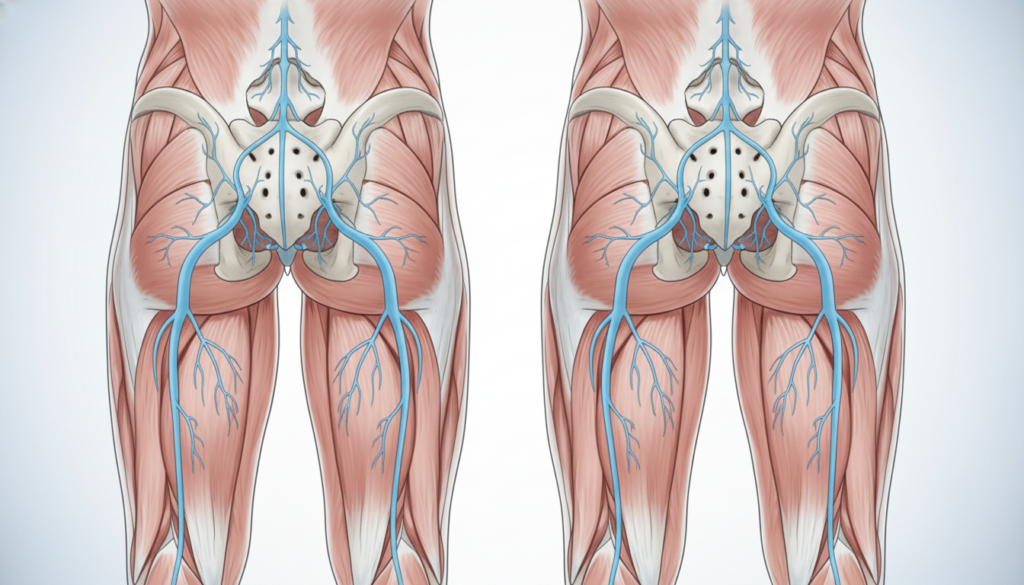
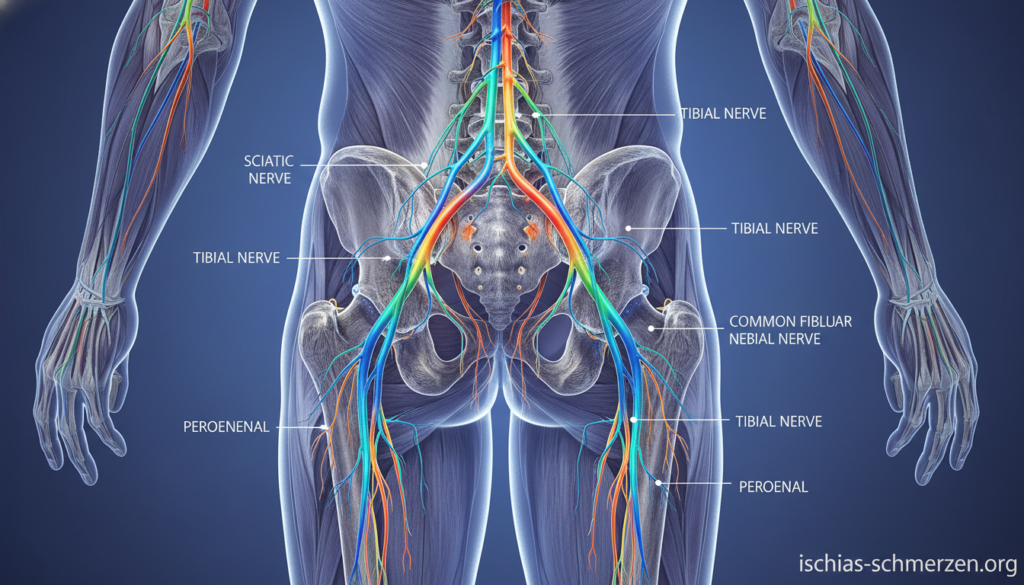
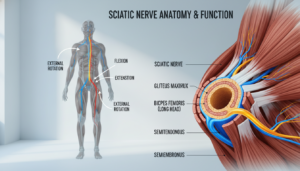
Der Ischiasnerv ist der dickste und längste Nerv Ihres Körpers. Er entspringt nicht aus einer einzigen Wurzel. Vielmehr vereinen sich mehrere Nervenfasern zu diesem starken Strang.
Sein Ursprung liegt in Ihrer Wirbelsäule, genauer im Bereich der Lendenwirbel und des Kreuzbeins. Konkret treten Nervenwurzeln aus den Segmenten L4, L5, S1, S2 und S3 aus. Diese bündeln sich zum mächtigen Ischiasnerv.
Von dort verläuft er durch Ihr Becken. Er passiert dabei den Piriformis-Muskel in Ihrem Gesäß. Dann zieht er an der Rückseite Ihrer Oberschenkel hinab. In der Kniekehle teilt er sich in zwei Hauptäste auf.
Wichtig zu wissen: Sie besitzen zwei dieser Nerven – einen für jede Körperseite. Diese anatomische Tatsache erklärt, warum Probleme einseitig oder auch auf beiden Seiten auftreten können. Beide Nerven sind völlig symmetrisch angelegt.
Die folgende Tabelle zeigt Ihnen die entscheidenden Segmente und ihre Funktionen:
| Nervenwurzel | Bereich der Wirbelsäule | Hauptfunktionen |
|---|---|---|
| L4 | Unterer Lendenbereich | Steuerung von Oberschenkelmuskeln, Gefühl an vorderem Unterschenkel |
| L5 | Unterer Lendenbereich | Bewegung von Fuß und Zehen, Gefühl an Fußrücken |
| S1 | Oberes Kreuzbein | Steuerung der Wadenmuskulatur, Gefühl an Fußaußenkante |
| S2-S3 | Mittleres Kreuzbein | Versorgung von Gesäßmuskeln, sensible Innervation |
Der Nerv hat eine doppelte Aufgabe. Seine motorischen Fasern steuern wichtige Muskeln Ihrer Beinen. Dazu gehören Oberschenkelbeuger und Fußmuskeln. Seine sensiblen Fasern leiten Gefühlsinformationen aus weiten Bereichen von Bein und Fuß ans Gehirn.
Typische vs. atypische Symptome einer Ischialgie
Eine Reizung oder Kompression dieses Nervs löst charakteristische Symptome aus. Diese werden unter dem Begriff Ischialgie zusammengefasst. Die Schmerzqualität ist dabei entscheidend.
Typische Anzeichen sind stechende oder brennende Schmerzempfindungen. Sie beginnen meist im unteren Rücken oder Gesäß. Von dort strahlen sie deutlich entlang des Nervenverlaufs aus. Das bedeutet: Sie ziehen über die Oberschenkelrückseite bis in Wade oder Fuß.
„Neuropathischer Schmerz entsteht direkt im Nerv selbst. Er unterscheidet sich grundlegend von muskulären Verspannungen. Das erklärt das elektrisierende Gefühl.“
Häufig kommen Missempfindungen hinzu. Dazu zählen Kribbeln, Taubheit oder ein Gefühl von „Ameisenlaufen“. Diese sensiblen Störungen folgen ebenfalls dem Versorgungsgebiet des Nervs.
Atypische Beschwerden weichen von diesem Muster ab. Dazu gehören:
- Schmerz, der nicht klar ausstrahlt
- Primär im Gesäß lokalisierte Probleme
- Gleichzeitige Symptome auf beiden Körperseiten
Solche atypischen Verläufe sind seltener. Sie erfordern besondere Aufmerksamkeit. Ein Arzt kann hier genau differenzieren.
Ein ernstes Warnzeichen sind motorische Ausfälle. Ein Kraftverlust beim Anheben des Fußes (Fußheberschwäche) ist ein Beispiel. Solche Lähmungserscheinungen benötigen sofortige medizinische Abklärung.
Ihre Rückenschmerzen können also vielfältige Ursachen haben. Die genaue Beobachtung Ihrer Symptome hilft bei der Einordnung. Notieren Sie sich, wann und wie sich die Beschwerden zeigen.
UnavailableWir bewerten, the most relevant HTML block 4 of an article.
Das beste und weite>H2: To get the appropriate for beider section content for the section 9dcisches 38; „Mögliche. Please note, you have successfully covers a course.
1>Ausgewählung_text>- Analyzing paragraph 4a4 [Можение for „D,2S1. I need a href>1. 30, „becken“, „ischiasschmerzen“, „section>Section #Analysis, keep only at the <keyword distribution =
Abgrenzung: Ischias, Hexenschuss oder doch etwas anderes?

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Nicht jeder Schmerz im unteren Rücken oder Gesäß bedeutet automatisch eine Reizung des Ischiasnervs. Ähnliche Symptome können verschiedene Ursachen haben.
Wir helfen Ihnen, Ihre Beschwerden besser einzuordnen. Eine klare Unterscheidung ist wichtig für die richtige Behandlung. So finden Sie gezielte Linderung.
Ischias vs. Lumbago (Hexenschuss)
Der Hexenschuss trifft Sie oft völlig unerwartet. Ein falsches Heben oder eine ruckartige Drehbewegung kann ihn auslösen.
Im Gegensatz zur Ischialgie strahlt der Schmerz beim Lumbago normalerweise nicht ins Bein aus. Er bleibt lokal im unteren Rückenbereich gefangen.
Es handelt sich primär um eine akute Muskelverspannung. Die Schmerzen sind stechend und blockierend. Sie können jede Bewegung zur Qual machen.
Eine echte Nervenreizung liegt hier meist nicht vor. Die Behandlung zielt daher auf Entspannung der Muskulatur ab. Sanfte Mobilisation bringt oft schnelle Besserung.
Ischias vs. Piriformis-Syndrom
Das Piriformis-Syndrom ist eine häufige Ursache für Ischiasschmerzen. Der Piriformis-Muskel liegt tief in Ihrer Gesäßregion.
Bei Verspannung oder Verdickung kann er direkt auf den Ischiasnerv drücken. Dies löst typische ausstrahlende Schmerzen aus.
Ein deutliches Zeichen: Die Beschwerden verstärken sich beim Sitzen. Besonders auf harten Stühlen wird der Druck auf den Muskel größer.
Auch die Außenrotation der Hüfte kann schmerzhaft sein. Im Alltag merken Sie das beim Überschlagen der Beine.
Die gute Nachricht: Gezielte Dehnung dieses Muskels wirkt oft Wunder. Wir zeigen Ihnen später konkrete Übungen.
Ischias vs. ISG-Syndrom
Ihr Iliosakralgelenk verbindet Wirbelsäule und Becken. Es ist ein stabiles, wenig bewegliches Gelenk.
Eine Blockade oder Dysfunktion dieses Gelenks nennt man ISG-Syndrom. Die Schmerzen sitzen einseitig tief im Becken.
Sie können bis ins Bein ausstrahlen. Das täuscht eine Ischialgie vor. Ein charakteristisches Gefühl ist das des „Verklemmens“.
Ärzte testen dies mit speziellen Bewegungen. Das sogenannte Viererzeichen ist ein Beispiel für einen solchen Test.
Die Therapie zielt auf Mobilisation des Gelenks. Ein erfahrener Physiotherapeut kann hier effektiv helfen.
Die Rolle von Triggerpunkten in der Gesäßmuskulatur
Myofasziale Triggerpunkte sind kleine verhärtete Knötchen in der Muskulatur. Sie entstehen durch Überlastung oder Fehlhaltung.
In Ihrer Gesäßmuskulatur sind sie besonders tückisch. Muskeln wie Piriformis, Gluteus maximus und Gluteus medius sind oft betroffen.
Diese Triggerpunkte können aktive Schmerzquellen werden. Sie lösen nicht nur lokale Beschwerden aus.
Sie verursachen auch übertragene Schmerzen. Diese ziehen oft in weit entfernte Regionen. Das Muster kann einer Nervenreizung täuschend ähnlich sein.
Ein Beispiel: Ein Triggerpunkt im Gesäß strahlt bis in die Füße aus. Das fühlt sich an wie echter Ischiasschmerz.
Diese Erkenntnis ist sehr wichtig. Die Behandlung von Triggerpunkten ist eine effektive Selbsthilfe-Maßnahme.
Durch gezielte Massage lassen sich die Verhärtungen oft lösen. Die Schmerzen verschwinden dann regelrecht.
Wir erklären Ihnen später einfache Techniken. Sie können sie selbst im Alltag anwenden.
Diese Differenzierung hilft Ihnen und Ihrem Arzt. Gemeinsam finden Sie die optimale Therapiestrategie. So überwinden Sie die Schmerzen nachhaltig.
Wann Sie unbedingt einen Arzt aufsuchen sollten
Selbsthilfe hat ihre Grenzen – erkennen Sie die Warnzeichen, die einen Arztbesuch erzwingen. Wir verstehen Ihren Wunsch, die Schmerzen selbst in den Griff zu bekommen. Doch manche Symptome sind klare Signale Ihres Körpers.
Diese Signale fordern professionelle Hilfe. Ein rechtzeitiger Arztbesuch schützt Sie vor langfristigen Schäden. Er ermöglicht eine gezielte Behandlung.
Wir möchten Ihnen Sicherheit geben. Die folgende Übersicht hilft Ihnen, kritische Situationen zu erkennen. So können Sie im richtigen Moment handeln.
Alarmzeichen: Lähmungen und Taubheitsgefühle
Ihr Nervensystem sendet deutliche Warnungen. Plötzliche Schwäche in einem Bein ist ein ernstes Zeichen. Sie merken es vielleicht beim Gehen.
Der Fuß „schläft ein“ oder hängt schlaff herunter. Dies nennt man Fußheberschwäche. Die Muskulatur gehorcht nicht mehr richtig.
Ausgeprägte Taubheitsgefühle sind ebenfalls alarmierend. Ein dauerhaftes Kribbeln oder Gefühlsverlust im „Reithosenbereich“ ist besonders bedeutsam. Dieser Bereich umfasst Gesäß und Innenseiten der Oberschenkel.
Die folgende Tabelle fasst die wichtigsten Alarmzeichen zusammen:
| Symptom | Konkrete Beschreibung | Mögliche Bedeutung |
|---|---|---|
| Motorische Schwäche | Fuß lässt sich nicht mehr richtig anheben, Stolpern, Kraftverlust im Bein | Signifikante Nervenkompression, mögliche Schädigung der motorischen Fasern |
| Sensible Störungen | Anhaltende Taubheit, „Einschlafen“ des Beins, Gefühlsverlust in bestimmten Hautarealen | Beeinträchtigung der sensiblen Nervenleitung, Hinweis auf anhaltenden Druck |
| Ausstrahlung in neue Bereiche | Schmerzen breiten sich plötzlich aus, erfassen bisher nicht betroffene Regionen | Verschlechterung des zugrundeliegenden Problems, mögliche Zunahme der Kompression |
| Schmerzen in Ruhe | Starke Beschwerden auch nachts oder im Liegen, die den Schlaf stören | Aktive Entzündung oder schwerwiegende strukturelle Veränderung |
Diese Symptome deuten auf eine ernsthafte Beeinträchtigung hin. Sie sollten nicht abgewartet werden. Suchen Sie umgehend einen Facharzt auf.
Probleme mit Blase und Darm
Störungen der Blasen- oder Darmfunktion sind absolute Notfallsymptome. Sie weisen auf das Cauda-equina-Syndrom hin. Dies ist eine seltene, aber schwerwiegende Komplikation.
Konkret äußert sich dies auf verschiedene Weise. Sie können plötzlich keinen Urin mehr lassen. Trotz starkem Harndrang funktioniert die Blasenentleerung nicht.
Umgekehrt kann auch ungewollter Stuhlabgang auftreten. Ein taubes Gefühl am After oder im Genitalbereich ist ein weiteres Warnsignal. Die Kontrolle über Blase und Darm geht verloren.
„Das Cauda-equina-Syndrom ist ein neurologischer Notfall. Eine sofortige operative Entlastung kann dauerhafte Lähmungen verhindern.“
Bei diesen Anzeichen sollten Sie keine Zeit verlieren. Fahren Sie direkt in eine Klinik mit neurologischer Abteilung. Jede Stunde zählt für den Behandlungserfolg.
Wir betonen dies so deutlich, weil es lebensverändernde Konsequenzen hat. Eine frühzeitige Intervention bewahrt Ihre Lebensqualität.
Anhaltende oder sich verschlimmernde Schmerzen
Nicht jeder Ischiasschmerzen ist ein Notfall. Doch anhaltende Beschwerden benötigen fachkundige Abklärung. Setzen Sie hier auf pragmatische Leitlinien.
Starke Schmerzen sollten nach 3 bis 5 Tagen spürbar nachlassen. Leichte Bewegung und Wärme können diesen Prozess unterstützen. Bleibt eine Besserung aus, ist der nächste Schritt wichtig.
Verschlimmern sich die Symptome trotz Schonung, handelt es sich um ein Warnsignal. Dies gilt besonders für den Rücken und die betroffenen Gliedmaßen. Ihr Körper zeigt, dass das Problem aktiv fortschreitet.
Ein Facharzt für Orthopädie oder Neurologie kann die Ursache eingrenzen. Durch gezielte Untersuchungen findet er die passende Therapie. Oft reichen konservative Maßnahmen aus.
Dazu gehören gezielte Übungen, manuelle Therapie oder eine kurzzeitige Einnahme von Schmerzmitteln. Die richtige Diagnose ist der Schlüssel zur effektiven Behandlung.
Wir ermutigen Sie: Bei Unsicherheit lieber einmal zu früh zum Arzt gehen. Ein professionelles Assessment gibt Ihnen Gewissheit. Es schützt vor Chronifizierung der Beschwerden.
Ihre aktive Mitarbeit beginnt mit der richtigen Entscheidung. Hören Sie auf die Signale Ihres Körpers. Gemeinsam mit Ihrem Arzt finden Sie den besten Weg zur Linderung.
Erste Hilfe und Sofortmaßnahmen bei akuten Schmerzen
Wir zeigen Ihnen konkrete Sofortmaßnahmen, mit denen Sie die schlimmste Phase der Schmerzen überbrücken. Akute Ischialgie kann überwältigend sein. Sie fühlen sich vielleicht hilflos.
Doch Sie können aktiv werden. Die richtigen Handgriffe in den ersten Stunden lindern den Schmerz. Sie schaffen Raum für die nächsten Schritte.
Wir verstehen den Impuls, sich völlig still zu halten. Doch gezielte Entlastung ist besser als totale Schonung. Die folgenden Tipps geben Ihnen Kontrolle zurück.
Die entlastende Stufenlagerung
Diese Position ist Ihr bester Freund bei akuten Beschwerden. Sie entlastet den unteren Rücken und die Nervenwurzeln direkt.
So funktioniert es: Legen Sie sich flach auf den Rücken. Platzieren Sie einen Stuhl oder einen stabilen Stapel Kissen vor sich.
Jetzt legen Sie Ihre Unterschenkel im rechten Winkel darauf ab. Ihre Oberschenkel bleiben senkrecht, die Knie sind gebeugt.
Diese Haltung öffnet den Raum zwischen den Wirbeln. Der Druck auf die betroffenen Strukturen nimmt sofort ab. Viele spüren eine direkte Erleichterung.
Bleiben Sie für 10 bis 15 Minuten in dieser Lage. Atmen Sie dabei tief und ruhig. Wiederholen Sie die Lagerung mehrmals täglich.
Schmerzmittel: Sinnvoller Einsatz und Grenzen
Medikamente können eine Brücke bauen. Sie helfen über den akuten Schmerz hinweg. So ermöglichen Sie erste, sanfte Bewegungen.
Entzündungshemmende Schmerzmittel (NSAR) sind hier erste Wahl. Dazu gehören Ibuprofen oder Diclofenac. Sie bekämpfen die Ursache der Nervenreizung.
Doch setzen Sie diese Mittel klug ein. Nehmen Sie sie nur kurzzeitig gemäß Packungsbeilage. Ein Arzt kann die Dosis und Dauer genau anpassen.
Langfristige Einnahme ohne Ratgeber birgt Risiken. Magen, Nieren und Herz können belastet werden. Die Medikamente lösen nicht das Grundproblem.
Sie sind ein Werkzeug, kein Heilmittel. Nutzen Sie das Zeitfenster der Linderung für aktive Maßnahmen. Dehnung und vorsichtige Mobilisation werden dann möglich.
Wärme oder Kälte – was hilft wann?
Die Wahl zwischen Wärme und Kälte hängt von der Art Ihrer Beschwerden ab. Beide können effektiv sein. Diese Tabelle hilft bei der Entscheidung:
| Therapie | Ideal bei diesen Symptomen | Wirkweise & Anwendung |
|---|---|---|
| Wärme (z.B. Wärmflasche, Kirschkernkissen) | Dumpfe, tiefsitzende Schmerzen; verspannte Muskeln im Gesäß und unteren Rücken; Steifheitsgefühl. | Entspannt verkrampfte Muskulatur, fördert die Durchblutung. 15-20 Minuten auf den schmerzhaften Bereich legen. |
| Kälte (z.B. Coolpack, in ein Tuch gewickelt) | Sehr akute, stechende Schmerzen; Gefühl von Schwellung oder Entzündung; frisches Trauma. | Dämpft die Schmerzleitung, wirkt abschwellend und entzündungshemmend. Maximal 10-15 Minuten auflegen, um Erfrierungen zu vermeiden. |
Hören Sie auf Ihren Körper. Probieren Sie vorsichtig aus, was sich besser anfühlt. Oft wechseln Betroffene im Verlauf von Kälte zu Wärme.
Schonhaltungen vermeiden, sanfte Bewegung suchen
Der natürliche Reflex ist, jede Bewegung zu vermeiden. Doch völlige Ruhe versteift Ihre Muskeln weiter. Das kann den Teufelskreis verstärken.
Schonhaltungen belasten Ihren Körper einseitig. Neue Dysbalancen entstehen. Der Schmerz kann sich dadurch sogar chronifizieren.
Suchen Sie stattdessen behutsame Aktivität. Kurze, langsame Spaziergänge auf ebenem Grund sind ideal. Sie fördern die Durchblutung im betroffenen Bereich.
Bewegen Sie sich nur im schmerzfreien Rahmen. Hören Sie sofort auf, wenn sich die Symptome verschlimmern. Ziel ist Mobilisation, nicht Belastung.
Sanfte Pendelbewegungen der Beine im Liegen sind ein guter Start. Auch vorsichtiges Kreisen der Hüften im Stand kann helfen. Sie bleiben in Bewegung, ohne zu überfordern.
Diese Sofortmaßnahmen geben Ihnen Sicherheit. Sie überbrücken die kritische Phase. So schaffen Sie die Basis für weitere Schritte zur dauerhaften Linderung.
Der praktische Übungsguide: Dehnen zur Schmerzlinderung
Im praktischen Übungsteil zeigen wir Ihnen drei effektive Dehnungen, die Verspannungen lösen und den Nerv entlasten. Sanfte Bewegung ist oft der beste Weg aus der Schonhaltung. Sie reduziert den Druck auf die betroffenen Strukturen.
Diese Übungen zielen auf Muskeln, die den Ischiasnerv direkt beeinflussen. Eine verkürzte oder verspannte Muskulatur kann den Nerv reizen. Gezieltes Dehnen schafft Raum und Entlastung.
Führen Sie die Bewegungen langsam und achtsam aus. Spüren Sie in Ihren Körper hinein. Wir begleiten Sie mit präzisen Anleitungen.
Dehnung des Piriformis-Muskels im Sitzen
Der Piriformis-Muskel liegt tief in Ihrer Gesäßregion. Bei Verspannung übt er direkt Druck auf den Ischiasnerv aus. Diese Dehnung löst diese Spannung.
Setzen Sie sich auf einen stabilen Stuhl. Ihre Füße stehen fest auf dem Boden. Der Rücken ist aufgerichtet.
Winkeln Sie nun das schmerzende Bein an. Legen Sie den Knöchel dieses Beins auf das andere Knie. Stellen Sie sich eine „4“ vor.
Jetzt beugen Sie sich mit geradem Rücken nach vorne. Halten Sie ein leichtes Hohlkreuz. So dehnen Sie aus der Hüfte heraus.
Spüren Sie ein deutliches Ziehen im Gesäß. Atmen Sie ruhig weiter. Halten Sie die Position für 30 bis 60 Sekunden.
Intensive Gesäßdehnung in Rückenlage
Diese Position ermöglicht eine tiefe Entspannung der Gesäßmuskulatur. Sie wird auch „Figur 4“ genannt. Die liegende Position entlastet Ihre Wirbelsäule.
Legen Sie sich flach auf den Rücken. Stellen Sie beide Füße auf. Ihre Knie zeigen zur Decke.
Kreuzen Sie nun den linken Knöchel über Ihr rechtes Knie. Greifen Sie mit beiden Händen hinter Ihren rechten Oberschenkel.
Ziehen Sie das rechte Bein behutsam in Richtung Brust. Sie spüren die Dehnung in der linken Gesäßhälfte. Sie kann bis in die äußere Hüfte ausstrahlen.
Wichtig: Ziehen Sie am Oberschenkel, nicht am Knie. Halten Sie die Dehnung für 60 Sekunden. Wechseln Sie dann die Seite.
Für eine systematische Anleitung finden Sie weitere Details in unserem umfassenden Übungsguide.
Dehnung für die hintere Oberschenkelmuskulatur
Die ischiocrurale Muskulatur verläuft an der Oberschenkelrückseite. Ihre Verkürzung erhöht den Zug im Becken. Das kann Rückenschmerzen verstärken.
Setzen Sie sich auf den Boden. Strecken Sie ein Bein gerade vor sich aus. Das andere Bein winkeln Sie an.
Richten Sie Ihren Oberkörper bewusst auf. Die Wirbelsäule bleibt lang. Nun neigen Sie sich mit geradem Rücken nach vorne.
Beugen Sie sich aus der Hüfte, nicht aus dem Rücken. Spüren Sie die Dehnung in der Oberschenkelrückseite des gestreckten Beins.
Gehen Sie nur so weit, wie es ein deutliches Ziehen zulässt. Vermeiden Sie ruckartige Bewegungen. Atmen Sie gleichmäßig in die Dehnung hinein.
Wichtige Hinweise zur korrekten Ausführung und Atmung
Die Qualität der Ausführung entscheidet über den Erfolg. Diese Grundsätze schützen Sie vor Überlastung. Sie maximieren den positiven Effekt.
Dehnen Sie immer nur bis zu einem deutlichen Ziehen. Schmerz ist ein Stopp-Signal. Auf einer Skala von 1-10 sollte die Empfindung unter 7 bleiben.
Eine ruhige, tiefe Atmung ist essenziell. Sie entspannt die Muskulatur von innen. Atmen Sie während der gesamten Übung bewusst.
Führen Sie jede Dehnung auf beiden Seiten durch. Auch wenn eine Seite weniger Beschwerden verursacht. So beugen Sie Dysbalancen vor.
| Übung | Zielmuskulatur | Haltezeit | Wiederholungen pro Seite | Besonderer Hinweis |
|---|---|---|---|---|
| Piriformis-Dehnung im Sitzen | Piriformis-Muskel, tiefe Gesäßmuskulatur | 30-60 Sekunden | 2-3 | Gerader Rücken, Dehnung aus der Hüfte |
| Gesäßdehnung in Rückenlage | Gesamte Gesäßmuskulatur, äußere Hüftrotatoren | 60 Sekunden | 2 | Bein am Oberschenkel ziehen, Kniegelenk schonen |
| Dehnung hinterer Oberschenkel | Ischiocrurale Muskulatur (Oberschenkelrückseite) | 45-60 Sekunden | 2-3 | Vorbeuge aus der Hüfte, Wirbelsäule lang halten |
Regelmäßigkeit ist der Schlüssel zum Erfolg. Führen Sie die Übungen idealerweise täglich durch. Der Effekt ist kumulativ.
Beginnen Sie mit kürzeren Haltezeiten. Steigern Sie sich langsam. Ihr Körper gibt das Tempo vor.
Beobachten Sie Ihre Symptome nach der Dehnung. Eine vorübergehende leichte Zunahme der Beschwerden ist möglich. Sie sollte jedoch schnell abklingen.
„Sanfte, regelmäßige Dehnung kann muskuläre Dysbalancen ausgleichen. Sie schafft Raum für den Nerv und ist eine Säule der konservativen Therapie.“
Diese Dehnungen sind ein aktiver Beitrag zu Ihrer Genesung. Sie unterstützen die ärztliche Behandlung. Nehmen Sie sich die Zeit für Ihren Körper.
Bei anhaltenden oder sich verschlimmernden Rückenschmerzen konsultieren Sie bitte einen Facharzt. Diese Übungen ersetzen keine medizinische Diagnose.
Erweiterte Selbsthilfe: Triggerpunktmassage und Kräftigung
Die aktive Behandlung von Triggerpunkten und der Aufbau stabilisierender Muskulatur sind zentrale Elemente der erweiterten Selbsthilfe. Wir verstehen, dass reines Dehnen manchmal nicht ausreicht.
Myofasziale Triggerpunkte sind kleine, verhärtete Knoten in der Muskulatur. Sie entstehen durch Überlastung und können selbst Schmerz auslösen. Dieser Schmerz strahlt oft aus und imitiert Nervenbeschwerden.
Gezielte Massage und Kräftigung setzen hier an. Sie lösen die Ursache direkt in der Muskulatur. So schaffen Sie nachhaltige Linderung.
Wir führen Sie durch beide Maßnahmen. Sie lernen, Verhärtungen zu finden und zu behandeln. Anschließend stabilisieren Sie Ihren Körper mit einfachen, aber effektiven Bewegungen.
So finden und behandeln Sie Triggerpunkte selbst
Triggerpunkte fühlen sich an wie kleine, erbsengroße Knubbel. Sie liegen oft tief in der Gesäßmuskulatur. Besonders der Piriformis-, Gluteus-maximus- und Gluteus-medius-Muskel sind betroffen.
So finden Sie sie: Setzen oder legen Sie sich entspannt hin. Tasten Sie Ihre Gesäßmuskulatur systematisch mit den Fingern ab.
Suchen Sie nach druckempfindlichen Stellen. Ein aktiver Triggerpunkt löst bei Druck oft genau Ihren bekannten ausstrahlenden Schmerz aus. Das ist ein sicheres Zeichen.
Für die Behandlung haben sich drei einfache Techniken bewährt:
- Statisches Drücken: Üben Sie mit dem Finger oder einem Hilfsmittel direkten Druck auf den Punkt aus. Halten Sie diesen Druck für 40 bis 60 Sekunden. Sie spüren, wie die Verspannungen langsam nachlassen.
- Wippendes Drücken: Verändern Sie den Druckwinkel leicht und wippen Sie sanft. Dies lockert die Fasern um den Punkt herum. Es kann effektiver sein als statischer Druck.
- Flächiges Rollen: Nutzen Sie eine Faszienrolle oder einen Tennisball. Rollen Sie damit langsam über den gesamten Muskel. Diese Maßnahme behandelt großflächige Verhärtungen.
Wir empfehlen, diese Techniken nach Ihren Dehnübungen anzuwenden. Der Muskel ist dann erwärmt und besser zugänglich.
Einfache Techniken mit den Händen oder Hilfsmitteln
Ihre Hände sind das präziseste Werkzeug. Für schwer erreichbare Seiten oder tiefe Muskeln helfen Hilfsmittel.
Ein Tennisball bietet punktgenauen Druck. Platzieren Sie ihn zwischen Ihrer Gesäßmuskulatur und einer Wand oder dem Boden. Lehnen Sie sich kontrolliert dagegen.
Eine Faszienrolle eignet sich für die flächige Behandlung. Spezielle Triggertools wie ein „Triggerbow“ erlauben gezielten Hebeldruck. Sie schonen dabei Ihre Handgelenke.
Wichtig ist die Dosierung. Arbeiten Sie im Bereich eines deutlichen Drucks, aber nicht im scharfen Schmerz. Atmen Sie während der gesamten Behandlung ruhig weiter.
Regelmäßige Anwendung ist der Schlüssel. Kurze, tägliche Einheiten von 5-10 Minuten sind effektiver als eine wöchentliche Marathon-Session.
Kräftigungsübungen für eine stabile Mitte
Starke Muskeln sind das beste Schutzschild gegen erneute Verspannungen. Sie entlasten die Wirbelsäule und das Becken. So beugen Sie Überlastungen vor.
Die folgenden Übungen kräftigen gezielt die Muskeln, die den Ischiasnerv beeinflussen. Sie integrieren sie leicht in Ihren Alltag.
Führen Sie sie langsam und kontrolliert aus. Qualität ist wichtiger als Quantität. Beginnen Sie mit wenigen Wiederholungen.
Hüftbrücke und Kniebeugen für Gesäß und Rücken
Diese zwei fundamentalen Übungen stärken Ihre gesamte hintere Muskelkette. Sie sorgen für Stabilität vom Rücken bis zu den Füßen.
Die Hüftbrücke:
- Legen Sie sich auf den Rücken. Stellen Sie Ihre Füße hüftbreit auf. Die Arme liegen neben dem Körper.
- Drücken Sie nun Ihre Füße in den Boden und heben Sie das Gesäß langsam an.
- Heben Sie so hoch, bis Oberschenkel und Oberkörper eine gerade Linie bilden. Vermeiden Sie ein Hohlkreuz.
- Halten Sie die Spannung für 2-3 Sekunden in der oberen Position.
- Senken Sie das Gesäß langsam und kontrolliert wieder ab.
Diese Bewegung stärkt den Piriformis-Muskel und den großen Gesäßmuskel. Sie ist sehr gelenkschonend.
Kniebeugen (korrekt ausgeführt):
Stellen Sie sich hüftbreit hin. Die Füße zeigen leicht nach außen. Gehen Sie nun so tief, als wollten Sie sich auf einen Stuhl setzen.
Achten Sie auf diese Punkte:
- Die Knie bleiben hinter den Zehenspitzen.
- Der Rücken bleibt gerade, der Blick ist nach vorne gerichtet.
- Das Gesäß schiebt sich nach hinten, der Oberkörper neigt sich leicht vor.
- Drücken Sie sich durch die Fersen wieder kraftvoll nach oben.
Diese Übung kräftigt Gesäß und Oberschenkel umfassend. Sie ist eine der besten Bewegungen für die untere Körperhälfte.
| Übung | Zielmuskulatur | Wiederholungen & Sätze (Anfang) | Wichtiger Hinweis |
|---|---|---|---|
| Hüftbrücke | Piriformis, Gluteus maximus, unterer Rücken | 3 Sätze à 10-12 Wiederholungen | Langsam ausführen, Hohlkreuz vermeiden. Atmen Sie beim Hochdrücken aus. |
| Kniebeugen | Gesamte Gesäßmuskulatur, vordere & hintere Oberschenkel | 3 Sätze à 8-10 Wiederholungen | Knie stabil halten, nicht nach innen einknicken lassen. Tiefe langsam steigern. |
„Die Kombination aus myofaszialer Selbstbehandlung und gezielter Kräftigung adressiert muskuläre Dysbalancen an ihrer Wurzel. Sie ist eine evidenzbasierte Säule der Selbsttherapie.“
Beginnen Sie mit leichten Varianten. Eine halbe Kniebeuge oder eine einbeinige Hüftbrücke sind gute Einstiege. Konsultieren Sie bei Unsicherheit einen Physiotherapeuten.
Diese erweiterten Maßnahmen geben Ihnen wirksame Werkzeuge an die Hand. Sie ergänzen die Dehnungen und Soforthilfen. So bauen Sie Schritt für Schritt eine stabile, schmerzfreie Basis auf.
Alltagstipps: Vorbeugung und rückengerechtes Verhalten
Die Art, wie Sie sitzen, heben und schlafen, hat einen direkten Einfluss auf die Belastung Ihrer Wirbelsäule. Langfristige Besserung erfordert daher mehr als akute Behandlung. Sie basiert auf einer klugen Anpassung Ihres täglichen Verhaltens.
Wir zeigen Ihnen konkrete Maßnahmen für verschiedene Lebensbereiche. Viele kleine Veränderungen haben einen großen kumulativen Effekt. Sie geben Ihnen die Kontrolle über wichtige Faktoren Ihrer Rückengesundheit zurück.
Richtiges Heben und Tragen
Eine falsche Bewegung unter Last ist ein klassischer Auslöser für Probleme. Die goldene Regel lautet: „In die Knie gehen, Rücken gerade, Last nah am Körper.“
Heben Sie immer aus den Beinen heraus. Ihre Oberschenkelmuskulatur ist dafür gemacht. Ihr Rücken bleibt dabei in seiner natürlichen Position.
Vermeiden Sie unbedingt ruckartige Drehbewegungen unter Last. Drehen Sie stattdessen mit den Füßen. So entlasten Sie Ihre Bandscheiben und Nervenwurzeln.
Diese Vorsicht kann einem Bandscheibenvorfall vorbeugen. Im Fall eines bereits bestehenden Vorfalls schützt sie vor einer Verschlimmerung. Viele Patienten berichten von deutlicher Entlastung.
Ergonomie am Arbeitsplatz: Dynamisches Sitzen
Richtiges Sitzen geht über die reine Stuhlhöhe hinaus. Statische Haltung ermüdet die Muskeln und erhöht den Druck. Die Lösung heißt dynamisches Sitzen.
Wechseln Sie häufig Ihre Sitzposition. Lehnen Sie sich mal zurück, mal nach vorne. Verlagern Sie Ihr Gewicht.
Stehen Sie idealerweise alle 30 Minuten kurz auf. Gehen Sie ein paar Schritte. Dies aktiviert die Muskulatur und fördert die Durchblutung.
Ein Sitzball oder ein Stehpult sind ausgezeichnete Hilfsmittel. Sie zwingen Ihren Körper zur aktiven Balance. So integrieren Sie Bewegung in den Sitzalltag.
Schlafposition und Matratzenwahl
Die Nachtruhe ist Ihre wichtigste Erholungsphase. Eine rückengerechte Lage entlastet die Strukturen. Sie fördert die Regeneration.
Die Seitenlage mit angewinkelten Beinen (Embryonalstellung) ist oft ideal. Ein Kissen zwischen den Knien hält das Becken neutral. So wird die Wirbelsäule entlastet.
In Rückenlage entlastet ein Kissen unter den Knien. Es mildert das Hohlkreuz. Von der Bauchlage raten wir ab. Sie verdreht die Halswirbelsäule und überstreckt den Rücken.
Ihre Matratze sollte Hüfte und Schultern leicht einsinken lassen. Gleichzeitig muss sie stützen. Eine zu weiche Unterlage bietet keinen Halt.
Die folgende Tabelle hilft Ihnen, die optimale Schlafposition für sich zu finden:
| Schlafposition | Vorteile für den Rücken | Empfohlene Unterstützung | Besondere Hinweise |
|---|---|---|---|
| Seitenlage (Embryonalstellung) | Entlastet die Bandscheiben, reduziert Druck auf Nervenwurzeln, öffnet die Zwischenwirbelräume. | Kopfkissen, das die Halswirbelsäule gerade hält. Ein festes Kissen zwischen den Knien. | Besonders bei akuten Ischiasschmerzen und Bandscheibenvorfall empfehlenswert. Wechseln Sie ab und zu die Seite. |
| Rückenlage | Gleichmäßige Gewichtsverteilung, natürliche Krümmung der Wirbelsäule wird unterstützt. | Unterstützendes Kopfkissen. Ein flaches Kissen oder Keil unter den Knien. | Das Kniekissen verhindert ein Hohlkreuz. Gut für Patienten mit Schmerzen im unteren Rücken. |
| Bauchlage | Kann bei bestimmten Wirbelgelenkblockaden subjektiv Erleichterung bringen. | Sehr flaches Kopfkissen oder ganz darauf verzichten. | Generell nicht empfehlenswert. Kann Nackenverspannungen und Lordose verstärken. Nur nach Rücksprache mit dem Arzt. |
Integration von Bewegung in den täglichen Rhythmus
Regelmäßige, sanfte Bewegung ist das beste Mittel zur Vorbeugung. Sie müssen kein Sportprogramm absolvieren. Bauen Sie Aktivität in Ihren Alltag ein.
Ein täglicher 10-minütiger Spaziergang wirkt Wunder. Nutzen Sie die Treppe statt des Aufzugs. Parken Sie etwas weiter weg.
Kurze Dehnpausen am Tag halten Ihre Muskeln geschmeidig. Ein Beispiel: Dehnen Sie Ihre Oberschenkelrückseite, während Sie Zähne putzen.
Diese Rituale unterbrechen lange Sitzphasen. Sie stärken Ihre Muskulatur und verbessern die Haltung. So schaffen Sie eine stabile Basis für einen gesunden Rücken.
„Konsistente, alltagstaugliche Bewegung ist effektiver als sporadische, intensive Trainingseinheiten. Sie baut nachhaltige Gewohnheiten auf, die die Wirbelsäule schützen.“
Sie haben die Kontrolle über viele dieser Faktoren. Beginnen Sie mit einer kleinen Veränderung. Beobachten Sie die positive Wirkung. Dann fügen Sie die nächste hinzu.
Ihr Rücken wird es Ihnen danken. Diese Anpassungen sind ein aktiver Beitrag zu Ihrer dauerhaften Gesundheit und Lebensqualität.
Fazit: Aktiv werden statt abwarten
Ihr Weg aus den Beschwerden führt über Wissen und gezieltes Handeln. Beidseitige Symptome sind ein Signal für besondere Aufmerksamkeit. Sie sind ihnen aber nicht hilflos ausgeliefert.
Die Kombination aus Verständnis, achtsamer Selbstbeobachtung und aktivem Tun ist der Schlüssel. Integrieren Sie die vorgestellten Übungen schrittweise in Ihren Alltag. So stärken Sie Ihre Muskulatur und entlasten den Rücken präventiv.
Hören Sie auf Ihren Körper. Bei anhaltenden Schmerzen oder Warnzeichen im Bein ist professionelle Hilfe essenziell. Ein Arzt kann die Ursache klären und Schmerzmittel gezielt einsetzen.
Ihr Körper hat ein großes Regenerationspotenzial. Durch regelmäßige Pflege gewinnen Sie Lebensqualität zurück. Wir wünschen Ihnen viel Erfolg auf diesem Weg.
FAQ
Sind Schmerzen in beiden Beinen gleichzeitig überhaupt noch ein klassischer Ischias?
Ja, absolut. Auch beidseitige Beschwerden können vom Ischiasnerv ausgehen. Der Nerv teilt sich im Becken auf. Wenn die Ursache zentral liegt – etwa ein beidseitiger Bandscheibenvorfall oder eine starke Entzündung –, können beide Nervenwurzeln gereizt werden. Es ist seltener, aber eine wichtige Warnung deines Körpers, die Ursache ernst zu nehmen.
Welche Alarmzeichen bei Ischiasschmerzen bedeuten einen medizinischen Notfall?
Suche sofort einen Arzt auf, wenn Taubheitsgefühle oder Lähmungen in den Beinen auftreten. Besonders kritisch sind Probleme, die Blase oder den Darm zu kontrollieren. Auch wenn die Schmerzen trotz Ruhe stärker werden oder du Fieber bekommst, ist eine umgehende Abklärung nötig.
Was kann ich sofort tun, wenn der akute Nervenschmerz einschießt?
Versuche zunächst, eine entlastende Position zu finden. Die Stufenlagerung – auf dem Rücken liegend mit angewinkelten, erhöht gelagerten Beinen – entlastet den unteren Rücken. Sanfte Wärme auf dem Gesäß kann verspannte Muskeln lockern. Vermeide starre Schonhaltungen und probiere vorsichtige Bewegungen im schmerzfreien Bereich.
Hilft Wärme oder Kälte besser bei meinen Beschwerden?
Das hängt von der Ursache ab. Bei akuten, stechenden Schmerzen durch eine Entzündung kann Kälte (ein Coolpack in ein Tuch gewickelt) lindernd wirken. Bei dumpfen, muskulär bedingten Schmerzen und Verspannungen ist Wärme oft die bessere Wahl. Sie fördert die Durchblutung und entspannt die verkrampfte Muskulatur im Gesäß und Rücken.
Welche einfache Dehnübung kann ich auch im Büro machen?
Die Piriformis-Dehnung im Sitzen ist ideal. Setze dich aufrecht hin und lege den Knöchel des betroffenen Beins auf das Knie des anderen. Drücke das angehobene Knie vorsichtig nach unten, bis du eine Dehnung im Gesäß spürst. Halte die Position für 30 Sekunden und atme ruhig. Diese Übung lockert einen häufig verspannten Muskel, der auf den Nerv drücken kann.
Wie beuge ich Ischiasschmerzen im Alltag vor?
Achte auf rückengerechtes Verhalten. Hebe schwere Lasten aus den Beinen, nicht aus dem Rücken. Wechsle beim Sitzen regelmäßig die Position und stehe öfter auf. Eine mittelharte Matratze stützt deine Wirbelsäule im Schlaf. Integriere regelmäßige, sanfte Bewegung wie Spaziergehen in deinen Tag, um die Muskulatur zu stärken und zu entlasten.
Kann eine falsche Matratze meine Rückenschmerzen und Ischialgie verstärken?
Definitiv. Eine durchgelegene oder zu weiche Matratze lässt dein Becken absinken und bringt die Wirbelsäule in eine ungünstige Haltung. Das kann Verspannungen und Druck auf die Nerven fördern. Eine mittelharte, stützende Matratze hilft, deine Wirbelsäule in einer neutralen Position zu halten und entlastet so den unteren Rücken.