Wir begrüßen Dich zu diesem umfassenden Leitfaden. Wenn jeder Schritt schmerzt, bist Du nicht allein. Laut einer aktuellen forsa-Umfrage leiden 81 Prozent der Menschen unter Rückenschmerzen.
Die Ischialgie ist jedoch etwas Besonderes. Diese Beschwerden entstehen durch die Reizung des Ischiasnervs oder seiner Wurzeln. Es sind Nervenschmerzen, die bis ins Bein ausstrahlen können.
Warum wird gerade die Bewegung zum Problem? In diesem Artikel erklären wir Dir die Ursachen. Du lernst, die Symptome richtig einzuordnen.
Wir zeigen Dir konkrete Soforthilfen und wirksame Übungen. Unser Ziel ist es, Dir wissenschaftlich fundiertes Wissen zu vermitteln. So gewinnst Du Handlungsfähigkeit und Linderung zurück.
Das Wichtigste in Kürze
- Ischiasschmerzen sind Nervenschmerzen, keine klassischen Rückenschmerzen.
- Sie entstehen durch Reizung oder Kompression des Ischiasnervs.
- Gehen kann den Schmerz durch Bewegung der betroffenen Strukturen verstärken.
- Die richtige Einordnung der Symptome ist der erste Schritt zur Besserung.
- Es gibt wirksame Sofortmaßnahmen und gezielte Übungen zur Linderung.
- Wissenschaftlich fundiertes Wissen gibt Dir Sicherheit im Umgang mit den Beschwerden.
Was ist Ischiasschmerz? Kein klassischer Rückenschmerz
Viele Menschen verwechseln Ischiasschmerzen mit gewöhnlichen Rückenschmerzen, dabei handelt es sich um etwas grundlegend anderes. Wir helfen Dir, den Unterschied zu erkennen.
Das Verständnis für die Ursache ist der Schlüssel zur richtigen Behandlung. Nur so findest Du wirksame Strategien für Deine Linderung.
Ischialgie vs. Lumboischialgie: Die Definition
Fachleute verwenden je nach Lage des Schmerzes zwei Begriffe. Bei der Ischialgie strahlt der Schmerz primär ins Bein aus.
Die Lumboischialgie beschreibt Schmerzen, die sowohl im unteren Rücken als auch im Bein spürbar sind. Beide Formen haben dieselbe Ursache.
Prof. Dr. Ingo Froböse erklärt:
„Das Besondere an einer Ischialgie ist, dass die Schmerzen durch die Komprimierung des Ischiasnervs und seiner Nervenwurzeln verursacht werden. Sobald Nerven involviert sind, bleibt der Schmerz nicht mehr lokal, sondern kann in andere Körperteile ausstrahlen.“
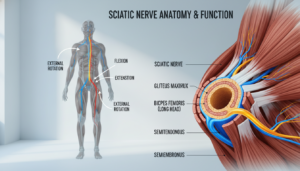
Der Ischiasnerv: Der längste Nerv des Körpers
Dein Ischiasnerv ist ein wahres Wunderwerk. Er ist der längste und dickste Nerv in Deinem Körper.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Sein Verlauf beginnt im Bereich der unteren Lendenwirbel. Von dort zieht er durch das Gesäß und die Oberschenkelrückseite.
Er verästelt sich bis in Deine Unterschenkel und Füße. Diese enorme Länge erklärt, warum die Reizung so weitreichende Folgen haben kann.
Warum der Schmerz ausstrahlt: Nervenreizung statt Muskelproblem
Ischiasschmerzen sind Nervenschmerzen. Sie entstehen nicht durch Probleme mit Wirbelkörpern oder Muskeln.
Vielmehr wird der Ischiasnervs oder seine Nervenwurzeln gereizt oder komprimiert. Diese Nervenwurzel-Beteiligung ist entscheidend.
Der Schmerz folgt dann dem gesamten Verlauf des betroffenen Nerven. Er kann vom Gesäß bis in den Fuß spürbar sein.
Das unterscheidet ihn fundamental von muskulären Rückenbeschwerden. Letztere bleiben meist lokal begrenzt.
Eine Nervenwurzeln-Reizung im Lendenwirbel-bereich führt zu den charakteristischen Symptomen. Für gezielte Übungen gegen diese Beschwerden findest Du auf unserer Seite wirksame Anleitungen zur Selbsthilfe.
Jetzt verstehst Du, warum Dein Schmerz kein typischer „Rücken“schmerz ist. Diese Erkenntnis ist der erste Schritt zur Besserung.
Ischiasschmerzen beim Gehen: Warum Bewegung zum Problem wird
Warum wird ausgerechnet das Gehen, eine alltägliche Bewegung, zur Qual für viele Betroffene? Die Antwort liegt in der besonderen Anatomie und Biomechanik. Wir erklären Dir den Prozess, der Deine Schmerzen auslöst.
Das Verständnis für diese Vorgänge gibt Dir Kontrolle zurück. Du lernst, Deine Symptome präzise einzuordnen.
Der Mechanismus: Druck auf den Nerv beim Gehen
Jeder Schritt belastet Deine Wirbelsäule. Beim Abrollen des Fußes wirken Kräfte auf die Bandscheiben.
Bei einer Vorwölbung oder einem Vorfall kann dies direkt auf die Nervenwurzel drücken. Der Ischiasnervs wird dabei gedehnt und komprimiert.
Prof. Dr. Froböse betont:
„Die rhythmische Bewegung des Gehens kann einen bereits gereizten Nerv mechanisch weiter reizen. Es ist wie das Reiben an einer wunden Stelle.“
Besonders problematisch ist das Durchschwingen des Beines. Dabei spannt sich die Muskulatur an.
Dies engt den Raum um den Nerv weiter ein. Die Reizung verstärkt sich mit jedem Schritt.
Typische Schmerzausstrahlung: Vom Gesäß bis in den Fuß
Die Beschwerden folgen dem Verlauf des Ischiasnerv. Sie beginnen oft im Gesäß oder unteren Rücken.
Von dort ziehen sie die Oberschenkelrückseite hinab. Manche spüren es bis in Wade und Fuß.
Dieses Muster ist charakteristisch. Es unterscheidet sich von muskulären Problemen.
Die folgende Tabelle zeigt, wie verschiedene Gehsituationen wirken:
| Gehsituation | Wirkung auf den Nerv | Typische Reaktion |
|---|---|---|
| Kurze Strecke (bis 100m) | Geringer Druck | Leichte Beschwerden |
| Längere Strecke (ab 500m) | Zunehmende Kompression | Deutliche Schmerzzunahme |
| Bergauf gehen | Entlastung der Wirbelsäule | Oft Besserung |
| Bergab gehen | Erhöhter Druck auf Bandscheiben | Häufig Verschlimmerung |
| Schnelles Gehen | Ruckartige Bewegungen | Plötzliche Schmerzspitzen |
| Langsames, bewusstes Gehen | Gleichmäßige Belastung | Meist tolerabel |

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Die Ausstrahlung ins Bein ist ein Schlüsselsignal. Sie bestätigt die Nervenbeteiligung.
Manchmal ist nur der Bereich des Gesäßes betroffen. Dann spricht man vom Gesäß-Bein-Schmerz.
Gehen als Provokationstest: Wann die Schmerzen zunehmen
Dein Körper gibt klare Hinweise. Die Reaktion auf Bewegung ist diagnostisch wertvoll.
Zunehmende Schmerzen nach wenigen Minuten weisen auf Nervenirritation hin. Das ist ein natürlicher Test.
Besonders auf hartem Untergrund verstärken sich die Symptome. Auch langes Gehen ohne Pause provoziert sie.
Beobachte Deine Reaktionen genau. Notiere, nach welcher Strecke es kritisch wird.
Diese Information hilft Deinem Therapeuten. Sie führt zur richtigen Behandlung.
Du gewinnst Sicherheit im Umgang mit Deinen Schmerzen. Das ist der erste Schritt zur Besserung.
Mögliche Ursachen: Was den Ischiasnerv reizen kann
Hinter jedem Schmerz steht eine konkrete Ursache, die wir gemeinsam entschlüsseln können. Deine Beschwerden sind kein Zufall.
Sie entstehen durch spezifische Veränderungen oder Belastungen. Diese drücken auf den Ischiasnerv oder seine Wurzeln.
Die genaue Kenntnis der Auslöser ist entscheidend. Nur so finden wir die passende Strategie für Deine Linderung.
Die häufigste Ursache: Bandscheibenvorfälle und -vorwölbungen
Der häufigste Ursache für Deine Beschwerden liegt im Bereich der Bandscheiben. Diese wirken als Stoßdämpfer zwischen Deinen Wirbeln.
Bei einer Vorwölbung wölbt sich die Bandscheibe vor. Ein Bandscheibenvorfall bedeutet, dass Gewebe austritt.
Beide Veränderungen können direkt auf die Nervenwurzel drücken. Das löst die charakteristischen Schmerzen aus.
Degenerative Veränderungen der Wirbelsäule
Unter degenerativ verstehen wir altersbedingten Verschleiß. Deine Wirbelsäule unterliegt natürlichen Abnutzungsprozessen.
Arthrose der Wirbelgelenke verengt den Nervenkanal. Knochenanbauten (Spondylophyten) können den Raum weiter einschränken.
Diese Veränderungen entwickeln sich oft über Jahre. Sie führen zu einer chronischen Reizung des Nervs.
Muskuläre Verspannungen im Gesäß (Piriformis-Syndrom)
Dein Gesäß beherbergt einen wichtigen Muskel: den Piriformis. Er verläuft in direkter Nachbarschaft zum Ischiasnerv.
Bei Verspannungen oder Verkrampfungen drückt dieser Muskel auf den Nerv. Man spricht dann vom Piriformis-Syndrom.
Diese Probleme entstehen oft durch monotone Haltungen oder Überlastung. Sie sind ein klassisches Beispiel für muskuläre Ursachen.
Risikofaktoren: Bewegungsmangel, einseitige Belastung und Übergewicht
Bestimmte Lebensgewohnheiten erhöhen das Risiko deutlich. Sie begünstigen die Entstehung der genannten Ursachen.
Dr. Tanja Schlereth erklärt dazu:
„Häufiges Tragen schwerer Lasten und monotone Körperhaltung sind neben Übergewicht mechanische Risikofaktoren für die Entwicklung von Rückenschmerzen. Weitere Risikofaktoren sind jedoch Depression, passives Schmerzverhalten, Angst, geringe körperliche Bewegung und berufliche Unzufriedenheit.“
Bewegungsmangel schwächt Deine stützende Muskulatur. Einseitige Belastungen führen zu muskulären Dysbalancen.
Übergewicht belastet Deine Wirbelsäule zusätzlich. Viele Menschen kombinieren mehrere dieser Faktoren.
Psychische Faktoren wie Stress spielen ebenfalls eine Rolle. Sie verstärken muskuläre Verspannungen im betroffenen Bereich.
Jede Ursache erzeugt ein etwas anderes Schmerzmuster. Die genaue Klärung ist daher wichtig für Deine Behandlung.
Du siehst: Ein Bandscheibenvorfall ist nur eine mögliche Erklärung. Oft wirken mehrere Faktoren zusammen.
Dieses Wissen gibt Dir Kontrolle zurück. Du erkennst, welche Faktoren Du aktiv beeinflussen kannst.
Sofortmaßnahmen bei akuten Ischiasschmerzen
Der erste Schritt bei akuten Beschwerden ist nicht Schonung, sondern gezielte Entlastung. Hier finden Sie Ihre Werkzeuge dafür.
Diese Maßnahmen zielen darauf ab, den Druck vom Nerv zu nehmen und schmerzverstärkende Verspannungen zu lösen. Sie gewinnen sofort mehr Kontrolle.
Die richtige Lagerung: Stufenbettlagerung zur Entlastung
Die wirksamste Position zur akuten Entlastung ist die Stufenbettlagerung. Sie reduziert den Druck auf Ihre Lendenwirbelsäule und den Nerv.
So funktioniert sie:
- Beginnen Sie in Rückenlage auf einer festen Unterlage.
- Legen Sie Ihre Unterschenkel im 90-Grad-Winkel auf einen Stuhl oder einen Stapel Kissen.
- Knie und Hüfte sind dabei gebeugt. Diese Position öffnet den Raum für die Nervenwurzeln.
Verweilen Sie für 10-15 Minuten in dieser Haltung. Sie spüren oft sofort eine deutliche Linderung.
Wärme anwenden, um die Muskulatur zu entspannen
Wärme ist ein einfacher und effektiver Verbündeter. Sie lockert die verkrampfte Muskulatur rund um den Nerv.
Ein Wärmekissen auf dem unteren Rücken oder ein warmes Bad sind ideal. Die Wärme fördert die Durchblutung.
Dadurch lösen sich Verspannungen indirekt. Der Nerv gewinnt wieder mehr Bewegungsfreiheit.
Vorsichtige Dehnung von Gesäß und Oberschenkelrückseite
Sanfte Dehnung kann akut helfen – aber nur im schmerzfreien Bereich. Zwingen Sie sich zu nichts.
Eine einfache Dehnung: Legen Sie sich auf den Rücken. Ziehen Sie ein angewinkeltes Knie vorsichtig zur Brust.
Halten Sie die Spannung für 20-30 Sekunden. Sie dehnen so die Gesäßmuskulatur und die Oberschenkelrückseite.
Wiederholen Sie dies mehrmals täglich. Es hält das Gewebe geschmeidig.
Schmerzmittel zur Durchbrechung des Teufelskreises
Bei starken Schmerzen können Schmerzmittel sinnvoll sein. Sie durchbrechen den Teufelskreis aus Schmerz, Verspannung und noch mehr Schmerz.
Nicht-steroidale Antirheumatika (NSAR) sind ein Beispiel. Sie wirken entzündungshemmend und schmerzlindernd.
Die Einnahme von Schmerzmitteln sollte immer mit Ihrer Ärztin oder Ihrem Arzt besprochen werden. Sie entscheiden über Art, Dosis und Dauer.
Medikamente sind eine Brücke. Sie ermöglichen Ihnen, wieder aktiv zu werden und die anderen Maßnahmen umzusetzen.
Was Sie vermeiden sollten: Bettruhe länger als drei Tage
Längere Bettruhe schadet mehr, als sie nützt. Studien belegen: Der Verlauf der Beschwerden ist gleich, ob man liegt oder dem Alltag nachgeht.
Bleiben Sie nicht länger als zwei bis drei Zeit in strenger Bettruhe. Danach verlieren Muskeln an Kraft.
Die Beschwerden können sich sogar verstärken. Besser ist schmerzadaptierte Bewegung.
In den meisten Fällen bessern sich die akuten Schmerzen innerhalb von Wochen. Ihre aktive Mitarbeit beschleunigt diesen Prozess.
Mit diesen Sofortmaßnahmen sind Sie für den Akutfall gewappnet. Sie schaffen die Basis für weitere Schritte.
Bewegung und Alltag: Wie Sie trotz Schmerzen aktiv bleiben
Ein gesunder Umgang mit Schmerzen bedeutet, einen Mittelweg zwischen Schonung und Aktivität zu finden. Viele fragen sich, wie das im Alltag gelingen soll.
Wir zeigen Ihnen, warum übertriebene Ruhe schadet und wie schmerzadaptierte Bewegung funktioniert. Unser Ziel ist Ihre dauerhafte Linderung und Mobilität.
Warum Schonung kontraproduktiv ist
Längere Bettruhe schwächt Ihre Muskulatur rapide. Studien belegen, dass sich Beschwerden durch strikte Schonung oft sogar verschlimmern.
Ihr Rücken braucht die moderate Belastung, um stabil zu bleiben. Die stützende Tiefenmuskulatur baut sonst schnell ab.
„Bei Rückenschmerzen jeglicher Art ist frühe Mobilisation der Goldstandard. Die Muskulatur muss ihre Haltefunktion behalten, sonst entsteht ein Teufelskreis aus Schwäche und Schonhaltung“, erklärt eine erfahrene Ärztin.
Dauerhafte Ruhigstellung kann die Heilung verzögern. Sie sollten daher möglichst schnell wieder in Bewegung kommen.
Schmerzadaptiertes Bewegen: Hören Sie auf Ihren Körper
Schmerzadaptiertes Bewegen ist keine Regel, sondern eine Kunst des Zuhörens. Ihr Körper sendet klare Signale.
Gehen Sie nur so weit, wie es erträglich ist. Steigern Sie die Zeit und Strecke langsam von Tag zu Tag.
Pausen sind kein Zeichen von Schwäche. Sie sind ein wichtiger Teil des Prozesses. Achten Sie auf die Reaktion Ihres Beins.
Die folgende Tabelle hilft Ihnen, hilfreiche von schädlichen Aktivitäten zu unterscheiden:
| Hilfreich im Alltag | Wirkung | Vorübergehend meiden | Grund |
|---|---|---|---|
| Kurze, häufige Spaziergänge | Lockert Muskulatur, fördert Durchblutung | Langes Stehen auf hartem Boden | Erhöht Druck auf Bandscheiben |
| Schwimmen oder Wassergymnastik | Entlastet Wirbelsäule durch Auftrieb | Schweres Heben und Tragen | Provozierte Überlastung der Nervenwurzel |
| Sanftes Fahrradfahren | Bewegt Gelenke ohne Stoßbelastung | Ruckartige Drehbewegungen | Kann Nerv akut einklemmen |
| Dehnungen im schmerzfreien Bereich | Erhält Gewebebeweglichkeit | Langes Sitzen in gekrümmter Haltung | Verkürzt Hüftbeuger, erhöht Druck |
Tipps fürs Sitzen und Heben im Alltag
Richtiges Sitzen entlastet Ihren Ischiasnerv enorm. Ein aufrechter, leicht nach vorn geneigter Sitz ist ideal.
Nutzen Sie eine stützende Rückenlehne. Wechseln Sie Ihre Sitzposition regelmäßig. Stehen Sie mindestens alle 30 Minuten kurz auf.
Beim Heben gilt eine einfache Regel: Gehen Sie in die Hocke, halten Sie den Rücken gerade. Heben Sie die Last nah am Körper.
Vermeiden Sie ruckartige Bewegungen aus der Drehung heraus. Teilen Sie schwere Lasten auf mehrere kleine Tragevorgänge auf.
Diese kleinen Anpassungen machen einen großen Unterschied. Sie beugen neuen Problemen vor und geben Ihnen Sicherheit zurück.
Mit diesem Wissen meistern Sie Ihren Alltag trotz Beschwerden. Sie gewinnen Schritt für Schritt mehr Lebensqualität.
Gezielte Übungen gegen Ischiasschmerzen
Ihre Schmerzlinderung beginnt mit sanften, aber wirkungsvollen Dehn- und Mobilisationsübungen. Diese drei Übungen zielen direkt auf die entscheidenden Strukturen.
Sie können den Druck von der Nervenwurzel nehmen und verspannte Muskeln lockern. Wir zeigen Ihnen jede Bewegung Schritt für Schritt.
Übung 1: Das Knie zur Brust ziehen (Einzel- und Doppelbeinvariante)
Diese Dehnung mobilisiert Ihr Hüftgelenk und dehnt die Gesäßmuskulatur. Sie ist ein Klassiker mit großer Wirkung.
So gehen Sie vor:
- Beginnen Sie in Rückenlage. Stellen Sie beide Füße hüftbreit auf.
- Umschließen Sie mit beiden Händen ein Knie und ziehen Sie es vorsichtig zur Brust.
- Ziehen Sie nur so weit, wie es sich gut anfühlt. Halten Sie die Position für 20-30 Sekunden.
- Lösen Sie die Dehnung langsam und wechseln Sie das Bein.
Für die intensivere Doppelbeinvariante ziehen Sie beide Knie gleichzeitig zur Brust. Diese Variante streckt den unteren Rückenbereich umfassender.
Übung 2: Die „Figure-Four“-Dehnung im Liegen
Diese Übung adressiert gezielt den Piriformis-Muskel. Dieser kann den Ischiasnerv komprimieren.
Die Anleitung ist einfach:
- Legen Sie sich wieder auf den Rücken. Stellen Sie die Beine an.
- Legen Sie den Knöchel eines Fußes auf das Knie des anderen Beins.
- Umschließen Sie nun das unten liegende Bein knapp unter der Kniekehle.
- Ziehen Sie dieses Bein behutsam zum Körper. Sie spüren eine tiefe Dehnung im Gesäß.
Halten Sie auch hier für 20-30 Sekunden. Atmen Sie ruhig weiter. Wechseln Sie dann die Seite.
Übung 3: Die Kindhaltung zur Streckung der Wirbelsäule
Diese ruhende Position aus dem Yoga entlastet sanft. Sie schafft Raum zwischen den Wirbelkörpern.
Führen Sie sie so aus:
- Begeben Sie sich in den Kniestand. Setzen Sie sich auf Ihre Fersen.
- Beugen Sie den Oberkörper langsam nach vorne. Legen Sie die Stirn auf der Matte ab.
- Die Arme können Sie lang nach vorne ausstrecken oder entspannt neben dem Körper ablegen.
- Spüren Sie, wie sich Ihre gesamte Wirbelsäule angenehm verlängert.
Bleiben Sie für eine Minute in dieser Haltung. Konzentrieren Sie sich auf eine tiefe, ruhige Atmung.
Regelmäßigkeit ist key: Ein kleines tägliches Programm
Der größte Effekt entsteht durch Kontinuität. Ein kurzes, tägliches Programm übertrifft sporadische Intensiv-Einheiten.
Wir empfehlen Ihnen:
- Zeit: Planen Sie 10-15 Minuten pro Tag ein. Ideal ist der Morgen oder vor dem Schlafen.
- Reihenfolge: Führen Sie die Übungen in der beschriebenen Reihenfolge aus.
- Intensität: Dehnen Sie nur bis zur leichten Spannung, nie in den Schmerz.
- Integration: Bauen Sie diese Rituale fest in Ihren Alltag ein.
Diese Disziplin lohnt sich. Sie trainieren damit Ihre Körperwahrnehmung und beugen neuen Problemen vor.
Sie haben jetzt drei wirksame Werkzeuge. Nutzen Sie sie täglich für mehr Bewegungsfreiheit und Linderung.
Wann zum Arzt? Warnsignale und Diagnose
Die Grenze zwischen Selbsthilfe und notwendiger ärztlicher Abklärung zu kennen, gibt Sicherheit. Nicht jeder Schmerz erfordert sofort einen Arztbesuch, doch es gibt eindeutige Warnsignale.
Wir helfen Ihnen, diese Signale richtig zu deuten. So können Sie entscheiden, wann Ihre Beschwerden professionelle Aufmerksamkeit brauchen.
Red Flags: Notfallzeichen wie Lähmungen und Blasenstörungen
Bestimmte Symptome sind medizinische Notfälle. Sie deuten auf eine schwere Schädigung der Nerven oder Nervenwurzeln hin.
Man nennt sie Red Flags. Ihr Auftreten erfordert eine sofortige Abklärung durch eine Ärztin oder einen Arzt.
Dazu zählen:
- Plötzliche Lähmungserscheinungen im Bein oder Fuß (z.B. Fußheberschwäche).
- Taubheitsgefühle im Gesäß oder im Genitalbereich.
- Störungen der Blasen- oder Darmfunktion (Unfähigkeit zu urinieren, Stuhlinkontinenz).
„Red Flags sind Symptome beziehungsweise Warnhinweise, deren Auftreten eine kurzfristige und gegebenenfalls sogar notfallmäßige Abklärung und Therapie erfordern.“
Zögern Sie bei diesen Anzeichen nicht. Suchen Sie umgehend eine Praxis oder Klinik auf.
Yellow Flags: Psychosoziale Risikofaktoren für Chronifizierung
Neben körperlichen gibt es psychosoziale Warnsignale. Diese Yellow Flags erhöhen das Risiko, dass akute Schmerzen chronisch werden.
Sie sind kein Notfall, aber für den Heilungsverlauf entscheidend. Ihr Arzt wird danach fragen.
Typische Beispiele sind:
- Anhaltende Niedergeschlagenheit oder Depressivität.
- Übertriebene Angst vor Bewegung (Vermeidungsverhalten).
- Das Katastrophisieren der Beschwerden („Das wird nie wieder gut“).
- Ausgeprägtes Schonverhalten über lange Zeit.
Das Erkennen dieser Faktoren ist ein erster Schritt. Gezielte Therapie kann hier ansetzen.
Der diagnostische Weg: Vom Gespräch zur Bildgebung (MRT)
Die Diagnose folgt einem strukturierten Weg. Sie beginnt immer mit einem ausführlichen Gespräch (Anamnese).
Ihre Ärztin wird Ihre Symptome genau erfassen: Wo genau strahlt der Schmerz aus? Wann wird er schlimmer?
Es folgt die körperliche Untersuchung. Ein klassischer Test ist der Lasègue-Test (gestrecktes Bein anheben). Schmerzen bei 30-70 Grad Anhebung sind ein starkes Indiz für eine Nervenwurzel-Reizung, wie auch in diesem Überblick zu Ischias beschrieben.
Erst wenn die konservative Therapie nicht hilft oder Red Flags vorliegen, kommt Bildgebung zum Einsatz. Das MRT zeigt Bandscheiben, Nerven und Weichteile am genauesten.
Es klärt, ob ein Bandscheibenvorfall oder eine Stenose vorliegt. Diese Information ist entscheidend für die weitere Planung – bis hin zur Frage einer möglichen Operation.
Die folgende Tabelle fasst die beiden Flag-Typen und die diagnostischen Schritte übersichtlich zusammen:
| Kategorie | Ziel der Erkennung | Typische Merkmale / Maßnahmen | Konsequenz & Handlung |
|---|---|---|---|
| Red Flags | Ernste Komplikation identifizieren | Lähmung, Taubheit im Sattelbereich, Blasen-/Mastdarmstörung | Sofortige ärztliche/notfallmäßige Abklärung erforderlich. |
| Yellow Flags | Chronifizierungsrisiko abschätzen | Depressive Verstimmung, Katastrophisieren, ausgeprägte Schonhaltung | Frühzeitige Einbeziehung in Therapieplan (z.B. psychosomatische Mitbetreuung). |
| Diagnostischer Schritt 1 | Problem eingrenzen | Ausführliches Anamnese-Gespräch | Erhebung der Krankengeschichte und genaue Symptombeschreibung. |
| Diagnostischer Schritt 2 | Körperlichen Befund erheben | Neurologische Untersuchung, Beweglichkeitstests (z.B. Lasègue-Test) | Objektivierung der Nervenreizung und Funktionseinschränkung. |
| Diagnostischer Schritt 3 | Ursache bildlich darstellen | Bildgebung (MRT) bei anhaltenden Beschwerden oder Red Flags | Visualisierung von Bandscheibenvorfällen oder Einengungen als Planungsgrundlage. |
Hören Sie auf Ihren Körper. Die genaue Diagnose ist der Grundstein für eine wirksame Behandlung.
Mit diesem Wissen sind Sie gewappnet. Sie können Warnsignale erkennen und den nächsten Schritt sicher gehen.
Behandlungsmöglichkeiten: Von Physiotherapie bis Operation
Die gute Nachricht vorweg: Für die meisten Betroffenen gibt es eine ganze Palette wirksamer Behandlungsoptionen. Unser Ziel ist es, Ihnen einen realistischen Überblick zu geben.
Sie erfahren, welche Therapien wissenschaftlich belegt sind. Wir zeigen Ihnen, wann welche Behandlung sinnvoll ist. So können Sie gemeinsam mit Ihrer Ärztin oder Ihrem Arzt die beste Entscheidung treffen.
Konservative Therapie: Der erste und häufig erfolgreiche Weg
Die nicht-operative Behandlung ist stets der erste Schritt. Sie hat ein klares Ziel: Den Druck von der gereizten Nervenwurzel zu nehmen.
Mehr als drei Viertel aller Patienten mit Bandscheibenvorfällen werden so beschwerdefrei. Diese Therapie umfasst mehrere Säulen. Dazu gehören gezielte Physiotherapie, Medikamente und Edukation.
Geduld ist hier ein wichtiger Faktor. Der Körper braucht Zeit, um Entzündungen abklingen zu lassen. Oft bessern sich die Beschwerden innerhalb von sechs bis zwölf Wochen deutlich.
Physiotherapie zur Kräftigung und Mobilisation
Gezielte Physiotherapie ist der Kern der konservativen Behandlung. Ein guter Therapeut arbeitet nicht nur an den Symptomen.
Er stärkt Ihre Rumpfmuskulatur, die Ihre Wirbelsäule stabilisiert. Er verbessert die Beweglichkeit Ihrer Hüfte und Lendenwirbelsäule. So wird der Raum für die Nerven vergrößert.
Die Übungen zielen darauf ab, muskuläre Dysbalancen auszugleichen. Eine starke Tiefenmuskulatur entlastet Bandscheiben und Nervenwurzeln nachhaltig. Studien bestätigen, dass physiotherapeutische Behandlungen Rückenschmerzen wirksam lindern können.
Medikamente: Von Schmerzmitteln zu Kortisonspritzen
Medikamente können im Akutfall wichtige Helfer sein. Sie dienen dazu, den Teufelskreis aus Schmerz und Schonhaltung zu durchbrechen.
Entzündungshemmende Schmerzmittel (NSAR) sind häufig die erste Wahl. Nach bisherigen Studien können sie die Beschwerden bei etwa 10 von 100 Betroffenen lindern.
Wenn Tabletten nicht ausreichen, kommen lokal wirksame Spritzen infrage. Kortison wird dann direkt an die betroffene Nervenwurzel gespritzt.
„Für Kortison-Infiltrationen gibt es Hinweise, dass sie Ischialgie-Beschwerden bei etwa 10 % der Betroffenen für einige Wochen lindern können. Sie sind eine Option, wenn andere Maßnahmen nicht ausreichen.“
Diese Behandlung sollte immer mit einem Facharzt besprochen werden. Sie ist eine Brücke, um wieder schmerzfreier bewegen und an der Physiotherapie teilnehmen zu können.
Wann eine Operation in Betracht kommt
Eine Operation wird erwogen, wenn die konservative Therapie über einen angemessenen Zeitraum nicht den gewünschten Erfolg bringt. Sie ist kein erster Schritt, sondern eine gut abgewogene Option.
Konkret kommt ein Eingriff vor allem infrage, wenn ein Bandscheibenvorfall die Ursache ist. Die Entscheidung basiert auf mehreren Kriterien.
Die Beschwerden müssen den Alltag stark einschränken. Sie sollten sich trotz konsequenter Therapie innerhalb von zwölf Wochen nicht gebessert haben.
Zudem muss sich im MRT ein klarer Zusammenhang zwischen dem Bandscheibenvorfall und den Symptomen zeigen. Nur dann ist der Nutzen der Operation hoch.
Sofort nötig wird ein Eingriff nur in seltenen Notfällen. Das ist der Fall, wenn Lähmungen auftreten oder Blase und Darm ihre Funktion verlieren.
| Therapieform | Ziel & Wirkprinzip | Typische Dauer / Anwendung | Wissenschaftliche Wirksamkeit (Beispiel) | Für wen geeignet? |
|---|---|---|---|---|
| Konservative Therapie (Physio, Medikamente) | Druck von der Nervenwurzel nehmen, Muskulatur kräftigen, Entzündung hemmen. | Erstmaßnahme über mind. 6-12 Wochen. | Mehr als 75% der Bandscheibenvorfälle heilen so aus. | Alle Patienten als erste Behandlungslinie. |
| Entzündungshemmende Schmerzmittel (NSAR) | Akute Schmerz- und Entzündungsspirale durchbrechen. | Kurzfristig, nach ärztlicher Verordnung. | Können Beschwerden bei ca. 10% der Betroffenen lindern. | Bei akuten, starken Schmerzen zur Mobilisation. |
| Kortison-Infiltrationen (Spritzen) | Lokale, starke Entzündungshemmung an der Nervenwurzel. | Einzelne oder wenige Injektionen im Abstand. | Können Beschwerden bei ca. 10% für einige Wochen lindern. | Wenn orale Medikamente nicht ausreichen. |
| Operation (z.B. Bandscheiben-OP) | Mechanische Entlastung des Nervs durch Entfernung des störenden Gewebes. | Letzte Option nach gescheiterter konservativer Therapie. | Hohe Erfolgsrate, wenn klare Indikation (MRT-Befund + Symptome) vorliegt. | Bei anhaltenden, schweren Beschwerden und nachweisbarem Vorfall. |
| Notfall-Operation | Sofortige Dekompression zum Erhalt der Nervenfunktion. | Innerhalb weniger Stunden nach Auftreten der Symptome. | Notwendig zur Vermeidung dauerhafter Lähmungen. | Bei akuten Lähmungen oder Blasen-/Mastdarmstörungen. |
Sie sehen: Der Weg von der Physiotherapie bis zur Operation ist gut strukturiert. Jede Behandlung hat ihren festen Platz und ihre spezifische Wirksamkeit.
Ihre aktive Mitarbeit und Geduld sind in jeder Phase entscheidend. Mit diesem Wissen sind Sie für das Gespräch mit Ihrem Behandlungsteam bestens vorbereitet.
Vorbeugung: So beugen Sie zukünftigen Ischiasschmerzen vor
Die beste Behandlung ist immer noch die Vorbeugung – dieser Grundsatz gilt auch für Nervenreizungen. Nach überstandenen Beschwerden möchten Sie sicher nicht erneut mit den quälenden Symptomen konfrontiert werden.
Glücklicherweise können Sie aktiv etwas tun. Wir zeigen Ihnen wissenschaftlich fundierte Strategien, die Ihr Risiko deutlich senken. Diese Maßnahmen stärken Ihren Körper nachhaltig.
Stärkung der Rumpfmuskulatur als zentrale Säule
Ihre Körpermitte ist das Fundament für einen gesunden Rücken. Eine starke Rumpfmuskulatur wirkt wie ein natürliches Korsett.
Sie stabilisiert Ihre Wirbelsäule bei jeder Bewegung. So werden Bandscheiben und Nervenwurzeln entlastet.
Konzentrieren Sie sich auf die tiefe Bauch- und Rückenmuskulatur. Einfache Übungen wie der Unterarmstütz oder die Brücke sind ideal.
„Ein starkes Muskelkorsett um die Lendenwirbelsäule ist der beste Schutz vor erneuten Nervenreizungen. Es verteilt die Kräfte gleichmäßig und entlastet die empfindlichen Strukturen.“
Beginnen Sie mit kurzen Einheiten von 10-15 Minuten. Steigern Sie die Intensität langsam. Konsistenz ist wichtiger als maximale Kraft.
Dehnung der Hüftbeuger und Oberschenkel
Verkürzte Muskeln verändern Ihre Körperstatik. Sie kippen das Becken nach vorne und erhöhen den Druck auf den unteren Rücken.
Regelmäßiges Dehnen beugt diesem Problem vor. Der Hüftbeuger (Musculus iliopsoas) ist besonders anfällig für Verkürzungen.
Ebenso wichtig ist die Oberschenkelrückseite. Eine einfache Dehnung: Stellen Sie sich aufrecht hin. Legen Sie eine Ferse auf einen Stuhl.
Beugen Sie sich mit geradem Rücken nach vorne. Sie spüren die Dehnung in der Oberschenkelrückseite.
Halten Sie jede Dehnposition für 30 Sekunden. Wiederholen Sie sie zwei- bis dreimal pro Seite. Für ein umfassendes Programm mit sieben effektiven Übungen besuchen Sie unsere Seite Ischiasschmerzen: 7 Übungen zur Linderung und.
Achtsame Körperhaltung im Alltag und Beruf
Viele Massen verbringen Stunden in ungünstigen Positionen. Das begünstigt Rückenschmerzen und Nervenreizungen.
Eine einfache Regel fürs Sitzen: Stellen Sie sich vor, ein Faden zieht Sie am Scheitel nach oben. Ihr Brustbein zeigt leicht nach vorn.
Wechseln Sie regelmäßig Ihre Sitzposition. Stehen Sie mindestens alle 30 Minuten für zwei Minuten auf. Das entlastet Ihre Bandscheiben.
Beim Heben gilt: Gehen Sie in die Hocke. Halten Sie den Gegenstand nah am Körper. Vermeiden Sie ruckartige Drehbewegungen.
Richten Sie Ihren Arbeitsplatz ergonomisch ein. Der Monitor sollte auf Augenhöhe sein. Die Arme liegen entspannt auf der Tischplatte.
Regelmäßige Bewegung als beste Prävention
Studien belegen es eindeutig: Aktive Menschen haben ein deutlich geringeres Risiko für Rückenschmerzen. Bewegung hält Ihr Gewebe geschmeidig.
Sie fördert die Durchblutung der Bandscheiben. Diese werden besser mit Nährstoffen versorgt.
Nicht jede Aktivität ist gleich gut geeignet. Die folgende Tabelle zeigt rückenfreundliche Optionen:
| Aktivität | Präventive Wirkung | Empfohlene Häufigkeit |
|---|---|---|
| Schwimmen (Rückenlage) | Entlastet die Wirbelsäure komplett, trainiert Rumpf | 2x pro Woche, 30 Minuten |
| Nordic Walking | Stabilisiert durch Stockeinsatz, gelenkschonend | 3x pro Woche, 45 Minuten |
| Radfahren (aufrecht) | Stärkt Bein- und Gesäßmuskulatur | 2-3x pro Woche, 30 Minuten |
| Yoga oder Pilates | Verbessert Beweglichkeit und Körperwahrnehmung | 1-2x pro Woche, 60 Minuten |
| Kurze Spaziergänge | Lockert Verspannungen, fördert Durchblutung | Täglich, 15-20 Minuten |
Finden Sie eine Aktivität, die Ihnen Freude bereitet. Das ist die beste Garantie für langfristige Kontinuität.
Integrieren Sie Bewegung in Ihren Alltag. Nehmen Sie die Treppe statt des Aufzugs. Gehen Sie kurze Strecken zu Fuß.
Jede zusätzliche Bewegung zählt. Sie summieren sich zu einem wirksamen Schutzschild.
Die Wirksamkeit hängt davon ab, ob Sie dranbleiben. Machen Sie Prävention zur Gewohnheit, nicht zur Pflicht.
Mit diesen Strategien sind Sie bestens gewappnet. Sie investieren in Ihre langfristige Gesundheit und Bewegungsfreiheit.
Fazit: Geduld und aktives Handeln sind der Schlüssel
Ihre aktive Rolle ist entscheidend für den Heilungsverlauf. Eine Ischialgie heilt meist von selbst aus. Dies benötigt jedoch Zeit – oft mehrere Wochen.
Geduld ist daher wichtig. Die meisten Beschwerden haben keine Ursache, die eine Operation erfordert. Selbst bei einem Bandscheibenvorfall werden über drei Viertel der Menschen ohne Eingriff beschwerdefrei.
Passives Abwarten hilft selten. Nerven-reizungen benötigen aktive Behandlung. Gezielte Übungen und Bewegung beschleunigen die Genesung.
Hören Sie auf Ihren Körper. Suchen Sie bei Warnsignalen professionelle Hilfe. Bleiben Sie aktiv. Ihr Rücken wird es Ihnen danken.
FAQ
Ist Ischiasschmerz dasselbe wie normaler Rückenschmerz?
Nein. Klassische Rückenschmerzen bleiben meist im unteren Rücken. Eine Ischialgie ist ein Nervenschmerz, der vom gereizten Ischiasnerv ausgeht. Er strahlt typischerweise ins Gesäß und Bein aus, manchmal bis in den Fuß. Die Ursache liegt oft an den Nervenwurzeln in der Wirbelsäule.
Warum werden die Beschwerden gerade beim Gehen oft schlimmer?
Beim Gehen bewegt sich deine Wirbelsäule. Bei einem Problem wie einem Bandscheibenvorfall kann diese Bewegung zusätzlichen Druck auf die gereizte Nervenwurzel ausüben. Das verstärkt die Reizung und den Schmerz, der dann ins Bein schießt. Gehen wirkt hier wie ein natürlicher Provokationstest.
Was kann ich sofort bei akuten Schmerzen tun?
Kurzfristige Entlastung bringt oft die Stufenbettlagerung: Lege dich auf den Rücken und lagere die Beine im 90-Grad-Winkel auf einem Stapel Kissen oder einem Hocker. Wärme auf den unteren Rücken entspannt die Muskulatur. Leichte Dehnungen für Gesäß und Oberschenkelrückseite können helfen. Kurzfristig können rezeptfreie Schmerzmittel den Teufelskreis aus Schmerz und Verspannung durchbrechen.
Sollte ich mich schonen, wenn jeder Schritt wehtut?
Längere Bettruhe (mehr als 2-3 Tage) wird nicht empfohlen. Sie schwächt die Muskulatur und kann die Probleme verschlimmern. Wichtig ist schmerzadaptierte Bewegung: Höre auf deinen Körper und bleibe im schmerzfreien Bereich aktiv. Sanfte Übungen und kurze Spaziergänge sind oft besser als komplettes Liegen.
Wann muss ich unbedingt einen Arzt aufsuchen?
Suche umgehend eine Ärztin oder einen Arzt auf bei Warnsignalen („Red Flags“): plötzlicher Kraftverlust im Bein oder Fuß, Taubheitsgefühl im Genitalbereich oder Probleme, Urin oder Stuhl zu halten. Auch bei sehr starken Beschwerden, die sich durch Selbsthilfe nicht bessern, ist eine professionelle Diagnose entscheidend.
Welche Behandlung hilft langfristig gegen die Nervenschmerzen?
In über 80% der Fälle führt eine konservative Therapie zum Erfolg. Kernstück ist meist eine gezielte Physiotherapie zur Kräftigung der Rumpfmuskulatur und Mobilisation. Ergänzend können Schmerzmittel oder entzündungshemmende Spritzen eingesetzt werden. Eine Operation (z.B. bei einem Bandscheibenvorfall) wird nur erwogen, wenn Lähmungserscheinungen auftreten oder die Behandlung über mehrere Wochen keine Linderung bringt.
Wie kann ich neuen Ischiasschmerzen vorbeugen?
Die beste Prävention ist eine starke und flexible Muskulatur. Regelmäßige Übungen für die Bauch- und Rückenmuskulatur stabilisieren deine Wirbelsäule. Dehne regelmäßig deine Hüftbeuger und Oberschenkelrückseite. Achte im Alltag auf eine rückengerechte Haltung beim Sitzen und Heben. Regelmäßige Bewegung wie Walking oder Schwimmen hält deinen Rücken gesund und beugt Rückenschmerzen vor.