Ein stechender Schmerz schießt plötzlich vom unteren Rücken bis in Ihr Bein. Dies passiert genau in dem Moment, wenn Sie husten oder niesen müssen.
Dieses spezifische Symptom ist mehr als nur ein unangenehmes Zufallsereignis. Es ist ein deutliches Warnsignal Ihres Körpers. Wir nehmen Ihre Beschwerden ernst.
Warum reagiert der Körper so heftig? Beim Husten und Niesen entsteht ein starker Druck im Rumpf. Trifft dieser Druck auf einen bereits gereizten oder eingeklemmten Nerv, wird der Schmerz sofort verstärkt.
Unser Ziel ist es, Ihnen dieses „Warum“ verständlich zu erklären. Gleichzeitig geben wir Ihnen praktische, erste Hilfe-Maßnahmen an die Hand. Sie lernen, wie Sie in der Akutsituation Linderung finden können.
Dieser Artikel begleitet Sie als vertrauenswürdiger Experte. Wir führen Sie vom Verständnis des Problems über die möglichen Ursachen hin zu konkreten Therapiewegen. So schaffen wir Handlungsfähigkeit und nehmen Ängste.
Das Wichtigste in Kürze
- Plötzliche, stechende Schmerzen vom Rücken ins Bein beim Husten sind ein wichtiges Warnzeichen.
- Der Mechanismus basiert auf einer starken Druckerhöhung im Bauch- und Brustraum.
- Dieser Druck kann auf einen vorgeschädigten oder gereizten Ischiasnerv wirken.
- Erste Hilfe durch gezielte Lagerung (z.B. Stufenlagerung) kann die akuten Beschwerden lindern.
- Eine ärztliche Abklärung ist wichtig, um die genaue Ursache zu finden.
- Die Behandlung unterscheidet sich von anderen Rückenleiden wie einem Hexenschuss.
- Langfristige Prävention durch Bewegung und Haltungstraining ist möglich.
Was ist der Ischiasnerv und warum reagiert er auf Husten?
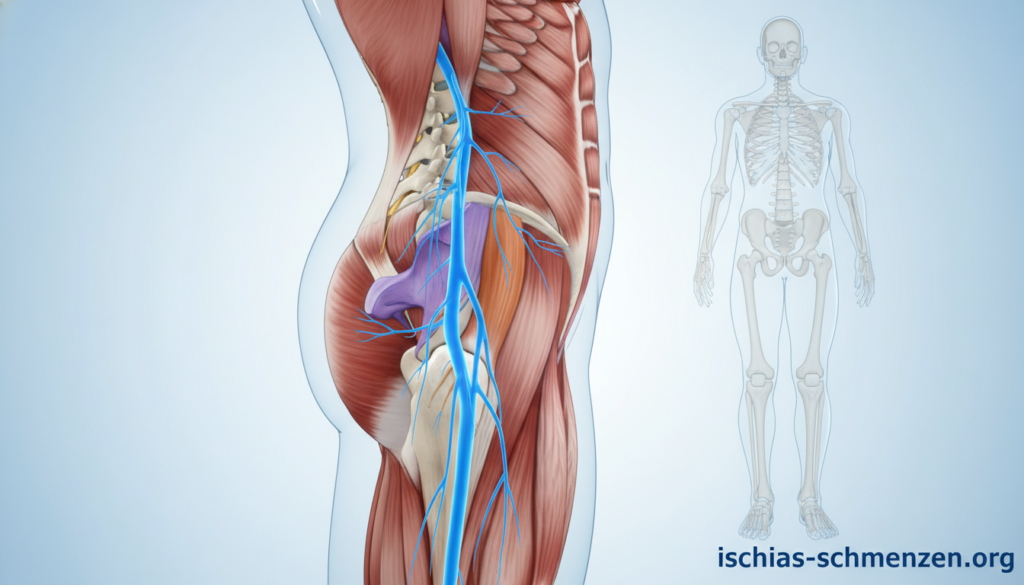
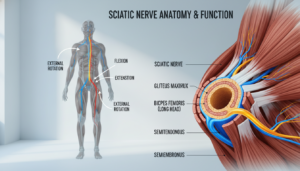
Um zu verstehen, warum ein Hustenstoß so heftige Schmerzen auslösen kann, müssen wir den Ischiasnerv selbst kennenlernen. Dieser fingerdicke Strang ist der längste Nerv in Ihrem Körper. Er verläuft wie ein wichtiges Datenkabel vom unteren Rücken durch das Gesäß bis in Ihre Zehen.
Wir erklären Ihnen hier nicht nur seine Anatomie. Sondern auch, warum er bei Druckveränderungen so empfindlich reagiert. Dieses Wissen gibt Ihnen Sicherheit im Umgang mit Ihren Beschwerden.
Anatomie des längsten Nervs: Verlauf und Funktion
Der Ischiasnerv, medizinisch Nervus ischiadicus, entspringt mehreren Nervenwurzeln. Diese liegen im Bereich der Lendenwirbelsäule und des Kreuzbeins. Genau gesagt, treten sie zwischen dem vierten und fünften Lendenwirbel sowie den ersten drei Kreuzbeinwirbeln aus.
Sein Weg führt durch anatomische Engstellen. Eine davon ist das große Sitzbeinloch im Becken. Hier kann der Nerv besonders leicht komprimiert werden.
Anschließend zieht er unter dem Piriformis-Muskel hindurch. Dann verläuft er unter dem Gesäßmuskel zur Oberschenkelrückseite. In der Kniekehle teilt er sich in zwei Äste: den Schienbein- und den Wadenbeinnerv.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Diese ziehen bis zum Fuß und versorgen sogar die Zehen. Der Ischiasnerv ist kein passiver Schmerzleiter. Er ist aktiv für die Bewegung der Oberschenkelbeuger sowie der Unterschenkel- und Fußmuskulatur verantwortlich.
Gleichzeitig übermittelt er alle Empfindungen aus diesen Bereichen an das Rückenmark. Das reicht von leichter Berührung bis zu starken Schmerzen.
Der Mechanismus: Wie Druckerhöhung im Rumpf den Nerv reizt
Beim Husten oder Niesen entsteht schlagartig ein hoher Druck im Bauch- und Brustraum. Dieser Druck überträgt sich direkt auf den Wirbelkanal. Dort liegen die empfindlichen Nervenwurzeln des Ischiasnervs.
Ist eine dieser Wurzeln bereits gereizt oder eingeengt, wirkt der plötzliche Druck wie ein Verstärker. Die vorhandene Kompression wird kurzzeitig massiv verstärkt. Das erklärt den blitzartigen Schmerz genau in diesem Moment.
Der Hustenstoß wirkt wie ein diagnostischer Test. Er offenbart schon bestehende Probleme an der Wirbelsäule, die im Alltag vielleicht noch nicht spürbar waren.
Dieser Mechanismus ist ein wichtiger Hinweis für Fachleute. Er zeigt, dass die Ursache der Beschwerden sehr wahrscheinlich im Bereich der Wirbelsäule zu suchen ist. Nicht in der Muskulatur des Beines selbst.
Typische Schmerzqualität: Vom elektrischen Schlag bis zum Ausstrahlen
Patienten beschreiben die Schmerzen oft als „elektrisierenden Schlag“ oder „schießend“. Mediziner sprechen hier von neuropathischen Schmerzen. Diese gehen direkt vom Nerv selbst aus.
Das charakteristische Merkmal ist das Ausstrahlen. Der Schmerz beginnt häufig im unteren Rücken oder Gesäß. Von dort folgt er genau dem Verlauf des Nervs.
Er zieht über die Oberschenkelrückseite hinab. Oft erreicht er die Wade, den Fußaußenrand oder sogar die Zehen. Dieses Muster ist typisch für eine Ischialgie.
Die Qualität unterscheidet sich deutlich von muskulären Verspannungen. Letztere fühlen sich eher dumpf und lokal begrenzt an. Nervenschmerzen sind scharf, brennend und folgen einer klaren Linie.
Wir verstehen, dass dieser Schmerz sehr unangenehm und beängstigend sein kann. Doch seine spezifische Art hilft uns auch, die richtige Diagnose zu stellen. Sie ist der erste Schritt zur gezielten Behandlung.
Abgrenzung: Ischias, Hexenschuss oder andere Rückenleiden?
Die Unterscheidung zwischen Ischiasbeschwerden und anderen Rückenproblemen ist für die richtige Behandlung entscheidend. Viele Rückenleiden fühlen sich ähnlich an. Wir helfen Ihnen bei einer ersten groben Einschätzung.
Die endgültige Diagnose muss jedoch immer ein Facharzt stellen. Diese Abgrenzung ist wichtig, weil die Therapie für jede Ursache unterschiedlich ist.
Ischialgie vs. Lumbago (Hexenschuss): Der Unterschied im Schmerzverlauf
Der Hexenschuss, medizinisch Lumbago, äußert sich durch plötzliche, stechende Schmerzen. Diese bleiben im unteren Rücken „stecken“. Meist entstehen sie durch akute Muskelverspannungen.
Bei der Ischialgie dagegen „wandert“ der Schmerz. Er strahlt typischerweise vom Rücken ins Bein aus. Dies folgt dem Verlauf des Ischiasnervs.
Der Hexenschuss betrifft primär die Muskulatur. Die Ischialgie hat ihre Ursache in der Nervenreizung. Diese klare Unterscheidung bestimmt die weiteren Schritte zur Linderung.
Ischias oder ISG-Syndrom? So unterscheiden Fachleute
Ein weiterer häufiger Verwechslungspartner ist das Iliosakralgelenk-Syndrom. Hier ist das Gelenk zwischen Kreuzbein und Darmbein blockiert oder entzündet.
Die Schmerzen sitzen oft einseitig im Becken. Patienten beschreiben ein Gefühl des „Verklemments“. Die Ausstrahlung kann bis zum Knie reichen, aber selten bis in den Fuß.
Orthopäden nutzen klinische Tests zur Unterscheidung. Beim Lasègue-Test für Ischias wird das gestreckte Bein angehoben. Dies provoziert die typischen Nervenschmerzen.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Beim ISG-Syndrom ist der Faber-Test (Viererzeichen) aussagekräftig. Diese Bewegungen lösen Beschwerden im betroffenen Gelenk aus.
Wann die Schmerzen nicht vom Ischiasnerv stammen könnten
Nicht jede Ausstrahlung ins Bein bedeutet Ischialgie. Andere Erkrankungen können ähnliche Symptome verursachen.
Eine Hüftgelenksarthrose kann Schmerzen in die Leiste und den Oberschenkel senden. Nierenerkrankungen verursachen manchmal flankenbetonte Rückenschmerzen. Auch Durchblutungsstörungen (pAVK) führen zu belastungsabhängigen Beinschmerzen.
Diese Differentialdiagnosen zeigen: Eine genaue Abklärung ist essenziell. Eine falsche Selbstbehandlung kann die Beschwerden verschlimmern.
Die richtige Diagnose ist der Schlüssel zur wirksamen Therapie. Beobachten Sie Ihre Symptome genau – Ihr Arzt benötigt diese Informationen für eine präzise Einschätzung.
Wir ermutigen Sie, Ihre Symptome genau zu beobachten. Notieren Sie den Schmerzverlauf und auslösende Bewegungen. Dieser Bericht hilft Ihrem Arzt bei der Diagnose.
Die Wirbelsäule ist komplex. Verschiedene Strukturen können Schmerzen verursachen. In vielen Fällen liegt die Ursache in der Muskulatur oder den Gelenken.
Nur eine fachärztliche Untersuchung bringt Sicherheit. Sie schafft die Basis für Ihre individuelle Therapie. So finden Sie den Weg zurück zur Schmerzfreiheit.
Vom Symptom zur Diagnose: So findet der Arzt die Ursache
Eine präzise Diagnose ist der erste und wichtigste Schritt auf dem Weg zur richtigen Behandlung. Wir führen Sie durch den typischen Prozess bei einem Orthopäden.
Ihr Arzt verfügt über bewährte Methoden. Diese reichen vom Gespräch bis zur modernen Bildgebung. So findet er die genaue Ursache Ihrer Beschwerden.
Klinische Untersuchung: Lasègue-Test und neurologische Checks
Jede Untersuchung beginnt mit einem ausführlichen Gespräch. Ihr Arzt fragt nach Art, Ort und Ausstrahlung Ihrer Schmerzen. Er möchte wissen, welche Bewegungen die Symptome auslösen.
Danach folgt die körperliche Prüfung. Dazu gehört der bekannte Lasègue-Test. Sie liegen dabei auf dem Rücken.
Der Arzt hebt Ihr gestrecktes Bein langsam an. Ein Schmerz, der entlang des Ischiasnervs ausstrahlt, ist ein starkes Indiz. Es weist auf eine Reizung der Nervenwurzel hin.
Die neurologische Prüfung umfasst drei wichtige Bereiche:
- Kraft: Der Arzt testet die Muskelkraft in Fuß und Zehen.
- Reflexe: Er klopft den Patellar- und Achillessehnenreflex.
- Sensibilität: Er prüft die Berührungsempfindlichkeit an Bein und Fuß.
Diese Checks zeigen, ob der Nerv in seiner Funktion beeinträchtigt ist. Sie geben erste Hinweise auf den Schweregrad.
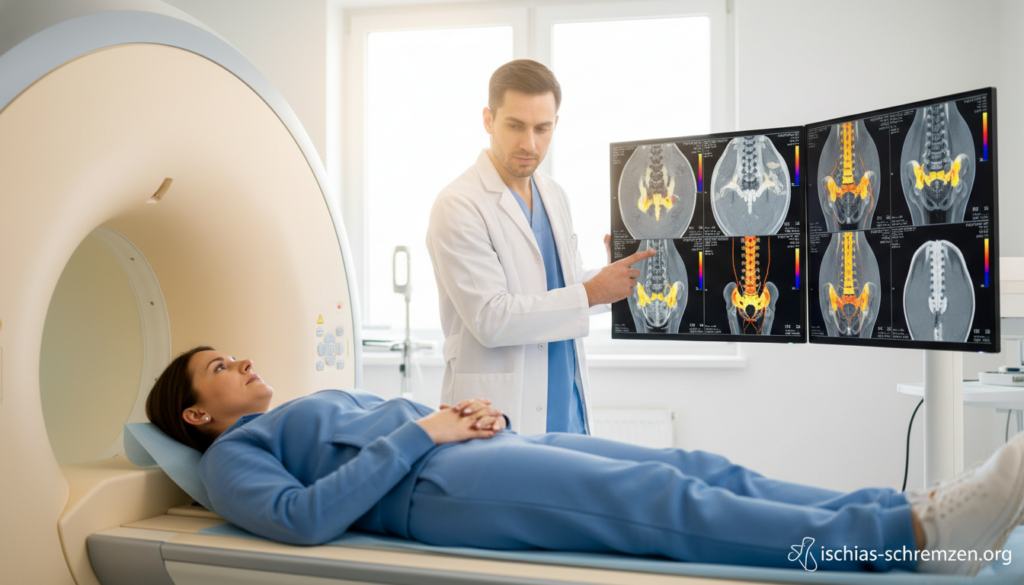
Bildgebende Verfahren: Wann MRT, CT oder Röntgen notwendig sind
Nicht jeder Fall benötigt sofort eine Bildgebung. Bei anhaltenden oder schweren Beschwerden sind diese Verfahren jedoch entscheidend.
Das MRT (Kernspintomographie) ist der Goldstandard für Weichteile. Es zeigt Bandscheiben, Nerven und das Rückenmark optimal. Die Aufnahmen sind strahlenfrei.
Ein CT kommt bei knöchernen Fragestellungen zum Einsatz. Es eignet sich gut für die Beurteilung von Wirbelkörpern. Röntgenbilder geben einen groben Überblick über die Stellung der Wirbel.
Viele Patienten haben Angst vor der engen MRT-Röhre. Hier gibt es gute Nachrichten. Offene MRT-Geräte stehen vielerorts zur Verfügung.
Diese sind auch für Menschen mit Platzangst geeignet. Sprechen Sie Ihren Arzt darauf an.
Die Bedeutung einer genauen Diagnose für die Therapie
Warum ist diese gründliche Abklärung so wichtig? Die Therapie hängt direkt von der Diagnose ab.
Ein Bandscheibenvorfall erfordert andere Maßnahmen als eine Muskelverspannung. Das Piriformis-Syndrom wird anders behandelt als degenerative Erkrankungen der Wirbelsäule.
Nur eine präzise Diagnose ermöglicht eine zielgerichtete Behandlung. Sie verhindert, dass Sie Zeit mit unwirksamen Methoden verlieren.
Eine klare Diagnose schafft Sicherheit und öffnet den Weg zur passenden Therapie. Sie ist die Grundlage für Ihre Rückkehr zur Schmerzfreiheit.
Geben Sie sich nicht mit vagen Aussagen zufrieden. Lassen Sie die Ursache Ihrer Rückenschmerzen fachärztlich abklären. Dies gilt besonders bei wiederkehrenden Problemen.
Ihr Arzt kann zwischen verschiedenen Erkrankungen unterscheiden. Dazu zählen Entzündungen, degenerative Veränderungen oder mechanische Irritationen.
Mit einer gesicherten Diagnose können Sie aktiv werden. Sie erhalten einen maßgeschneiderten Plan für Ihre Therapie. So gewinnen Sie Ihre Lebensqualität zurück.
Erste Hilfe und praktische Tipps zur akuten Linderung
Wir zeigen Ihnen bewährte Methoden, die sofortige Entlastung bringen. Plötzliche Nervenschmerzen erfordern klare Handlungsanweisungen. In dieser Phase sind sichere, wissenschaftlich fundierte Maßnahmen entscheidend.
Unsere Tipps zielen auf schnelle Linderung Ihrer akuten Beschwerden. Sie können sie sofort zu Hause umsetzen. Wir begleiten Sie Schritt für Schritt durch die Akutsituation.
Die richtige Lagerung: Entlastung durch die Stufenlagerung
Die Stufenlagerung ist die wichtigste Sofortmaßnahme. Sie reduziert den Druck auf die Lendenwirbelsäule und den gereizten Nerv. So führen Sie sie korrekt aus:
Legen Sie sich flach auf den Rücken. Platzieren Sie Ihre Unterschenkel auf einem Stuhl oder mehreren Kissen. Hüfte und Knie sollten etwa 90 Grad angewinkelt sein.
Diese Position entlastet den unteren Rücken sofort. Der Nerv erfährt eine spürbare Druckentlastung. Bleiben Sie für 15-20 Minuten in dieser Haltung.
Wärme oder Kälte? Das richtige Hausmittel für Ihre Beschwerden
Die Wahl zwischen Wärme und Kälte hängt von der Ursache Ihrer Beschwerden ab. Diese Entscheidung ist wichtig für den Erfolg der Maßnahme.
Bei muskulären Verspannungen oder dem Piriformis-Syndrom wirkt Wärme optimal. Sie fördert die Durchblutung und lockert die Muskulatur. Nutzen Sie eine Wärmflasche oder ein Kirschkernkissen.
Bei akuter Entzündung, etwa durch einen Bandscheibenvorfall, hilft initial Kälte besser. Ein Coolpack (in ein Handtuch gewickelt) wirkt abschwellend. Es reduziert die Schmerzweiterleitung.
| Anwendungsfall | Wirkung | Empfohlene Methode | Maximale Dauer |
|---|---|---|---|
| Muskuläre Verspannungen | Entspannung, Durchblutungsförderung | Wärmflasche, Kirschkernkissen | 20-30 Minuten |
| Akute Entzündung | Abschwellend, schmerzlindernd | Coolpack (in Handtuch) | 15-20 Minuten |
| Chronische Beschwerden | Muskelentspannung, Schmerzreduktion | Wechselbäder (warm/kalt) | 10 Minuten pro Seite |
Schonende Bewegungen und Übungen für den Akutfall
Völlige Schonung ist kontraproduktiv. Sanfte Bewegung verhindert Versteifungen und Muskelabbau. Beginnen Sie mit kurzem, langsamem Umhergehen.
Diese einfachen Übungen können Sie im Liegen durchführen:
- Kreisen Sie vorsichtig Ihre Füße in beide Richtungen.
- Ziehen Sie ein Knie sanft zur Brust, halten Sie es kurz.
- Wechseln Sie zur anderen Seite.
- Wiederholen Sie jede Bewegung fünfmal.
Alle Übungen sollten schmerzfrei bleiben. Hören Sie sofort auf, wenn sich die Symptome verschlimmern. Weitere einfache Tipps für den Alltag finden Sie in unserem umfassenden.
Schmerzmedikamente zur kurzfristigen Selbstbehandlung
Für die kurzfristige Behandlung akuter Schmerzen kommen NSAR infrage. Diese nichtsteroidalen Antirheumatika wirken zweifach. Sie lindern Schmerzen und hemmen Entzündungen.
Zu dieser Gruppe gehören Wirkstoffe wie Ibuprofen oder Diclofenac. Beachten Sie immer die Packungsbeilage. Überschreiten Sie nicht die empfohlene Tagesdosis.
Eine wichtige Regel: Diese Medikamente sind nur für kurze Zeit gedacht. Nehmen Sie sie maximal drei bis fünf Tage ohne ärztlichen Rat. Bei anhaltenden Beschwerden ist der Arzt-Besuch unerlässlich.
Akute Selbsthilfe ersetzt keine professionelle Diagnose. Sie dient der Überbrückung bis zum Fachtermin. Bei Lähmungserscheinungen oder Blasenstörungen suchen Sie sofort ärztliche Hilfe.
Diese Maßnahmen bieten erste Linderung bei akuter Ischialgie. Sie sind Teil einer umfassenden Therapie. Für langfristige Erfolge benötigen Sie eine genaue Diagnose.
Ihr Arzt kann zwischen verschiedenen Ursachen unterscheiden. Dazu gehören muskuläre Verspannungen, degenerative Veränderungen oder Nervenreizungen. Mit diesem Wissen entwickelt er Ihre individuelle Behandlung.
Medizinische Behandlungsmöglichkeiten bei anhaltenden Beschwerden
Die gute Nachricht: In über 90 Prozent der Fällen können anhaltende Nervenschmerzen erfolgreich ohne Operation behandelt werden. Wir führen Sie durch den bewährten Stufenplan der modernen Therapie.
Ihr Arzt entwickelt mit Ihnen einen individuellen Plan. Dieser richtet sich immer nach der genauen Ursache Ihrer Beschwerden. So finden Sie Schritt für Schritt zurück zur Schmerzfreiheit.
Konservative Therapie: Physiotherapie, Manualtherapie und Infiltrationen
Die konservative Behandlung ist die erste und wichtigste Säule. Sie kombiniert verschiedene Methoden für einen optimalen Effekt.
Gezielte Physiotherapie ist der zentrale Baustein. Hier lernen Sie unter fachkundiger Anleitung spezifische Übungen.
- Stabilisation der Wirbelsäule durch Kräftigung der tiefen Rumpfmuskulatur.
- Dehnung verkürzter Muskeln, wie dem Piriformis im Gesäß.
- Korrektur von Fehlhaltungen im Alltag und beim Sitzen.
Manualtherapeutische Verfahren wie osteopathische Techniken oder chiropraktische Justierungen ergänzen das Training. Sie lösen Blockaden in den kleinen Wirbelgelenken. So verbessern sie die Beweglichkeit Ihres Rückens.
Bei starken Entzündungen oder akuten Schmerzen können Infiltrationen helfen. Dabei spritzt der Arzt ein schmerzstillendes und entzündungshemmendes Medikament.
Die Injektion erfolgt präzise an die gereizte Nervenwurzel oder in den Wirbelkanal. Dies kann den Teufelskreis aus Schmerz und Verspannung schnell durchbrechen.
Spezielle Verfahren: Triggerpunktakupunktur und Neuraltherapie
Für hartnäckige Beschwerden stehen weitere wirksame Methoden zur Verfügung. Diese setzen an spezifischen Punkten an.
Die Triggerpunktakupunktur behandelt lokale Muskelverhärtungen. Diese sogenannten Triggerpunkte können Schmerzen auslösen, die in andere Bereiche ausstrahlen.
Mit feinen Nadeln werden diese Punkte gezielt gereizt. Das lockert die verspannte Muskulatur und unterbricht den Schmerzreiz. Es ist eine präzise Hilfe bei muskulären Verspannungen.
Die Neuraltherapie ist eine Option bei chronischen Schmerzmustern. Besonders bei einem Bandscheibenvorfall kann sie Linderung bringen.
Dabei wird ein Lokalanästhetikum an bestimmte Nerven oder in schmerzhafte Narben gespritzt. Das Ziel ist es, gestörte Schmerzkreisläufe im Körper dauerhaft zu unterbrechen.
Wann eine Operation in Betracht gezogen wird
Ein chirurgischer Eingriff ist immer das letzte Mittel. Er kommt nur dann infrage, wenn alle konservativen Methoden ausgeschöpft sind.
Klare medizinische Gründe sind entscheidend. Dazu zählen:
- Anhaltende Lähmungserscheinungen, zum Beispiel eine Fußheberschwäche.
- Das Cauda-equina-Syndrom mit Störungen der Blasen- oder Darmfunktion. Dies ist ein neurologischer Notfall!
- Unerträgliche Schmerzen, die sich trotz intensiver Therapie über 6 bis 12 Wochen nicht bessern.
Die Entscheidung für eine Operation wird nie leichtfertig getroffen. Sie ist das Ergebnis einer gemeinsamen, sorgfältigen Abwägung zwischen Ihnen und einem erfahrenen Wirbelsäulenchirurgen.
Die moderne Wirbelsäulenchirurgie bietet oft minimal-invasive Verfahren. Diese schonen das Gewebe und ermöglichen eine schnellere Rehabilitation.
Unser wichtigster Rat: Geben Sie der konservativen Behandlung immer ausreichend Zeit. In der großen Mehrheit der Fälle führt dieser Weg zum Erfolg und macht einen Eingriff überflüssig.
Vorbeugung: Wie Sie Ischiasschmerzen langfristig vermeiden können
Ihre Rückengesundheit liegt zu einem großen Teil in Ihrer eigenen Hand. Nach einer überstandenen Episode ist die beste Behandlung oft die kluge Vorbeugung.
Wir zeigen Ihnen, wie Sie aktiv werden können. Mit gezielten Maßnahmen senken Sie das Risiko für erneute Beschwerden deutlich. Sie gewinnen Sicherheit und Lebensqualität zurück.
Rückengerechtes Verhalten im Alltag und beim Heben
Viele Rückenschmerzen entstehen durch kleine, wiederholte Fehlbelastungen. Die gute Nachricht: Sie können diese leicht korrigieren.
Beim Heben schwerer Lasten gilt eine einfache Regel. Gehen Sie tief in die Knie und halten Sie den Rücken gerade. Heben Sie die Last nah am Körper an und nutzen Sie die Kraft Ihrer Beinmuskulatur.
Vermeiden Sie ruckartige Drehbewegungen unter Druck. Drehen Sie immer mit den Füßen, nicht mit dem Oberkörper. So schützen Sie Ihre Wirbelsäule.
Müssen Sie lange stehen? Stellen Sie abwechselnd einen Fuß auf eine kleine Erhöhung. Diese Haltung entlastet den unteren Rücken und beugt Verspannungen vor.
Gezieltes Training zur Kräftigung der Rumpf- und Gesäßmuskulatur
Ein starkes Muskelkorsett ist der beste Schutz für Ihre Wirbelsäule. Es stabilisiert die Bandscheiben und entlastet die Nervenwurzeln.
Gezieltes Training kräftigt die tiefe Bauchmuskulatur, den Rückenstrecker und den großen Gesäßmuskel. Diese Muskeln arbeiten als Team.
Beginnen Sie mit gelenkschonenden Sportarten. Schwimmen, Walken oder Radfahren fördern die Bewegung ohne starke Belastung. Sie sind ideal für den Einstieg.
Einfache Übungen für zu Hause unterstützen den Aufbau. Der Unterarmstütz (Plank) kräftigt die gesamte Rumpfmuskulatur. Die Brücke aktiviert gezielt die Gesäßmuskulatur.
- Unterarmstütz: Halten Sie die Position für 20-30 Sekunden. Achten Sie auf eine gerade Linie von Kopf bis Fuß.
- Brücke: Heben Sie das Becken langsam an, bis Oberschenkel und Rumpf eine Linie bilden. Spannen Sie dabei das Gesäß fest an.
Regelmäßige Bewegung hilft auch, ein gesundes Körpergewicht zu halten. Übergewicht ist ein bekannter Risikofaktor für Rückenschmerzen und kann Ursachen wie einen Bandscheibenvorfall begünstigen.
Optimierung des Arbeitsplatzes und der Sitzgewohnheiten
Langes Sitzen belastet die Wirbelsäule enorm. Die Lösung heißt nicht „perfektes Sitzen“, sondern dynamisches Sitzen. Wechseln Sie häufig Ihre Position.
Ein höhenverstellbarer Schreibtisch ist eine kluge Investition. Wechseln Sie alle 30 Minuten zwischen Sitzen und Stehen. Diese Bewegung beugt Muskelverspannungen vor.
Ihr Bürostuhl sollte Ihre natürliche Lordose im unteren Rücken stützen. Die Füße stehen flach auf dem Boden. Ober- und Unterschenkel bilden einen rechten Winkel.
Positionieren Sie den Bildschirm auf Augenhöhe. So vermeiden Sie eine ständige Beugung der Halswirbelsäule. Armauflagen entlasten die Schulter- und Nackenmuskulatur.
Kleine Veränderungen in Ihrer täglichen Routine haben eine große Wirkung. Jede Bewegung, jede korrigierte Haltung ist ein Schritt weg von den Schmerzen und hin zu einem starken, gesunden Rücken.
Setzen Sie sich realistische Ziele. Beginnen Sie mit einer neuen Übung oder einer ergonomischen Anpassung. Bauen Sie diese Gewohnheit Schritt für Schritt aus.
Diese vorbeugenden Maßnahmen sind Ihre beste Strategie gegen erneute Ischialgie. Sie stärken Ihren Körper und geben Ihnen die Kontrolle über Ihre Gesundheit zurück. So finden Sie dauerhafte Linderung und schaffen eine stabile Basis für die Zukunft.
Fazit
Abschließend lässt sich festhalten, dass stechende Nervenschmerzen beim Husten oder Niesen ein deutliches Alarmsignal Ihres Körpers darstellen. Sie weisen auf eine Reizung oder Kompression des Ischiasnervs hin, oft im Bereich der Wirbelsäule.
Die Ursachen sind vielfältig. Sie reichen von einem Bandscheibenvorfall bis zu muskulären Verspannungen. Eine genaue ärztliche Diagnose ist daher der Schlüssel zur richtigen Therapie.
Die gute Nachricht: Die überwiegende Mehrheit der Beschwerden lässt sich konservativ behandeln. Gezielte Physiotherapie und Übungen bringen nachhaltige Linderung. Erinnern Sie sich an Soforthilfen wie die Stufenlagerung.
Nehmen Sie Ihre Symptome ernst. Bei anhaltenden Schmerzen suchen Sie professionelle Hilfe. Ein aktiver Umgang mit Ihrer Rückengesundheit ist die beste Prävention.
Regelmäßige Bewegung und rückengerechtes Verhalten stärken Ihre Muskulatur. So verlängern Sie schmerzfreie Phasen. Für gezielte Übungen finden Sie Unterstützung in unserem umfassenden Übungsprogramm.
Wir begleiten Sie mit wissenschaftlich fundierten Informationen auf Ihrem Weg zu mehr Bewegungsfreiheit.
FAQ
Sind Ischiasschmerzen beim Husten oder Niesen immer ein Zeichen für einen Bandscheibenvorfall?
Nein, nicht immer. Ein Bandscheibenvorfall ist eine häufige, aber nicht die einzige Ursache. Der plötzliche Druckanstieg im Rumpf kann auch eine bestehende muskuläre Verspannung im Gesäß, wie beim Piriformis-Syndrom, verstärken und so den Ischiasnerv reizen. Seltenere Ursachen sind Entzündungen oder Engstellen. Eine genaue Diagnose durch einen Arzt ist entscheidend.
Was kann ich sofort tun, wenn der stechende Schmerz in Gesäß und Bein beim Husten auftritt?
Für akute Linderung kann die sogenannte Stufenlagerung helfen. Legen Sie sich auf den Rücken und lagern Sie die Unterschenkel im rechten Winkel auf einem Stuhl oder Kissenstapel. Diese Haltung entlastet die Wirbelsäule. Zudem kann ein warmes Kirschkernkissen auf den unteren Rücken muskuläre Verkrampfungen lösen. Bewegungen sollten sanft und schmerzvermeidend sein.
Wie unterscheidet sich Ischias-Schmerz von einem einfachen Hexenschuss (Lumbago)?
Der Hauptunterschied liegt im Schmerzverlauf. Bei einer Ischialgie strahlt der Nervenschmerz typischerweise vom unteren Rücken über das Gesäß bis in Fuß oder Bein aus, oft wie ein elektrischer Schlag. Ein Hexenschuss (Lumbago) verursacht dagegen meist plötzliche, stechende oder dumpfe Rückenschmerzen, die lokal im Bereich der Lendenwirbelsäule bleiben und nicht ins Bein ausstrahlen.
Welche Übungen sind in der Akutphase sinnvoll und welche sollte ich vermeiden?
Sanfte Bewegungen wie vorsichtiges Gehen oder leichte Dehnungen in Rückenlage sind oft hilfreich. Vermeiden sollten Sie Übungen mit ruckartigen Drehungen, starkem Vorbeugen oder hoher Belastung, wie Sit-ups oder schweres Heben. Diese können den Druck auf die Bandscheibe erhöhen und die Beschwerden verschlimmern. Eine individuelle Beratung durch einen Physiotherapeuten ist ideal.
Wann muss ich mit diesen Beschwerden unbedingt zum Arzt?
Suchen Sie umgehend einen Arzt auf, wenn zusätzlich zu den Ischiasschmerzen Taubheitsgefühle, starke Schwäche im Bein oder Fuß oder Störungen der Blasen- oder Darmfunktion auftreten. Auch bei sehr starken, unerträglichen Schmerzen oder wenn die Symptome trotz Selbsthilfe nach wenigen Tagen nicht nachlassen, ist eine fachärztliche Untersuchung notwendig.
Kann eine gute Sitzhaltung wirklich vorbeugend wirken?
Absolut. Langes, gekrümmtes Sitzen belastet die Bandscheiben und fördert Verspannungen in der muskulatur. Eine dynamische Sitzhaltung mit aufrechtem Becken, regelmäßigem Positionswechsel und der Nutzung ergonomischer Stühle entlastet die Wirbelsäule. Kombinieren Sie dies mit gezieltem Training der Rumpfmuskulatur für die beste Prävention.