Viele Menschen mit Rückenschmerzen kennen dieses Phänomen: Plötzlich schießt ein stechender Schmerz vom unteren Rücken ins Bein. Tage später ist er fast verschwunden, nur um bei einer bestimmten Bewegung zurückzukehren. Diese wechselhafte Intensität ist verwirrend.
Wir können Sie beruhigen: Ja, dieses wellenförmige Auftreten ist für eine Ischialgie sehr charakteristisch. Ihr Körper und der gereizte Nerv kommunizieren auf diese Weise. Die Beschwerden sind ein Signal.
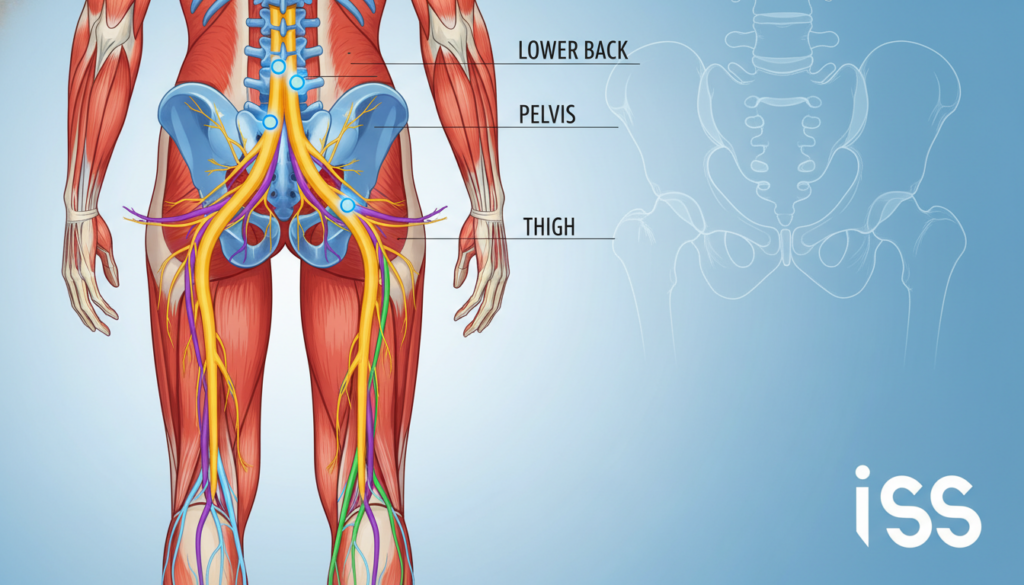
Oft beginnen die Schmerzen im Lendenwirbelbereich und strahlen über das Gesäß bis in den Fuß aus. Diese Ausstrahlung ist ein klassisches Symptom, das den längsten Nerven des Körpers, den Ischiasnerv, betrifft.
Wir nehmen Ihre Erfahrung ernst. Das Kommen und Gehen der Schmerzen kann verunsichern. Doch es ist häufig Teil des natürlichen Heilungsverlaufs. Verschiedene Faktoren wie Haltung, Belastung oder Entzündungen beeinflussen diesen Prozess.
Unser Ziel ist es, Ihnen fundiertes Wissen zu vermitteln. So verstehen Sie Ihre Beschwerden besser. Wir zeigen Ihnen, welche Ursachen hinter dem Schmerz liegen und welche Behandlung wirklich hilft.
Das Wichtigste in Kürze
- Ein wellenartiger Verlauf mit starken und schwachen Phasen ist bei Ischiasschmerzen typisch und kein Grund zur zusätzlichen Sorge.
- Die Schmerzen haben ihren Ursprung oft an den Nervenwurzeln der Wirbelsäule und folgen dem Verlauf des Ischiasnervs.
- Faktoren wie Bewegung, Sitzposition oder Entzündungsprozesse beeinflussen die tägliche Schmerzintensität maßgeblich.
- Dieses Muster kann ein Hinweis auf den natürlichen Reparaturprozess des Körpers sein.
- Ein genaues Verständnis der Ursachen ist der erste Schritt zu einer wirksamen Linderung und Vorbeugung.
Was ist Ischias? Eine kurze Einführung
Der Begriff Ischias beschreibt mehr als nur Rückenschmerzen – es ist ein spezifisches Nervenleiden. Viele sprechen davon, doch nur wenige kennen die genaue medizinische Bedeutung. Wir bringen Licht ins Dunkel.
Medizinisch korrekt heißt es Ischialgie. Dieser Begriff bezeichnet Schmerzen, die direkt vom Ischiasnerv ausgehen. Es handelt sich um neuropathische Beschwerden, die sich deutlich von muskulären Verspannungen unterscheiden.
Der Ischiasnerv: Der längste Nerv des Körpers
Der Ischiasnerv (Nervus ischiadicus) ist der mächtigste Nerv im menschlichen Körper. Er ist nicht nur extrem lang, sondern auch besonders dick. Seine Reise beginnt tief im unteren Rücken.
Konkret entspringt er mehreren Nervenwurzeln im Bereich der Lendenwirbelsäule und des Kreuzbeins. Die Segmente L4, L5 und S1 bis S3 sind seine Quelle. Von dort aus tritt er aus dem Wirbelkanal aus.
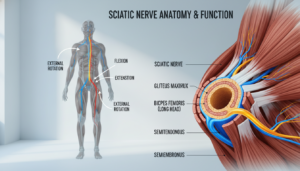
Sein Weg führt ihn durch das Becken. Er passiert das große Sitzbeinloch und verläuft unter dem Piriformis-Muskel hindurch. Dann zieht er über das Gesäß und die Rückseite des Oberschenkels.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
In der Kniekehle teilt er sich schließlich auf. Hier entstehen der Schienbeinnerv und der Wadenbeinnerv. Diese versorgen dann den Fuß und die Zehen.
Dieser Nerv hat eine doppelte Aufgabe. Motorisch steuert er die Muskulatur in Bein und Fuß. Sensibel leitet er Gefühlsinformationen von der Haut an das Gehirn. Eine Störung kann daher vielfältige Symptome auslösen.
Ischialgie vs. unspezifische Rückenschmerzen
Die Unterscheidung ist entscheidend für Ihre Behandlung. Bei einer echten Ischialgie geht der Schmerz vom gereizten oder gedrückten Nerven selbst aus. Patienten beschreiben ihn oft als „blitzartig“, „elektrisierend“ oder „schießend“.
„Der Schmerz folgt genau dem Verlauf des Nervs – vom Rücken über das Gesäß bis in die Beine.“
Unspezifische Rückenschmerzen haben dagegen meist eine muskuläre Ursache. Sie bleiben lokal im Rücken oder Gesäß. Die Schmerzqualität ist eher dumpf und drückend, nicht ausstrahlend.
Warum ist diese Differenzierung so wichtig? Sie bestimmt den gesamten weiteren Therapieweg. Die richtige Diagnose legt den Grundstein für eine wirksame Behandlung. Eine genaue fachliche Einordnung finden Sie auch im DocCheck Flexikon zur Lumboischialgie.
Bei Ischias-Beschwerden stehen oft neuropathische Schmerzmittel im Vordergrund. Bei muskulären Problemen helfen eher Dehnung, Wärme und gezielte Bewegung. Unser ermutigender Rat: Verstehen Sie den Unterschied. Dieses Wissen ist Ihr erster Schritt zur aktiven Bewältigung.
Anatomie des Ischiasnervs: Der Weg des Schmerzes
Die Anatomie des Ischiasnervs offenbart, warum Probleme an verschiedenen Stellen ähnliche Symptome verursachen. Wir helfen Ihnen, diesen Weg zu verstehen. So erkennen Sie den Ursprung Ihrer Beschwerden bei einer Ischialgie.
Der Ischiasnerv ist kein einfacher Strang. Er ist ein komplexes Bündel aus vielen Fasern. Diese entspringen tief im unteren Rücken.
Ursprung an der Wirbelsäule: Nervenwurzeln unter Druck
Der Startpunkt liegt an Ihrer Wirbelsäule. Genauer gesagt im Lenden- und Kreuzbeinbereich. Fünf einzelne Nervenwurzeln vereinen sich hier.
Konkret sind es die Segmente L4 und L5 der Lendenwirbelsäule. Dazu kommen S1, S2 und S3 des Kreuzbeins. Diese fünf Nervenwurzeln bilden gemeinsam den starken Ischiasnerv.
An dieser empfindlichen Stelle entsteht oft Druck. Ein Bandscheibenvorfall kann das Gewebe verdrängen. Degenerative Veränderungen engen den Raum ein.
„Jede Reizung oder Kompression an den Nervenwurzeln löst Schmerzen aus, die dem Nervenverlauf folgen.“
Das ist die häufigste Ursache für Ihre Schmerzen. Der Nerv wird schon an seiner Wurzel gereizt. Die Folge spüren Sie im gesamten Versorgungsgebiet.
Verlauf durch Gesäß, Oberschenkel bis zum Fuß
Nach dem Wirbelkanal zieht der Nerv gebündelt weiter. Er tritt durch das große Sitzbeinloch aus dem Becken. Dabei passiert er unter dem Piriformis-Muskel hindurch.
Diese Passage ist eine kritische Engstelle. Hier kann der Muskel auf den Nerv drücken. Man spricht dann vom Piriformis-Syndrom.
Der Weg führt weiter unter dem großen Gesäßmuskel hindurch. Dann verläuft er an der Oberschenkelrückseite entlang. Bis zur Kniekehle bleibt er ein einzelner Strang.
In der Kniekehle teilt er sich in zwei Hauptäste. Der Nervus tibialis und Nervus peroneus communis entstehen. Sie ziehen weiter bis in den Fuß.
Daher können Schmerzen auch im Bein oder Fuß auftreten. Selbst wenn das Problem an der Wirbelsäule liegt. Der Nerv leitet das Signal über seine gesamte Länge weiter.
Dieses Wissen gibt Ihnen Sicherheit. Sie verstehen nun, warum Beschwerden in Beine und Füße ausstrahlen. Die Anatomie erklärt Ihr persönliches Schmerzmuster.
Ischiasschmerzen: Warum sie oft kommen und gehen

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Drei Hauptfaktoren bestimmen maßgeblich, warum Ihre Ischialgie heute stark und morgen schwach sein kann. Dieses wellenförmige Muster ist kein Zeichen von Unberechenbarkeit, sondern eine logische Folge von Prozessen in Ihrem Körper. Wir erklären sie Ihnen, damit Sie Ihre Beschwerden besser einordnen können.
Der Einfluss von Bewegung, Haltung und Belastung
Ihre tägliche Bewegung wirkt wie ein direkter Schalter auf den Ischiasnerv. Langes Sitzen, besonders mit gekreuzten Beinen, erhöht den Druck im Gesäß bereich. Der Nerv wird komprimiert und die Symptome werden stärker.
Umgekehrt kann ein sanfter Spaziergang oder eine veränderte Sitzposition Entlastung bringen. Auch schweres Heben oder langes Stehen in einer Position belasten die Nervenwurzel im unteren Rücken. Ihr Körper reagiert sofort auf diese mechanischen Reize.
„Die Schmerzintensität bei Ischiasschmerzen ist oft ein direktes Feedback auf Ihre Haltung und Aktivität am selben Tag.“
Beobachten Sie selbst: Nach welcher Tätigkeit fühlen Sie sich besser oder schlechter? Dieses Beispiel zeigt, wie Sie durch bewusstes Verhalten Einfluss nehmen können.
Entzündungsprozesse und ihr wellenförmiger Verlauf
Eine Reizung des Nervs löst fast immer eine lokale Entzündungsreaktion aus. Diese Entzündung schwankt natürlicherweise. An manchen Tagen ist sie akut, an anderen klingt sie ab.
Daher haben Sie „gute“ und „schlechte“ Tage. Nach einer Phase starker Schmerzen folgt oft eine Erholungsphase. Das ist ein normales Zeichen der Reparatur und kein Rückschritt.
Faktoren wie Stress, Ernährung oder der allgemeine Gesundheitszustand beeinflussen diesen Zyklus. Die wellenförmige Natur der Entzündung erklärt den charakteristischen Verlauf Ihrer Beschwerden.
Muskuläre Verspannungen als variable Auslöser
Die Muskulatur rund um den Nerv kann selbst zum Problem werden. Besonders der Piriformis-Muskel im Gesäß oder Verspannungen im Lendenbereich üben wechselnden Druck aus.
An einem stressigen Tag sind diese Verspannungen stärker. An einem entspannten Tag lockert sich die Muskulatur. Dadurch verändert sich auch der Druck auf den Nerv und folglich die Schmerzstärke.
Bestimmte Sportarten oder ungewohnte Bewegungen können diese Muskeln akut reizen. Die daraus resultierenden Schmerzen im Bein sind dann oft besonders heftig.
Verstehen Sie diese drei Faktoren, gewinnen Sie Kontrolle zurück. Das Kommen und Gehen der Schmerzen hat konkrete Ursachen. In den nächsten Abschnitten zeigen wir Ihnen, wie Sie gezielt auf jede einzelne Ursache einwirken können.
Typische Ursachen für intermittierende Ischiasschmerzen
Um Ihr Schmerzmuster zu verstehen, ist es wichtig, die konkreten Auslöser zu kennen. Die wellenförmige Natur Ihrer Beschwerden hängt oft direkt mit der spezifischen Ursache zusammen. Wir stellen Ihnen die häufigsten Ursachen systematisch vor.
Jede dieser Erkrankungen übt Druck auf den Ischiasnerv oder seine Wurzeln aus. Dieser Druck kann je nach Tagesform, Haltung und Entzündungsaktivität variieren. Das erklärt das Kommen und Gehen.
Eine genaue Diagnose ist der Schlüssel zur richtigen Behandlung. Unser Überblick hilft Ihnen, Ihre Symptome besser einzuordnen. So können Sie mit Ihrem Arzt gezielt über Lösungen sprechen.
Bandscheibenvorfall und Bandscheibenprotrusion
Der klassische Bandscheibenvorfall ist eine der häufigsten Ursachen für eine Ischialgie. Dabei tritt der gallertartige Kern der Bandscheibe aus seinem Faserring aus. Dieses Material verlagert sich in Richtung des Wirbelkanals.
Dort drückt es direkt auf die austretenden Nervenwurzeln. Besonders die Wurzeln im Lendenbereich sind betroffen. Da diese den Ischiasnerv bilden, entstehen die typischen ausstrahlenden Schmerzen.
„Die Stärke der Beschwerden hängt davon ab, wie viel Material auf den Nerv drückt und wie stark die begleitende Entzündungsreaktion ist.“
Eine Bandscheibenprotrusion ist eine Vorwölbung des gesamten Faserrings. Sie übt ebenfalls Druck aus, ist aber oft weniger massiv. Beide Probleme können zu einem wechselhaften Schmerzverlauf führen.
Warum? Die Schwellung und Reizung um den Nerv herum kann schwanken. An guten Tagen ist die Schwellung geringer, der Druck lässt nach.
Das Piriformis-Syndrom: Ein Muskel drückt auf den Nerv
Nicht immer liegt das Problem an der Wirbelsäule. Der Piriformis-Muskel liegt tief in Ihrem Gesäß. Er verläuft direkt über dem Ischiasnerv.
Bei Verspannungen oder Überlastung kann dieser Muskel anschwellen und verhärten. Dadurch komprimiert er den darunterliegenden Nerv. Man spricht dann vom Piriformis-Syndrom.
Diese muskuläre Ursache erklärt oft Schmerzen, die vor allem beim Sitzen auftreten. Die Intensität hängt stark vom Zustand Ihrer Muskulatur ab. Stress oder ungewohnte Belastung können ihn akut verschlimmern.
Gezielte Dehnungen für den Bereich können hier besonders wirkungsvoll sein. Eine erste Anleitung finden Sie in unserer Sammlung wirksamer Übungen bei Ischiasschmerzen.
Verschleiß, Blockaden und Entzündungen der Wirbelsäule
Unser Körper unterliegt natürlichem Verschleiß. Degenerative Veränderungen der Wirbelsäule, wie die Spondylose, verengen die Austrittslöcher für die Nerven. Dies kann zu einer chronischen Reizung führen.
Auch Blockaden der kleinen Wirbelgelenke sind möglich. Sie verursachen eine lokale Fehlstellung und Schwellung. Diese kann wiederum auf eine Nervenwurzel drücken.
Entzündliche Prozesse, wie bei einer Spondylodiszitis, reizen die Nervenstrukturen direkt. Solche Entzündungen verlaufen typischerweise in Schüben. Das erklärt Phasen stärkerer und schwächerer Beschwerden.
Selbst kleine Veränderungen wie eine Spondylolisthesis (Wirbelgleiten) können den nötigen Druck ausüben. Die genaue Abklärung durch einen Facharzt ist hier entscheidend.
Seltene Ursachen: Von Schwangerschaft bis zu Systemerkrankungen
In der Schwangerschaft, besonders im letzten Trimester, übt das wachsende Kind Druck im Becken aus. Der Ischiasnerv kann dabei leicht eingeengt werden. Diese Beschwerden legen sich meist nach der Geburt.
Bestimmte Systemerkrankungen schädigen Nerven direkt. Beispielsweise kann ein langfristig schlecht eingestellter Diabetes zu Nervenschäden (Polyneuropathie) führen. Auch entzündlich-rheumatische Erkrankungen können den Nerv in Mitleidenschaft ziehen.
Diese Ursachen sind seltener, aber wichtig zu erwähnen. Sie zeigen: Nicht jeder Schmerz im Bein hat eine mechanische Ursache. Eine umfassende ärztliche Untersuchung klärt den wahren Hintergrund.
Wir ermutigen Sie, mit diesem Wissen in die Diagnose zu gehen. Verstehen Sie den Grund, finden Sie leichter den Weg zur Linderung. Im nächsten Abschnitt zeigen wir, wie sich diese Schmerzen von anderen Rückenproblemen unterscheiden.
Wie unterscheiden sich Ischiasschmerzen von anderen Rückenschmerzen?
Nicht jeder Schmerz im unteren Rücken bedeutet automatisch eine Ischialgie. Die genaue Unterscheidung ist für Ihre Behandlung entscheidend. Wir helfen Ihnen, Ihre Beschwerden präzise einzuordnen.
Verschiedene Probleme verursachen ähnliche Symptome. Ein Hexenschuss, ein ISG-Syndrom oder ein Bandscheibenvorfall äußern sich unterschiedlich. Die richtige Diagnose legt den Grundstein für wirksame Linderung.
Ischias vs. Hexenschuss (Lumbago): Ausstrahlung ist der Schlüssel
Ein Hexenschuss trifft Sie oft plötzlich. Eine ruckartige Bewegung oder schweres Heben kann ihn auslösen. Die Schmerzen bleiben dabei meist im Lendenwirbelbereich.
Verspannte Muskeln sind hier die typische Ursache. Der Schmerz ist stechend, aber lokal begrenzt. Er strahlt nicht bis in Ihr Bein aus.
Bei einer echten Ischialgie ist das anders. Hier geht die Reizung vom Ischiasnerv selbst aus. Die Beschwerden folgen seinem gesamten Verlauf.
„Der entscheidende Unterschied: Beim Hexenschuss bleiben die Schmerzen im Rücken. Bei Ischias wandern sie bis in Fuß und Zehen.“
Die Schmerzqualität unterscheidet sich deutlich. Nervenschmerzen fühlen sich elektrisierend oder brennend an. Muskuläre Schmerzen sind eher dumpf und drückend.
Ischias vs. ISG-Syndrom: Wo sitzt die Blockade?
Das Iliosakralgelenk verbindet Ihre Wirbelsäule mit dem Becken. Es überträgt Kräfte beim Gehen und Stehen. Bei einer Blockade entstehen Schmerzen im unteren Rücken.
Diese Symptome können bis in die Beine ausstrahlen. Die Ähnlichkeit zur Ischialgie ist groß. Der Ursprung liegt jedoch im Gelenk, nicht am Nerven.
Ärzte nutzen spezielle Tests zur Unterscheidung. Das Viererzeichen (Faber-Test) prüft die Beweglichkeit des ISG. Schmerzen bei dieser Bewegung deuten auf ein Gelenkproblem hin.
Ein Beispiel: Beim ISG-Syndrom verstärken sich die Beschwerden oft beim Treppensteigen. Bei Ischiasproblemen ist langes Sitzen typischer Auslöser. Diese Feinheiten helfen bei der Diagnose.
Wann sind die Schmerzen ein orthopädischer Notfall?
Die meisten Rückenschmerzen sind unangenehm, aber nicht gefährlich. Bestimmte Warnzeichen erfordern sofortiges Handeln. Wir nennen Ihnen die kritischen Symptome.
Lähmungserscheinungen in Bein oder Fuß sind alarmierend. Sie können auf starken Druck auf eine Nervenwurzel hinweisen. Taubheitsgefühle in der Gesäßregion sind ebenfalls ernst.
Das gefürchtete Cauda-equina-Syndrom ist selten, aber dramatisch. Hier sind mehrere Nervenwurzeln im unteren Rückenmarkbereich betroffen. Blasen- und Darmstörungen treten dann auf.
„Bei Problemen mit der Blasen- oder Darmkontrolle müssen Sie sofort zum Arzt. Das gleiche gilt für plötzliche Lähmungen oder starke Taubheit.“
Diese Notfallsituation erfordert eine schnelle Diagnose. Oft ist eine bildgebende Untersuchung nötig. In manchen Fällen wird dann eine Operation erwogen.
Wir nehmen Ihre Unsicherheit ernst. Die Unterscheidung zwischen verschiedenen Schmerzquellen ist komplex. Doch dieses Wissen macht Sie handlungsfähig.
Stellen Sie sich konkrete Fragen: Strahlt der Schmerz aus? Wie fühlt er sich an? Wann wird er schlimmer? Ihre Antworten leiten den Arzt zur richtigen Diagnose.
Mit diesem Wissensvorsprung gehen Sie gut vorbereitet in jedes Gespräch. Sie können Ihre Beschwerden präzise schildern. So fordern Sie die passenden Untersuchungen ein.
Die klaren Unterscheidungskriterien bereiten Sie optimal vor. Im nächsten Abschnitt zeigen wir Ihnen erste Hilfsmaßnahmen bei akuten Schmerzen.
Erste-Hilfe-Maßnahmen bei akut auftretenden Ischiasschmerzen
Wenn der Schmerz akut wird, sind praktische Erste-Hilfe-Maßnahmen gefragt, die sofort Linderung bringen. Wir geben Ihnen konkrete Schritte an die Hand. So sind Sie für plötzliche Schmerzattacken gewappnet.
Diese Soforthilfen zielen darauf ab, den akuten Schmerz zu durchbrechen. Sie schaffen Raum für die natürliche Heilung. Wichtig ist dabei das richtige Timing und die passende Technik.
Die richtige Lagerung: Die Stufenlagerung entlastet
Eine erste Linderung bei akuten Rückenschmerzen lässt sich durch die Stufenlagerung erzielen. Diese Position reduziert die Lordose der Lendenwirbelsäule. Dadurch nimmt sie Druck von den gereizten Nervenwurzeln.
So gehen Sie vor: Legen Sie sich in Rückenlage auf eine feste Unterlage. Platzieren Sie Ihre Unterschenkel im rechten Winkel auf einem Kissenstapel oder Stuhl. Die Knie sollten etwa hüfthoch sein.
„Die Stufenlagerung öffnet den Raum zwischen den Wirbeln. Sie entlastet sofort die gereizten Nervenstrukturen im unteren Rücken.“
Bleiben Sie für 10 bis 20 Minuten in dieser Position. Atmen Sie dabei ruhig und tief. Viele spüren bereits nach kurzer Zeit eine deutliche Erleichterung ihrer Beschwerden.
Wärme oder Kälte? Die richtige Wahl je nach Ursache
Die Entscheidung zwischen Wärme und Kälte hängt von der zugrundeliegenden Ursache ab. Eine falsche Wahl kann die Symptome verschlimmern. Wir helfen Ihnen bei der richtigen Entscheidung.
Wärme ist ideal bei muskulären Verspannungen. Sie fördert die Durchblutung und lockert verkrampfte Muskeln. Legen Sie eine Wärmflasche oder ein Kirschkernkissen auf das verspannte Gesäß.
Dies ist besonders wirksam beim Piriformis-Syndrom. Die Wärme entspannt den Muskel und reduziert so den Druck auf den Ischiasnerv. Beginnen Sie mit 15-20 Minuten Anwendung.
Kälte dagegen hilft bei akuten Entzündungen oder Verletzungen des Nervs. Sie wirkt abschwellend und betäubend. Ein Coolpack lindert die Schmerzen bei einem entzündlichen Bandscheibenvorfall.
Wickeln Sie das Kühlpack immer in ein Tuch. Legen Sie es maximal 15 Minuten auf die schmerzende Stelle. Wiederholen Sie dies alle zwei Stunden bei Bedarf.
Schmerzmittel zur kurzfristigen Linderung
Für die kurzfristige Linderung kommen entzündungshemmende Schmerzmittel zum Einsatz. Sie gehören zur Gruppe der NSAR (nichtsteroidale Antirheumatika). Diese Mittel wirken doppelt.
Sie lindern den Schmerz und bekämpfen gleichzeitig die Entzündung. Zu den bekanntesten Vertretern zählen Ibuprofen und Diclofenac. Sie sind rezeptfrei in der Apotheke erhältlich.
Nehmen Sie diese Medikamente nur kurzzeitig ein. Ideal sind ein bis drei Tage zur Überbrückung der akuten Phase. Besprechen Sie die Einnahme immer mit Ihrem Arzt oder Apotheker.
„Schmerzmittel sind eine Brücke, keine Dauerlösung. Sie ermöglichen Ihnen, wieder in Bewegung zu kommen – und Bewegung ist die beste Behandlung.“
Vermeiden Sie strikte Bettruhe. Studien zeigen, dass moderate Bewegung besser wirkt als vollständige Schonung. Gehen Sie langsam spazieren oder machen Sie sanfte Übungen.
Sie sind bei akuten Beschwerden nicht hilflos. Mit diesen Maßnahmen gewinnen Sie Kontrolle zurück. Sie überstehen die schlimmste Phase und schaffen die Basis für die langfristige Heilung.
Langfristige Selbsthilfe: So beugen Sie dem Wiederkommen der Schmerzen vor
Die akute Phase ist überstanden. Jetzt geht es darum, nachhaltig vorzubeugen. Wir zeigen Ihnen wissenschaftlich fundierte Selbsthilfestrategien, die das Risiko für wiederkehrende Beschwerden deutlich senken.
Diese Maßnahmen stärken Ihren Rücken und machen ihn widerstandsfähiger. Sie sind keine Wunderheilung, sondern wirksame Bausteine für langfristige Schmerzfreiheit. Unser Ziel ist es, Sie handlungsfähig zu machen.
Bewegung als beste Medizin: Schonung, aber keine Starre
Fachleute sind sich einig: Bewegung ist die zentrale Säule der Vorbeugung. Der Grund ist einfach. Dauerhafte Schonung schwächt Ihre Muskulatur und verschlechtert die allgemeine Fitness.
Unser Prinzip lautet daher: „Schonung, aber keine Starre“. Vermeiden Sie schmerzprovozierende Bewegungen, bleiben Sie aber insgesamt aktiv. So fördern Sie die Durchblutung des gereizten Nervs.
„Versuchen Sie, möglichst schnell wieder auf die Beine zu kommen. Ein sanfter Spaziergang ist oft der beste Start.“
Ein gutes Beispiel ist das Gehen. Es belastet die Wirbelsäule weniger als langes Sitzen. Gleichzeitig stärkt es die Muskeln, die Ihren Rücken stabilisieren.
Gezielte Übungen zur Dehnung und Kräftigung
Strukturierte Übungen zielen direkt auf die Problemzonen ab. Sie sind der Schlüssel, um Verspannungen zu lösen und die Stabilität zu erhöhen.
Dehnübungen für das Gesäß sind besonders wertvoll. Sind die Schmerzen auf verspannte Muskeln im Bereich des Gesäßes zurückzuführen, helfen diese gezielt.
Eine effektive Übung für den Piriformis-Muskel:
- Setzen Sie sich auf einen Stuhl.
- Legen Sie den Knöchel des betroffenen Beins auf das Knie des anderen.
- Beugen Sie sich mit geradem Rücken leicht nach vorne, bis Sie eine Dehnung im Gesäß spüren.
- Halten Sie die Position für 30 Sekunden.
Kräftigungsübungen für den Rumpf sind ebenso wichtig. Sie bauen ein muskuläres Korsett auf. Dies entlastet die Wirbelsäule und die Nervenwurzeln dauerhaft.
Beginnen Sie mit einfachen Übungen wie der Brücke. Steigern Sie die Intensität langsam. Konsistenz ist hier wichtiger als Kraftakt.
Alltagstipps: Richtiges Sitzen, Heben und Schlafen
Ihr tägliches Verhalten hat großen Einfluss. Kleine Anpassungen bringen große Entlastung für Ihren unteren Rücken.
Dynamisches Sitzen ist die Devise. Vermeiden Sie starre Positionen. Stehen Sie regelmäßig auf und wechseln Sie die Sitzhaltung. Ein ergonomischer Stuhl mit Lordosenstütze hilft zusätzlich.
Richtiges Heben schont die Bandscheiben. Gehen Sie immer in die Knie. Heben Sie Lasten aus den Beinen heraus und halten Sie sie nah am Körper. So vermeiden Sie eine gefährliche Drehbewegung unter Last.
Optimale Schlafpositionen geben Ihrem Rücken nächtliche Erholung. Bei Ischialgie können Sie sowohl auf dem Rücken als auch auf der Seite liegen. Ein regelmäßiger Wechsel ist sogar sinnvoll.
- Seitenlage: Legen Sie ein Kissen zwischen Ihre Knie. Das verhindert eine Verdrehung der Wirbelsäule.
- Rückenlage: Platzieren Sie ein Kissen unter Ihren Knien. Dies entlastet die Lendenwirbelsäule.
Wichtig ist die Lage Ihrer Wirbelsäule. Die Matratze sollte sie gleichzeitig stützen und entlasten. Investieren Sie in eine gute Schlafunterlage – sie ist eine der wichtigsten Behandlungen im Alltag.
Integrieren Sie diese Strategien Schritt für Schritt. Sie werden zur Gewohnheit und belasten Sie nicht. So nehmen Sie Ihre langfristige Gesundheit aktiv in die Hand.
Wann zum Arzt? Diagnose und professionelle Behandlung
Der richtige Zeitpunkt für einen Arztbesuch ist entscheidend für den Behandlungserfolg. Wir nehmen Ihre Unsicherheit ernst. Manchmal sind die Beschwerden stark, aber kurzlebig. In anderen Fällen halten sie hartnäckig an.
Wann sollten Sie professionelle Hilfe suchen? Klare Kriterien geben Ihnen Sicherheit. Ein Arztbesuch ist notwendig, wenn die Schmerzen im Bein länger als zwei bis drei Wochen anhalten. Das gleiche gilt, wenn Ihre Selbsthilfe keine Wirkung zeigt.
Besondere Warnzeichen erfordern sofortiges Handeln. Dazu gehören Lähmungsgefühle oder starke Taubheit im Bein oder Fuß. Nur eine korrekte Diagnose führt zur richtigen Behandlung.
Welcher Arzt ist der richtige Ansprechpartner?
Ihr erster Weg führt Sie am besten zum Hausarzt. Dieser ist Ihr Lotse im Gesundheitssystem. Er führt eine erste gründliche Untersuchung durch.
Vermutet Ihr Hausarzt eine Problem an der Wirbelsäule als Ursache, überweist er Sie weiter. Der richtige Facharzt ist dann ein Orthopäde. Idealerweise hat dieser eine Spezialisierung auf Rücken- und Wirbelsäulenerkrankungen.
Diese Spezialisten verfügen über das nötige Wissen und die Geräte. Sie können die genaue Ursache Ihrer Ischialgie identifizieren. So legen Sie den Grundstein für eine gezielte Therapie.
Die diagnostischen Schritte: Vom Gespräch zum Bild
Eine professionelle Diagnose folgt einem klaren Ablauf. Sie beginnt immer mit einem ausführlichen Gespräch, der Anamnese. Ihr Arzt wird Sie nach Art, Dauer und Auslösern Ihrer Schmerzen fragen.
Es folgt die klinische Untersuchung. Dabei testet der Arzt Ihre Reflexe, Muskelkraft und Sensibilität. Spezielle Tests wie das Lasègue-Zeichen geben Hinweise auf eine Nervenwurzelreizung.
„Die körperliche Untersuchung liefert oft die wichtigsten Hinweise. Sie zeigt, welcher Nerv betroffen ist und wie stark die Reizung ist.“
Bei Verdacht auf einen konkreten Schaden, wie einen Bandscheibenvorfall, kommen bildgebende Verfahren zum Einsatz. Ein MRT (Magnetresonanztomographie) zeigt Weichteile wie Bandscheiben und Nervenwurzeln besonders genau. Es ist das Mittel der Wahl, um den Druck auf den Ischiasnerv sichtbar zu machen.
Konservative Therapie: Physiotherapie, Manualtherapie und mehr
Die meisten Rückenschmerzen lassen sich ohne Operation behandeln. Diese konservativen Methoden sind die erste Wahl. Sie zielen auf Linderung und langfristige Stabilität ab.
Die Physiotherapie spielt eine zentrale Rolle. Ein guter Therapeut erarbeitet mit Ihnen einen individuellen Plan. Gezielte Übungen kräftigen die tiefe Rumpfmuskulatur.
Das entlastet die Wirbelsäule und die Nervenwurzel. Die Haltung verbessert sich spürbar. Triggerpunktmassagen lösen zudem lokale Verspannungen im Gesäß Bereich.
Die Manualtherapie ergänzt diese Arbeit. Sie beinhaltet sanfte Mobilisationstechniken für blockierte Wirbelgelenke. So wird die Beweglichkeit im unteren Rücken wiederhergestellt.
Die folgende Tabelle gibt Ihnen einen Überblick über die gängigsten konservativen Behandlungsoptionen:
| Therapieform | Ziel und Wirkweise | Typische Dauer & Häufigkeit |
|---|---|---|
| Physiotherapie (Krankengymnastik) | Kräftigung der stabilisierenden Muskulatur, Verbesserung der Haltung, Entlastung des Nervs durch gezielte Bewegung. | 10-15 Sitzungen, 1-2x pro Woche, plus eigenständiges Heimtraining. |
| Manualtherapie | Mobilisation blockierter Wirbel- oder Iliosakralgelenke (ISG), Schmerzlinderung durch Wiederherstellung der normalen Gelenkfunktion. | Oft im Rahmen der Physiotherapie, 5-10 gezielte Behandlungen. |
| Medikamentöse Therapie | Akute Schmerzlinderung und Entzündungshemmung mit NSAR (z.B. Ibuprofen), bei neuropathischen Schmerzen auch andere Wirkstoffklassen. | Kurzfristig über wenige Tage bis Wochen, nach ärztlicher Verordnung. |
| Wärme- / Kältetherapie | Lockerung verspannter Muskulatur (Wärme) oder Abschwellung bei akuter Entzündung (Kälte). | Anwendung zu Hause, 15-20 Minuten mehrmals täglich in der Akutphase. |
Injektionstherapien (Kortisonspritzen): Nutzen und Risiken
Wenn Physiotherapie und Tabletten nicht ausreichen, kann eine Injektion helfen. Dabei spritzt der Arzt ein entzündungshemmendes Kortisonpräparat. Die Spritze wird unter Röntgenkontrolle genau an die gereizte Nervenwurzel platziert.
Der Wirkmechanismus ist direkt: Kortison reduziert die Schwellung und Entzündung um den Nerv. Dadurch sinkt der Druck und die Schmerzen lassen nach. Studien zeigen, dass diese Methode bei etwa 10% der Betroffenen für mehrere Wochen Linderung bringen kann.
Diese Therapie ist jedoch nicht frei von Nebenwirkungen. Mögliche Reaktionen sind Kribbeln oder Jucken an der Einstichstelle. Auch Übelkeit, Schwindel oder plötzliche Hitzewallungen im Gesicht können auftreten.
Die Entscheidung für eine Spritze trifft Ihr Facharzt gemeinsam mit Ihnen. Sie wird sorgfältig abgewogen. Als Beispiel kann sie sinnvoll sein, um eine akute Phase zu durchbrechen und den Einstieg in die Physiotherapie zu erleichtern.
Wir helfen Ihnen, die Optionen fundiert abzuwägen. Mit diesem Wissen gehen Sie gut vorbereitet in Ihr Arztgespräch. Sie kennen die nächsten Schritte auf dem Weg zur Linderung Ihrer Beschwerden.
Operation bei Ischias? Wann ein Eingriff notwendig wird
Nur in bestimmten Situationen wird ein chirurgischer Eingriff bei Problemen mit dem Ischiasnerv wirklich notwendig. Die meisten Beschwerden lassen sich erfolgreich ohne Operation behandeln.
Wir nehmen Ihre Sorgen ernst. Die Entscheidung für einen Eingriff ist schwerwiegend. Unser Ziel ist es, Ihnen faktische Grundlagen für ein informiertes Gespräch mit Ihrem Arzt zu geben.
Eine Operation kommt immer als letztes Mittel in Betracht. Sie folgt strengen medizinischen Kriterien. Diese Kriterien schützen Sie vor unnötigen Eingriffen.
Die Rolle des Bandscheibenvorfalls
Der häufigste Grund für eine geplante Operation ist ein Bandscheibenvorfall. Dieser übt direkten Druck auf die Nervenwurzeln aus. Das verursacht die typischen Schmerzen einer Ischialgie.
Dabei wird das vorgefallene Bandscheibengewebe mikrochirurgisch entfernt. So entlastet der Chirurg den gereizten Nerv. Der Eingriff erfolgt meist durch einen kleinen Schnitt.
„Nicht jeder Bandscheibenvorfall muss operiert werden. Viele bilden sich innerhalb von sechs bis zwölf Wochen von selbst zurück.“
Die Operation wird nur bei bestimmten Formen erwogen. Entscheidend ist der Verlauf Ihrer Beschwerden. Auch das Ausmaß im MRT-Bild spielt eine Rolle.
Klare Indikationen: Lähmungen, Blasenstörungen, Therapieversagen
Es gibt klare medizinische Gründe für einen Eingriff. Diese nennt man Indikationen. Wir stellen sie Ihnen transparent vor.
Absolute Notfall-Indikationen erfordern sofortiges Handeln. Dazu gehören Lähmungserscheinungen in Bein oder Fuß. Auch Blasen- oder Darmstörungen sind alarmierend.
Dieses Beispiel zeigt den Ernst der Lage: Das Cauda-equina-Syndrom betrifft mehrere Nervenwurzeln. Es beeinträchtigt die Kontrolle über Blase und Darm. Hier ist eine sofortige Operation lebenswichtig.
Elektive Indikationen werden geplant. Sie gelten, wenn die konservative Behandlung versagt. Konkret bedeutet das: Ihre Schmerzen bessern sich nach zwölf Wochen nicht.
Der Leidensdruck bleibt hoch. Alle nicht-operativen Methoden zeigten keine Wirkung. In solchen Fällen kann ein Eingriff sinnvoll sein.
Eine weitere Indikation ist eine fortschreitende Muskelschwäche. Diese Schwäche führt zu Problemen im Alltag. Das Gehen oder Stehen wird unsicher.
Der typische Heilungsverlauf mit und ohne Operation
Der Heilungsprozess verläuft je nach Behandlung unterschiedlich. Beide Wege haben Vor- und Nachteile. Wir vergleichen sie für Sie.
Heilung ohne Operation folgt einem natürlichen Zeitplan. Viele Bandscheibenvorfälle bilden sich von selbst zurück. Der Körper baut das vorgefallene Material ab.
Dieser Prozess dauert etwa sechs bis zwölf Wochen. In dieser Zeit können die Symptome wellenförmig verlaufen. Physiotherapie und Medikamente unterstützen die Heilung.
Heilung mit Operation bringt oft eine schnelle Linderung. Der Druck auf den Nerv wird sofort beseitigt. Die akuten Schmerzen im Bein lassen rasch nach.
Die vollständige Erholung benötigt jedoch mehrere Wochen bis Monate. Die Wirbelsäule muss stabil heilen. Die umgebende Muskulatur braucht Zeit zur Kräftigung.
In beiden Fällen ist Ihre aktive Mitarbeit gefragt. Gezielte Übungen stärken den Rücken. Sie beugen einem erneuten Vorfall vor.
Wir ermutigen Sie zu einer faktenbasierten Entscheidung. Besprechen Sie alle Optionen mit Ihrem Facharzt. Gemeinsam finden Sie den besten Weg für Ihre Gesundheit.
Fazit
Sie haben nun fundiertes Wissen über die wechselhafte Natur von Nervenschmerzen im Bein und Rücken erhalten. Dass diese Beschwerden kommen und gehen, ist für eine Ischialgie typisch.
Die genaue Ursache zu klären, ist entscheidend. Nur so findet man die passende Behandlung. Selbsthilfe wie Stufenlagerung und gezielte Bewegung bringt oft Linderung.
Bei anhaltenden Schmerzen hilft ein Facharzt. Er stellt die richtige Diagnose. Wie Studien zeigen, bessern sich die Symptome bei den meisten Menschen innerhalb von Wochen.
Eine Operation am Ischiasnerv ist selten nötig. Sie kommt nur bei klaren medizinischen Gründen infrage. Fachliteratur bestätigt, dass aktive Patientenbeteiligung zentral für den Erfolg ist.
Sie sind Ihrem Schmerz nicht hilflos ausgeliefert. Mit diesem Wissen und den richtigen Maßnahmen können Sie aktiv werden. Wir wünschen Ihnen viel Erfolg auf Ihrem Weg zur Linderung.
FAQ
Sind Ischiasschmerzen, die kommen und gehen, typisch?
Ja, ein wellenförmiger Verlauf ist sehr typisch. Deine Schmerzen können durch bestimmte Bewegungen, langes Sitzen oder muskuläre Verspannungen ausgelöst werden und bei Entlastung wieder nachlassen. Auch Entzündungsprozesse an der Nervenwurzel verlaufen oft in Schüben.
Wie unterscheide ich Ischiasschmerzen von einem einfachen Hexenschuss?
Der entscheidende Unterschied ist die Ausstrahlung. Während ein Hexenschuss (Lumbago) meist auf den unteren Rücken beschränkt ist, strahlen die Schmerzen bei einer Ischialgie typischerweise über das Gesäß bis in Bein und Fuß aus. Oft begleiten Kribbeln oder Taubheitsgefühle den Nervenschmerz.
Was kann ich sofort tun, wenn der Ischiasschmerz akut auftritt?
Versuche, eine entlastende Position zu finden. Die sogenannte Stufenlagerung – auf dem Rücken liegend mit angewinkelten, auf einem Kissen abgelegten Beinen – kann Druck von der Wirbelsäule nehmen. Wärme auf dem unteren Rücken oder Gesäß entspannt oft die Muskulatur und lindert so die Reizung.
Welche Übungen helfen langfristig gegen die wiederkehrenden Beschwerden?
Gezielte Dehn- und Kräftigungsübungen sind zentral. Sanfte Dehnungen für die Gesäßmuskulatur (wie die Piriformis-Dehnung) und die Rückseite des Oberschenkels können den Nerv entlasten. Eine stabile Rumpfmuskulatur schützt deine Wirbelsäule und beugt neuen Reizungen vor. Konsultiere am besten einen Physiotherapeuten für einen individuellen Plan.
Wann muss ich wegen meiner Ischiasschmerzen unbedingt zum Arzt?
Suche umgehend einen Arzt auf, wenn du plötzliche Lähmungen im Bein oder Fuß, Gefühlsstörungen im Genitalbereich oder Probleme mit der Blasen- oder Darmkontrolle bemerkst. Das können Anzeichen für ein schweres Nervenkompressionssyndrom sein. Auch bei sehr starken, anhaltenden Schmerzen ist eine ärztliche Diagnose wichtig.
Ist bei einem Bandscheibenvorfall immer eine Operation nötig?
Nein, in den allermeisten Fällen nicht. Über 90 Prozent der Bandscheibenvorfälle im Bereich der Lendenwirbelsäule können konservativ behandelt werden. Mit Physiotherapie, gezielten Übungen und manchmal einer Injektionstherapie kann der Körper die Vorwölbung oft selbst wieder resorbieren. Eine Operation wird nur bei neurologischen Ausfällen oder anhaltendem Therapieversagen erwogen.