Ein stechender Schmerz, der vom Gesäß ins Bein schießt – begleitet von einem unangenehmen Taubheitsgefühl. Diese Kombination ist mehr als nur lästig. Sie ist ein deutliches Warnsignal deines Körpers.
Deine Erfahrungen sind real und können den Alltag massiv beeinträchtigen. Wir nehmen sie ernst. Das Kribbeln oder Gefühl der Taubheit zeigt oft eine Reizung oder Kompression des größten Nervs im Körper an.
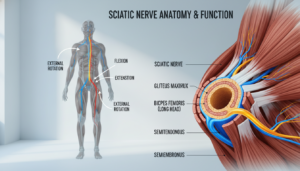
Der Ischiasnerv verläuft vom unteren Rücken durch das Gesäß bis in die Füße. Wird er gereizt, sendet er nicht nur Schmerzsignale. Er kann auch die normale Gefühlsweitergabe stören.
Unser Ziel ist es, dir wissenschaftlich fundiertes Wissen und praktische Handlungsempfehlungen zu geben. Wir möchten dein Verständnis für diese Nervenschmerzen vertiefen. So gewinnst du Kontrolle über deine Situation zurück.
Chronische Probleme sind körperlich und emotional belastend. Mit dem richtigen Wissen und gezielten Maßnahmen wie gezielten Übungen kannst du aktiv zu deiner Besserung beitragen. Dieser Artikel ersetzt keine ärztliche Diagnose. Er bereitet dich informiert auf das Gespräch mit deinem Arzt vor.
Das Wichtigste in Kürze
- Schmerzen mit Taubheit sind ein ernstzunehmendes Warnzeichen für Nervenbeteiligung.
- Der Ischiasnerv ist der längste Nerv und kann bei Reizung ausstrahlende Beschwerden verursachen.
- Die Kombination aus Schmerz und Sensibilitätsverlust sollte medizinisch abgeklärt werden.
- Wissenschaftlich fundierte Selbsthilfe kann die Beschwerden lindern und die Handlungsfähigkeit zurückgeben.
- Dieser Guide bietet verständliche Erklärungen und praktische Ansätze für deinen Alltag.
- Emotionale Belastung durch chronische Schmerzen wird anerkannt und adressiert.
- Die Informationen hier ergänzen die ärztliche Beratung und machen dich zum informierten Gesprächspartner.
Was ist eine Ischialgie? Der Ischiasnerv unter Druck
Hinter dem Begriff „Ischialgie“ verbirgt sich mehr als nur ein einfacher Rückenschmerz. Es handelt sich um ein spezifisches Syndrom, bei dem der Ischiasnerv selbst im Mittelpunkt steht. Dieser wichtige Nerv gerät unter Druck oder wird gereizt.
Die Folge sind die charakteristischen, ausstrahlenden Beschwerden. Um Ihre Symptome einordnen zu können, ist ein Grundverständnis der Anatomie entscheidend.
Der Verlauf des Ischiasnervs
Der Ischiasnerv (Nervus ischiadicus) ist der dickste und längste Nerv in Ihrem Körper. Er bildet sich aus mehreren Nervenwurzeln, die im Bereich der Lendenwirbelsäule entspringen.
Von diesem Ursprung im unteren Rücken zieht er als gebündelter Strang durch das Gesäß. Er verläuft dann an der Hinterseite des Oberschenkels entlang.
Auf Höhe des Knies teilt er sich in zwei Hauptäste auf. Diese versorgen schließlich den Unterschenkel und den Fuß mit motorischen und sensiblen Signalen.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Genau diese lange Strecke macht ihn anfällig. An mehreren Engstellen, besonders im Bereich der Wirbelsäule, kann er komprimiert werden. Eine Reizung an einer Nervenwurzel kann somit Schmerzen bis in den Fuß auslösen.
Ischialgie, Lumbo-Ischialgie, Hexenschuss: Die Unterschiede
Nicht jeder Schmerz im unteren Rücken ist gleich. Die medizinische Einordnung hilft, die beste Behandlung zu finden.
Bei einer Ischialgie ist primär der Ischiasnerv betroffen. Die Beschwerden strahlen typischerweise entlang seines Verlaufs aus. Ein Hexenschuss (Lumbago) ist hingegen etwas Fundamentales.
Hier liegt das Problem meist in den Muskeln, Bändern oder kleinen Gelenken der Wirbelsäule. Der Schmerz bleibt lokal im Rücken und strahlt nicht ins Bein aus.
Die Lumbo-Ischialgie ist eine Mischform. Sie liegt vor, wenn neben dem Ischiasnerv auch andere Nerven im Lendenbereich gereizt sind. Das führt zu einer Kombination aus lokalem Rückenschmerz und ausstrahlenden Symptomen.
Die folgende Tabelle fasst die wichtigsten Unterschiede für dich zusammen:
| Merkmal | Ischialgie | Lumbo-Ischialgie | Hexenschuss (Lumbago) |
|---|---|---|---|
| Hauptursache | Reizung/Druck auf den Ischiasnerv | Kombination aus Ischiasreizung & anderen Nerven im unteren Rücken | Blockade, Verspannung oder Zerrung im Bereich der Lendenwirbelsäule |
| Schmerzcharakter | Ausstrahlend entlang des Nervenverlaufs (Gesäß, Bein) | Lokaler Rückenschmerz + ausstrahlende Schmerzen | Plötzlicher, stechender oder dumpfer Schmerz, lokal im Rücken |
| Typische Begleitsymptome | Kribbeln, Taubheitsgefühl, Schwäche im Bein | Kribbeln/Taubheit möglich, plus Bewegungseinschränkung im Rücken | Starke Bewegungseinschränkung („steif bleiben“), Muskelhartspann |
| Betroffene Struktur | Der Nerv selbst (Nervenwurzel oder Verlauf) | Mehrere Nervenstrukturen im unteren Rücken | Muskulatur, Bänder, Facettengelenke der Wirbelsäule |
Konkrete Beispiele verdeutlichen den Unterschied: Ein einschießender Schmerz von der Pobacke bis zur Wade spricht für eine Ischialgie. Ein plötzlicher, messerstichartiger Schmerz beim Bücken, der dich im Rücken „einfrieren“ lässt, ist klassisch für einen Hexenschuss.
Diese Differenzierung ist wertvoll für das Gespräch mit deinem Arzt. Sie hilft dir, deine Schmerzen präziser zu beschreiben.
Symptome: Wenn der Schmerz ausstrahlt und das Gefühl schwindet
Die Kombination aus ausstrahlenden Schmerzen und Sensibilitätsverlust gehört zu den charakteristischen Merkmalen einer Ischialgie. Dein Körper sendet damit klare Signale. Wir helfen dir, sie richtig zu deuten.
Deine persönliche Wahrnehmung ist dabei entscheidend. Notiere dir deine Beschwerden für das Arztgespräch.
Typische Anzeichen für Ischiasschmerzen
Die Symptome einer Ischialgie sind oft unverwechselbar. Sie treten meist plötzlich und heftig auf.
Viele Betroffene beschreiben den Schmerz als elektrisierenden Schlag. Er beginnt typischerweise im unteren Rücken oder Gesäß.
Von dort strahlt er entlang des Nervenverlaufs aus. Meist ist nur ein Bein betroffen.
Die Beschwerden ziehen über die Rückseite des Oberschenkels. Sie können bis zum Knie, in die Wade oder sogar in den Fuß reichen.
Alltägliche Handlungen verstärken oft die Problematik. Husten, Niesen oder Pressen erhöhen den Druck im Rücken.
Dadurch können sich die Schmerzen kurzfristig verschlimmern. Das ist ein wichtiger Hinweis auf den nervlichen Ursprung.
Ischiasschmerzen mit Taubheit – ein Warnsignal
Neben den Schmerzen treten häufig Gefühlsstörungen auf. Ein pelziges oder taubes Gefühl ist besonders bedeutsam.
Es zeigt eine Beeinträchtigung der sensiblen Nervenfunktion an. Die Weiterleitung von Berührungsreizen ist gestört.
Weitere häufige Begleitsymptome sind Kribbeln oder Brennen. Man spricht hier von Parästhesien.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Sie fühlen sich an wie Ameisen, die über die Haut laufen. Diese Missempfindungen können im gesamten Versorgungsgebiet des Nervs auftreten.
Das Gesäß, der Beinrücken oder der Fuß sind häufig betroffen. Die genaue Lokalisation gibt Hinweise auf die betroffene Nervenwurzel.
Alarmzeichen, die sofortige Hilfe erfordern
Einige Symptome erfordern umgehendes Handeln. Sie deuten auf eine schwere Kompression hin.
Plötzliche Lähmungserscheinungen im Bein oder Fuß sind absolute Warnsignale. Du bemerkst vielleicht eine Schwäche beim Anheben des Fußes.
Noch dringender sind Störungen der Blasen- oder Darmfunktion. Probleme beim Wasserlassen oder ein ungewollter Verlust von Stuhl oder Urin sind Notfälle.
Dieses sogenannte Kauda-Syndrom erfordert eine sofortige operative Dekompression. Zögere in diesem Fall nicht, den Notarzt zu rufen.
Auch bei starken Rückenschmerzen mit neu auftretenden Lähmungen solltest du sofort einen Arzt aufsuchen. Eine schnelle Diagnose ist entscheidend.
Die folgende Tabelle gibt dir einen schnellen Überblick über die verschiedenen Symptome und ihre Bedeutung:
| Symptom | Typische Beschreibung | Mögliche Bedeutung | Handlungsempfehlung |
|---|---|---|---|
| Ausstrahlender Schmerz | „Elektrisierender Schlag“ vom Gesäß ins Bein | Klassisches Zeichen einer Ischialgie, oft durch Bandscheibenvorfall verursacht | Arzttermin vereinbaren, schonende Bewegung |
| Kribbeln (Ameisenlaufen) | Pelziges, prickelndes Gefühl auf der Haut | Leichte bis moderate Nervenreizung oder -kompression | Beobachtung, bei Persistenz ärztliche Abklärung |
| Taubheitsgefühl | Verlust des Berührungsempfindens, „eingeschlafenes“ Bein | Deutliche Beeinträchtigung der Nervenleitfunktion | Ernst nehmen, zeitnahe ärztliche Vorstellung |
| Brennender Schmerz | Anhaltendes, dumpfes Brennen im Versorgungsgebiet | Hinweis auf entzündliche Komponente der Nervenreizung | Entzündungshemmende Maßnahmen, Arzt konsultieren |
| Muskelschwäche/Lähmung | Unfähigkeit, den Fuß oder Zehen zu heben („Fallfuß“) | Schwere motorische Nervenschädigung | SOFORTIGE Vorstellung beim Arzt oder in der Notaufnahme |
| Blasen-/Darmstörung | Inkontinenz, Harndrang ohne Entleerung, Analtaubheit | Verdacht auf Kauda-Syndrom (Notfall) | NOTFALL – Sofort den Rettungsdienst (112) rufen |
Deine subjektive Einschätzung ist wertvoll. Vertraue auf dein Körpergefühl.
Die meisten Beschwerden lassen sich mit konservativen Methoden gut behandeln. Bei den genannten Alarmzeichen ist jedoch schnelles Handeln geboten.
Wir möchten dir Sicherheit im Umgang mit deinen Symptomen geben. So kannst du entscheiden, wann Geduld und wann Dringlichkeit angesagt ist.
Ursachen: Warum der Ischiasnerv gereizt wird
Bevor du Lösungen findest, solltest du wissen, was genau deine Nervenschmerzen auslöst. Die Ursachen für eine Ischialgie sind vielfältig. Sie reichen von akuten Ereignissen bis zu langfristigen Veränderungen.
Gemeinsam ist allen Ursachen eines: Sie bringen den sensiblen Ischiasnerv unter Druck. Dies kann direkt an der Nervenwurzel in der Wirbelsäule geschehen. Oder entlang des Nervenverlaufs durch das Becken.
Wir führen dich sachlich durch die verschiedenen Auslöser. So verstehst du den Mechanismus hinter deinen Beschwerden. Dieses Wissen ist der erste Schritt zur gezielten Behandlung.
Der häufigste Auslöser: Bandscheibenvorfall
In der überwiegenden Mehrheit der Fälle steckt ein Bandscheibenvorfall dahinter. Mediziner sprechen von einem Prolaps. Dabei tritt weiches Bandscheibengewebe aus seinem natürlichen Ring.
Dieses ausgetretene Material kann dann auf eine Nervenwurzel drücken. Die Nervenwurzeln treten seitlich aus der Wirbelsäule aus. Genau hier entsteht der Konflikt.
Stelle dir einen Stromkabel vor, das eingeklemmt wird. Der Druck stört die normale Signalübertragung. Es kommt zu den typischen ausstrahlenden Schmerzen.
Die Lokalisation des Vorfalls bestimmt dein Schmerzmuster. Ein Beispiel: Ein Vorfall auf Höhe L5/S1 betrifft oft die Nervenwurzel S1. Dies kann zu Schmerzen bis in die Ferse führen.
Nicht jeder Bandscheibenvorfall verursacht Symptome. Erst der Kontakt mit neuralen Strukturen löst die Reizung aus. Die gute Nachricht: Viele Vorfälle bilden sich mit der Zeit zurück.
Weitere mögliche Ursachen für Ischiasschmerzen
Der Bandscheibenvorfall ist zwar der häufigste Grund. Er ist aber bei weitem nicht der einzige. Andere mechanische und entzündliche Ursachen kommen infrage.
Die Spinalkanalstenose ist eine wichtige Differenzialdiagnose. Hier verengt sich der knöcherne Kanal der Wirbelsäule. Dies kann sowohl angeboren als auch erworben sein.
Degenerative Veränderungen spielen eine große Rolle. Dazu gehören:
- Wirbelgleiten (Spondylolisthesis): Ein Wirbelkörper rutscht nach vorne
- Spondylophyten: Knöcherne Ausziehungen an den Wirbelkanten
- Verdickte Bänder im Spinalkanal
Seltenere, aber ernste Ursachen müssen ausgeschlossen werden. Dazu zählen Tumore im Bereich der Wirbelsäule oder des Beckens. Auch eine direkte Entzündung des Nervs ist möglich.
Diese kann im Rahmen von Systemerkrankungen wie Rheuma auftreten. Oder durch lokale Infektionen verursacht werden. In jedem Fall ist die genaue Diagnose entscheidend.
Die Rolle von Verspannungen und Schonhaltungen
Muskuläre Verspannungen werden oft unterschätzt. Sie können sowohl Auslöser als auch Verstärker sein. Der Piriformis-Muskel im Gesäß ist hier von besonderer Bedeutung.
Dieser Muskel verläuft direkt über dem Ischiasnerv. Bei starker Anspannung kann er wie eine Zange wirken. Der Nerv wird komprimiert und gereizt.
Noch tückischer ist der Teufelskreis aus Schmerz und Schonhaltung. Dein Körper nimmt automatisch eine Fehlposition ein. Dies soll den akuten Schmerz im unteren Rücken lindern.
„Die Schonhaltung ist eine natürliche Reaktion. Sie schafft aber oft neue Probleme, indem sie andere Muskelgruppen überlastet.“
Diese ungewohnte Belastung führt zu weiteren Muskelverspannungen. Die verkrampften Muskeln können nun selbst auf den Nervenstrang drücken. Ein sekundärer Engpass entsteht.
Die folgende Übersicht zeigt dir, wie sich verschiedene Ursachen in deinem Alltag bemerkbar machen können:
| Ursache | Typisches Schmerzmuster | Besonderheit im Alltag |
|---|---|---|
| Bandscheibenvorfall | Plötzlich einschießend, oft bei Belastung | Schmerzen verstärken sich bei Husten oder Pressen |
| Spinalkanalstenose | Zunehmend bei längerem Gehen (Claudicatio spinalis) | Besserung beim Vorbeugen, z.B. am Einkaufswagen stützen |
| Wirbelgleiten | Chronisch dumpfer Rückenschmerz mit akuten Schüben | Instabilitätsgefühl beim Aufrichten aus der Vorbeuge |
| Piriformis-Syndrom | Tief sitzender Gesäßschmerz mit Ausstrahlung | Verschlimmerung beim längeren Sitzen, besonders auf hartem Untergrund |
| Nervenentzündung | Brennender, konstanter Schmerz | Oft begleitet von allgemeinem Krankheitsgefühl |
Das Verständnis dieser Mechanismen macht dich zum kompetenten Gesprächspartner. Du kannst deine Beschwerden präziser schildern. Gemeinsam mit deinem Arzt findet ihr so schneller die richtige Ursache.
Egal welcher Auslöser bei dir vorliegt: Die gezielte Behandlung setzt am Mechanismus an. Dein Wissen über die Ursachen gibt dir Sicherheit zurück.
Wann Sie unbedingt einen Arzt aufsuchen sollten
Dein Körper sendet Signale – einige erfordern sofortiges Handeln. Die richtige Entscheidung zum richtigen Zeitpunkt schützt dich vor Komplikationen. Wir geben dir klare Leitlinien für deine nächsten Schritte.
Viele Beschwerden lassen sich zunächst selbst behandeln. Doch bestimmte Warnzeichen dürfen nicht ignoriert werden. Deine Sicherheit steht an erster Stelle.
Eine ärztliche Abklärung schafft Gewissheit. Sie ist die Basis für eine gezielte Therapie. Wir ermutigen dich, professionelle Hilfe in Anspruch zu nehmen.
Die Diagnose: Vom Patientengespräch zum Lasègue-Test
Dein Arzt beginnt mit einem ausführlichen Gespräch. Diese Anamnese ist der wichtigste Schritt. Hier schilderst du deine persönliche Schmerzgeschichte.
Beschreibe genau, wo die Schmerzen beginnen. Erzähle, wohin sie ausstrahlen. Notiere, welche Aktivitäten sie verstärken.
Diese Informationen geben erste Hinweise. Sie helfen bei der Einschätzung der Nervenbeteiligung. Dein Bericht ist wertvoll für die weitere Diagnostik.
Anschließend folgt die körperliche Untersuchung. Der Lasègue-Test ist hier ein Standardverfahren. Dein Arzt bittet dich, auf dem Rücken zu liegen.
Er hebt dein gestrecktes Bein langsam an. Eine deutliche Schmerzverstärkung zwischen 30 und 70 Grad ist typisch. Sie weist auf eine gereizte Nervenwurzel hin.
Dieser Test provoziert die Beschwerden gezielt. Er bestätigt den Verdacht auf eine Ischialgie. Die Reaktion gibt Aufschluss über den Schweregrad.
Wann bildgebende Verfahren wie MRT nötig sind
Nicht in allen Fällen sind sofortige Bilder notwendig. Die klinische Untersuchung reicht oft zunächst aus. Doch bestimmte Situationen erfordern genauere Einblicke.
Ein MRT (Magnetresonanztomographie) wird empfohlen bei anhaltenden Symptomen. Auch bei Verdacht auf einen Bandscheibenvorfall ist es sinnvoll. Vor einer geplanten Operation ist es unverzichtbar.
Die Aufnahmen zeigen Weichteilstrukturen besonders detailreich. Sie machen Nervenwurzeln und Bandscheiben sichtbar. So lässt sich der genaue Ort der Kompression bestimmen.
Wichtig zu wissen: Nicht jeder sichtbare Bandscheibenvorfall verursacht Schmerzen. Viele Menschen haben Veränderungen, ohne es zu merken. Die Bilder müssen immer mit den klinischen Symptomen abgeglichen werden.
Die folgende Tabelle gibt dir einen Überblick über die Diagnosemethoden:
| Diagnosemethode | Zweck | Wann eingesetzt | Was du erwarten kannst |
|---|---|---|---|
| Anamnese-Gespräch | Erfassung der Schmerzgeschichte | Bei jedem ersten Arztbesuch | Detaillierte Fragen zu Beginn, Dauer und Art deiner Beschwerden |
| Körperliche Untersuchung | Überprüfung von Beweglichkeit und Nervenfunktion | Standard bei Verdacht auf Nervenbeteiligung | Tests wie Lasègue, Überprüfung der Reflexe, Kraft- und Sensibilitätstests |
| MRT (Magnetresonanztomographie) | Darstellung von Weichteilstrukturen | Bei anhaltenden Beschwerden, vor Operationen, bei Verdacht auf Bandscheibenvorfall | Liegende Untersuchung in einer Röhre, keine Strahlenbelastung |
| CT (Computertomographie) | Detailierte Knochendarstellung | Bei Verdacht auf knöcherne Engstellen oder nach Unfällen | Schnellere Untersuchung als MRT, aber mit Röntgenstrahlung |
| Röntgen | Beurteilung der Knochenstruktur | Bei Verdacht auf Wirbelgleiten oder nach Stürzen | Schnelle Aufnahme im Stehen oder Liegen, geringe Strahlendosis |
Die roten Flaggen: Notfälle erkennen
Bestimmte Warnzeichen erfordern sofortiges Handeln. Sie deuten auf eine schwere Nervenschädigung hin. In diesen Fällen solltest du nicht zögern.
Taubheit im Reiterbereich (Sattelanästhesie) ist ein Alarmzeichen. Auch plötzliche Lähmungen im Bein oder Fuß sind ernst. Sie können auf ein Kauda-Syndrom hinweisen.
Störungen der Blasen- oder Darmfunktion sind absolute Notfälle. Unkontrollierter Urin- oder Stuhlabgang erfordert sofortige Hilfe. In dieser Situation rufst du bitte den Rettungsdienst (112).
Diese roten Flaggen bedeuten, dass wichtige Nerven akut bedroht sind. Eine schnelle Operation kann dann unumgänglich sein. Sie verhindert dauerhafte Schäden.
Für die meisten Fälle gilt jedoch: Ein zeitnaher Arzttermin reicht aus. Chronische Rückenschmerzen sollten trotzdem abgeklärt werden. Eine frühzeitige Diagnose ist die beste Voraussetzung für Erfolg.
„Die richtige Diagnose ist wie ein Schlüssel zum richtigen Behandlungsschloss. Sie öffnet den Weg zur gezielten und wirksamen Therapie.“
Wir möchten dir die Angst vor dem Arztbesuch nehmen. Die Untersuchungen sind routinehaft und gut etabliert. Deine aktive Mitarbeit beschleunigt den Prozess.
Notiere dir vor dem Termin deine wichtigsten Beschwerden. Überlege, seit wann die Symptome bestehen. Beschreibe, was die Schmerzen lindert oder verschlimmert.
Ein Beispiel: „Seit drei Wochen habe ich stechende Schmerzen vom unteren Rücken bis zur Wade. Sie werden schlimmer beim Husten und beim langen Sitzen.“
Solche präzisen Angaben helfen deinem Arzt enorm. Sie machen dich zum kompetenten Gesprächspartner. Gemeinsam findet ihr den besten Weg zur Besserung.
Die Behandlungswege: Von konservativ bis operativ
Die gute Nachricht vorweg: Über 90% aller Ischialgien bessern sich auch ohne Operation innerhalb von Wochen bis Monaten. Dein Arzt und du habt somit Zeit, verschiedene Ansätze auszuprobieren.
Die moderne Behandlung folgt einem abgestuften Prinzip. Sie beginnt mit den einfachsten Mitteln. Erst wenn diese nicht helfen, kommen invasivere Methoden infrage.
Wir empfehlen eine multimodale Strategie. Das bedeutet die Kombination verschiedener Therapiebausteine. So greifst du das Problem von mehreren Seiten an.
Die Basis: Schmerzmittel und entzündungshemmende Medikamente
Entzündungshemmende Schmerzmittel (NSAR wie Ibuprofen) sind oft der erste Schritt. Sie zielen auf die Entzündung rund um die gereizte Nervenwurzel.
Studien zeigen eine konkrete Wirksamkeit. Bei etwa 10% der Betroffenen lindern sie die Beschwerden spürbar. Das ist ein realistischer Erwartungswert.
Allerdings haben diese Medikamente auch Nebenwirkungen. Bei rund 5% der Patienten treten Magen-Darm-Probleme auf. Eine kurzfristige Einnahme ist daher meist sinnvoller.
Andere Medikamente werden üblicherweise nicht empfohlen. Dazu zählen Opioide, Muskelrelaxanzien oder spezielle Nervenmittel. Ihr Nutzen ist bei reinen Ischialgien oft nicht belegt.
„Die richtige Dosierung und Einnahmedauer von Schmerzmitteln besprichst du am besten mit deinem Arzt. So minimierst du Risiken und maximierst den möglichen Nutzen.“
Spritzen und Infiltrationen: Wann Kortison hilft
Bei hartnäckigen Schmerzen kann eine gezielte Spritze Linderung bringen. Die epidurale Infiltration bringt Kortison direkt an den Entzündungsherd.
Das Kortison wirkt stark entzündungshemmend direkt an der Nervenwurzel. Es kann die Schwellung reduzieren und so den Druck auf den Nerv nehmen.
Auch hier gibt es klare Daten: Bei etwa 10% der Patienten lindert die Spritze die Beschwerden für einige Wochen. Das kann wertvolle Zeit für andere Maßnahmen schaffen.
Mögliche Nebenwirkungen sind bekannt. Dazu gehören vorübergehendes Kribbeln, Jucken oder Übelkeit. Auch Schwindel oder Fieber können auftreten.
Die Rolle der Physiotherapie
Physiotherapie ist ein zentraler Baustein der konservativen Behandlung. Gezielte Übungen stärken die Muskulatur und lösen Verspannungen.
Ein guter Therapeut korrigiert schädliche Schonhaltungen. Er zeigt dir Bewegungen, die den Nerv entlasten. Die aktive Mitarbeit ist hier entscheidend.
Die wissenschaftliche Beweislage ist spezifisch für Ischialgie noch nicht vollständig. Bei allgemeinen Rückenschmerzen ist die Wirksamkeit jedoch gut belegt. Ein erfahrener Therapeut passt die Behandlung individuell an.
Für vertiefende Informationen zu therapeutischen Ansätzen findest du wertvolle Details im Blog der ATOS Kliniken über das.
Operation bei Ischias: Wann sie wirklich infrage kommt
Eine Operation kommt vor allem dann infrage, wenn ein Bandscheibenvorfall die Ischialgie auslöst. Sie ist kein Allheilmittel, sondern ein präzises Werkzeug für spezifische Fällen.
Klare Kriterien helfen bei der Entscheidung. Diese sollten alle erfüllt sein:
- Die Beschwerden schränken deinen Alltag massiv ein.
- Es gibt keine Besserung innerhalb von zwölf Wochen.
- Konservative Behandlungen blieben ohne Erfolg.
- Ein MRT zeigt einen komprimierenden Bandscheibenvorfall.
In über 90% der Fällen ist jedoch keine Operation nötig. Der Körper kann die Problematik oft selbst regulieren. Geduld und konsequente Therapie sind hier die Schlüssel.
Ein absoluter Notfall bleibt das Kauda-Syndrom. Bei Lähmungen oder Blasenstörungen ist eine sofortige Operation lebenswichtig. Diese roten Flaggen kennst du bereits aus früheren Abschnitten.
Unser Ziel ist es, dass du die Vor- und Nachteile aller Ansätze verstehst. Gemeinsam mit deinem Arzt findest du so den besten Weg für deine Situation.
Erste Hilfe bei akuten Schmerzen: Die Stufenlagerung
In Momenten stärkster Beeinträchtigung kann eine einfache Lagerung Erleichterung bringen. Die sogenannte Stufenlagerung ist eine bewährte Sofortmaßnahme. Sie wirkt direkt auf die schmerzauslösenden Mechanismen.
Wir wissen, wie quälend akute Phasen sein können. Deshalb geben wir dir dieses praktische Werkzeug an die Hand. Es ist sofort umsetzbar und benötigt nur einfache Hilfsmittel.
So funktioniert die entlastende Lagerung
Die Stufenlagerung zielt auf eine mechanische Entlastung deiner Wirbelsäule. Besonders der unteren Rücken profitiert von dieser Position. Sie vergrößert den Raum zwischen den Wirbelkörpern.
Dadurch nimmt der Druck auf die gereizten Nervenwurzeln ab. Der Ischiasnerv kann sich entspannen. Die schmerzverstärkende Dehnung wird vermieden.
- Lege dich flach auf den Rücken auf eine feste Unterlage.
- Winkle Hüfte und Knie im rechten Winkel (90 Grad) an.
- Lager deine Unterschenkel auf einer Erhöhung ab.
Die Beine ruhen dabei komplett entspannt. Ein Stuhl, Hocker oder Kissenstapel eignet sich ideal. Wichtig ist die stabile Auflage für deine Beinen.
Spüre in deinen Körper hinein. Oft tritt schon nach wenigen Minuten Erleichterung ein. Diese Rückenlage mit angehobenen Beinen ist biomechanisch sinnvoll.
„Die Stufenlagerung nutzt die Schwerkraft, um die Lendenwirbelsäule zu entlasten. Sie ist eine der effektivsten Erste-Hilfe-Maßnahmen bei akuten Nervenreizungen.“
Nutze, was du zu Hause vorfindest. Eine gepolsterte Fußbank oder mehrere Kissen funktionieren ebenso. Sogar ein umgedrehter Mülleimer kann als provisorische Ablage dienen.
Die folgende Tabelle zeigt dir verschiedene Möglichkeiten und ihre Vorzüge:
| Hilfsmittel | Vorteile | Praktische Tipps | Eignung |
|---|---|---|---|
| Stuhl oder Hocker | Stabile Höhe, leicht verfügbar | Polsterung mit Decke für mehr Komfort | Sehr gut für regelmäßige Anwendung |
| Kissenstapel | Höhe individuell anpassbar | Feste Kissen verwenden, sonst sackt man ein | Ideal für spontane Nutzung |
| Bett mit hochgestelltem Fußteil | Maximaler Komfort, ganze Nacht möglich | Lattenrost oder Keilkissen verwenden | Perfekt für nächtliche Entlastung |
| Yogablöcke oder Bücherstapel | Präzise Höheneinstellung | Stabilität durch breite Auflagefläche sichern | Gut für experimentierfreudige Nutzer |
| Gepolsterte Fußbank | Optimale Ergonomie, speziell designed | Höhe auf individuelle Beinlänge abstimmen | Bestens für dauerhafte Anschaffung |
Beachte: Die Stufenlagerung ist eine Erste-Hilfe-Maßnahme. Sie dient der akuten Schmerzenlinderung. Als Dauerlösung ist sie nicht gedacht.
In der akutesten Phase ist Ruhe absolut in Ordnung. Gib deinem Körper diese kurze Erholungspause. Danach leiten wir behutsam zur Bewegung über.
Unser Ziel ist klar: Dir eine sofortige Handlungsoption geben. Sie verschafft Linderung und schenkt dir Kontrolle zurück. Probiere es aus – dein Körper wird es dir danken.
Bewegung oder Ruhe? Der richtige Umgang im Akutfall
Im Akutfall stehen viele Betroffene vor einem Dilemma: Sollen sie sich bewegen oder besser schonen? Diese Verunsicherung ist verständlich. Dein natürlicher Impuls bei starken Beschwerden ist wahrscheinlich, jede Anstrengung zu vermeiden.
Die wissenschaftliche Antwort darauf ist heute klar und differenziert. Sie basiert auf zahlreichen Studien zum Heilungsverlauf. Wir helfen dir, die richtige Balance für deine Situation zu finden.
Deine aktive Rolle im Genesungsprozess ist entscheidend. Mit dem richtigen Wissen gewinnst du Sicherheit zurück.
Warum zu lange Bettruhe schaden kann
Absolute Bettruhe über mehr als ein bis zwei Tage hinaus bringt meist Nachteile. Deine Muskulatur baut bei Inaktivität schnell ab. Die Gelenke können versteifen und der Kreislauf wird träge.
Dies schwächt die Stabilisierung deiner Wirbelsäule. Besonders der unteren Rücken verliert an Unterstützung. Ein Teufelskreis kann entstehen.
Schwächere Muskeln führen zu neuen Beschwerden. Sie begünstigen schädliche Schonhaltungen. Diese verursachen wiederum zusätzliche Muskelverspannungen.
Fachleute sind sich einig: Frühe Mobilisation unterstützt die Heilung. Die Bewegung fördert die Durchblutung im betroffenen Bereich. Nährstoffe gelangen besser an die gereizte Nervenwurzel.
Entzündungsstoffe werden effektiver abtransportiert. Dieser Prozess benötigt Zeit, wird aber durch behutsame Aktivität beschleunigt.
Schonende Aktivität im Alltag
Die Devise lautet: Höre auf deinen Körper. Vermeide schmerzprovozierende Bewegungen wie schweres Heben oder ruckartiges Bücken. Bleibe aber in Bewegung.
Konkrete Beispiele zeigen dir praktische Wege. Sanftes Gehen in der Wohnung ist ein guter Start. Leichte Hausarbeiten im Stehen halten dich mobil.
Vorsichtiges Dehnen in schmerzfreien Bereichen lockert die Muskulatur. Achte dabei auf ein achtsames Aktivitätsniveau. Unser Ton ist validierend und aktivierend zugleich.
Wir verstehen deinen Wunsch nach Ruhe in der akuten Phase. Die langfristigen Vorteile der Mobilisation überwiegen jedoch deutlich. Sie holen dich aus der Passivität heraus.
Deine Handlungsfähigkeit kehrt zurück. Studien belegen: Die Beschwerden verlaufen ähnlich, egal ob man ruht oder dem Alltag nachgeht. Die Zeit bis zur Besserung ist vergleichbar.
Die folgende Tabelle vergleicht die beiden Ansätze für dich:
| Aspekt | Übermäßige Schonung | Dosierte Aktivität |
|---|---|---|
| Wirkung auf Muskulatur | Rascher Abbau, Schwächung der Stützfunktion | Erhalt der Kraft, bessere Stabilisation der Wirbelsäule |
| Durchblutung | Verminderte Durchblutung im betroffenen Bereich | Förderung der Durchblutung, unterstützt Heilungsprozess |
| Gelenkbeweglichkeit | Gefahr der Versteifung, besonders im Rücken | Erhalt der Beweglichkeit, beugt Steifheit vor |
| Psychische Wirkung | Gefühl der Hilflosigkeit, Passivität | Stärkung der Selbstwirksamkeit, aktive Rolle |
| Allgemeine Fitness | Rasche Verschlechterung, Kreislauf wird träge | Erhalt des Fitnessniveaus, bessere Erholung |
| Risiko für Verspannungen | Erhöht durch Schonhaltungen und Fehlbelastungen | Geringer, da Muskelverspannungen gelockert werden |
| Praktische Beispiele | Dauerhaftes Liegen, Vermeiden jeder Anstrengung | Gehen in der Wohnung, leichte Hausarbeit, sanftes Dehnen |
Die goldene Faustregel lautet: „So viel Bewegung wie möglich, so viel Ruhe wie nötig.“ Diese Balance ist individuell. Sie ändert sich mit dem Fortschritt deiner Genesung.
Akute Schmerzen sind ein Warnsignal. Sie fordern zur Ruhe auf. Sobald die stärkste Phase vorbei ist, wird sanfte Aktivität zum Heilungsbeschleuniger.
Unser Ziel ist deine Befähigung. Wir möchten, dass du aus eigener Kraft deine Situation verbesserst. Die richtige Balance zwischen Aktivität und Erholung ist dabei zentral.
Im nächsten Abschnitt zeigen wir dir konkrete Selbsthilfe-Übungen. Sie bauen auf diesem Grundverständnis auf. So schaffst du die Basis für eine nachhaltige Besserung.
Selbsthilfe-Tipps: Was Sie selbst tun können
Wir zeigen dir konkrete Maßnahmen, die du sofort und ohne großen Aufwand umsetzen kannst. Dein Alltag bietet viele Hebel, um die Beschwerden positiv zu beeinflussen. Diese Tipps ergänzen die ärztliche Behandlung optimal.
Sie geben dir ein Stück Kontrolle über dein Wohlbefinden zurück. Unser Ton ist ermutigend und praktisch. Du wirst sehen, kleine Veränderungen haben oft große Wirkung.
Wärme und Kälte: Welche Anwendung wann hilft
Die Wahl zwischen Wärme und Kälte ist entscheidend. Sie richtet sich nach der Phase deiner Schmerzen. Beide haben einen klaren physiologischen Effekt.
In der akuten, entzündlichen Phase ist Kälte der richtige Weg. Ein Kühlpad oder Eisbeutel, in ein Tuch gewickelt, wirkt abschwellend.
Lege es für 15-20 Minuten auf deinen unteren Rücken. Die Kälte verengt die Gefäße und dämpft den Schmerzreiz. Wiederhole dies mehrmals täglich.
Ist die akute Entzündung abgeklungen, kommt Wärme zum Zug. Ein Kirschkernkissen oder eine Wärmflasche lockert jetzt die Muskelverspannungen.
Die Wärme fördert die Durchblutung und entspannt das Gewebe. So kann sich der gereizte Nerv besser erholen. Höre auf dein Körpergefühl, was sich gut anfühlt.
Die richtige Sitzposition entlastet
Viele Schmerzen entstehen oder verstärken sich durch langes sitzen. Eine optimale Haltung kann hier entlasten. Sie beugt schädlichen Schonhaltungen vor.
Strebe einen aufrechten Sitz mit leicht nach vorn gekipptem Becken an. Das entlastet die Bandscheiben im unteren Rücken. Deine Wirbelsäule behält ihre natürliche S-Form.
Nutze eine Lordosenstütze oder ein zusammengerolltes Handtuch im Lendenbereich. Stelle beide Füße flach auf den Boden. Wechsle regelmäßig die Position und stehe alle 30 Minuten kurz auf.
Diese kleine Bewegung unterbricht den statischen Druck. Sie beugt neuen Verspannungen vor. Dein Rücken wird es dir danken.
Schlafpositionen, die den Ischiasnerv schonen
Die Nacht ist Erholungszeit für deinen Rücken. Die falsche Schlafposition kann jedoch Probleme verstärken. Die richtige Lagerung entlastet die Nervenwurzeln.
Die Seitenlage mit angewinkelten Beinen (Embryonalstellung) ist oft ideal. Sie öffnet die Zwischenwirbelräume. Platziere ein Kissen zwischen deinen Knien.
Es verhindert ein Verdrehen des Beckens und der Wirbelsäule. So bleibt deine Haltung neutral. Achte darauf, dass deine Beine bequem liegen.
Auch die Rückenlage mit einer Unterlage unter den Knien ist gut. Sie entlastet den Lendenbereich und entspannt die Hüftbeuger. Ein flaches Kissen unter dem Kopf genügt.
„Die Vermeidung der Bauchlage ist bei Nervenreizungen wichtig. Sie verstärkt das Hohlkreuz und kann den Nervenstrang im Gesäßbereich komprimieren.“
Die folgende Tabelle hilft dir, die beste Position für dich zu finden:
| Schlafposition | Durchführung | Vorteile | Besonderheiten |
|---|---|---|---|
| Seitenlage (Embryonalstellung) | Seitlich liegen, Beine anwinkeln, Kissen zwischen den Knien | Entlastet Wirbelsäule, öffnet Nervenaustrittsstellen, gut bei Piriformis-Syndrom | Seite wechseln, um einseitige Belastung zu vermeiden |
| Rückenlage mit Knieunterstützung | Flach auf dem Rücken, Kissen oder Rolle unter den Knien | Neutrale Wirbelsäulenstellung, entlastet Lendenwirbelsäule und Hüftbeuger | Für Nackenprobleme ggf. Nackenstützkissen verwenden |
| Modifizierte Bauchlage | Bauchlage mit einem flachen Kissen unter dem Becken | Kann für manche Menschen mit bestimmten Vorerkrankungen entlastend sein | Nur nach Rücksprache mit Physiotherapeuten anwenden |
| Zu vermeiden: Reine Bauchlage | Flach auf dem Bauch, Kopf zur Seite gedreht | Überstreckt die Lendenwirbelsäule, dreht die Halswirbelsäule | Begünstigt Hohlkreuz und kann Nervenreizung verstärken |
Probiere in Ruhe aus, was dir guttut. Eine gute Matratze und ein passendes Kissen sind wichtige Grundlagen. Sie unterstützen deine gesunde Schlafhaltung.
Diese Selbsthilfe-Tipps sind dein Werkzeugkasten für den Alltag. Sie unterstützen die Heilung und geben dir Sicherheit zurück. Im nächsten Schritt schauen wir auf langfristige Strategien.
Langfristige Strategien: Rückfällen vorbeugen
Prävention beginnt dort, wo die akute Behandlung endet, und schafft die Basis für dauerhafte Rückengesundheit. Nach Abklingen der akuten Beschwerden wirken sich normale Aktivitäten positiv aus.
Regelmäßige Bewegung und geeignete Übungen zur Stärkung der Muskulatur können neuen Problemen vorbeugen. Dieser Perspektivwechsel ist entscheidend.
Wir wechseln von der akuten Schmerzbewältigung zur langfristigen Planung. Dein Ziel ist klar: zukünftige Nervenreizungen aktiv verhindern.
Dieser Abschnitt gibt dir das Werkzeug dafür an die Hand. Unser Ton ist motivierend und zukunftsorientiert.
Übungen zur Stärkung der Rumpfmuskulatur
Ein stabiles Muskelkorsett ist dein bester Schutz. Es entlastet die Wirbelsäule und beugt einem Bandscheibenvorfall vor.
Der Fokus liegt auf der Kräftigung der tiefen Bauchmuskeln und der Rückenstrecker. Sie stabilisieren deinen unteren Rücken wie ein natürliches Stützsystem.
Wir stellen dir grundlegende, sichere Übungen vor. Du kannst sie problemlos zu Hause durchführen.
- Die Brücke: Lege dich auf den Rücken. Stelle die Füße hüftbreit auf. Hebe das Becken langsam an, bis Oberkörper und Oberschenkel eine Linie bilden. Halte die Spannung für 10-15 Sekunden.
- Der Unterarmstütz (Plank): Stütze dich auf die Unterarme und Zehen. Halte den Körper gerade wie ein Brett. Spanne Bauch und Gesäß an. Beginne mit 20-30 Sekunden.
- Die sitzende Muskelaktivierung: Setze dich aufrecht hin. Spanne Beckenboden und tiefe Bauchmuskulatur für 5 Sekunden an. Entspanne bewusst. Wiederhole 10 Mal.
Die Regelmäßigkeit ist entscheidend. Besser täglich 10 Minuten als einmal pro Woche eine Stunde.
Konsistenz schafft nachhaltige Veränderungen. Deine Muskulatur gewöhnt sich an die neue Aufgabe.
„Ein starker Rücken entsteht nicht im Fitnessstudio allein. Er entwickelt sich durch konsequentes, rückengerechtes Verhalten im Alltag.“
Alltagsverhalten für einen gesunden Rücken
Deine täglichen Gewohnheiten haben großen Einfluss. Kleine Anpassungen bringen spürbare Entlastung.
Richtiges Heben schützt deine Wirbelsäule. Gehe in die Knie, halte den Rücken gerade. Nutze die Kraft deiner Beine, nicht deines unteren Rückens.
Dynamisches Sitzen beugt Verspannungen vor. Wechsle alle 30 Minuten die Position. Stehe regelmäßig auf und dehne dich kurz.
Die ergonomische Gestaltung deines Arbeitsplatzes unterstützt dich. Achte auf eine optimale Sitzhöhe. Deine Füße sollten flach auf dem Boden stehen.
Hier sind konkrete Tipps für rückengerechtes Verhalten:
- Bücken: Gehe in die Hocke, statt dich mit rundem Rücken vorzubeugen.
- Aufstehen: Stütze dich mit den Händen ab. Rolle dich langsam aus dem Stuhl.
- Tragen: Halte Lasten nah am Körper. Verteile das Gewicht gleichmäßig.
Ein praktisches Beispiel verdeutlicht den Unterschied: Beim Staubsaugen bleibst du aufrecht. Schiebe das Gerät mit kleinen Schritten vor und zurück.
Vermeide verdrehte Haltungen. Sie belasten die Bandscheiben unnötig. Dein Rücken dankt es dir.
Die folgende Tabelle fasst die wichtigsten Alltagsstrategien zusammen:
| Situation | Falsches Verhalten | Rückengerechte Alternative | Wirkung |
|---|---|---|---|
| Heben einer Kiste | Mit rundem Rücken und durchgestreckten Beinen heben | In die Knie gehen, Rücken gerade halten, Last nah am Körper | Entlastet die Bandscheiben, nutzt Beinkraft |
| Langes Sitzen am Schreibtisch | Stundenlang in gleicher Position verharren | Alle 30 Minuten aufstehen, Position wechseln, kurze Dehnung | Verhindert statische Überlastung, fördert Durchblutung |
| Arbeiten in der Küche | Am Spülbecken mit rundem Rücken stehen | Leicht in die Knie gehen, ein Fuß auf eine kleine Erhöhung stellen | Entlastet Lendenwirbelsäule, reduziert Rückenschmerzen |
| Schlafen | In Bauchlage mit überstrecktem Rücken | Seitenlage mit angewinkelten Beinen, Kissen zwischen den Knien | Entlastet Nervenaustrittsstellen, natürliche Wirbelsäulenstellung |
| Tragen von Einkaufstaschen | Schwere Taschen einseitig tragen | Gewicht auf beide Arme verteilen oder Rucksack nutzen | Beugt Seitneigung der Wirbelsäule und einseitiger Belastung vor |
Diese Strategien sind deine täglichen Verbündeten. Sie verwandeln Selbsthilfe in nachhaltige Selbstfürsorge.
Du hast die Macht, deine Rückengesundheit positiv zu beeinflussen. Jede bewusste Bewegung zählt.
Investiere Zeit in diese Gewohnheiten. Sie sind die beste Versicherung gegen erneute Schmerzen.
Unser Ziel ist erreicht, wenn du ein nachhaltiges Bewusstsein für deine Wirbelsäule entwickelst. Bleibe handlungsfähig und zuversichtlich.
Mythen und Fakten rund um den Ischias
Deine Genesung profitiert von klaren, wissenschaftlich fundierten Informationen statt von Mythen. Im Internet und im Bekanntenkreis kursieren viele Halbwahrheiten über Nervenprobleme.
Diese können verunsichern und deinen Heilungsweg erschweren. Wir räumen heute mit den häufigsten Irrtümern auf. So gewinnst du Sicherheit für deine Entscheidungen.
„Einmal Ischias, immer Ischias?“ – Die Wahrheit über Chronifizierung
Dieser Satz löst bei vielen Betroffenen Angst aus. Die Faktenlage gibt jedoch Grund zur Zuversicht. Die überwiegende Mehrheit akuter Ischialgie-Fälle heilt komplett aus.
Konkrete Zahlen untermauern diese positive Prognose. Etwa 90% der Beschwerden bessern sich innerhalb von sechs Wochen. Auch ohne Operation ist dies möglich.
Dein Körper verfügt über bemerkenswerte Selbstheilungskräfte. Ein Bandscheibenvorfall kann sich zurückbilden. Die Entzündung um die Nervenwurzel klingt mit der Zeit ab.
Chronische Verläufe sind die Ausnahme, nicht die Regel. Sie entstehen oft durch ein Zusammenspiel mehrerer Faktoren. Anhaltende Schonhaltungen spielen dabei eine Rolle.
Auch psychosoziale Belastungen können die Schmerzen verlängern. Die gute Nachricht: Du hast Einfluss auf diese Faktoren. Achtsame Bewegung bricht den Teufelskreis.
Ein Beispiel verdeutlicht den Unterschied. Akute Rückenschmerzen mit Ausstrahlung benötigen Zeit. Bleibst du jedoch aus Angst monatelang in Passivität, können sich die Beschwerden verfestigen.
Dein Arzt oder Physiotherapeut begleitet dich durch diese Phase. Die richtige Behandlung setzt an der Ursache an. Sie verhindert, dass aus akuten Problemen chronische werden.
„Die Prognose einer akuten Ischialgie ist in den allermeisten Fällen gut. Aktiv bleiben und professionelle Hilfe nutzen – das sind die Schlüssel zur vollständigen Genesung.“
Was Nahrungsergänzungsmittel wirklich leisten können
In Apotheken und Drogerien findest du viele Präparate, die Linderung versprechen. Kombinationen aus Uridinmonophosphat, Vitamin B12 und Folsäure werden beworben. Wir betrachten diese Mittel nüchtern und faktenbasiert.
Bestimmte Vitamine erfüllen wichtige Funktionen im Körper. Vitamin B12 trägt zur normalen Funktion des Nervensystems bei. Folsäure hat eine Aufgabe bei der Zellteilung.
Diese physiologischen Fakten sind unbestritten. Für die spezifische Ischialgie fehlen jedoch robuste Studien. Eine überlegene Wirksamkeit gegenüber Standardtherapien ist nicht belegt.
Was bedeutet das für dich? Diese Präparate können eine begleitende Rolle spielen. Sie ersetzen jedoch keine bewährten Maßnahmen.
- Sie sind kein Ersatz für entzündungshemmende Schmerzmittel in der Akutphase.
- Sie ersetzen keine gezielte Physiotherapie zur Muskelkräftigung.
- Bei eindeutiger Indikation sind sie keine Alternative zu einer notwendigen Operation.
Die europäische Gesundheitsbehörde stellt klar: Nahrungsergänzungsmittel sind kein Ersatz für eine ausgewogene und abwechslungsreiche Ernährung. Eine gesunde Lebensweise bildet die Grundlage.
Investiere deine Ressourcen sinnvoll. Besprich die Einnahme solcher Präparate mit deinem Arzt. So vermeidest du unnötige Ausgaben für nicht belegte Wirkungen.
Unser Ziel ist deine bestmögliche Versorgung. Wir helfen dir, Werbeversprechen kritisch zu hinterfragen. Vertraue auf Methoden, deren Wirksamkeit wissenschaftlich fundiert ist.
Fazit: Ischiasschmerzen mit Taubheit verlangen Achtsamkeit
Die Reise durch diesen Artikel endet mit einer klaren, positiven Botschaft: Du bist handlungsfähig. Deine Beschwerden sind ein ernstes Warnsignal, das eine ärztliche Abklärung verdient.
Die gute Nachricht: Die allermeisten akuten Ischialgie-Fälle heilen mit Zeit und der richtigen Herangehensweise. Dein Arzt ist dabei dein wichtigster Partner für die Behandlung.
Achtsamkeit ist dein Schlüssel. Höre auf deinen Körper und vermeide schädliche Schonhaltungen. Sanfte Bewegung und gezielte Übungen unterstützen die Genesung und stärken langfristig deinen Rücken.
Integriere die vorgestellten Selbsthilfe-Strategien in deinen Alltag. Ein praktischer Start sind zum Beispiel gezielte Übungen gegen Nervenschmerzen. Mit Wissen und Geduld gewinnst du die Kontrolle über deine Schmerzen zurück.
FAQ
Ist Taubheit im Bein bei Ischialgie immer ein Notfall?
Nicht immer, aber sie ist ein ernstes Warnsignal. Taubheitsgefühle zeigen eine stärkere Reizung oder Kompression des Ischiasnervs an, zum Beispiel durch einen Bandscheibenvorfall. Du solltest zeitnah einen Arzt aufsuchen. Absolute Alarmzeichen sind plötzliche Lähmungen, Kontrollverlust über Blase oder Darm oder ein Taubheitsgefühl im Gesäßbereich („Reithosenbereich“). In diesen Fällen ist sofortige medizinische Hilfe notwendig.
Kann ich Ischiasschmerzen mit Übungen selbst behandeln?
Im Akutstadium steht zunächst die Schmerzlinderung durch Lagerung (Stufenlagerung) und ärztlich verordnete Medikamente im Vordergrund. Sobald die stärksten Beschwerden nachlassen, sind gezielte Übungen ein zentraler Baustein. Sie lockern die verspannte Muskulatur, mobilisieren die Wirbelsäule und stärken langfristig die Rumpfmuskulatur zur Prävention. Beginne jedoch immer unter Anleitung, zum Beispiel durch einen Physiotherapeuten, um falsche Bewegungen zu vermeiden.
Wann ist eine Operation bei einem Bandscheibenvorfall mit Ischiasschmerzen nötig?
Die überwiegende Mehrheit der Bandscheibenvorfälle wird erfolgreich konservativ behandelt. Eine Operation kommt erst infrage, wenn trotz konsequenter Therapie über 6-12 Wochen starke Schmerzen und neurologische Ausfälle wie Lähmungen oder Taubheit bestehen bleiben. Auch bei den genannten Notfallsymptomen wie Blasenstörungen kann ein sofortiger operativer Eingriff erforderlich sein, um den Druck auf die Nervenwurzel zu beseitigen.
Hilft Wärme oder Kälte besser bei akuten Ischiasschmerzen?
Das hängt von der Ursache ab. Bei akuten, stechenden Schmerzen, oft mit einer entzündlichen Komponente, kann Kälte (z.B. ein Coolpack in ein Handtuch gewickelt) für 15-20 Minuten schmerzlindernd und abschwellend wirken. Bei dumpfen, muskulär bedingten Beschwerden und Verspannungen ist Wärme (z.B. eine Wärmflasche oder ein Kirschkernkissen) oft wohltuender. Sie fördert die Durchblutung und lockert die verkrampfte Muskulatur. Probiere aus, was dir guttut.
Führt ein einmaliger Ischiasschmerz zwangsläufig zu chronischen Beschwerden?
Nein, das ist ein verbreiteter Mythos. Die meisten akuten Episoden klingen innerhalb von Wochen mit der richtigen Behandlung wieder ab. Chronische Verläufe sind oft mit vermeidbaren Faktoren verbunden: Dazu zählen eine anhaltende Schonhaltung, die zu weiteren Verspannungen führt, Bewegungsmangel aus Angst vor Schmerz oder nicht behandelte muskuläre Dysbalancen. Mit aktiver Rehabilitation und präventiven Maßnahmen kannst du das Risiko für Wiederholungen deutlich senken.
Welche Schlafposition entlastet den Ischiasnerv am besten?
A> Die Rückenlage mit einer Unterstützung unter den Knien ist oft ideal. Lege ein Kissen oder ein aufgerolltes Handtuch unter deine Kniekehlen. Diese leichte Anhebung entlastet die Lendenwirbelsäule und den Nerv. Wenn du auf der Seite schläfst, ziehe die Beine leicht an und platziere ein Kissen zwischen deine Knie. Das verhindert ein Verdrehen des Beckens und reduziert den Druck. Vermeide die Bauchlage, da sie das Hohlkreuz verstärken kann.