Du kennst das vielleicht: Kaum setzt du dich hin, schießt ein stechender Schmerz vom Gesäß ins Bein. Diese Beschwerden können den Alltag zur Qual machen. Besonders im Sitzen fühlen sie sich oft unerträglich an.
Laut einer aktuellen forsa-Umfrage leiden 81 Prozent der Menschen unter Rückenschmerzen. Viele davon im unteren Rückenbereich. Doch was du spürst, ist häufig eine spezifischere Form: eine Ischialgie.
Warum wird dieser Nervenschmerz gerade in der Sitzposition so stark? Die Antwort liegt in der Anatomie des Ischiasnervs und dem Druck, den langes Verweilen auf dem Stuhl erzeugt.
Wir erklären dir die Ursachen wissenschaftlich fundiert. Unser Ziel ist es, dir nicht nur Wissen zu vermitteln, sondern konkrete, praktische Lösungen an die Hand zu geben.
Diese Schmerzen sind kein Schicksal, dem du hilflos ausgeliefert bist. Ein aktiver, wissensbasierter Umgang ist der Schlüssel zur Linderung.
In diesem Artikel erfährst du, wie dein Ischiasnerv aufgebaut ist. Wir zeigen dir Soforthilfe-Maßnahmen, die optimale Sitzhaltung und wirksame Übungen. Auch behandlungsmethoden besprechen wir.
Das Wichtigste in Kürze
- Ischiasschmerzen sind eine spezifische Form von Nervenschmerzen, die oft vom Gesäß ins Bein ausstrahlen.
- Langes Sitzen erhöht den Druck auf den Ischiasnerv und kann die Beschwerden verstärken.
- Über 80% der Menschen leiden unter Rückenschmerzen, Ischialgie ist dabei besonders beeinträchtigend.
- Das Verständnis der anatomischen Ursachen ist der erste Schritt zur wirksamen Selbsthilfe.
- Eine aktive Herangehensweise mit gezielten Übungen und Haltungskorrekturen kann Linderung bringen.
- Wissenschaftlich fundiertes Wissen ersetzt keine ärztliche Diagnose, ermöglicht aber einen informierten Umgang.
Was ist der Ischiasnerv und warum verursacht er Schmerzen?
Stell dir eine wichtige Datenautobahn vor, die Signale von deinem Rücken zu deinen Zehen transportiert. Genau das ist der Ischiasnerv. Er ist die zentrale Leitung für Bewegung und Empfinden in deinen Beinen.
Wenn es auf dieser Autobahn zu einem Stau oder einer Baustelle kommt, spürst du das sofort. Die Beschwerden können dann heftig ausfallen. Wir erklären dir jetzt, wie dieser Nerv aufgebaut ist.
Du verstehst danach, warum selbst kleine Störungen große Schmerzen verursachen können.
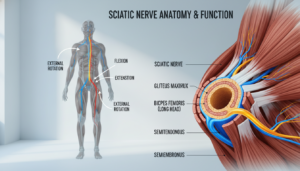
Anatomie: Der längste Nerv Ihres Körpers
Der Nervus ischiadicus, wie Mediziner ihn nennen, ist der dickste und längste Nerv in deinem Körper. Seine Reise beginnt tief im unteren Rücken.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Fünf Nervenwurzeln aus der Wirbelsäule (L4, L5, S1, S2, S3) vereinen sich zu diesem starken Strang. Er tritt aus dem Becken heraus und läuft unter dem großen Gesäßmuskel hindurch.
Sein Weg führt dann an der Rückseite deines Oberschenkels entlang. In der Kniekehle teilt er sich in zwei Hauptäste auf. Diese versorgen dein ganzes Bein bis hinunter zum Fuß.
Diese enorme Länge macht ihn anfällig. An jeder Stelle seines Weges kann Druck entstehen. Das löst dann die typischen Probleme aus.
Ischialgie: Wenn Druck und Reizung Schmerzen auslösen
Der Fachbegriff für deine Schmerzen lautet Ischialgie. Er bezeichnet alle Beschwerden im Versorgungsbereich des Ischiasnervs.
„Ischialgie ist kein lokaler Schmerz, sondern ein ausstrahlender Nervenschmerz. Die eigentliche Ursache liegt oft an der Nervenwurzel.“
Weil es sich um einen Nerv handelt, fühlt sich der Schmerz anders an. Viele beschreiben ihn als brennend, stechend oder elektrisierend. Oft strahlt er vom Po bis in die Zehen aus.
Mögliche Symptome sind:
- Ausstrahlende Schmerzen vom Gesäß ins Bein
- Kribbeln oder Taubheitsgefühle
- Schwächegefühl in Fuß oder Bein
- In schweren Fällen sogar Kraftverlust
Die häufigste Ursache ist ein Bandscheibenvorfall im unteren Rücken. Die vorgewölbte Bandscheibe drückt auf eine Nervenwurzel. Aber auch Verspannungen oder Entzündungen entlang des Nervs können die Beschwerden auslösen.
Denke daran: Der Ort des Schmerzes ist nicht immer die Ursache. Ein Problem an der Wirbelsäule kann sich im Fuß bemerkbar machen. Das ist das typische Merkmal von Nervenschmerzen.
Warum Ischiasschmerzen im Sitzen oft stärker werden
Es fühlt sich paradox an: Ausgerechnet im vermeintlichen Ruhemodus auf dem Stuhl brennt und sticht es am heftigsten. Dieses Phänomen ist kein Zufall, sondern hat klare Ursachen. Drei Hauptfaktoren spielen dabei zusammen und verstärken sich gegenseitig.
Wir erklären dir diese Mechanismen. So verstehst du, warum deine Beschwerden gerade dann auftreten. Dieses Wissen ist der erste Schritt zur gezielten Linderung.
Erhöhter Druck auf Bandscheiben und Nervenwurzeln
Im Stehen verteilt sich dein Körpergewicht gleichmäßiger. Beim Hinsetzen lastet plötzlich mehr Gewicht auf deinem unteren Rücken.
Studien belegen: Der Druck auf die Lendenbandscheiben ist in dieser Position etwa 40% höher. Für bereits vorgeschädigte Strukturen ist das kritisch.
Bei einem Bandscheibenvorfall oder einer Vorwölbung wird dieser Effekt verstärkt. Die betroffene Bandscheibe drückt dann mit mehr Kraft auf die empfindlichen Nervenwurzeln.
Genau dort entspringt der Ischiasnerv. Die Reizung an dieser Stelle löst die ausstrahlenden Schmerzen in deinem Bein aus. Es ist ein biomechanischer Dominoeffekt.
Muskuläre Verspannungen und das Piriformis-Syndrom
Nicht immer liegt die Ursache direkt an der Wirbelsäule. Oft sind verspannte Muskeln im Gesäß der Auslöser. Ein klassisches Beispiel ist das Piriformis-Syndrom.
Der birnenförmige Piriformis-Muskel verläuft direkt über dem Ischiasnerv. Bei starker Anspannung oder Verkrampfung kann er den Nerv einklemmen.
Charakteristisch sind einseitige Schmerzen tief im Gesäß. Sie verstärken sich typischerweise, wenn du dich hinsetzt. Viele spüren dann ein scharfes Ziehen bis in die Beinen.
Langes, statisches Verharren fördert solche Verspannungen. Die Muskulatur wird schlechter durchblutet und verhärtet sich. Dies kann in vielen Fällen den Nerv irritieren.
Verkürzte Hüftbeuger und eine schlechte Sitzhaltung

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Deine tägliche Haltung am Schreibtisch prägt deinen Körper. Ein nach vorne gekipptes Becken und ein runder Rücken sind häufige Folgen.
Diese Position verkürzt die Hüftbeugermuskeln vorne. Gleichzeitig werden die Gesäßmuskeln überdehnt und geschwächt. Dieses Ungleichgewicht belastet die Lendenwirbelsäule zusätzlich.
Der erhöhte Druck kann wiederum auf die Nerven wirken. Eine schmerzbedingte Schonhaltung verschlimmert das Problem oft noch. Ein Teufelskreis aus Haltung und Schmerz entsteht.
Zusammen wirken diese drei Faktoren: Mehr Druck auf die Bandscheibe, verspannte Muskeln, die auf den Nerv drücken, und eine Haltung, die beides begünstigt. So wird die Ruheposition zur Belastungsprobe.
Deine Erfahrung ist also vollkommen nachvollziehbar. Die gute Nachricht: Gegen jeden dieser Punkte kannst du aktiv etwas tun.
Mögliche Ursachen für Ihre Ischiasschmerzen
Die Bandbreite möglicher Ursachen für Ischialgie ist größer, als viele vermuten. Nicht immer steckt ein akuter Bandscheibenvorfall dahinter.
Deine Beschwerden können von verschiedenen Stellen ausgehen. Wir erklären dir die häufigsten Auslöser systematisch.
Bandscheibenvorfall und -vorwölbung
Diese beiden Probleme sind die klassischen Ursachen im unteren Rücken. Sie betreffen die Stoßdämpfer zwischen deinen Wirbeln.
Bei einer Vorwölbung (Protrusion) drückt der weiche Kern der Bandscheibe gegen den äußeren Faserring. Dieser wölbt sich in den Wirbelkanal vor.
Der Druck kann bereits auf die Nervenwurzeln wirken. Der Faserring bleibt dabei intakt.
Ein vollständiger Bandscheibenvorfall (Prolaps) geht weiter. Der Gallertkern durchbricht den Faserring und tritt aus.
Dieses ausgetretene Gewebe drückt direkt auf die empfindlichen Nerven. Die Reizung löst die typischen ausstrahlenden Schmerzen aus.
| Merkmal | Bandscheibenvorwölbung (Protrusion) | Bandscheibenvorfall (Prolaps) |
|---|---|---|
| Zustand des Faserrings | Intakt, aber vorgewölbt | Durchbrochen |
| Ausgetretenes Gewebe | Nein | Ja |
| Druck auf Nerven | Möglich, durch Vorwölbung | Direkt, durch ausgetretenes Material |
| Typische Symptome | Oft milder, belastungsabhängig | Plötzlich, oft stark ausstrahlend |
| Häufigkeit als Ursache | Sehr häufig, oft unentdeckt | Häufige klare Ursache für Ischialgie |
Verklebungen und Verspannungen der Gesäßmuskulatur
Nicht jede Ischialgie startet an der Wirbelsäule. Oft ist die Muskulatur im Gesäß der Auslöser.
Verklebungen des Bindegewebes (Faszien) schränken die Beweglichkeit ein. Verspannte Muskeln können den Ischiasnerv einklemmen.
Ein bekanntes Beispiel ist das Piriformis-Syndrom. Der birnenförmige Muskel drückt auf den Nerv.
Triggerpunkte, also kleine Muskelknoten, senden Schmerzsignale aus. Diese können in den Versorgungsbereich des Nervs ausstrahlen.
Solche muskulären Probleme entstehen durch:
- Langes statisches Sitzen
- Einseitige Belastungen
- Fehlhaltungen im Alltag
- Mangelnde Bewegung und Dehnung
Fehlstellungen und degenerative Veränderungen
Verschleißbedingte Veränderungen an der Wirbelsäule verengen oft den Raum für die Nerven. Das kann zu anhaltenden Beschwerden führen.
Eine Spinalkanalstenose verengt den Kanal, in dem die Nervenwurzeln verlaufen. Besonders im Stehen und Gehen treten Symptome auf.
Wirbelgelenksarthrose bedeutet Verschleiß der kleinen Gelenke zwischen den Wirbeln. Diese können anschwellen und auf Nerven drücken.
Wirbelgleiten (Spondylolisthesis) verändert die Statik der gesamten Wirbelsäule. Instabilität kann Nerven reizen.
Auch systemische Erkrankungen kommen als Ursache infrage. Diabetes oder Rheuma können den Nerv direkt schädigen.
Entzündungen im Bereich der Wirbelsäule sind weitere mögliche Auslöser. Sie benötigen eine spezifische Behandlung.
„Die genaue Diagnose der Ursache bestimmt den Behandlungserfolg. Was bei einem Bandscheibenvorfall hilft, wirkt bei muskulären Verspannungen anders.“
In seltenen Fällen sind auch Tumore oder Infektionen verantwortlich. Daher ist eine ärztliche Abklärung so wichtig.
Dein Bein oder Fuß zeigt die Symptome. Die Ursache liegt jedoch oft an der Nervenwurzel weiter oben.
Ischiasschmerzen oder etwas anderes? Die richtige Diagnose
Nicht jeder Schmerz im unteren Rücken bedeutet eine Reizung des Ischiasnervs. Die Unterscheidung ist wichtig, denn sie bestimmt den besten Weg zur Linderung. Wir verstehen Ihre Verunsicherung, wenn Beschwerden auftreten.
Die richtige Diagnose trennt behandelbare Muskelprobleme von ernsteren Nervenreizungen. Sie ist der erste Schritt zu wirksamen Übungen oder notwendiger medizinischer Hilfe.
Wir erklären Ihnen, wie Ärzte vorgehen und welche Fragen sie stellen. So können Sie Ihre Symptome besser einordnen.
Abgrenzung zum Hexenschuss (Lumbago)
Ein Hexenschuss trifft plötzlich und heftig. Die Schmerzen sind stechend und blockieren oft jede Bewegung. Der entscheidende Unterschied zur Ischialgie liegt in der Ausstrahlung.
Beim Lumbago bleiben die Schmerzen im unteren Rücken lokal. Sie strahlen nicht ins Bein aus. Die Ursache sind meist akut verkrampfte Rückenmuskeln oder blockierte Wirbelgelenke.
Ein einfacher klinischer Test bringt Klarheit: Der Lasègue-Test. Dabei legt man sich auf den Rücken. Der Arzt hebt das gestreckte Bein an.
Löst dies die typischen ausstrahlenden Schmerzen aus, spricht das für eine Reizung des Ischiasnervs. Bei einem reinen Hexenschuss bleibt der Schmerz im Rücken.
Abgrenzung zum ISG-Syndrom
Das Iliosakralgelenk (ISG) verbindet Wirbelsäule und Becken. Eine Blockade hier kann Beschwerden verursachen, die einer Ischialgie ähneln. Die Schmerzen sitzen tief im Gesäß oder Kreuz.
Ein Beispiel: Sie können auch ins Bein ausstrahlen, meist jedoch nur bis zum Knie. Ein Gefühl der Instabilität oder „Blockade“ ist typisch.
Ärzte nutzen spezifische Tests zur Abgrenzung. Der Faber-Test (Viererzeichen) prüft die Beweglichkeit des Hüft- und ISG-Gelenks. Schmerzen im Gesäß deuten auf ein ISG-Problem hin.
Wichtig ist: Die Ursachen sind unterschiedlich. Während eine Ischialgie oft vom Nerv ausgeht, liegt beim ISG-Syndrom eine Gelenkfunktionsstörung vor.
Warnsignale (Red Flags), die sofort zum Arzt führen sollten
Die meisten Rückenschmerzen sind harmlos. Bestimmte Alarmsignale erfordern jedoch sofortiges Handeln. Ignorieren Sie diese Warnsignale nicht.
Bei diesen Symptomen sollten Sie sofort einen Arzt aufsuchen:
- Plötzliche Lähmungen oder Schwäche im Bein oder Fuß (z.B. Fußheberschwäche)
- Taubheitsgefühle im Sattelbereich (After, Genitalien, Innenseiten der Oberschenkel)
- Kontrollverlust über Blase oder Darm (Unfähigkeit, Urin oder Stuhl zu halten oder zu entleeren)
- Begleitendes Fieber, Schüttelfrost oder unerklärlicher Gewichtsverlust
- Sehr starke, nächtliche Schmerzen, die Sie wecken
- Schmerzen nach einem schweren Trauma wie einem Sturz oder Unfall
„Das Kauda-Syndrom – gekennzeichnet durch Sattelanaästhesie und Blasen-/Mastdarmstörungen – ist ein neurochirurgischer Notfall. Es erfordert eine umgehende operative Entlastung.“
Diese Red Flags deuten auf ernste Ursachen wie einen massiven Bandscheibenvorfall, Infektionen oder andere Erkrankungen hin.
Nehmen Sie die Angst vor dem Arztbesuch. Eine genaue Abklärung ist kein Zeichen von Schwäche, sondern von Verantwortung. Sie schafft die Basis für eine effektive Behandlung.
Bei anhaltenden Beschwerden ohne solche Alarmsignale ist ein Besuch beim Orthopäden oder Hausarzt dennoch ratsam. Er kann die zugrundeliegende Ursache sicher bestimmen. Erst mit einer sicheren Diagnose können gezielte Übungen, wie sie beispielsweise hier beschrieben werden, wirklich helfen.
Erste Hilfe und Sofortmaßnahmen bei akuten Ischiasschmerzen
Wenn der Schmerz plötzlich und heftig zuschlägt, braucht es klare, wirksame Schritte. In dieser akuten Phase können Sie selbst viel tun, um die Beschwerden zu lindern und den Heilungsprozess zu unterstützen.
Wir zeigen Ihnen drei bewährte Methoden. Sie entlasten den gereizten Nerv und schaffen die Basis für weitere Bewegung. Jetzt können Sie sofort etwas für sich tun.
Die entlastende Stufenlagerung
Diese Position ist Ihre erste Wahl bei starken Rückenschmerzen. Sie entlastet die Nervenwurzeln im unteren Rücken wirkungsvoll.
So geht die Stufenlagerung Schritt für Schritt:
- Legen Sie sich flach auf den Rücken auf eine feste Unterlage.
- Stapeln Sie mehrere Kissen oder nutzen Sie einen Stuhl.
- Legen Sie Ihre Unterschenkel im rechten Winkel (90 Grad) darauf ab.
In dieser Rückenlage wird die Lendenwirbelsäule entlastet. Der Druck auf die gereizten Strukturen lässt deutlich nach. Viele spüren sofort eine Erleichterung der Schmerzen.
Wärme zur Muskelentspannung
Verspannte Muskeln im Gesäß oder Rücken können den Nerv zusätzlich reizen. Hier setzt die Kraft von Wärme an.
Ein Wärmekissen, eine Wärmflasche oder ein warmes Bad steigert die Durchblutung. Verhärtete Muskulatur lockert sich. Dies kann den Druck auf den Nerv indirekt verringern.
Achten Sie darauf, die Wärme angenehm und nicht zu heiß einzusetzen. 20 bis 30 Minuten Anwendung sind oft ausreichend, um eine spürbare Entspannung zu erreichen.
Schmerzmittel zur kurzfristigen Linderung
Rezeptfreie Medikamente können die akute Phase überbrücken. Sie lindern den Schmerz und hemmen Entzündungen.
Geeignet sind entzündungshemmende Schmerzmittel aus der Gruppe der NSAR. Dazu gehören Ibuprofen oder Diclofenac. Studien zeigen, dass sie bei etwa 10% der Betroffenen die Symptome einer Ischialgie lindern können.
„Medikamente sind ein Werkzeug, kein Heilmittel. Sie sollten nur kurzzeitig und streng nach Packungsbeilage eingenommen werden, um den Teufelskreis aus Schmerz und Schonhaltung zu durchbrechen.“
Mögliche Nebenwirkungen, insbesondere auf den Magen, sind zu beachten. Bei längerem Gebrauch ist Rücksprache mit einem Arzt essenziell.
| Wirkstoff (Beispiel) | Hauptwirkung | Hinweis zur Einnahme |
|---|---|---|
| Ibuprofen | Schmerzlinderung, Entzündungshemmung | Am besten zu einer Mahlzeit einnehmen. |
| Diclofenac | Starke entzündungshemmende Wirkung | Kann den Magen stärker reizen. |
Vermeiden Sie absolute Bettruhe über mehr als zwei bis drei Tage. Dies schwächt die Muskulatur und verzögert die Heilung. Sobald der schlimmste Schmerz nachlässt, ist vorsichtige Bewegung der nächste wichtige Schritt.
Genau hier setzen gezielte Übungen an. Sie mobilisieren und kräftigen den Rücken, um erneuten Beschwerden vorzubeugen.
Die optimale Sitzhaltung bei Ischiasschmerzen
##
Bewegung als Therapie: Übungen gegen Ischiasschmerzen
.
Wissenschaftlich fundierte Behandlungswege
Bei anhaltenden Beschwerden stehen Ihnen mehrere wissenschaftlich fundierte Therapieoptionen zur Verfügung. Die moderne Behandlung einer Ischialgie folgt einem abgestuften Plan.
Zuerst kommen konservative Methoden zum Einsatz. Diese zielen auf Linderung ohne Operation ab. Die Wahl der richtigen Therapie hängt von Ihrer genauen Diagnose ab.
Wir stellen Ihnen die drei wichtigsten Säulen vor. So verstehen Sie, was wirklich hilft und warum.
Physiotherapie und manuelle Therapie
Die Physiotherapie ist der zentrale Baustein der konservativen Behandlung. Ein guter Therapeut wird nicht nur Übungen zeigen.
Er analysiert Ihre Haltung und Bewegungsmuster. Durch manuelle Techniken löst er Verspannungen. Er mobilisiert blockierte Gelenke an der Wirbelsäule.
Das Ziel ist klar: Schmerzen lindern, Muskeln stärken. Natürliche Bewegungsabläufe sollen wiederhergestellt werden.
Bei einem Bandscheibenvorfall kann gezielte Bewegung den Druck von der Nervenwurzel nehmen. Spezielle Dehnungen entlasten den Ischiasnerv.
Wie auf Ratgeber-Nerven.de beschrieben, ist aktive Mitarbeit entscheidend. Die erlernten Übungen müssen Sie regelmäßig in den Alltag integrieren.
Medikamentöse Therapie mit NSAR
Entzündungshemmende Schmerzmittel (NSAR) können die akute Phase überbrücken. Sie lindern den Schmerz und dämpfen die Entzündung an der Nervenwurzel.
Studien zeigen: Bei etwa 10% der Betroffenen mit Ischialgie helfen sie spürbar. Sie brechen den Teufelskreis aus Schmerz und Schonhaltung.
Gängige Wirkstoffe sind Ibuprofen oder Diclofenac. Sie sollten immer nur kurzzeitig und nach Packungsbeilage eingenommen werden.
„NSAR sind ein Werkzeug, kein Heilmittel. Ihr sinnvoller Einsatz erlaubt es, schmerzfrei mit der wichtigen Physiotherapie zu beginnen.“
Mögliche Nebenwirkungen sind zu beachten. Bei etwa 5% der Patienten treten Magen-Darm-Beschwerden auf.
Andere Medikamente wie Opioide oder Muskelrelaxantien werden meist nicht empfohlen. Ihr Nutzen bei reinen Nervenschmerzen ist fraglich.
Injektionstherapien und invasive Verfahren
Wenn Physiotherapie und Tabletten nicht ausreichen, kommen gezielte Spritzen infrage. Die periradikuläre Infiltration spült den entzündeten Nerv direkt.
Ein Gemisch aus lokalem Betäubungsmittel und Kortison wird unter Röntgenkontrolle gespritzt. Es wirkt genau an der gereizten Nervenwurzel.
Diese Behandlung kann bei etwa 10% der Betroffenen für mehrere Wochen Linderung bringen. Sie schafft eine Schmerzpause.
In dieser Zeit fällt die aktive Bewegung leichter. Mögliche Nebenwirkungen sind vorübergehendes Kribbeln, Übelkeit oder leichtes Fieber.
Weitere Verfahren sind Nervenblockaden oder die epidurale Injektion. Sie werden von spezialisierten Arzten durchgeführt.
Alle invasiven Methoden sind Teil eines Gesamtplans. Sie ersetzen nicht Ihre eigene Aktivität. Sie ebnen den Weg dafür.
Die Zusammenarbeit mit Fachleuten ist der Schlüssel. Ein Orthopäde, Schmerztherapeut und Physiotherapeut bilden Ihr Team.
Die beste Behandlung kombiniert oft mehrere Ansätze. So überwinden Sie die Beschwerden nachhaltig.
Wann ist eine Operation bei Ischiasschmerzen notwendig?
Nur in bestimmten, klar definierten Situationen ist eine Operation die richtige Wahl. Die überwiegende Mehrheit der Betroffenen wird ohne chirurgischen Eingriff beschwerdefrei.
Mehr als drei Viertel aller Patienten mit einem Bandscheibenvorfall erreichen durch konservative Behandlung Linderung. Wir erklären dir die medizinischen Kriterien, die für einen Eingriff sprechen.
So verstehst du, wann eine Operation wirklich notwendig wird. Die Entscheidung trifft man immer gemeinsam mit dem Facharzt.
Indikationen bei anhaltendem Bandscheibenvorfall
Ein chirurgischer Eingriff kommt vor allem infrage, wenn ein Bandscheibenvorfall deine Ischialgie auslöst. Vier klare Kriterien müssen dafür erfüllt sein.
Erstens: Deine Beschwerden schränken den Alltag stark ein. Du kannst kaum mehr arbeiten oder schlafen.
Zweitens: Die Schmerzen bessern sich nicht innerhalb von zwölf Wochen. Trotz aller Maßnahmen bleibt die Belastung hoch.
Drittens: Konservative Therapien zeigen keinen Erfolg. Physiotherapie und Schmerzmittel helfen nicht mehr ausreichend.
Viertens: Ein im MRT nachgewiesener Bandscheibenvorfall erklärt deine Symptome eindeutig. Der Druck auf die Nervenwurzeln ist sichtbar.
Zunehmende neurologische Ausfälle sind ein weiteres Warnzeichen. Lähmungserscheinungen im Fuß oder Bein erfordern schnelles Handeln.
Der typische Eingriff heißt mikrochirurgische Diskektomie. Dabei entfernt der Neurochirurg minimal-invasiv das vorgefallene Bandscheibengewebe.
Durch einen kleinen Schnitt entlastet er die eingeklemmte Nervenwurzel. Die umliegenden Strukturen bleiben weitgehend geschont.
Das seltene Kauda-Syndrom als Notfall
Ein absoluter Notfall ist das Kauda-Syndrom. Hier zählt jede Stunde. Die Operation muss innerhalb von 24 bis 48 Stunden erfolgen.
Charakteristische Symptome sind Lähmungen beider Beine. Dazu kommen Blasen- und Mastdarmstörungen.
Du verlierst die Kontrolle über Wasserlassen und Stuhlgang. Taubheitsgefühle im Sattelbereich sind typisch.
„Das Kauda-Syndrom ist ein neurochirurgischer Notfall. Eine sofortige Operation kann dauerhafte Schäden verhindern.“
Diese Alarmzeichen erfordern den sofortigen Gang in die Notaufnahme. Warte nicht auf einen Facharzttermin.
Die Ursache ist meist ein massiver Bandscheibenvorfall. Er drückt auf das Nervenbündel am Ende des Rückenmarks.
Nur eine schnelle operative Entlastung bewahrt die Nervenfunktion. Jede Verzögerung riskiert bleibende Lähmungen.
Erwartungen und Heilungsverlauf nach einem Eingriff
Setze realistische Erwartungen an die Operation. Eine schnelle Schmerzlinderung ist oft möglich.
Der Körper braucht jedoch Monate zur vollständigen Erholung. Die ersten sechs Wochen sind besonders wichtig für die Heilung.
Direkt nach dem Eingriff spürst du meist eine deutliche Entlastung. Der nervenbedingte Schmerz im Bein lässt nach.
Die Rückfallprävention durch Bewegung ist danach entscheidend. Gezielte Übungen stärken die Rumpfmuskulatur.
So beugst du erneuten Problemen vor. Ein aktiver Lebensstil schützt deine Wirbelsäule am besten.
| Phase | Zeitraum | Was ist möglich? |
|---|---|---|
| Frühe Heilung | Erste 6 Wochen | Sanfte Bewegung, kurze Spaziergänge, keine Belastung |
| Aufbauphase | 6 Wochen bis 3 Monate | Gezielte Physiotherapie, Steigerung der Alltagsaktivitäten |
| Vollbelastung | Ab 3 Monaten | Sport nach Rücksprache mit dem Arzt, volles Arbeitspensum |
Nimm die Angst vor der Operation. Sie ist ein Werkzeug für ausgewählte, schwere Fälle. Die überwiegende Mehrheit kommt ohne sie aus.
Dein behandelnder Neurochirurg oder Orthopäde berät dich ausführlich. Gemeinsam trefft ihr die beste Entscheidung für deine Gesundheit.
Vertraue auf wissenschaftlich fundierte Medizin. Sie bietet dir klare Wege aus den Beschwerden.
Fazit: Ein aktiver Umgang führt aus dem Schmerz
Die gute Nachricht: Sie haben mehr Einfluss auf Ihre Genesung, als Sie vielleicht denken. Eine Ischialgie heilt in den meisten Fällen mit der Zeit von selbst. Dies kann jedoch mehrere Wochen dauern.
Ihre Geduld und Kontinuität werden belohnt. Wir haben Ihnen gezeigt, wie wichtig das Verständnis der Ursachen ist. Aktive Sofortmaßnahmen und die Optimierung Ihrer Sitzhaltung sind entscheidend.
Regelmäßige Bewegung und gezielte Übungen stärken Ihren Rücken. Sie schaffen die Basis für einen schmerzfreien Alltag. Passivität kann Nervenschmerzen oft verschlimmern.
Setzen Sie die Strategien aus diesem Artikel konsequent um. Bei anhaltenden Beschwerden suchen Sie bitte einen Arzt auf. Ischiasschmerzen sind beherrschbar.
Mit diesem Wissen gewinnen Sie Schritt für Schritt Ihre Lebensqualität zurück. Vertrauen Sie auf Ihre Selbstwirksamkeit.
FAQ
Warum sind meine Nervenschmerzen im Gesäß und Bein beim Sitzen oft am schlimmsten?
Beim Sitzen lastet viel Druck auf Ihrer unteren Lendenwirbelsäule und dem Becken. Dies kann einen bereits gereizten Ischiasnerv oder eine betroffene Nervenwurzel weiter komprimieren. Zusätzlich verkürzen und verspannen sich Muskeln wie der Hüftbeuger, was den Schmerz verstärkt. Eine schlechte Haltung potenziert diese Effekte.
Kann ein Bandscheibenvorfall auch ohne Operation wieder besser werden?
Ja, in den allermeisten Fällen. Über 90% der akuten Bandscheibenvorfälle heilen mit konservativen Maßnahmen aus. Entscheidend sind gezielte Bewegung, Physiotherapie zur Entlastung der Nervenwurzel und eine Stärkung der Rumpfmuskulatur. So kann der Körper den vorgefallenen Gewebekern oft selbst resorbieren.
Wie unterscheide ich Ischialgie von einem einfachen Hexenschuss?
Der klassische Hexenschuss (Lumbago) verursacht stechende oder dumpfe Beschwerden, die auf den unteren Rücken beschränkt sind. Ischiasschmerzen strahlen dagegen typischerweise ins Bein aus – bis in den Fuß. Ein Kribbeln oder Taubheitsgefühl im Bein ist ein starkes Indiz für eine Reizung des Ischiasnervs.
Welche Soforthilfe lindert akute Schmerzen am effektivsten?
Die entlastende Stufenlagerung ist eine sehr wirksame Erste-Hilfe-Maßnahme. Legen Sie sich auf den Rücken und lagern Sie die Unterschenkel im 90-Grad-Winkel auf einem Stuhl oder Kissenstapel. Dies entlastet die Lendenwirbelsäule und kann den Druck auf den Nerv reduzieren. Kurzfristig kann auch lokale Wärme die muskuläre Verspannung lösen.
Sind Spritzen immer notwendig, oder gibt es Alternativen?
Injektionen mit entzündungshemmenden Mitteln sind eine Option, wenn andere Therapien nicht ausreichen. Oft führen jedoch schon systematische Physiotherapie, manuelle Behandlung von Triggerpunkten in der Gesäßmuskulatur und spezifische Dehnübungen zur Linderung. Ein erfahrener Therapeut kann den besten Weg für Sie finden.
Welche Warnsignale bedeuten, dass ich sofort einen Arzt aufsuchen muss?
Suchen Sie umgehend ärztliche Hilfe bei Lähmungserscheinungen im Bein, Gefühlsstörungen im Genital- oder Analbereich, plötzlicher Blasen- oder Darmschwäche oder bei sehr starken, unerträglichen Schmerzen. Diese „Red Flags“ können auf ein seltenes, aber ernstes Kauda-Syndrom hinweisen.
Hilft Wärme oder Kälte besser gegen die Beschwerden?
Bei akuten, oft entzündlichen Schmerzen kann initial Kälte lindernd wirken. In den meisten Fällen, besonders bei muskulär bedingten Verspannungen und chronischen Beschwerden, ist jedoch Wärme die bessere Wahl. Ein warmes Bad oder eine Wärmflasche entspannt die verkrampfte Muskulatur und fördert die Durchblutung.
Wie kann ich meinen Arbeitsplatz einrichten, um den unteren Rücken zu schonen?
Achten Sie auf dynamisches Sitzen: Wechseln Sie häufig die Position. Stellen Sie Ihren Stuhl so ein, dass Ihre Füße flach auf dem Boden stehen und Ihre Knie etwa im rechten Winkel sind. Eine Lordosestütze oder ein spezieller Sitzkeil kann helfen, das Hohlkreuz zu unterstützen und den Druck von der Lendenwirbelsäule zu nehmen.