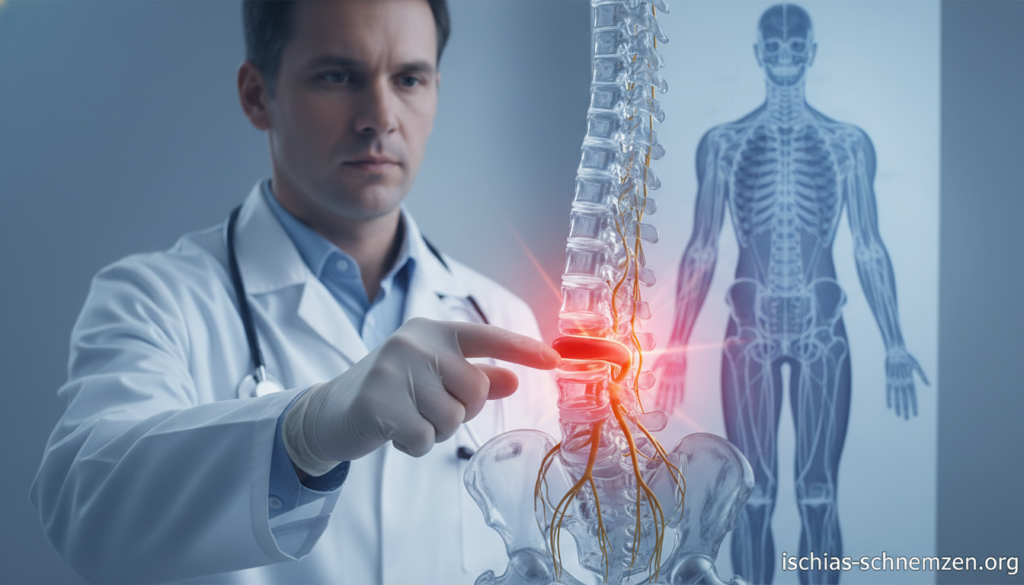
Du spürst diesen stechenden Schmerz, der vom Gesäß ins Bein schießt. Vielleicht kennst du das Gefühl der Hilflosigkeit, wenn jede Bewegung zur Qual wird. Wir verstehen, wie belastend diese Situation für dich sein kann.
Laut einer aktuellen forsa-Umfrage leiden 81 Prozent der Menschen in Deutschland unter Rückenschmerzen. Doch nicht jedes Ziehen im Rücken ist gleich. Was viele als Hexenschuss abtun, entpuppt sich oft als Ischialgie – ein spezifischer Nervenschmerz.
Dein Körper sendet dir mit diesen Beschwerden ein wichtiges Signal. Die Intensität der Schmerzen kann dir zeigen, wie dringend Handlungsbedarf besteht. Passives Abwarten verschlimmert die Lage oft.
Wir begleiten dich mit medizinisch validiertem Wissen. In diesem Artikel erfährst du, warum aktives Handeln der Schlüssel zur Besserung ist. Du lernst, deine Beschwerden richtig einzuordnen.
Gemeinsam finden wir Wege aus der Schmerzspirale. Wissenschaftlich fundierte Informationen geben dir Sicherheit zurück. Vertraue auf deine Fähigkeit, etwas zu verändern.
Das Wichtigste in Kürze
- Ischiasschmerzen sind Nervenschmerzen, keine klassischen Rückenschmerzen.
- Die Schmerzintensität ist ein wichtiger Indikator für die Dringlichkeit einer Abklärung.
- Aktives Handeln bringt mehr Linderung als passives Erdulden.
- Über 80% der Menschen in Deutschland leiden unter Rückenschmerzen.
- Medizinisch validiertes Wissen gibt dir Sicherheit im Umgang mit den Beschwerden.
- Die richtige Bewegung kann entscheidend zur Besserung beitragen.
- Nimm deine Schmerzen ernst, aber verliere nicht die Hoffnung auf Besserung.
Ischiasschmerzen stark: Was ist das eigentlich?
Die Medizin unterscheidet bei Problemen im unteren Rücken und Bein präzise zwischen verschiedenen Formen. Dieses Wissen hilft dir, deine Beschwerden besser einzuordnen. Wir geben dir einen klaren Überblick über die Fachbegriffe und die Anatomie.
Ischialgie vs. Lumboischialgie: Die genaue Definition
Fachleute verwenden je nach Lage des Schmerzes zwei verschiedene Begriffe. Beide beschreiben eine Reizung des Ischiasnervs, doch der genaue Ursprung variiert.
Bei einer Ischialgie ist ausschließlich der Ischiasnerv betroffen. Die Reizung findet entlang seines Verlaufs statt. Die Schmerzen strahlen typischerweise vom Gesäß bis in den Fuß aus.
Die Lumboischialgie betrifft zusätzliche Nerven im unteren Rückenbereich. Hier liegt der Ursprung höher, an den Nervenwurzeln der Lendenwirbelsäule. Oft kommt ein lokaler Rückenschmerz hinzu.
Diese Unterscheidung ist für die Therapieplanung wichtig. Die folgende Tabelle zeigt dir die Kernunterschiede auf einen Blick:
| Merkmal | Ischialgie | Lumboischialgie |
|---|---|---|
| Primärer Schmerzursprung | Entlang des Ischiasnervs | An den Nervenwurzeln der Lendenwirbelsäule |
| Typische Schmerzlokalisation | Gesäß, hinterer Oberschenkel, Wade, Fuß | Unterer Rücken plus Ausstrahlung ins Bein |
| Häufige Begleitsymptome | Kribbeln, Taubheit, Schwäche im Bein | Steifheit und Schmerz im unteren Rücken |
| Mögliche Auslöser | Piriformis-Syndrom, Engpass im Becken | Bandscheibenvorfall, Spinalkanalstenose |
| Therapeutischer Fokus | Entlastung des Nervenverlaufs | Entlastung der Nervenwurzeln an der Wirbelsäule |

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Für dich bedeutet das: Nicht jeder ausstrahlende Schmerz ist identisch. Die genaue Diagnose findet dein Arzt durch eine klinische Untersuchung.
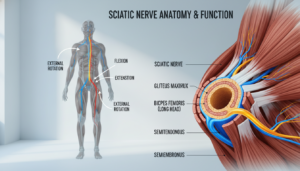
Der Ischiasnerv: Der längste Nerv des Körpers
Um zu verstehen, warum die Beschwerden so intensiv sein können, schauen wir uns die Anatomie an. Der Ischiasnerv (Nervus ischiadicus) ist der dickste und längste Nerv im menschlichen Körper.
Sein Weg beginnt an deiner Wirbelsäule. Konkret tritt er aus den unteren beiden Lendenwirbelsegmenten (L4/L5) und den oberen drei Kreuzbeinsegmenten (S1-S3) aus. Diese Nervenwurzeln bündeln sich im Beckenbereich zum mächtigen Ischiasnerv.
Dieses Nervengeflecht im Kreuzbein nennen Fachleute Plexus sacralis. Von dort zieht der Nerv durch das große Sitzbeinloch (Foramen ischiadicum majus) aus dem Becken hinaus.
Sein weiterer Verlauf führt durch deine Gesäßmuskulatur, an der Rückseite deines Oberschenkels entlang. In der Kniekehle teilt er sich in zwei Hauptäste auf, die bis in deinen Fuß reichen.
Warum kann der Schmerz so weit ausstrahlen? Die Antwort liegt in der Funktion. Dieser wichtige Nerv enthält sowohl motorische als auch sensible Fasern.
Die motorischen Fasern steuern die Bewegung wichtiger Muskeln in Bein und Fuß. Die sensiblen Fasern leiten Empfindungen wie Berührung, Schmerz und Temperatur zurücks ans Gehirn.
Eine Reizung an einer Stelle kann daher Symptome im gesamten Versorgungsgebiet auslösen. Das erklärt das typische Bild der Ischialgie.
Interessant ist auch: Der Ischiasnerv verläuft beidseitig in deinem Körper. In den meisten Fällen sind jedoch nur die Nerven einer Seite von den Beschwerden betroffen.
Seine beträchtliche Dicke – etwa so wie dein kleiner Finger – macht ihn zwar robust, aber auch anfällig für Kompression. Schon leichter Druck kann die charakteristischen, teils heftigen Symptome verursachen.
Mit diesem anatomischen Wissen kannst du deine Symptome nun besser einordnen. Du verstehst, warum Fachleute so genau hinschauen. Dies ist die Grundlage für eine wirksame Behandlung.
Wie unterscheiden sich Ischiasschmerzen von normalen Rückenschmerzen?
Wenn der Schmerz wandert und nicht an einer Stelle bleibt, handelt es sich oft um eine spezifische Nervenreizung. Viele Menschen denken zunächst an einen Hexenschuss oder verspannte Muskeln. Doch die Art der Beschwerden verrät dir, ob dein Ischiasnerv betroffen ist.
Wir helfen dir, die Signale deines Körpers richtig zu deuten. Diese Unterscheidung ist wichtig für deine weitere Vorgehensweise. Sie bestimmt, welche Maßnahmen wirklich Linderung bringen können.
Der Hauptunterschied: Nervenschmerz mit Ausstrahlung
Der entscheidende Punkt liegt in der Schmerzqualität und ihrem Verhalten. Normale Rückenschmerzen bleiben meist lokal begrenzt. Sie sitzen im unteren Rücken oder in der Gesäßregion.
Bei einer Reizung des Ischiasnervs verhält es sich grundlegend anders. Prof. Dr. Ingo Froböse erklärt:
„Das Besondere an einer Ischialgie ist, dass die Schmerzen durch die Komprimierung des Ischiasnervs und seiner Nervenwurzeln verursacht werden. Sobald Nerven involviert sind, bleibt der Schmerz nicht mehr lokal, sondern kann in andere Körperteile ausstrahlen.“
Diese Ausstrahlung ist das charakteristische Merkmal. Die Beschwerden folgen dem Verlauf des längsten Nervs in deinem Körper. Sie beginnen typischerweise im unteren Rücken oder Gesäß.
Von dort ziehen sie über die Rückseite deines Oberschenkels weiter. Oft erreichen sie Wade, Fuß oder sogar die Zehen. Betroffen ist meist nur eine Seite deines Körpers.
Die Schmerzqualität wird häufig als elektrisierend oder stechend beschrieben. Viele Betroffene sprechen von einem „reißenden“ Gefühl. Dies unterscheidet sich deutlich von dumpfen, muskulären Schmerzen.
Typische Symptome bei gereiztem Ischiasnerv
Neben den charakteristischen Schmerzen treten oft weitere Symptome auf. Diese entstehen durch die Reizung oder den Druck auf den Nerv. Sie geben dir wichtige Hinweise auf die Ursache deiner Beschwerden.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Die folgende Tabelle zeigt dir die typischen Anzeichen im Vergleich zu muskulären Rückenschmerzen:
| Merkmal | Ischiasnerv-Reizung | Muskuläre Rückenschmerzen |
|---|---|---|
| Schmerzcharakter | Elektrisierend, stechend, reißend, brennend | Dumpf, drückend, ziehend |
| Schmerzlokalisation | Ausstrahlung vom Rücken über Gesäß in ein Bein | Lokal im Rücken oder Gesäß |
| Begleitsymptome | Kribbeln, Taubheit, „Ameisenlaufen“, Schwächegefühl | Muskelverhärtung, Bewegungseinschränkung |
| Schmerzverstärkung | Bei Husten, Niesen, Pressen | Bei bestimmten Bewegungen oder Belastungen |
| Körperhaltung | Oft Schonhaltung mit seitlicher Verlagerung | Vorsichtige, steife Haltung |
| Neurologische Zeichen | Mögliche Reflexabschwächung am Knie oder Fuß | Keine neurologischen Auffälligkeiten |
Die Verstärkung der Schmerzen bei Husten oder Niesen ist besonders typisch. Dieser Valsalva-Effekt erhöht den Druck im Rückenmarkskanal. Dadurch wird der bereits gereizte Ischiasnerv zusätzlich komprimiert.
Taubheitsgefühle oder Kribbeln zeigen an, dass die sensiblen Nervenfasern betroffen sind. Ein Schwächegefühl in Bein oder Fuß weist auf eine Beeinträchtigung der motorischen Fasern hin.
Viele Betroffene entwickeln unbewusst eine Schonhaltung. Sie neigen den Oberkörper zur gesunden Seite. Diese Haltung kann jedoch zu weiteren muskulären Problemen führen.
Die Ausstrahlung in ein Bein ist ein wichtiges diagnostisches Kriterium. Sie hilft Fachleuten, die Ursache einzugrenzen. Für dich selbst bietet sie einen ersten Anhaltspunkt.
Wenn du diese Symptome bei dir beobachtest, solltest du aktiv werden. Wir begleiten dich mit fundiertem Wissen auf dem Weg zur Besserung. Der erste Schritt ist immer das richtige Verständnis deiner Beschwerden.
Wann sind starke Ischiasschmerzen ein medizinischer Notfall? (Red Flags)
Die Intensität deiner Schmerzen allein sagt wenig über ihre Dringlichkeit aus. Entscheidend sind die Begleitumstände und spezifischen Symptome. Die meisten Beschwerden sind belastend, aber nicht lebensbedrohlich.
Einige Warnzeichen erfordern jedoch sofortiges Handeln. Dr. Tanja Schlereth erklärt:
„Red Flags sind Symptome beziehungsweise Warnhinweise, deren Auftreten eine kurzfristige und gegebenenfalls sogar notfallmäßige Abklärung und Therapie erfordern.“
Wir helfen dir, diese kritischen Signale zu erkennen. So kannst du zwischen akuter Gefahr und weniger dringlichen Beschwerden unterscheiden.
Absolute Warnsignale: Lähmungen und Blasen-/Darmstörungen
Bestimmte Symptome sind absolute Alarmsignale. Bei ihrem Auftreten musst du ohne Zeitverlust einen Arzt aufsuchen oder sogar den Notruf wählen.
Dazu gehören höhergradige Lähmungen oder ein plötzlicher Kraftverlust in Bein oder Fuß. Du kannst zum Beispiel den Fuß nicht mehr richtig anheben.
Noch bedrohlicher sind Störungen der Blasen- oder Darmfunktion. Das Gefühl, die Blase nicht vollständig entleeren zu können, oder ein Taubheitsgefühl im Genitalbereich sind extrem ernste Zeichen.
Diese Kombination kann auf ein Cauda-equina-Syndrom hindeuten. Dabei werden die untersten Nervenwurzeln im Rückenmarkskanal komprimiert.
Diese Situation ist ein absoluter Notfall. Sie erfordert meist eine sofortige Operation, um bleibende Schäden zu verhindern. In solchen Fällen ist eine schnelle Abklärung in einem wirbelsäulenchirurgischen Zentrum entscheidend.
Weitere Red Flags: Fieber, Nachtschmerz & Trauma
Neben den absoluten Warnsignalen gibt es weitere rote Flaggen. Sie deuten auf spezifische, ernste zugrundeliegende Erkrankungen hin.
Treten die Schmerzen plötzlich nach einem Sturz oder Trauma auf, ist Vorsicht geboten. Auch Fieber oder Schüttelfrost in Verbindung mit Rückenschmerzen sind alarmierend.
Diese Symptome können eine bakterielle Entzündung der Wirbelsäule (Spondylodiszitis) anzeigen. Starke nächtliche Schmerzen, die dich aus dem Schlaf reißen, sind ein weiteres Warnsignal.
Besondere Aufmerksamkeit ist bei bekannten Tumorerkrankungen oder einer Immunschwäche nötig. In diesen Situationen muss immer eine gründliche Ursachenforschung erfolgen.
Gelbe Flaggen: Psychosoziale Risikofaktoren für Chronifizierung
Nicht alle Warnsignale sind körperlicher Natur. „Gelbe Flaggen“ beschreiben psychosoziale Faktoren. Sie erhöhen das Risiko, dass akute Beschwerden chronisch werden.
Diese Faktoren beeinflussen dein Schmerzerleben und den Heilungsverlauf stark. Sie sind kein Notfall, aber für die langfristige Therapieplanung essenziell.
Die folgende Tabelle gibt dir einen Überblick über häufige gelbe Flaggen und ihre Auswirkungen:
| Psychosozialer Faktor | Typische Gedanken oder Verhaltensweisen | Mögliche Auswirkung auf die Ischialgie |
|---|---|---|
| Depressive Verstimmung | Hoffnungslosigkeit, Antriebslosigkeit, sozialer Rückzug | Verminderte Motivation für aktive Therapie und Bewegung |
| Katastrophisierung | „Das wird nie wieder besser“, „Diese Schmerzen zerstören mein Leben“ | Verstärkte Schmerzwahrnehmung und erhöhte Angst |
| Angst-Vermeidungsverhalten | Bewegung aus Angst vor Schmerzverstärkung komplett meiden | Muskelabbau, Versteifung, Verlängerung der Leidenszeit |
| Berufliche Unzufriedenheit | Hoher Stress, geringe Kontrolle am Arbeitsplatz | Anhaltende muskuläre Anspannung und verzögerte Erholung |
Dein Behandlungsteam sollte diese Faktoren kennen. Eine erfolgreiche Therapie der Ischialgie berücksichtigt oft beide Seiten – den Körper und die Psyche.
Zusammenfassend gilt: Bei Lähmungen oder Blasenstörungen musst du sofort handeln. Bei Fieber oder Nachtschmerz ist eine zügige Abklärung nötig. Die Erkennung von spinalen Notfällen erfordert klinische Erfahrung.
Gelbe Flaggen dagegen sind ein wichtiger Teil der ganzheitlichen Diagnostik. Sie helfen, deinen persönlichen Weg aus den Schmerzen zu finden.
Mögliche Ursachen für die starken Schmerzen
Die Suche nach der konkreten Ursache ist der erste Schritt, um die heftigen Symptome gezielt anzugehen. Nicht hinter jedem Ischiasschmerz steckt dieselbe Ursache. Wir begleiten dich durch das Spektrum möglicher Auslöser.
Dieses Wissen hilft dir, die medizinischen Befunde besser zu verstehen. Es zeigt dir auch, warum die Therapie je nach Ursache unterschiedlich aussehen kann. Ein umfassender Überblick gibt dir Sicherheit.
Häufigster Auslöser: Der Bandscheibenvorfall
In der überwiegenden Mehrzahl der Fällen ist ein Bandscheibenvorfall der Grund für die starken Beschwerden. Genauer gesagt passiert dies in den unteren Lendenwirbelsegmenten L4/L5 oder L5/S1.
Die Bandscheibe wirkt als Stoßdämpfer zwischen den Wirbelkörpern. Ihr gallertartiger Kern kann bei Verschleiß oder Überlastung nach hinten austreten. Dieses Material drückt dann direkt auf die austretenden Nervenwurzeln.
- Protrusion (Vorwölbung): Der Faserring der Bandscheibe ist geschwächt, wölbt sich vor, bleibt aber intakt. Der Druck auf den Nerv entsteht durch die Vorwölbung.
- Prolaps (kompletter Vorfall): Der Faserring reißt, Bandscheibengewebe tritt aus. Dies kann zu einer massiveren Reizung der Nerven führen.
Beide Formen können die gleichen Symptome auslösen. Die Intensität hängt weniger von der Größe des Vorfalls ab. Entscheidend ist, wie sehr das Material die Nervenwurzeln bedrängt.
Muskuläre Ursachen: Das Piriformis-Syndrom
Nicht immer liegt das Problem an der Wirbelsäule. Eine häufige muskulo-skelettale Ursache ist das Piriformis-Syndrom. Der Piriformis-Muskel liegt tief in deiner Gesäßmuskulatur.
Seine Hauptaufgabe ist die Außenrotation deines Hüftgelenks. Der Ischiasnerv verläuft in vielen Fällen direkt unter oder sogar durch diesen Muskel.
Bei Verspannungen, Überlastung oder anatomischen Varianten kann der Muskel anschwellen und verhärten. Dadurch übt er einen direkten Druck auf den darunterliegenden Ischiasnerv aus.
Diese Kompression im Beckenbereich löst Symptome aus, die einer echten Ischialgie täuschend ähnlich sind. Typisch sind starke Schmerzen tief im Gesäß, die beim Sitzen zunehmen.
Weitere Ursachen: Verschleiß, Entzündungen & seltene Erkrankungen
Das Spektrum möglicher Auslöser ist breit. Degenerative Veränderungen, also Verschleiß, spielen eine große Rolle. Dazu gehört die Spondylarthrose, der Verschleiß der kleinen Wirbelgelenke.
Sie kann zu knöchernen Anbauten (Osteophyten) führen. Diese können den Raum für die Nervenwurzeln einengen. Ein Wirbelgleiten (Spondylolisthesis) verändert die Statik der gesamten Wirbelsäule und kann Nerven unter Spannung setzen.
Entzündliche Ursachen sind seltener, aber wichtig zu kennen. Eine Entzündung der Wirbelkörper oder Bandscheiben (Spondylodiszitis) verursacht oft nächtliche Schmerzen und Fieber.
Auch Viren wie Herpes Zoster (Gürtelrose) können eine Nervenwurzelentzündung auslösen. Seltene, aber ernste Ursachen sind Tumore im Bereich der Wirbelsäule oder Wirbelkörperfrakturen bei Osteoporose.
Spezielle Situationen wie eine Schwangerschaft können ebenfalls Ischiasschmerzen verursachen. Das wachsende Kind und die Gebärmutter üben Druck im Becken aus und können so den Nerv reizen.
Chronische Erkrankungen wie Diabetes oder Rheuma schädigen auf lange Sicht die peripheren Nerven. Diese Neuropathie kann sich ebenfalls mit ausstrahlenden Schmerzen im Versorgungsgebiet des Ischiasnervs äußern.
Wie du siehst, reicht das Spektrum von sehr häufigen bis zu seltenen Ursachen. Eine genaue Diagnose durch deinen Arzt ist daher unerlässlich. Sie bildet die Basis für eine wirksame Behandlung, die genau auf deine Situation zugeschnitten ist.
Für viele dieser Ursachen, insbesondere für degenerative Veränderungen und muskuläre Dysbalancen, sind gezielte Übungen ein zentraler Bestandteil der Therapie. Wir haben für dich eine Sammlung wirksamer Ischias-Übungen zusammengestellt, die dir helfen können, die Beschwerden zu lindern und vorzubeugen.
Erste Hilfe bei akuten, starken Ischiasschmerzen
Eine bewährte Lagerungstechnik kann in der Akutsituation sofort für Erleichterung sorgen. Wir begleiten dich mit klaren Schritten durch die ersten kritischen Stunden.
Dein Ziel ist es, den Teufelskreis aus Schmerzen und reflektorischer Muskelanspannung zu unterbrechen. Passives Ausharren verlängert oft das Leiden. Aktive, aber schonende Maßnahmen bringen dich schneller voran.
Wir zeigen dir drei wirksame Säulen der Soforthilfe. Sie entlasten den gereizten Nerv, entspannen die Muskulatur und geben dir Kontrolle zurück.
Die bewährte Stufenlagerung zur Entlastung
Die Stufenlagerung ist dein erster Verbündeter. Sie entlastet deine Lendenwirbelsäule und den Ischiasnerv durch eine spezielle Position.
So funktioniert sie Schritt für Schritt:
- Lege dich flach auf den Rücken auf eine feste Unterlage, zum Beispiel den Fußboden.
- Staple mehrere Kissen oder nutze einen stabilen Hocker oder Stuhl.
- Lege deine Unterschenkel so darauf ab, dass Knie und Hüftgelenk jeweils einen Winkel von etwa 90 Grad bilden.
Diese Rückenlage mit angewinkelten Beinen nimmt den Druck von den Nervenwurzeln. Die Muskeln deines unteren Rückens und Gesäßes können sich entspannen.
Bleibe für 15 bis 20 Minuten in dieser Haltung. Atme dabei ruhig und tief in den Bauch. Vermeide es, in einer schmerzverstärkenden Schonhaltung zu verharren.
Wärme oder Kälte? Die richtige Wahl im Akutfall
Nach der initialen Entlastung stellt sich die Frage nach Wärme oder Kälte. Die richtige Wahl hängt vom zugrundeliegenden Mechanismus ab.
In den allermeisten Fällen sind Muskelverspannungen der Hauptverstärker der Schmerzen. Hier ist Wärme die bessere Wahl. Sie fördert die Durchblutung und löst Verkrampfungen.
Ein warmes Bad, ein Kirschkernkissen oder eine Wärmflasche auf dem unteren Rücken oder dem Gesäß können Wunder wirken. Achte darauf, die Wärme angenehm und nicht zu heiß einzusetzen.
Kälte kommt seltener zum Einsatz. Sie ist dann eine Option, wenn eine akute, örtliche Entzündung im Vordergrund steht. Ein Kühlpack, in ein Handtuch gewickelt, kann für 10-15 Minuten aufgelegt werden.
Die folgende Tabelle hilft dir, die Entscheidung zu treffen:
| Anwendungsfall | Empfohlene Therapie | Wirkungsweise | Praktische Anwendung |
|---|---|---|---|
| Dominante Muskelverspannungen | Wärme | Steigert die Durchblutung, entspannt die Muskulatur, lindert Krämpfe | Wärmekissen für 20-30 Minuten auf den schmerzenden Bereich legen |
| Akute, lokale Entzündung (z.B. nach frischem Trauma) | Kälte | Verengt die Blutgefäße, reduziert Schwellungen, dämpft den Schmerzreiz | Kühlpack (in Tuch gewickelt) für max. 15 Minuten auflegen |
| Chronische Beschwerden mit Verhärtungen | Wechselbäder (Warm/Kalt) | Fördert die Durchblutung und regt den Stoffwechsel an | 3 Minuten warm, 1 Minute kalt, mehrmals wiederholen |
| Unklare Situation | Test mit Wärme | Führt meist zu einer subjektiven Besserung bei nervenbedingten Schmerzen | Kurzer Versuch mit Wärmflasche; bei Verschlechterung sofort absetzen |
Schmerzmittel: Sinnvoller Einsatz zum Durchbrechen des Teufelskreises
Medikamente sind kein Allheilmittel, können aber strategisch sinnvoll sein. Ihr Ziel ist es, eine kurze Schmerzpause zu schaffen.
Entzündungshemmende Schmerzmittel aus der Gruppe der NSAR, wie Ibuprofen oder Diclofenac, sind hier erste Wahl. Sie bekämpfen nicht nur den Schmerz, sondern auch die begleitende Entzündung.
So durchbrechen sie den Kreislauf: Schmerz → Anspannung der Muskulatur → verstärkter Druck auf den Nerv → noch mehr Schmerzen.
Diese kurzfristige Erleichterung ermöglicht es dir, wichtige Basismaßnahmen durchzuführen. Dazu gehören die Stufenlagerung, vorsichtige Bewegungen und gezielte Übungen.
Wichtig: Die Einnahme sollte immer zeitlich begrenzt und in Rücksprache mit einem Arzt oder Apotheker erfolgen. Bettruhe ist keine Lösung und sollte drei Tage nicht überschreiten.
Längere Immobilität schwächt deine Rumpfmuskulatur und kann die Beschwerden verlängern. Nutze die schmerzärmere Zeit, um behutsam aktiv zu werden.
Drei effektive Ischias-Übungen zur Selbsthilfe
Wir zeigen dir drei einfache, aber wirkungsvolle Bewegungen für zu Hause. Regelmäßige, sanfte Übungen sind oft effektiver als absolute Schonung. Sie durchbrechen den Teufelskreis aus Schmerz und Muskelanspannung.
Diese drei Übungen basieren auf wissenschaftlichen Erkenntnissen. Sie zielen gezielt auf die entscheidenden Muskeln und Strukturen ab. So kannst du deine Beschwerden aktiv lindern und vorbeugen.
Übung 1: „Hol das Bein ran“ für die Gesäßmuskulatur
Diese Bewegung entspannt deine Gesäßmuskulatur und entlastet den Nerv. Sie ist besonders wirkungsvoll bei Verspannungen im Gesäßbereich.
So führst du sie korrekt aus:
- Lege dich in Rückenlage auf eine feste Matte.
- Stelle beide Füßen hüftbreit auf.
- Umschließe ein Knie mit beiden Händen.
- Ziehe es behutsam in Richtung deiner Schulter.
Halte diese Position für 30 Sekunden. Atme dabei ruhig und tief. Spüre die Dehnung in deinem Gesäß.
Wiederhole die Übung drei Mal pro Bein. Achte darauf, dass der Schmerz nicht zunimmt. Die Bewegung sollte ein angenehmes Dehngefühl erzeugen.
Übung 2: „Mach einen Knoten“ zur Dehnung
Diese Übung erzeugt eine tiefe Dehnung im Gesäßbereich. Sie löst Verklebungen der Faszien und entlastet den Nervenverlauf.
Folge dieser Schritt-für-Schritt-Anleitung:
- Beginne wieder in Rückenlage.
- Lege einen Fuß auf das gegenüberliegende Knie.
- Umschließe das untere Bein knapp unterhalb der Kniekehle.
- Ziehe beide Beine sanft zu deinem Körper.
Halte die Position für eine Minute. Spüre die Dehnung in der seitlichen Gesäßmuskulatur. Atme gleichmäßig weiter.
Führe zwei Durchläufe pro Seite durch. Ein Beispiel für die korrekte Ausführung findest du in unserer Bildanleitung. Diese Bewegung verbessert die Flexibilität deiner Hüfte.
Übung 3: „Streck, was das Zeug hält“ für den unteren Rücken
Diese Übung dehnt deine gesamte hintere Muskulaturskette. Sie löst Verspannungen im unteren Rücken und entlastet deine Wirbelsäule.
Die Ausführung ist denkbar einfach:
- Gehe in den Vierfüßlerstand.
- Setze dein Gesäß auf deinen Füßen ab.
- Beuge dich mit geradem Rücken nach vorne.
- Strecke deine Handflächen lang auf der Matte aus.
Bleibe für zwei Minuten in dieser Position. Lasse deinen Körper schwer werden. Spüre, wie sich deine Muskeln entspannen.
Wiederhole die Bewegung nach einer kurzen Pause. Diese Übung eignet sich ideal zum Abschluss deines Programms. Sie fördert die Regeneration.
Integriere diese drei Übungen schmerzfrei in deinen Alltag. Beginne mit kurzen Einheiten und steigere dich langsam. Deine Muskeln brauchen Zeit für die Anpassung.
Regelmäßiges Training wirkt nicht nur akut gegen die Ischiasschmerzen. Es stärkt auch deine Muskulatur und beugt neuen starken Beschwerden vor. Vertraue auf die Kraft der sanften Bewegung.
Wir ermutigen dich zur täglichen Praxis. Schon zehn Minuten können einen spürbaren Unterschied machen. Nimm deine Gesundheit aktiv in die Hand.
Wann zum Arzt? Der Weg zur richtigen Diagnose
Eine präzise Diagnose bildet das Fundament für jede wirksame Behandlung deiner Nervenschmerzen. Viele Menschen zögern zu lange, bei anhaltenden Beschwerden professionelle Hilfe zu suchen.
Wir geben dir klare Orientierung. Du erfährst, wann ein Arztbesuch unerlässlich ist und wie der medizinische Weg aussieht. So gewinnst du Sicherheit für deine nächsten Schritte.
Vom Hausarzt zum Spezialisten: Wer ist der richtige Ansprechpartner?
Dein Hausarzt ist in den meisten Fällen der ideale erste Kontakt. Er kennt deine Krankengeschichte und kann deine Beschwerden im Gesamtzusammenhang beurteilen.
Bei Verdacht auf eine spezifische Wirbelsäulenerkrankung überweist er dich an einen Facharzt. Hier kommen vor allem Orthopäden mit Spezialisierung auf Rücken- und Wirbelsäulenerkrankungen infrage.
In komplexen Fällen kann auch ein Neurologe hinzugezogen werden. Dieser ist spezialisiert auf Erkrankungen des Nervensystems. Die Zusammenarbeit verschiedener Experten sichert eine umfassende Diagnose.
Wann solltest du definitiv einen Termin vereinbaren? Diese Kriterien geben dir eine klare Handlungsempfehlung:
- Die Schmerzen halten länger als drei bis fünf Tage ohne Besserung an.
- Selbsthilfemaßnahmen wie gezielte Übungen bringen keine Linderung.
- Die Beschwerden werden trotz Schonung kontinuierlich stärker.
- Neurologische Symptome wie Taubheit oder Kribbeln im Bein oder Fuß treten auf.
- Du spürst ein Schwächegefühl in Bein oder Knie.
Ein Arztbesuch ist keine Niederlage. Er ist ein aktiver Schritt zur Problemlösung. Professionelle Unterstützung kann dir wertvolle Zeit und Leid ersparen.
Diagnostische Verfahren: Vom Lasègue-Test zum MRT
Die Untersuchung bei Verdacht auf eine Ischialgie folgt einem strukturierten Ablauf. Sie beginnt immer mit einem ausführlichen Gespräch (Anamnese). Dein Arzt wird dich nach Art, Beginn und Verlauf deiner Schmerzen fragen.
Im Anschluss folgt die klinisch-körperliche Untersuchung. Ein zentraler Test ist dabei der Lasègue-Test. Er dient der Provokation der typischen Schmerzen.
So funktioniert er: Du liegst auf dem Rücken. Der Arzt hebt dein gestrecktes Bein langsam an. Treten dabei die bekannten ausstrahlenden Schmerzen auf, gilt der Test als positiv.
Dies weist auf eine Reizung der Nervenwurzeln oder des Ischiasnervs hin. Die neurologische Untersuchung prüft zusätzlich Reflexe, Kraft und Sensibilität in Bein und Fuß.
Bildgebende Verfahren kommen nicht sofort zum Einsatz. Sie sind angezeigt, wenn die Beschwerden trotz Therapie fortbestehen oder sich verschlimmern. Auch bei Verdacht auf einen Bandscheibenvorfall oder andere spezifische Ursachen.
Die Magnetresonanztomographie (MRT) ist hier das Verfahren der Wahl. Sie zeigt Weichteilstrukturen wie Bandscheiben, Nerven und Nervenwurzeln in hoher Auflösung.
Die folgende Tabelle gibt dir einen Überblick über die wichtigsten diagnostischen Schritte:
| Verfahren | Ziel der Untersuchung | Was wird sichtbar? |
|---|---|---|
| Klinische Untersuchung & Lasègue-Test | Schmerzprovokation und neurologische Prüfung | Funktionelle Einschränkungen, Schmerzauslösung, Reflexe |
| Neurologische Untersuchung | Überprüfung der Nervenfunktion | Kraft, Sensibilität, Reflexe in Bein und Fuß |
| Magnetresonanztomographie (MRT) | Darstellung der Weichteilstrukturen | Bandscheibenvorfall, Engstellen, Entzündungen im Bereich der Wirbelsäule |
| Computertomographie (CT) | Darstellung knöcherner Strukturen | Wirbelbrüche, knöcherne Engen, degenerative Veränderungen |
Blutuntersuchungen können ergänzend durchgeführt werden. Sie helfen, entzündliche oder rheumatische Erkrankungen als Ursache auszuschließen.
Warum ist eine genaue Diagnose so wichtig? Nur sie ermöglicht eine zielgerichtete Therapie. Die Behandlung einer muskulären Verspannung unterscheidet sich grundlegend von der eines Bandscheibenvorfalls.
Bereite dich gut auf deinen Arzttermin vor. Notiere dir deine Beschwerden, deren Beginn und was sie bessert oder verschlimmert. Stelle Fragen zur geplanten Untersuchung und den möglichen Therapieoptionen.
Wir ermutigen dich, bei anhaltenden Rückenschmerzen mit Ausstrahlung professionelle Hilfe zu suchen. Eine klare Diagnose ist der erste Schritt aus der Schmerzspirale. Sie gibt dir die Kontrolle über deine Gesundheit zurück.
Professionelle Behandlungsmöglichkeiten bei Ischialgie
Dein Behandlungspfad bei einer Ischialgie folgt einem klaren, stufenweisen Prinzip. Die moderne Medizin setzt auf eine abgestufte Herangehensweise. Wir begleiten dich durch das gesamte Spektrum der Optionen.
Dein Arzt wird mit dir gemeinsam den besten Weg festlegen. Die Wahl der Maßnahmen hängt von der genauen Ursache ab. Sie berücksichtigt auch die Dauer und Intensität deiner Beschwerden.
Die gute Nachricht: Über drei Viertel aller Fälle heilen ohne chirurgischen Eingriff aus. Konservative Maßnahmen stehen daher immer an erster Stelle. Wir zeigen dir, was wirklich hilft.
Konservative Therapie: Physiotherapie und multimodale Ansätze
Die Basis jeder Behandlung bilden nicht-operative Verfahren. Sie zielen darauf ab, die Reizung des Nervs zu reduzieren. Gleichzeitig stärken sie deinen Körper langfristig.
Die gezielte Physiotherapie ist hier der wichtigste Baustein. Ein guter Therapeut analysiert deine Bewegungsmuster. Er erstellt ein individuelles Übungsprogramm für dich.
Dieses Programm löst nicht nur akute Muskelverspannungen. Es korrigiert auch Haltungsfehler und muskuläre Dysbalancen. So bekämpfst du die Ursache deiner Beschwerden.
Manuelle Therapie ergänzt die aktiven Übungen. Sanfte Techniken mobilisieren blockierte Gelenke an der Wirbelsäule. Sie lösen tiefsitzende Verspannungen im Gesäßbereich.
Wärmeanwendungen wie Fango oder Heiße Rolle fördern die Durchblutung. Sie entspannen verkrampfte Muskulatur. Kälte kann bei akuter Entzündung Linderung bringen.
Bei chronischen Schmerzen kommt die multimodale Schmerztherapie zum Einsatz. Dieser Ansatz kombiniert verschiedene Fachdisziplinen. Ärzte, Physiotherapeuten und Psychologen arbeiten hier zusammen.
Dr. med. Petra Bracht betont:
„Die multimodale Therapie betrachtet den Menschen ganzheitlich. Sie verbindet körperliche Behandlung mit psychologischer Unterstützung. Dieser Ansatz hat sich bei chronischen Schmerzzuständen als besonders wirksam erwiesen.“
Medikamente können den Einstieg in die aktive Therapie erleichtern. Entzündungshemmende Mittel (NSAR) reduzieren Schwellungen und Schmerzen. Muskelrelaxanzien lösen hartnäckige Verspannungen.
Bei sehr heftigen Schmerzen kommen vorübergehend auch Opioide infrage. Die medikamentöse Behandlung sollte immer zeitlich begrenzt sein. Sie dient als Brücke zur aktiven Rehabilitation.
Invasive Verfahren: Infiltrationen und Nervenblockaden
Wenn konservative Maßnahmen nicht ausreichen, gibt es weitere Optionen. Invasive Verfahren setzen Medikamente direkt an den Schmerzherd. Sie wirken gezielt und lokal.
Die periradikuläre Therapie (PRT) ist ein häufiges Beispiel. Dabei spritzt der Arzt ein Gemisch aus Lokalanästhetikum und Kortison. Die Injektion erfolgt unter Röntgenkontrolle direkt an die gereizte Nervenwurzel.
Das Kortison wirkt stark entzündungshemmend an Ort und Stelle. Es reduziert die Schwellung um den Nerv. Der Druck auf die Nerven lässt nach.
Der lokale Betäubungsstoff unterbricht kurzfristig die Schmerzweiterleitung. Dies gibt dir eine schmerzfreie Zeit. Du kannst in dieser Phase mit deiner Physiotherapie beginnen.
Nervenblockaden zielen auf spezifische Nerven oder Nervengruppen ab. Sie kommen bei klar lokalisierten Schmerzen zum Einsatz. Die Wirkung kann mehrere Wochen bis Monate anhalten.
Diese Verfahren sind minimal-invasiv. Sie erfordern keine Narkose. Du kannst die Praxis meist am gleichen Tag wieder verlassen.
Ihr großer Vorteil: Sie behandeln gezielt die Ursache. Gleichzeitig schonen sie den gesamten Organismus. Systemische Nebenwirkungen sind deutlich geringer als bei Tabletten.
Wann ist eine Operation notwendig?
Ein chirurgischer Eingriff ist die letzte Option im Stufenplan. Die Entscheidung dafür folgt strengen Kriterien. Sie wird nie leichtfertig getroffen.
Die meisten Bandscheibenvorfälle heilen mit konservativer Therapie aus. Studien zeigen: Über 75 Prozent der Patienten werden ohne Operation beschwerdefrei. Dein Körper besitzt erstaunliche Selbstheilungskräfte.
Dennoch gibt es Situationen, die einen Eingriff erforderlich machen. Absolute Notfälle haben wir bereits in den Red Flags besprochen. Das Cauda-equina-Syndrom erfordert sofortiges chirurgisches Handeln.
Auch bei anhaltenden, sehr heftigen Schmerzen trotz ausgeschöpfter konservativer Therapie kommt eine Operation infrage. Dies gilt insbesondere, wenn deine Lebensqualität massiv beeinträchtigt ist.
Neurologische Ausfälle sind ein weiterer wichtiger Grund. Dazu gehören fortschreitende Lähmungen in Bein oder Fuß. Auch ein zunehmender Kraftverlust kann eine Indikation darstellen.
Moderne Operationsverfahren sind schonend und präzise. Die mikrochirurgische Diskektomie ist heute Standard. Über einen kleinen Schnitt entfernt der Chirurg den vorgefallenen Bandscheibenanteil.
Bei Engstellen im Wirbelkanal (Spinalkanalstenose) kommen andere Techniken zum Einsatz. Die Laminektomie erweitert den knöchernen Kanal. So entsteht wieder Platz für die Nerven.
Die Erfolgsaussichten einer Operation sind bei klarer Indikation gut. Die Behandlung beseitigt den mechanischen Druck auf die Nervenwurzeln. Die akuten Schmerzen verschwinden oft unmittelbar.
Dennoch bleibt die Operation ein Eingriff in deinen Körper. Die Nachbehandlung mit intensiver Physiotherapie ist entscheidend. Sie stabilisiert deine Wirbelsäule und beugt Rückfällen vor.
Wir ermutigen dich, alle konservativen Möglichkeiten auszuschöpfen. Gleichzeitig solltest du notwendige Eingriffe nicht unnötig hinauszögern. Dein Behandlungsteam wird dich dabei professionell beraten.
Ischiasschmerzen vorbeugen: Langfristige Strategien für einen gesunden Rücken
Ein gesunder Rücken ist kein Zufall, sondern das Ergebnis gezielter Maßnahmen. Wir zeigen dir, wie du deine Wirbelsäule langfristig schützt. Diese Strategien helfen dir, nervenbedingte Beschwerden zu vermeiden.
Prävention ist aktive Gesundheitsvorsorge. Sie gibt dir Kontrolle über dein Wohlbefinden zurück. Mit klugen Gewohnheiten stärkst du deinen Körper von innen heraus.
Die Säulen der Prävention: Bewegung, Kraft und Dehnung
Drei Elemente bilden das Fundament eines widerstandsfähigen Rückens. Regelmäßige Bewegung hält deine Gelenke geschmeidig. Sie fördert die Durchblutung im Bereich der Wirbelsäule.
Gezielte Kräftigung baut eine starke Rumpfmuskulatur auf. Diese Muskeln wirken wie ein natürliches Korsett. Sie stabilisieren deine Lendenwirbel und entlasten die Bandscheibe.
Systematisches Dehnen löst Verspannungen bevor sie schmerzhaft werden. Besonders wichtig sind die Hüftbeuger und Oberschenkelrückseiten. Verkürzte Muskeln hier üben Druck auf deinen unteren Rücken aus.
Integriere diese drei Säulen in deinen Wochenplan. Schon 20 Minuten täglich machen einen spürbaren Unterschied. Dein Körper dankt es dir mit mehr Stabilität und weniger Schmerzen.
Alltagstipps: Richtiges Heben, Sitzen und Schlafen
Deine täglichen Gewohnheiten prägen die Gesundheit deines Rückens. Beim Heben schwerer Lasten gehst du immer in die Knie. Drücke dich aus den Beinen heraus nach oben, nicht aus dem Rücken.
Ergonomisches Sitzen entlastet deine Lendenwirbelsäule. Stelle deinen Stuhl so ein, dass Fuß und Knie einen rechten Winkel bilden. Deine Oberschenkel sollten parallel zum Boden verlaufen.
Die Schlafposition beeinflusst deine Beschwerden über Nacht. Die Seitenlage mit angewinkelten Beinen ist meist optimal. Ein Kissen zwischen den Knien hält dein Becken in neutraler Position.
Vermeide die Bauchlage, da sie deinen unteren Rücken überstreckt. Auch ein zu weiches Bett kann Probleme verstärken. Eine mittelharte Matratze stützt deine Wirbelsäule optimal.
Risikofaktoren minimieren: Übergewicht und Stress managen
Übergewicht belastet deine Wirbelsäule mechanisch. Jedes Kilo weniger entlastet deine Bandscheiben. Eine ausgewogene Ernährung unterstützt zudem entzündungshemmende Prozesse im Körper.
Psychischer Stress begünstigt Muskelverspannungen nachweislich. Deine Muskulatur spannt sich unter Druck reflexartig an. Chronischer Stress kann so Rückenschmerzen auslösen oder verstärken.
Dr. Petra Bracht betont:
„Stressmanagement ist kein Luxus, sondern medizinische Notwendigkeit bei chronischen Rückenschmerzen. Entspannungstechniken wie progressive Muskelrelaxation wirken direkt auf die verkrampfte Muskulatur.“
Gestalte deinen Arbeitsplatz rückengerecht. Ein höhenverstellbarer Schreibtisch ermöglicht Wechsel zwischen Sitzen und Stehen. Dynamisches Sitzen auf einem Gymnastikball aktiviert deine Rumpfmuskeln.
Einfache Dehnübungen für den Alltag lösen verkürzte Muskeln. Dehne regelmäßig deine Hüftbeuger und dein Gesäß. Diese Übungen beugen Muskelverspannungen im Beckenbereich vor.
Wir ermutigen dich zu einem aktiven Lebensstil. Dieser schützt nicht nur vor nervenbedingten Schmerzen. Er fördert deine allgemeine Gesundheit und Lebensqualität nachhaltig.
Nimm achtsam Kontakt zu deinem Körper auf. Spüre frühzeitig Signale von Überlastung. So kannst du reagieren, bevor ernsthafte Beschwerden entstehen.
Fazit: Aktiv handeln statt passiv erleiden
Mit dem richtigen Wissen verwandelst du Hilflosigkeit in Handlungsfähigkeit. Deine Beschwerden sind häufig gut behandelbar.
Erinnere dich an die Warnsignale. Bei Lähmungen oder Blasenproblemen suchst du sofort einen Arzt auf. Ansonsten helfen gezielte Übungen und Bewegung.
Passives Abwarten verschlimmert die Schmerzen oft. Aktives Management fördert die Heilung. Dein unteren Rücken braucht sanfte Aktivität.
Nimm professionelle Hilfe in Anspruch, wenn nötig. Ein ganzheitlicher Ansatz behandelt nicht nur akute Beschwerden. Er umfasst auch langfristige Prävention.
Setze das Gelernte praktisch um. Arbeite kontinuierlich an deiner Rückengesundheit. Mit Geduld und den richtigen Maßnahmen überwindest du die Ischialgie.
FAQ
Wie erkenne ich, ob es wirklich der Ischiasnerv ist?
Ein klassisches Zeichen ist der ausstrahlende Schmerz. Er beginnt oft im unteren Rücken oder Gesäß und zieht wie ein elektrisierender oder brennender Strom über die Rückseite deines Oberschenkels bis ins Knie oder sogar in den Fuß. Im Gegensatz zu reinen Muskelverspannungen im Rücken ist dieser Nervenschmerz häufig mit Kribbeln, Taubheit oder einem Gefühl von Schwäche im Bein verbunden.
Kann ich bei starken Ischiasschmerzen etwas falsch machen?
Ja, deshalb ist das Wissen um die „Red Flags“ so wichtig. Vermeide es, trotz Lähmungserscheinungen oder Gefühlsstörungen im Bereich der Sitzbeinhöcker (Innenseite Oberschenkel, Damm) weiter zu üben. Höre sofort auf, wenn sich Blasen- oder Darmstörungen einstellen – das ist ein absoluter Notfall. Bei starken Beschwerden ist falscher Ehrgeiz schädlich; sanfte Bewegungen in schmerzfreien Bereichen sind besser als forcierte Dehnungen.
Hilft Wärme oder Kälte besser bei akuten Beschwerden?
Das hängt von der Ursache ab. Bei einem plötzlichen, stechenden Schmerz, oft durch eine akute Entzündung oder Reizung des Nervs, kann ein Kühlpack für 15-20 Minuten Linderung bringen. Bei dumpfen, chronischeren Schmerzen, die durch Muskelverspannungen wie beim Piriformis-Syndrom verstärkt werden, ist Wärme meist die bessere Wahl. Sie lockert die Muskulatur und fördert die Durchblutung. Probiere beides vorsichtig aus.
Reicht Physiotherapie allein aus, oder brauche ich eine Operation?
In der überwiegenden Mehrzahl der Fälle – etwa 90% – bessern sich die Beschwerden mit konservativen Maßnahmen. Eine gezielte Physiotherapie mit Übungen zur Kräftigung der Rumpfmuskulatur und Mobilisation ist hier der Goldstandard. Eine Operation, etwa bei einem Bandscheibenvorfall, wird nur erwogen, wenn trotz konsequenter Therapie über Wochen starke Lähmungen bestehen bleiben oder die oben genannten Notfallsymptome auftreten.
Welche einfache Übung kann ich sofort zuhause machen?
Eine sichere und effektive Erstmaßnahme ist die Stufenlagerung. Lege dich auf den Rücken und platziere deine Unterschenkel im rechten Winkel auf einem Stuhl oder Hocker. Diese Position entlastet die Lendenwirbelsäule und den Ischiasnerv, indem sie den Druck im Bereich der Nervenwurzeln verringert. Verweile dort für 10-15 Minuten und atme ruhig. Sie dient der akuten Schmerzlinderung, nicht dem Training.
Muss ich bei Ischialgie komplett auf Bewegung verzichten?
Ganz im Gegenteil! Lange Bettruhe wird heute nicht mehr empfohlen. Sanfte Bewegung innerhalb der schmerzfreien Grenzen ist wichtig, um die Muskulatur zu durchbluten und einseitige Belastungen zu vermeiden. Kurze Spaziergänge oder spezielle, geführte Übungen für den Rücken und das Gesäß können den Heilungsprozess unterstützen. Höre auf deinen Körper und vermeide Aktivitäten, die den Schmerz provozieren.