Wir wissen, wie herausfordernd Ihr Alltag mit diesen Schmerzen sein kann. Besonders, wenn ihre Intensität sich mit der Zeit verändert. Vielleicht beginnen Ihre Beschwerden morgens mit Steifheit und lassen im Laufe des Tages nach. Oder sie werden abends unerträglich.
Dieser Guide begleitet Sie dabei, die Muster Ihrer tagesabhängigen Nervenschmerzen zu entschlüsseln. Gemeinsam schauen wir auf die Anatomie des Ischiasnervs. Wir verstehen, warum Ihr Körper zu verschiedenen Tageszeiten unterschiedlich reagiert.
Ihre täglichen Aktivitäten, langes Sitzen oder bestimmte Positionen beeinflussen diese Bewegung stark. Wir zeigen Ihnen konkrete Wege, um diese Zusammenhänge zu erkennen. Unser Fokus liegt auf wissenschaftlich fundierten und sofort umsetzbaren Maßnahmen.
Von ersten Hilfen bei akuten Symptomen bis zu langfristigen Strategien zur Behandlung und Prävention. Unser Ziel ist Ihre Handlungsfähigkeit. Wir geben Ihnen das Wissen und die Werkzeuge für mehr Lebensqualität trotz Ischialgie.
Das Wichtigste in Kürze
- Ischiasschmerzen können im Tagesverlauf stark schwanken, oft morgens oder abends schlimmer.
- Die Ursache liegt oft in der Reizung des längsten Nervs im Körper, der von der Lende bis zum Fuß verläuft.
- Alltägliche Faktoren wie Sitzen, Stehen oder Bewegung beeinflussen die Schmerzintensität.
- Ein Schmerztagebuch hilft, Ihre persönlichen Auslöser und Muster zu identifizieren.
- Praktische, sofort umsetzbare Übungen und Haltungstipps können Linderung bringen.
- Das Verständnis der zugrundeliegenden Mechanismen ist der erste Schritt zur besseren Kontrolle.
- Langfristige Prävention zielt auf die Stärkung von Rücken und umgebender Muskulatur ab.
Was ist der Ischiasnerv und wie entstehen Ischiasschmerzen?
Um Ihre Beschwerden besser zu verstehen, lohnt sich ein Blick auf die Anatomie Ihres Ischiasnervs. Dieser Nerv ist zentral für die Empfindungen in Ihrem unteren Rücken und Ihren Beinen. Wir erklären Ihnen sachlich, wie Probleme an dieser Stelle entstehen.
Anatomie: Der längste Nerv des Körpers
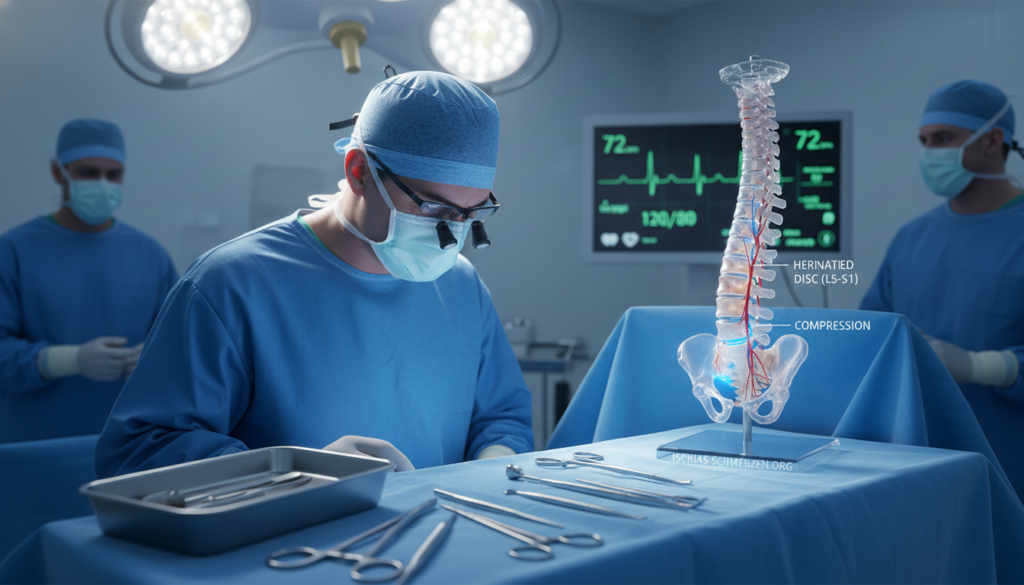
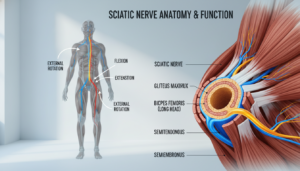
Der Ischiasnerv ist der dickste und längste Nerv im menschlichen Körper. Man nennt ihn auch Nervus ischiadicus. Seine Aufgabe ist lebenswichtig.
Er leitet Befehle vom Gehirn an Ihre Beinmuskulatur. Gleichzeitig sendet er Empfindungen wie Berührung oder Schmerz zurück. Seine Größe macht ihn besonders anfällig für Störungen.
Sein Verlauf beginnt an Ihrer Wirbelsäule. Genauer gesagt im Bereich der Lendenwirbel und des Kreuzbeins. Von dort zieht er durch Ihr Gesäß und die Hinterseite des Oberschenkels.
In der Kniekehle teilt er sich in weitere Äste auf. Diese reichen bis in Ihren Fuß. Stellen Sie sich ihn wie ein Hauptkabel vor, das Ihr gesamtes Bein versorgt.
Der etwa fingerdicke Strang entspringt mehreren Nervenwurzeln. Diese kommen aus den unteren Lendenwirbeln (L4/5) und den oberen Kreuzbeinsegmenten (S1-3). Diese komplexe Struktur erklärt die vielfältigen Symptome.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Wenn an einer dieser Wurzeln etwas nicht stimmt, spüren Sie das oft weit entfernt. Das nennt man ausstrahlende Schmerzen. Ihr Körper warnt Sie so vor einer Reizung.
Ursachen einer Ischialgie: Von Bandscheibenvorfall bis Verspannung
Die medizinische Bezeichnung für Ihre Nervenschmerzen ist Ischialgie. Sie entsteht durch Druck oder Irritation des Ischiasnervs. Die Ursachen sind vielfältig.
Häufig liegt das Problem an der Wirbelsäule selbst. Ein Bandscheibenvorfall ist ein klassischer Auslöser. Dabei tritt der weiche Kern der Bandscheibe aus und drückt auf die Nerven.
Besonders die Segmente L4/5 und S1-3 sind betroffen. Aber auch Wirbelblockaden, kleine Frakturen oder Entzündungen können verantwortlich sein. Jede dieser Störungen engt den Raum für den Nerv ein.
Nicht immer ist die Wirbelsäule der Ausgangspunkt. Im Becken-Bereich kann verspannte Muskulatur den Nerv komprimieren. Ein bekanntes Beispiel ist das Piriformis-Syndrom.
Der Piriformis-Muskel liegt tief im Gesäß. Bei Verspannungen oder Muskelverspannungen kann er direkt auf den Ischiasnerv drücken. Die Symptome ähneln dann denen eines Bandscheibenvorfalls.
Auch andere Faktoren spielen eine Rolle. Chronische Erkrankungen wie Diabetes können die Nervenfunktion beeinträchtigen. In der Schwangerschaft übt der wachsende Uterus oft Druck aus.
Wichtig ist: Unterschiedliche Ursachen können sehr ähnliche Beschwerden verursachen. Daher ist eine genaue Diagnose durch Fachleute entscheidend. Sie finden den konkreten Grund für Ihre Schmerzen.
Die gute Nachricht ist, dass viele dieser Ursachen gut behandelbar sind. Das Verständnis für Anatomie und Auslöser ist Ihr erster Schritt zur gezielten Linderung. Mit diesem Wissen können Sie aktiv werden.
Typische Symptome: So äußern sich Ischiasschmerzen
Wenn der Ischiasnerv gereizt ist, sendet Ihr Körper spezifische Signale, die Sie erkennen lernen können. Diese Beschwerden unterscheiden sich oft von gewöhnlichen Rückenschmerzen. Wir helfen Ihnen, die charakteristischen Symptome einzuordnen.
Ischialgie äußert sich als neuropathischer Schmerz. Das bedeutet, er entsteht direkt am Nerven selbst. Patienten beschreiben dieses Gefühl häufig als elektrisierenden Schlag oder stechenden Blitz.
Ausstrahlende Schmerzen vom Rücken bis zum Fuß
Das klassische Merkmal ist der ausstrahlende Charakter. Die Schmerzen beginnen meist im unteren Rücken oder Gesäß. Von dort ziehen sie die Hinterseite des Beins hinab.
Dieses Muster folgt genau dem Verlauf des Ischiasnervs. Es kann bis zur Wade, dem Knie oder sogar zum Fußaußenrand reichen. Nicht immer sind alle Bereiche gleich stark betroffen.
Ihr Körper reagiert unbewusst auf diese Reizung. Eine typische Schonhaltung entsteht. Das betroffene Bein wird leicht angewinkelt und nach außen gedreht.
Diese Position entlastet den Nerv vorübergehend. Die Beweglichkeit Ihrer Hüfte und Beinen kann spürbar eingeschränkt sein. Selbst einfache Tätigkeiten werden zur Herausforderung.
Alltägliche Handlungen verstärken die Symptome oft. Niesen, Husten oder Pressen erhöhen den Druck im Rumpf. Dieser Druck überträgt sich auf die bereits gereizten Nerven.
Solche Reaktionen sind ein wichtiger Hinweis. Sie zeigen, dass der Nerv unter Spannung steht. Achten Sie bewusst auf diese Auslöser.
Warnsignale: Wann sofort ein Arzt nötig ist
Die meisten Beschwerden sind zwar unangenehm, aber nicht gefährlich. Leichte bis moderate Schmerzen lassen sich oft selbst managen. Bestimmte Alarmzeichen erfordern jedoch sofortiges Handeln.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Wir nehmen diese Warnsignale ernst. Bei folgenden Symptomen sollten Sie umgehend einen Arzt aufsuchen oder die Notaufnahme kontaktieren:
- Lähmungserscheinungen an den Beinen, insbesondere wenn Sie das Bein nicht mehr anheben können
- Plötzliche Taubheitsgefühle im Gesäßbereich, den Oberschenkeln innen oder im Genitalbereich
- Probleme mit der Blasen- oder Darmkontrolle (Unfähigkeit, Urin oder Stuhl zu halten oder abzusetzen)
- Ein Gefühl der „Reithosenanästhesie“ – Taubheit an beiden Innenseiten der Oberschenkel, am Gesäß und Damm
Diese Beispiele deuten auf ein Cauda-equina-Syndrom hin. Es ist ein seltenes, aber ernstes Notfallbild. Eine sofortige Behandlung ist hier entscheidend.
Auch fortschreitender Kraftverlust in den Muskeln des Beins ist ein Warnsignal. Wenn Ihr Fuß beim Gehen schlapp nach unten hängt („Foot Drop“), benötigen Sie zeitnahe Abklärung.
In vielen Fällen sind die Rückenschmerzen jedoch behandelbar. Die Intensität korreliert nicht immer mit der Schwere der Ursache. Hören Sie auf Ihren Körper, ohne in Angst zu verfallen.
Unser Rat: Bei leichten Symptomen kann der Hausarztbesuch geplant werden. Bei den genannten Alarmzeichen zählt jede Minute. Wir ermutigen Sie zu achtsamer Wachsamkeit.
Ischiasschmerzen tagesabhängig: Warum die Uhrzeit eine Rolle spielt
Warum fühlen sich Ihre Nervenschmerzen morgens anders an als abends? Diese Frage beschäftigt viele Betroffene. Die Antwort liegt in der Zeitabhängigkeit Ihrer Beschwerden.
Ihre Ischialgie folgt oft einem klaren Muster. Dieses wird von physiologischen Prozessen in Ihrem Körper gesteuert. Wir erklären Ihnen die Hintergründe.
Unser Ziel ist es, Ihnen Kontrolle über diese Schwankungen zu geben. Sie lernen, warum bestimmte Tageszeiten herausfordernder sind. Gemeinsam finden wir Lösungen für jede Phase.
Morgendliche Steifheit und Anlaufschmerzen
Der Start in den Tag kann besonders schwer sein. Viele spüren dann eine ausgeprägte Steifheit im Rücken und Gesäß. Diese morgendlichen Schmerzen haben konkrete Ursachen.
Nachts regenerieren Ihre Bandscheiben durch Entlastung. Sie saugen sich mit Flüssigkeit voll. Am Morgen sind sie prall gefüllt und druckempfindlicher.
Diese erhöhte Spannung kann auf den Ischiasnerv wirken. Hinzu kommt die nächtliche Immobilität. Ihre Muskulatur und Gelenke sind steifer.
Sanfte Bewegung ist jetzt der Schlüssel. Beginnen Sie noch im Liegen mit kleinen Dehnübungen. Rollen Sie sich langsam zur Seite und stemmen Sie sich hoch.
Vermeiden Sie ruckartiges Aufrichten. Ein paar Minuten gezielter Übungen auf der Bettkante bereiten Ihren Körper vor. So starten Sie deutlich schmerzärmer in den Tag.
Schmerzen nach langem Sitzen oder am Abend
Viele spüren ihre Beschwerden besonders nach langem Sitzen. Das ist kein Zufall. Eine ungünstige Position erhöht den Druck auf den Nerv.
Im Sitzen lastet mehr Gewicht auf Ihrer Lendenwirbelsäule. Die Bandscheiben werden komprimiert. Dieser Druck überträgt sich auf die bereits gereizten Nervenwurzeln.
Abends kommt häufig die Ermüdung der stabilisierenden Rückenmuskulatur hinzu. Diese Muskeln halten Sie den Tag über aufrecht. Sind sie erschöpft, bieten sie weniger Schutz.
Die Folge: Rückenschmerzen und ausstrahlende Schmerzen ins Bein nehmen zu. Ein Teufelskreis aus Schonhaltung und Verspannung kann entstehen.
Praktische Gegenmaßnahmen sind einfach umsetzbar. Stehen Sie mindestens alle 30 Minuten kurz auf. Wechseln Sie Ihre Sitzposition regelmäßig.
Ein ergonomischer Stuhl mit Lordosenstütze entlastet den unteren Rücken. Achten Sie darauf, beide Füße flach auf den Boden zu stellen. So verteilen Sie das Gewicht optimal.
Der Einfluss von Aktivität und Ruhephasen
Die Balance zwischen Belastung und Erholung ist entscheidend. Zu viel Schonung schwächt Ihre Muskulatur. Zu viel Bewegung kann den Nerv reizen.
Beobachten Sie, wie verschiedene Tätigkeiten auf Sie wirken. Manche Bereiche Ihrer Routine sind vielleicht unproblematisch. Andere verstärken Ihre Schmerzen deutlich.
Ein Beispiel: Leichtes Gehen kann lindernd wirken. Langes Stehen in einer Position dagegen oft nicht. Notieren Sie diese Beobachtungen.
In vielen Fällen hilft ein strukturierter Wechsel. Planen Sie nach anstrengenden Tätigkeiten bewusste Pausen ein. Nutzen Sie diese für entspannende Lagerungen.
Die Stufenlagerung entlastet Ihren Ischiasnerv wirksam. Legen Sie sich auf den Rücken. Platzieren Sie Ihre Unterschenkel im rechten Winkel auf einem Stuhl oder Hocker.
Bereits Wochen der achtsamen Selbstbeobachtung bringen Klarheit. Sie identifizieren Ihre persönlichen Auslöser. So gewinnen Sie Schritt für Schritt mehr Handlungsfreiheit.
Wir bestärken Sie darin, Ihre Muster anzunehmen. Ihre Beschwerden sind dynamisch – und damit auch beeinflussbar. Sie haben mehr Kontrolle, als Sie vielleicht denken.
Ihr persönliches Schmerztagebuch: Muster erkennen
Ein Schmerztagebuch ist mehr als nur eine Notiz – es ist Ihr persönlicher Wegweiser durch den Tag mit Nervenbeschwerden. Viele Menschen mit Ischialgie erleben, dass ihre Beschwerden kein Zufall sind.
Sie folgen oft versteckten Mustern. Diese zu erkennen, ist der erste Schritt zur gezielten Linderung. Wir begleiten Sie bei dieser wichtigen Selbstbeobachtung.
Ihr Tagebuch wird zum Schlüssel für Ihr Wohlbefinden. Es hilft Ihnen, aktiv Einfluss zu nehmen. Gemeinsam machen wir uns auf den Weg.
Wie Sie ein Schmerztagebuch führen
Die Einrichtung ist einfacher als gedacht. Beginnen Sie mit einem leeren Notizbuch oder einer App. Wichtig ist die regelmäßige, aber lockere Dokumentation.
Zwei bis drei kurze Einträge pro Tag reichen völlig aus. Notieren Sie die Zeit und die aktuelle Schmerzintensität. Eine Skala von 1 (kaum spürbar) bis 10 (unerträglich) bietet Orientierung.
Beschreiben Sie auch den Charakter. Ist es ein stechender, brennender oder dumpfer Schmerz? Präzise Beschreibungen helfen später bei der Analyse.
Die genaue Lokalisation ist entscheidend. Zeichnen Sie auf einer einfachen Körper-Skizze ein. Markieren Sie Rücken, Gesäß und Bein.
So sehen Sie auf einen Blick, wo die Beschwerden auftreten. Eine praktische Vorlage kann Ihnen den Einstieg erleichtern. Wir haben eine für Sie vorbereitet.
| Datum & Uhrzeit | Schmerzstärke (1-10) | Lokalisation | Charakter | Aktivität/Position | Besondere Notizen |
|---|---|---|---|---|---|
| 15.11. 08:30 | 6 | Unterer Rücken, ausstrahlend ins rechte Bein | Stechend, elektrisierend | Langes Sitzen am Frühstückstisch | Nach 10 min Gehen auf 3 gesunken |
| 15.11. 14:00 | 4 | Nur Gesäßbereich rechts | Dumpf, drückend | Stehen in der Küche | Besserung durch kurzes Hinlegen |
| 15.11. 20:00 | 7 | Rechte Wade bis Fußaußenrand | Brennend | Abend auf dem Sofa | Verstärkt durch Kälte im Raum |
| 16.11. 09:15 | 3 | Leicht im unteren Rücken | Steif, ziehend | Morgendliche Dehnübungen | Deutlich besser nach Bewegung |
Diese systematische Erfassung ist kein Zeichen von Hypochondrie. Ganz im Gegenteil. Sie zeigen damit aktives Selbstmanagement.
Ihr Bereich der Kontrolle wächst mit jedem Eintrag. Teilen Sie die Ergebnisse später mit Ihrem Arzt. Sie unterstützen so die Diagnose.
Schlüsselfaktoren: Positionen, Tätigkeiten und Tageszeiten
Ihr Tagebuch deckt Zusammenhänge auf. Achten Sie besonders auf drei Hauptfaktoren. Diese beeinflussen Ihre Schmerzen oft direkt.
Erstens: Ihre Körperhaltung. Notieren Sie, ob Sitzen, Stehen oder Liegen die Beschwerden verändern. Viele Fällen zeigen typische Muster.
Ein Beispiel: Nach langer sitzender Tätigkeit nehmen die Schmerzen oft zu. Das verrät viel über die Belastung Ihres Nervs.
Zweitens: Ihre konkreten Tätigkeiten. Was tun Sie, wenn der Schmerz einsetzt? Ist es eine bestimmte Bewegung oder Belastung?
Notieren Sie auch lindernde Aktivitäten. Leichtes Gehen kann helfen. Das zeigt Ihnen positive Wege auf.
Drittens: Der Tagesverlauf. Sind Ihre tagesabhängigen Muster erkennbar? Morgendliche Steifheit oder abendliche Verschlimmerung sind häufige Phänomene.
Beobachten Sie auch weitere Einflüsse. Stress, bestimmte Mahlzeiten oder Kälte können Muskelverspannungen auslösen. Diese verstärken dann den Druck auf den Nerv.
Die Auswertung erfolgt am besten wöchentlich. Suchen Sie nach Wiederholungen und Mustern. Stellen Sie sich einfache Fragen.
Welche Position sollte ich künftig meiden? Wann brauche ich bewusste Pausen? Ihre eigenen Daten geben die Antworten.
Wir ermutigen Sie zu diesem Prozess. Sie gewinnen Klarheit über Ihre persönlichen Auslöser. Aus dieser Erkenntnis entsteht echte Handlungsfähigkeit.
Erste Maßnahmen bei akuten Ischiasschmerzen
Eine kluge Erstversorgung kann die Intensität akuter Beschwerden deutlich mildern und den Heilungsprozess unterstützen. Wir begleiten Sie einfühlsam durch diese herausfordernde Phase.
Unser Fokus liegt auf sofort umsetzbaren, wissenschaftlich fundierten Schritten. Sie geben Ihnen Kontrolle zurück, wenn der Schmerz überwältigend scheint.
Die richtige Balance zwischen Schonung und Bewegung
Ihr erster Impuls bei starken Rückenschmerzen ist oft, sich komplett zu schonen. Dies ist verständlich, aber nicht immer optimal.
Studien zeigen einen ähnlichen Verlauf, egal ob man die ersten Tage strikte Bettruhe hält oder – so gut es geht – dem Alltag nachgeht. Fachleute raten, möglichst bald wieder behutsam aktiv zu werden.
Warum? Dauerhafte Ruhigstellung schwächt Ihre stützende Muskulatur. Dies kann einen Teufelskreis aus Schonhaltung und neuen Beschwerden auslösen.
Die goldene Regel lautet: Hören Sie auf Ihren Körper. Vermeiden Sie Bewegungen, die den Schmerz provozieren, wie schweres Heben. Aber bleiben Sie in Bewegung.
Sanfte Aktivität wie kurzes Gehen fördert die Durchblutung und kann lindernd wirken. So finden Sie Ihre persönliche Balance.
Linderung durch Lagerung: Die Stufenlagerung
Eine der effektivsten Soforthilfen ist die Stufenlagerung. Sie entlastet Ihren unteren Rücken und den Ischiasnerv mechanisch.
So funktioniert sie: Legen Sie sich flach auf den Rücken. Lagern Sie Ihre Unterschenkel im rechten Winkel hoch.
Nutzen Sie dafür einen Stuhl, einen Hocker oder einen stabilen Kissenstapel. Ihr Gesäß und Ihre Oberschenkel bleiben entspannt auf dem Boden.
In dieser Rückenlage wird der Druck von den Nervenwurzeln genommen. Viele spüren sofort eine deutliche Erleichterung.
Bleiben Sie für 10-20 Minuten in dieser Position. Wiederholen Sie sie mehrmals täglich, besonders bei akuten Schmerzen.
Wärme oder Kälte? Die richtige Wahl für Ihre Beschwerden
Die Entscheidung zwischen Wärme und Kälte hängt von der zugrundeliegenden Ursache Ihrer Ischialgie ab. Die falsche Wahl kann die Reizung verstärken.
Hier eine klare Entscheidungshilfe, basierend auf aktuellen Erkenntnissen:
| Anwendung | Empfohlen bei | Wirkprinzip | Konkrete Beispiele |
|---|---|---|---|
| Wärme | Muskulären Verspannungen im Rücken– oder Gesäßbereich. Typisch für dumpfe, ziehende Schmerzen. | Entspannt die Muskulatur, verbessert die Durchblutung und löst Verkrampfungen, die auf den Nerven drücken. | Wärmflasche, Kirschkernkissen, Wärmepflaster für unterwegs, Infrarotlampe, warmes Bad. |
| Kälte | Akuten entzündlichen Prozessen oder frischen Verletzungen. Oft bei stechenden, brennenden Schmerzen. | Wirkt abschwellend, dämpft die Entzündungsaktivität und betäubt lokal die Nerven, was die Schmerzwahrnehmung reduziert. | Coolpads (in ein Tuch gewickelt), Eiskompressen, Kältesprays (vorsichtig anwenden). |
In vielen Fällen kann ein Wechsel sinnvoll sein. Probieren Sie vorsichtig aus, was Ihrem Körper guttut. Ein Beispiel: Abends zur Muskelentspannung Wärme, morgens bei akuter Reizung kurz Kälte.
Unser Rat für die ersten 48-72 Stunden: Kombinieren Sie die Stufenlage mit der passenden Temperaturanwendung. Vermeiden Sie Überlastung. So schaffen Sie die beste Basis für die weitere Behandlung.
Bewegung und Physiotherapie: Aktiv gegen die Schmerzen
Physiotherapeutische Ansätze und gezielte Übungen bieten Ihnen konkrete Werkzeuge, um den Teufelskreis aus Schmerz und Schonhaltung zu durchbrechen. Viele Betroffene fürchten zunächst, dass Bewegung ihre Beschwerden verschlimmern könnte.
Diese Sorge ist verständlich. Die wissenschaftliche Evidenz zeigt jedoch ein anderes Bild. Gezielte Aktivität ist bei Ischialgie oft der Schlüssel zur Linderung.
Wir begleiten Sie durch diesen wichtigen Bereich der Selbsthilfe. Unser Fokus liegt auf praktisch umsetzbaren Strategien. Sie lernen, wie Sie Ihren Körper behutsam stärken können.
Warum gezielte Bewegung wichtig ist
Lange wurde bei akuten Rückenschmerzen strikte Bettruhe empfohlen. Moderne Leitlinien korrigieren diesen Ansatz. Heute wissen wir: Zu viel Schonung kann schaden.
Dauerhafte Inaktivität schwächt Ihre stabilisierende Muskulatur. Besonders die tiefen Rückenmuskeln verlieren an Kraft. Diese Muskeln wirken wie ein natürliches Korsett für Ihre Wirbelsäule.
Ohne ihre Unterstützung lastet mehr Druck auf den Bandscheiben und Nervenwurzeln. Ein Teufelskreis beginnt. Die Schmerzen führen zu Schonhaltung, die wiederum neue Beschwerden provoziert.
Gezielte Bewegung durchbricht diesen Kreislauf. Sanfte Mobilisation fördert die Durchblutung im betroffenen Bereich. Entzündungsstoffe werden besser abtransportiert.
Gleichzeitig lösen Dehnungen verklebte Faszien und Muskelverspannungen. Viele Fällen von Ischialgie haben muskuläre Ursachen. Das Piriformis-Syndrom ist ein klassisches Beispiel.
Hier drückt ein verspannter Gesäßmuskel direkt auf den Ischiasnerv. Gezielte Dehnübungen können hier Linderung bringen. Sie vergrößern den Raum für den Nerven.
Studien zur Wirksamkeit von Physiotherapie bei Ischialgie sind zwar begrenzt. Die physiologischen Prinzipien sprechen jedoch klar für Bewegung. Erfahrungswerte aus der Praxis bestätigen diesen Ansatz.
Übungen zur Dehnung und Kräftigung
Der Einstieg in ein Übungsprogramm sollte behutsam erfolgen. Kurze, regelmäßige Einheiten sind effektiver als sporadische Überlastung. In der Akutphase gilt: Weniger ist mehr.
Wichtig ist die Unterscheidung zwischen förderlichem Dehngefühl und schädlichem Schmerz. Ein leichtes Ziehen ist normal. Stechende Schmerzen, die ins Bein ausstrahlen, sind ein Stopp-Signal.
Beginnen Sie mit diesen grundlegenden Übungen:
- Piriformis-Dehnung in Rückenlage: Legen Sie sich auf den Rücken. Stellen Sie die Füße auf. Legen Sie den Knöchel des betroffenen Beins auf das gegenüberliegende Knie. Ziehen Sie das untere Bein behutsam zur Brust. Sie spüren die Dehnung tief im Gesäß. Halten Sie für 20-30 Sekunden.
- Knie-zur-Brust-Dehnung: Im Liegen umfassen Sie ein Knie mit beiden Händen. Ziehen Sie es sanft zur Brust. Das andere Bein bleibt gestreckt. Diese Bewegung mobilisiert den unteren Rücken und das Gesäß.
- Katze-Kuh-Bewegung: Im Vierfüßlerstand wechseln Sie zwischen rundem und hohlem Rücken. Diese Mobilisation verbessert die Beweglichkeit Ihrer gesamten Wirbelsäule.
- Glute Bridge (Beckenheben): In Rückenlage stellen Sie die Füße hüftbreit auf. Heben Sie das Becken langsam an, bis Oberkörper und Oberschenkel eine Linie bilden. Diese Kräftigung stärkt Ihre Gesäßmuskeln.
Für ein umfassendes Programm mit sieben gezielten Übungen finden Sie hier eine detaillierte Anleitung. Diese Moves adressieren spezifisch die Muskulatur, die bei Ischialgie relevant ist.
Integrieren Sie Bewegung clever in Ihren Alltag. Nehmen Sie sich 5-Minuten-Pausen am Arbeitsplatz. Machen Sie leichte Dehnübungen vor dem Aufstehen. Verteilen Sie kleine Bewegungsrituale über den Tag.
So vermeiden Sie, dass Ihre allgemeine Fitness durch dauerhafte Schonung leidet. Regelmäßige, moderate Aktivität erhält Ihre Kraft und Beweglichkeit.
Physiotherapeutische Behandlungsansätze
Physiotherapie umfasst weit mehr als einfache Übungen. Sie ist eine strukturierte Behandlungsform mit verschiedenen Ansätzen. Ihr Ziel ist eine ganzheitliche, evidenzbasierte Unterstützung.
Zu den physikalischen Therapien zählen:
- Krankengymnastische Übungen unter fachlicher Anleitung
- Geplante Dehn- und Entspannungsprogramme
- Spezielle Bewegungstherapien wie Functional Training
- Triggerpunktmassagen zur Lösung lokaler Verspannungen
Ein erfahrener Physiotherapeut erstellt ein individuelles Programm für Sie. Dieses basiert auf Ihrer spezifischen Diagnose und Symptomatik. Die Behandlung kann verschiedene Techniken kombinieren.
Manuelle Therapie löst Blockaden in Gelenken und Wirbeln. Faszientechniken arbeiten an den bindegewebigen Hüllen Ihrer Muskeln. Gerätegestützte Krankengymnastik stärkt gezielt schwache Muskelgruppen.
Die Wirksamkeit physiotherapeutischer Behandlungen bei Rückenschmerzen ist gut belegt. Für die spezifische Ischialgie ist die Studienlage weniger umfangreich. Dennoch zeigen viele Patienten positive Effekte.
Eine fachkundige therapeutische Begleitung ist wertvoll. Der Therapeut korrigiert Ihre Ausführung. Er passt das Programm an Ihre Fortschritte an. So vermeiden Sie Fehlbelastungen.
Physiotherapie zielt auf Movement, Mobilisation und Durchblutungsförderung ab. Sie lockert fasziale Strukturen und stärkt die autochthone Rückenmuskulatur. Auch die Bauchmuskulatur wird einbezogen.
Dies schafft ein stabiles muskuläres Fundament. So beugen Sie weiteren Reizungen des Ischiasnervs vor. Aus passivem Erdulden wird aktives Management Ihrer Beschwerden.
Medikamentöse und weitere Behandlungsoptionen
Manchmal reichen Selbsthilfe und Bewegung allein nicht aus. Dann kommen medikamentöse und alternative Behandlungen ins Spiel. Wir informieren Sie sachlich über Ihre Möglichkeiten.
Unser Ziel ist eine ausgewogene Darstellung. Sie sollen Nutzen und Risiken verstehen. So treffen Sie gemeinsam mit Ihrem Arzt die beste Entscheidung.
Rezeptfreie und verschreibungspflichtige Schmerzmittel
Entzündungshemmende Schmerzmittel, sogenannte NSAR, sind oft der erste Schritt. Dazu zählen Ibuprofen oder Diclofenac. Sie bekämpfen die Reizung direkt an der Ursache.
Konkrete Zahlen geben Orientierung. Studien zeigen: Diese Mittel lindern die Beschwerden bei etwa 10 von 100 Betroffenen. Das ist ein realistischer Maßstab.
Gleichzeitig sind Nebenwirkungen möglich. Bei rund 5 von 100 Personen treten Magen-Darm-Probleme auf. Übelkeit oder Sodbrennen sind Beispiele.
Verschreibungspflichtige Präparate haben oft eine stärkere Wirkung. Ihr Arzt verordnet sie bei schweren Schmerzen. Die Einnahme erfolgt immer unter fachlicher Aufsicht.
Wir stellen klar: Bestimmte Medikamente werden üblicherweise nicht empfohlen. Dazu gehören Opioide oder Muskelrelaxantien. Ihr Nutzen ist bei reiner Ischialgie oft fraglich.
Kortisonspritzen und ihre Wirkung
Bei anhaltenden, starken Schmerzen kann eine gezielte Injektion helfen. Die periradikuläre Therapie spritzt Kortison nahe die gereizte Nervenwurzel. Das wirkt stark entzündungshemmend.
Die Wirkung ist oft spürbar. Bei etwa 10% der Behandelten bringt die Spritze für einige Wochen Linderung. Das kann wertvolle Zeit für andere Therapien schaffen.
Mögliche Nebenwirkungen sind meist vorübergehend. Dazu zählen Kribbeln, Jucken oder leichter Schwindel. Schwerwiegende Komplikationen sind sehr selten.
Diese Behandlung ist ein Werkzeug, keine Dauerlösung. Sie wird eingesetzt, wenn andere Maßnahmen nicht ausreichen. Ihr Arzt bespricht mit Ihnen die individuelle Eignung.
Manuelle Therapie, Akupunktur und alternative Methoden
Nicht-medikamentöse Verfahren ergänzen den Bereich der Therapie. Sie zielen auf die zugrundeliegenden mechanischen Probleme ab. Ihr Ansatz ist oft ganzheitlich.
Manuelle Therapie mobilisiert blockierte Gelenke in der Wirbelsäule. Der Therapeut löst sanft Muskelverspannungen. So wird Druck von den Nerven genommen.
Osteopathie betrachtet den Körper als vernetztes System. Sie sucht nach Störungen auch fern der eigentlichen Schmerzen. Das kann bei komplexen Fällen hilfreich sein.
Akupunktur folgt evidenzbasierten Schemata. Die feinen Nadeln setzen Reize, die die Schmerzweiterleitung dämpfen können. Viele Patienten berichten von Entspannung und Linderung.
Medizinische Massagen lockern verklebte Faszien und verkrampfte Muskeln. Sie fördern die Durchblutung. Wärme wird oft unterstützend eingesetzt.
| Therapieform | Wirkprinzip & Ziel | Typische Anwendung bei | Hinweise zur Qualifikation |
|---|---|---|---|
| Manuelle Therapie | Mobilisation von Gelenken, Lösung von Blockaden. Reduziert mechanischen Druck auf Nervenwurzeln. | Funktionelle Wirbelblockaden, Bewegungseinschränkungen nach Bandscheibenvorfall. | Durch Physiotherapeuten oder Ärzte mit Zusatzausbildung. |
| Akupunktur | Setzt neuromodulatorische Reize, kann Schmerzhemmung aktivieren und muskuläre Entspannung fördern. | Chronische Nervenreizung, begleitende muskuläre Hypertonie. | Arzt oder Heilpraktiker mit fundierter medizinischer Ausbildung. |
| Osteopathie | Ganzheitliche Diagnostik und Behandlung von Bewegungsapparat, Faszien und craniosacralem System. | Verdacht auf komplexe Ursachenkette, bei der mehrere Bereiche betroffen sind. | Arzt oder speziell ausgebildeter Osteopath (D.O.). |
| Medizinische Massage | Tiefenwirksame Lösung von Verspannungen, Förderung der Durchblutung, Lösen von Triggerpunkten. | Ausgeprägte Muskelverspannungen im Rücken- und Gesäßbereich. | Masseur und med. Bademeister oder Physiotherapeut. |
Unser wissenschaftlicher Ansatz bleibt kritisch. Die Studienlage zu manchen alternativen Methoden ist begrenzt. Wir helfen Ihnen, realistische Erwartungen zu entwickeln.
Wir ermutigen Sie zur offenen Kommunikation mit Ihrem Behandlungsteam. Besprechen Sie Nutzen und Risiken. Teilen Sie Ihre Erfahrungen aus dem Schmerztagebuch.
Die Suche nach der richtigen Therapie kann Geduld erfordern. Ein Prozedere von Versuch und Irrtum ist manchmal Teil des Weges. Wir bestärken Sie darin, nicht aufzugeben.
Unser Fokus liegt auf Ihrer Sicherheit. Wählen Sie stets qualifizierte Therapeuten mit medizinischem Hintergrund. So sind Sie auf der sicheren Seite.
Wann ist eine Operation bei Ischiasschmerzen notwendig?
Eine Operation ist bei Ischialgie nicht der erste, sondern oft der letzte Schritt in einer abgestuften Behandlungskette. Wir begleiten Sie sachlich durch diese wichtige Entscheidung. Unser Ziel ist es, Ihnen fundierte Informationen an die Hand zu geben.
So können Sie gemeinsam mit Ihrem Arzt die beste Wahl treffen. Eine OP will gut abgewogen sein. Wir klären ohne unnötige Angstmache auf.
Konservative Behandlung vs. Operation
In den allermeisten Fällen bessern sich die Beschwerden auch ohne Eingriff. Eine konsequente konservative Therapie ist daher immer der erste Weg. Dazu zählen Physiotherapie, Medikamente und Selbsthilfe.
Diese Maßnahmen zielen darauf ab, Entzündungen zu hemmen und den Druck auf den Nerven zu verringern. Sie stärken Ihre Muskulatur und verbessern die Beweglichkeit. Oft reicht das aus, um die Schmerzen deutlich zu lindern.
Eine Operation kommt dann ins Spiel, wenn dieser Weg über mehrere Wochen nicht zum gewünschten Erfolg führt. Sie ist eine Option, wenn die Ursache klar ist und mechanisch behoben werden kann. Ein klassisches Beispiel ist der Bandscheibenvorfall.
Moderne Verfahren sind sehr präzise. Bei der mikrochirurgischen Bandscheibenoperation (Mikrodiscektomie) wird nur das störende Gewebe entfernt. Der Zugang ist minimal-invasiv.
Das schont die umliegenden Strukturen. Der eigentliche Eingriff dauert oft nur etwa eine Stunde. Die Genesung verläuft meist schneller als viele erwarten.
Klare Indikationen für einen chirurgischen Eingriff
Wann raten Fachleute konkret zu einer Operation? Es gibt vier klassische Kriterien bei einem Bandscheibenvorfall. Diese sind gut erforscht und bieten Orientierung.
- Alltagseinschränkung: Ihre Beschwerden schränken Sie im Beruf und Privatleben massiv ein.
- Keine Besserung: Trotz Therapie bessern sich die Schmerzen innerhalb von etwa zwölf Wochen nicht.
- Therapie-Resistenz: Konservative Behandlungen zeigen keinen ausreichenden Erfolg.
- MRT-Nachweis: Ein bildgebender Befund erklärt Ihre Symptome plausibel.
Ein weiterer wichtiger Grund ist eine fortschreitende Muskelschwäche. Wenn Ihr Bein oder Fuß an Kraft verliert, muss gehandelt werden. Das Ziel ist dann, bleibende Schäden an den Nerven zu verhindern.
Absolut dringlich wird ein Eingriff bei zwei Notfallsituationen. Diese sind selten, erfordern aber sofortiges Handeln.
| Notfallindikation | Typische Symptome | Erforderliche Reaktion |
|---|---|---|
| Cauda-equina-Syndrom | Störungen der Blasen- oder Darmkontrolle, Taubheit im Genital- und Gesäßbereich („Reithosenanästhesie“). | Umgehende Vorstellung in einer Klinik, meist notfallmäßige Operation innerhalb von Stunden. |
| Progrediente Lähmungen | Rasche Zunahme von Schwäche in einem oder beiden Beinen, Fußheberschwäche („Foot Drop“). | Schnelle neurologische Abklärung und zeitnahe OP-Planung, um Nervenfunktion zu erhalten. |
Unser wissenschaftlicher Ansatz betont realistische Erwartungen. Operationen bei klarer Indikation haben gute Erfolgsquoten. Eine Garantie für vollständige Schmerzfreiheit gibt es jedoch nicht.
Wir ermutigen Sie, bei anhaltenden Problemen nicht zu lange zu warten. Wenn nach 6-8 Wochen konservativer Therapie keine Besserungstendenz besteht, sollte die OP-Option besprochen werden.
Für Ihr Gespräch mit dem Arzt können diese Fragen hilfreich sein:
- Wie viele dieser Eingriffe führen Sie pro Jahr durch?
- Wie hoch ist Ihre persönliche Komplikationsrate?
- Wie sieht der typische Genesungsverlauf aus?
- Welche Nachbehandlung ist notwendig?
Unser Fokus liegt auf Ihrer informierten Entscheidung. Sie sollen die für Sie richtige Wahl treffen können. Gemeinsam mit Ihrem Behandlungsteam finden Sie den besten Weg.
Ischiasschmerzen vorbeugen: Tipps für den Alltag
Ihre täglichen Gewohnheiten bilden das Fundament für einen gesunden Rücken und einen entlasteten Ischiasnerv. Wir begleiten Sie mit praktischen, alltagstauglichen Tipps. Denn eine wirksame Prävention ist die beste langfristige Behandlung.
Unser sachlicher Ansatz erklärt die biomechanischen Prinzipien. Es geht um Druckverteilung und die Vermeidung von Scherkräften. Wir ermutigen Sie zu kleinen, nachhaltigen Veränderungen.
Fünf Minuten Morgengymnastik oder bewusstes Aufstehen summieren sich. Unser validierender Ton bestätigt: Rückfälle sind möglich. Wir helfen Ihnen, Frühwarnzeichen rechtzeitig zu erkennen.
Rückengerechtes Verhalten im Beruf und zu Hause
Ihr Arbeitsplatz hat großen Einfluss auf Ihre Beschwerden. Eine ergonomische Einrichtung entlastet Ihre Wirbelsäule spürbar. Beginnen Sie mit der Monitorhöhe.
Die Oberkante sollte sich auf Augenhöhe befinden. Ihr Stuhl sollte Ihre Lendenwirbelsäule stützen. Stellen Sie die Sitzhöhe so ein, dass Ihre Füße flach auf dem Boden stehen.
Dynamisches Sitzen ist der Schlüssel. Wechseln Sie regelmäßig Ihre Position. Stehen Sie mindestens alle 30 Minuten für eine Mikropause auf.
Gehen Sie ein paar Schritte. Das entlastet die Bandscheiben und fördert die Durchblutung. Diese einfache Maßnahme wirkt präventiv.
Die Hebetechnik ist ein weiterer kritischer Bereich. Ob Einkaufstüten oder Kinder: Heben Sie immer aus den Beinen. Gehen Sie in die Knie, halten Sie den Rücken gerade.
Führen Sie die Last nah an Ihrem Körper. So vermeiden Sie Hebelkräfte, die Ihre LWS überlasten. Diese Technik schützt Ihre Nervenwurzeln.
Die optimale Schlafposition bei Ischiasbeschwerden
Die Nachtruhe ist essentielle Erholungszeit für Ihren Rücken. Die richtige Position und Ausstattung entlasten den Ischiasnerv wirksam. Ein Wechsel der Lagerung ist oft sinnvoll.
Bei einer Ischialgie können Sie sowohl auf dem Rücken als auch auf der Seite liegen. Wichtig ist die natürliche Krümmung Ihrer Wirbelsäule. Sie sollte gestützt, aber nicht gezwungen werden.
Hier finden Sie eine detaillierte Übersicht zur optimalen Nachtlagerung:
| Schlafposition | Konkrete Ausführung | Biomechanischer Effekt | Empfohlene Ausstattung |
|---|---|---|---|
| Seitenlage | Legen Sie sich auf die nicht schmerzende Seite. Winkeln Sie Beine und Knie leicht an. Platzieren Sie ein Kissen zwischen Ihren Knien. | Entlastet die Lendenwirbelsäule. Verhindert eine Verdrehung des Beckens. Der Nerv wird entlastet. | Seitenschläferkissen für Nackenstütze. Festes Kissen für die Knie (Höhe entspricht Beinabstand). |
| Rückenlage | Legen Sie sich flach auf den Rücken. Platzieren Sie ein festes Kissen oder Keilkissen unter Ihren Knien. Die Arme liegen entspannt neben dem Körper. | Entlastet die Lendenwirbelsäule (LWS). Reduziert den Druck auf die Bandscheiben und Nervenwurzeln. Ideal bei morgendlicher Steifheit. | Flaches Kopfkissen. Keilkissen oder zusammengerollte Decke für die Knieunterstützung. |
Ihre Matratze ist entscheidend. Hüfte und Schultern sollten leicht einsinken können. Gleichzeitig muss die LWS gestützt werden.
Das erreichen Sie mit einer Matratze mit ergonomischen Zonen. Ein verstellbarer Lattenrost passt die Liegefläche individuell an. Die Kombination sollte weder zu hart noch zu weich sein.
Langfristige Stärkung des Rückens
Die dauerhafte Prävention zielt auf Ihre Muskulatur ab. Eine stabile Körpermitte schützt Ihre Wirbelsäule wie ein natürliches Korsett. Sie reduziert den Druck auf die Nerven.
Integrieren Sie regelmäßige, moderate Bewegung in Ihren Alltag. Schwimmen, Walking oder sanftes Yoga sind hervorragende Beispiele. Sie trainieren die Stabilisatoren ohne Überlastung.
Für ein gezieltes Übungen-Programm ist Konsequenz wichtiger als Intensität. Drei bis vier Einheiten pro Woche für 10-15 Minuten zeigen Wirkung. Ein Beispiel ist der Unterarmstütz zur Kräftigung der tiefen Rumpfmuskeln.
Ein umfassendes, geführtes Programm mit siebzehn effektiven Übungen finden Sie in unserem detaillierten Trainingsleitfaden. Es hilft, muskuläre Dysbalancen nachhaltig abzubauen.
Ergänzend wirkt Faszientraining. Eine Rolle lockert verklebtes Bindegewebe im Gesäß und Oberschenkel. Wenden Sie sie ein bis zwei Minuten pro Bereich an.
In vielen Fällen bessern sich die Schmerzen innerhalb von Wochen durch solche Maßnahmen. Unser Fokus auf Eigenverantwortung macht Ihnen Mut. Sie haben viele Hebel in der Hand, um Ihre Rückengesundheit aktiv zu gestalten.
Fazit: Vom Verstehen zum Handeln
Ihre Reise durch diesen Leitfaden hat Ihnen wertvolle Einblicke in die Dynamik Ihrer Nervenbeschwerden gegeben. Sie verstehen nun, warum sich die Intensität mit der Zeit ändert. Dieses Wissen ist Ihr erster Schritt zur Kontrolle.
Von der Anatomie des Nerven bis zu praktischen Hilfen haben wir den gesamten Bogen gespannt. Ihr Schmerztagebuch hilft, individuelle Muster zu erkennen. Gezielte Übungen und Haltungstipps wirken den Beschwerden entgegen.
Denken Sie daran: Der Weg zur Linderung ist persönlich. Was anderen hilft, muss nicht für Sie passen. Bleiben Sie achtsam und geduldig mit sich selbst.
Bei Warnsignalen wie Lähmungen zögern Sie nicht mit dem Arztbesuch. Starten Sie heute mit einer kleinen Maßnahme. Sie sind mit Ihrer Ischialgie nicht allein und jetzt gut gerüstet.
FAQ
Warum sind meine Ischiasschmerzen morgens oft am schlimmsten?
Morgendliche Steifheit und Anlaufschmerzen sind typisch. Über Nacht kann sich die Muskulatur im unteren Rücken und Gesäß verspannen. Bandscheiben saugen sich zudem mit Flüssigkeit voll, was den Druck auf die Nervenwurzeln kurzzeitig erhöhen kann. Sanfte Bewegung nach dem Aufstehen hilft meist, die Beschwerden zu lindern.
Kann langes Sitzen am Schreibtisch die Schmerzen im Bein auslösen?
Ja, absolut. Langes Sitzen belastet die Bandscheiben und verkürzt die Hüftbeugemuskulatur. Dies kann den Ischiasnerv reizen und die typischen ausstrahlenden Schmerzen ins Bein verursachen. Ein höhenverstellbarer Schreibtisch für Wechsel zwischen Sitzen und Stehen sowie regelmäßige Dehnpausen sind wichtige Prävention.
Welche sofortige Selbsthilfe hilft bei einem akuten Ischiasschub?
Bei akuten Nervenschmerzen probieren Sie zunächst die Stufenlagerung: Legen Sie sich auf den Rücken und lagern Sie die Beine im 90-Grad-Winkel auf einem Stuhl oder Kissen. Zur Linderung eignet sich oft Wärme, etwa ein Kirschkernkissen auf dem unteren Rücken, um Verspannungen zu lösen. Vermeiden Sie absolute Schonung und gehen Sie in schmerzfreiem Rahmen langsam.
Wann muss ich wegen Ischiasschmerzen unbedingt zum Arzt?
Suchen Sie sofort einen Arzt auf, wenn zusätzlich zu den Schmerzen Taubheitsgefühle im Gesäß oder Bein, Lähmungserscheinungen oder Probleme mit der Blasen- oder Darmkontrolle auftreten. Auch bei sehr starken, plötzlichen Beschwerden oder nach einem Sturz ist eine rasche Diagnose wichtig, um schwerwiegende Ursachen auszuschließen.
Können Übungen meinen Ischiasnerv noch mehr reizen?
Bei falscher Ausführung oder in der akutesten Phase ist das möglich. Deshalb ist es wichtig, schmerzverstärkende Positionen zu meiden. Sanfte Dehnungen für die Oberschenkel- und Gesäß-Muskulatur sowie Übungen zur Kräftigung der Rücken- und Bauchmuskulatur sollten schmerzfrei oder nur leicht spürbar sein. Eine Physiotherapie kann Ihnen die passenden Übungen zeigen.
Ist eine Operation immer notwendig, wenn ein Bandscheibenvorfall festgestellt wird?
Nein, die überwiegende Mehrheit der Bandscheibenvorfälle heilt mit konservativer Behandlung. Eine Operation wird nur bei bestimmten Indikationen erwogen, etwa bei anhaltenden Lähmungen oder bei Kontrollverlust über Blase oder Darm. Konservative Maßnahmen wie Bewegung, Physiotherapie und schmerzlindernde Maßnahmen stehen immer zuerst.