Ein unangenehmes Ziehen im Bein, das bis in den Fuß ausstrahlt, kann beunruhigend sein. Viele Menschen verwechseln diese Beschwerden zunächst mit gewöhnlichen Rückenschmerzen. Doch hier liegt ein wichtiger Unterschied.
Wir erklären dir heute, was wirklich hinter diesen Symptomen steckt. Dein Körper sendet dir Signale, die du verstehen lernen kannst. Das gibt dir Sicherheit im Umgang mit den Beschwerden.
Die Ursache ist oft eine Reizung des längsten Nervs in deinem Körper. Dieser Nervenstrang verläuft von deinem unteren Rücken bis zur Fußsohle. Bei Druck oder Entzündung meldet er sich mit charakteristischen Signalen.
Die Schmerzqualität reicht von einem stechenden elektrischen Schlag bis zu einem dumpfen, anhaltenden Gefühl. Dieses Ziehen entsteht, weil dein Gehirn die Reizung der Nervenwurzel dem gesamten Verlauf des Nervs zuordnet.
Man unterscheidet zwischen einer reinen Ischialgie und einer Lumboischialgie. Bei letzterer kommen Schmerzen im Rücken hinzu. Unser Ziel ist es, dir von Anfang an klare Informationen zu geben.
Das Wichtigste in Kürze
- Ziehende Schmerzen im Bein gehen oft vom Ischiasnerv aus und unterscheiden sich von klassischen Rückenschmerzen.
- Die Beschwerden entstehen durch Reizung oder Einklemmung der Nervenwurzel im unteren Rückenbereich.
- Der Schmerz kann als stechender elektrischer Schlag oder dumpfes Ziehen bis in den Fuß wahrgenommen werden.
- Ischialgie bezeichnet Schmerzen im Versorgungsgebiet des Nervs, Lumboischialgie kombiniert Rücken- und Beinschmerzen.
- Die Ausstrahlung entsteht, weil das Gehirn das Signal der gereizten Nervenwurzel dem gesamten Nervenverlauf zuordnet.
- Ein klares Verständnis der Symptome ist der erste Schritt zur gezielten Diagnose und Behandlung.
Was sind ziehende Ischiasschmerzen im Bein?
Wenn ein stechender Schmerz plötzlich ins Bein schießt, fragen sich viele, was dahintersteckt. Diese spezifischen Beschwerden haben einen klaren medizinischen Hintergrund. Wir helfen dir, sie zu verstehen.
Im Kern handelt es sich um eine Reizung des größten Nervs deines Körpers. Der Nervus ischiadicus verläuft von der Lendenwirbelsäule bis zur Fußsohle. Bei Druck oder Entzündung meldet er sich mit charakteristischen Signalen.
Ischialgie vs. Lumboischialgie: Die Definition
Ärzte unterscheiden zwei Hauptformen dieser Nervenbeschwerden. Beide gehen vom Ischiasnerv aus, zeigen aber unterschiedliche Muster.
Ischialgie bezeichnet Schmerzen, die ausschließlich im Versorgungsgebiet dieses Nervs auftreten. Lumboischialgie kombiniert diese Beinschmerzen mit zusätzlichen Beschwerden im unteren Rücken. Die Unterscheidung ist für die Diagnose und Therapie wichtig.
| Merkmale | Ischialgie | Lumboischialgie |
|---|---|---|
| Schmerzlokalisation | Nur im Versorgungsgebiet des Ischiasnervs (Gesäß, Beinrückseite, Wade, Fuß) | Kombination aus Schmerzen im unteren Rücken UND im Versorgungsgebiet des Ischiasnervs |
| Häufige Ursache | Direkte Reizung der Nervenwurzel (z.B. durch Bandscheibenvorfall) | Kombinierte Probleme (z.B. Bandscheibenvorfall plus muskuläre Verspannungen im Rücken) |
| Diagnostischer Hinweis | Schmerzen strahlen entlang einer klaren Linie aus, oft ohne Rückenbeteiligung | Patienten beschreiben zwei Schmerzzentren: Lendenwirbelsäule und ausstrahlendes Bein |
| Therapie-Fokus | Entlastung der gereizten Nervenwurzel | Behandlung sowohl der Nervenwurzel als auch der Rückenproblematik |
„Neuropathische Schmerzen, wie bei einer Ischialgie, entstehen im Nerv selbst. Sie unterscheiden sich grundlegend von muskulären Schmerzen. Dieses Verständnis ist der Schlüssel zur richtigen Behandlung.“
Typische Schmerzqualität: Vom elektrischen Schlag zum dumpfen Ziehen
Betroffene beschreiben den Beginn oft als plötzlichen, elektrisierenden Schlag. Dieses Gefühl kann in ein anhaltendes, tiefes Ziehen übergehen. Die Qualität gibt wichtige Hinweise.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Diese neuropathischen Schmerzen gehen direkt vom Nerv aus. Sie werden als brennend, stechend oder einschießend wahrgenommen. Im Gegensatz dazu fühlen sich muskuläre Verspannungen eher dumpf und diffus an.
Ein klares Warnsignal ist die Verstärkung bei Husten, Niesen oder Pressen. Der Druck im Rückenmarkkanal steigt dann und drückt auf den gereizten Nerv. Dieses Phänomen nennt man Dehnungsschmerz.
Warum strahlt der Schmerz aus? Die Rolle der Nervenreizung
Die Ausstrahlung bis in den Fuß hat einen anatomischen Grund. Eine Irritation der Nervenwurzel in der Wirbelsäule sendet Signale. Dein Gehirn ordnet sie dem gesamten Verlauf des Nervs zu.
Stell dir den Nerv wie eine Stromleitung vor. Wird sie an der Quelle (Wirbelsäule) gestört, zeigt sich das Problem entlang der gesamten Leitung (bis zum Fuß). Dies erklärt, warum die Ursache im Rücken liegt, du die Beschwerden aber im Bein spürst.
Dieses Wissen hilft dir, deine Symptome besser einzuordnen. Es ist der erste Schritt zu einer gezielten Diagnose. Spezifische Übungen zur Linderung können dann gezielt ansetzen.
Im Alltag bedeutet dies: Achte auf die genaue Qualität und das Ausstrahlungsmuster deiner Schmerzen. Diese Informationen sind für deinen Arzt wertvoll. Sie führen schneller zur richtigen Behandlung.
Der Ischiasnerv: Anatomie und Funktion einfach erklärt
Die faszinierende Struktur des Ischiasnervs erklärt, warum Probleme an so verschiedenen Stellen ähnliche Symptome auslösen. Wir nehmen dich mit auf eine Reise durch deinen Körper, um dieses wichtige Nervenbündel kennenzulernen.
Mit diesem Wissen kannst du deine Symptome besser einordnen. Du verstehst, was dein Arzt meint, wenn er von Nervenwurzeln oder Ausstrahlung spricht.
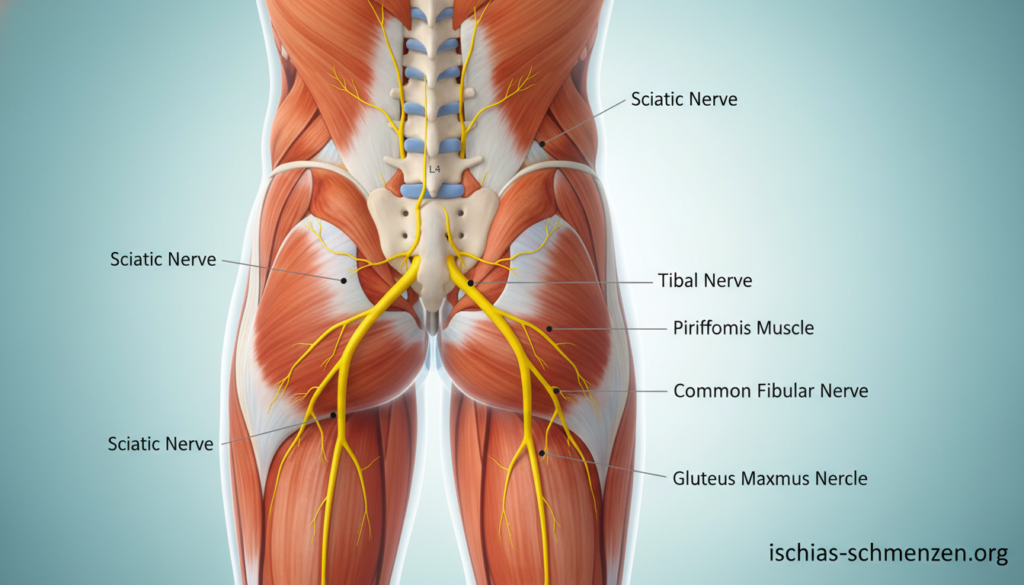
Verlauf vom unteren Rücken bis in den Fuß
Der Ischiasnerv ist der mächtigste Nerv in deinem Körper. Seine Reise beginnt tief im unteren Rücken. Mehrere Nervenwurzeln treten zwischen den Wirbeln L4, L5 und S1-S3 aus.
Diese Wurzeln bündeln sich zu einem starken Strang. Er zieht durch dein Becken und das große Sitzbeinloch. Unter dem Piriformis-Muskel tritt er ins Gesäß.
Von dort verläuft er an der Oberschenkelrückseite hinab. In der Kniekehle teilt er sich in zwei Hauptäste auf. Der Schienbeinnerv und der Wadenbeinnerv übernehmen dann die weitere Versorgung.
So erreichen die Signale schließlich deinen Fuß und sogar die Zehen. Dieser lange Weg macht den Nerv anfällig für Störungen.
Motorische und sensible Aufgaben: Von der Bewegung zum Gefühl
Der Ischiasnerv hat eine doppelte Funktion. Er ist wie eine Datenautobahn für dein Bein. Seine Aufgaben teilen sich in motorische und sensible Bereiche.
Die motorischen Fasern steuern deine Muskeln. Sie sind für die Kraft in Oberschenkel, Wade und Fuß verantwortlich. Ohne sie könntest du nicht gehen, stehen oder deine Zehen bewegen.
Die sensiblen Fasern leiten Gefühle zum Gehirn. Sie melden Berührung, Temperatur und Schmerz. Aus Hüfte, Unterschenkel und Fuß gelangen so Informationen in dein Bewusstsein.
„Ein gesunder Ischiasnerv ist die Voraussetzung für kraftvolle Bewegung und normales Empfinden. Seine komplexe Struktur erklärt, warum Störungen so vielfältige Auswirkungen haben.“
Bei einer Reizung können beide Funktionen beeinträchtigt sein. Das erklärt, warum neben Schmerzen auch Taubheit oder Schwäche auftreten. Solche Warnsignale solltest du ernst nehmen.
Dieses anatomische Verständnis hilft dir, mögliche Ursachen zu erkennen. Es macht auch klar, warum verschiedene Erkrankungen zu ähnlichen Beschwerden führen können. Eine Irritation an der Wirbelsäule wirkt sich genauso aus wie ein Problem im Gesäß.
Im nächsten Schritt schauen wir uns die konkreten Auslöser für solche Nervenreizungen an. Du lernst, zwischen harmlosen Verspannungen und ernsteren Ursachen zu unterscheiden.
Häufige Ursachen für eine Reizung des Ischiasnervs

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Die Suche nach der konkreten Ursache ist fundamental für deine Behandlung. Nicht jedes Problem im unteren Rücken führt zu den gleichen Symptomen. Wir zeigen dir die wichtigsten Auslöser.
Man unterscheidet zwischen mechanischen, entzündlichen und degenerativen Ursachen. Jede Kategorie erfordert einen anderen Therapieansatz. Dein Arzt wird dies bei der Diagnose berücksichtigen.
Bandscheibenvorfall und -vorwölbung als Hauptauslöser
Der Bandscheibenvorfall ist der häufigste Grund für akute Beschwerden. Besonders die Segmente L4/L5 und L5/S1 sind betroffen. Hier treten die Nervenwurzeln des Ischiasnervs aus.
Bei einer Vorwölbung oder einem Vorfall drückt ausgetretenes Bandscheibengewebe auf diese empfindlichen Strukturen. Der direkte Druck löst die charakteristischen Schmerzen aus. Oft geschieht dies bei ruckartigen Bewegungen.
Nicht jeder Vorfall verursacht sofort Symptome. Erst wenn das Material auf die Nervenwurzel drückt, treten Probleme auf. Die Stärke der Beschwerden hängt vom Ausmaß der Kompression ab.
Muskuläre Verspannungen: Das Piriformis-Syndrom
Ein oft übersehener Auslöser sitzt tief im Becken. Der birnenförmige Piriformis-Muskel verläuft direkt über dem Ischiasnerv. Bei Verspannungen kann er diesen einklemmen.
Dieses Piriformis-Syndrom tritt besonders bei langem Sitzen auf. Auch einseitige Belastungen begünstigen die Problematik. Die Symptome ähneln denen eines Bandscheibenvorfalls.
Der Unterschied liegt im Auslöser. Hier sind die Muskeln das Problem, nicht die Wirbelsäule. Gezielte Dehnungen können in diesen Fällen schnelle Linderung bringen.
Degenerative Veränderungen der Wirbelsäule
Mit den Jahren nutzt sich unser Bewegungsapparat ab. Diese altersbedingten Prozesse können den Nervenkanal einengen. Fachleute sprechen von spinaler Stenose.
Arthrose der Wirbelgelenke oder Wirbelgleiten sind typische Beispiele. Die Wirbelsäule verliert an Stabilität. Knochenanbauten und verdickte Bänder engen den Raum für den Nerv ein.
Der Druck entsteht hier langsam und schleichend. Die Beschwerden entwickeln sich oft über Monate. Besonders das Gehen fällt dann schwer.
„Degenerative Veränderungen sind ein natürlicher Alterungsprozess. Nicht jeder Verschleiß führt automatisch zu Schmerzen. Entscheidend ist, wie sehr der Nervenkanal eingeengt wird.“
Seltene Ursachen: Entzündungen, Frakturen und systemische Erkrankungen
In manchen Fällen liegen besondere Umstände vor. Entzündungen der Wirbelkörper oder Bandscheiben reizen den Nerv direkt. Auch Knochenbrüche nach Unfällen kommen infrage.
Systemische Erkrankungen wie Diabetes oder Rheuma können Nervenschäden verursachen. Selbst Tumore im Bereich der Wirbelsäule sind möglich, wenn auch selten.
Eine Schwangerschaft stellt eine physiologische Ursache dar. Das wachsende Kind übt Druck auf den Nerv im Becken aus. Diese Beschwerden klingen meist nach der Geburt ab.
| Ursache | Häufigkeit | Typische Symptomausprägung | Besonderheiten in der Behandlung |
|---|---|---|---|
| Bandscheibenvorfall | Sehr häufig (ca. 60-80% der Fälle) | Plötzlicher, stechender Schmerz, oft mit Ausstrahlung bis zum Fuß | Akute Entlastung wichtig, oft konservativ behandelbar |
| Piriformis-Syndrom | Häufig (ca. 15-20% der Fälle) | Schmerzen besonders beim Sitzen, oft im Gesäß lokalisiert | Dehnung und Lockerung des Muskels stehen im Vordergrund |
| Degenerative Veränderungen | Zunehmend häufig mit dem Alter | Schleichender Beginn, Gehstrecke oft eingeschränkt | Langfristige Stabilisierung der Wirbelsäule notwendig |
| Entzündungen/Systemische Erkrankungen | Selten (unter 5% der Fälle) | Abhängig von der Grunderkrankung, oft beidseitig | Behandlung der Grunderkrankung essentiell |
| Schwangerschaft | Bei Schwangeren häufig | Beschwerden meist im letzten Trimester, oft beidseitig | Schonende Positionierung, Symptome meist temporär |
Diese Übersicht hilft dir, deine Situation besser einzuordnen. Jede Ursache erfordert spezifische Maßnahmen. Dein Arzt kann anhand deiner Symptome die richtige Diagnose stellen.
Im nächsten Schritt lernst du, wie man diese Beschwerden von anderen Problemen unterscheidet. Die Differentialdiagnose ist wichtig für den Therapieerfolg.
Ischias, Hexenschuss oder ISG-Syndrom? Die Differenzialdiagnose
Nicht jeder Schmerz im unteren Rücken oder Bein deutet auf eine Ischialgie hin. Ähnliche Beschwerden können verschiedene Ursachen haben.
Wir helfen dir, deine Symptome genau einzuordnen. Eine klare Unterscheidung ist der Schlüssel zur richtigen Therapie. So findest du schneller Linderung.
Abgrenzung zum Lumbago (Hexenschuss)
Ein Hexenschuss trifft dich oft wie ein Blitz. Plötzliche, stechende Rückenschmerzen lähmen den unteren Rücken. Die Ursache liegt meist in verkrampften Muskeln.
Der entscheidende Unterschied: Die Beschwerden strahlen nicht ins Bein aus. Sie bleiben lokal begrenzt. Oft kannst du dich kaum noch aufrichten.
Diese Verspannungen entstehen durch ruckartige Bewegungen. Auch langes Sitzen in ungünstiger Haltung kann sie auslösen. Im Gegensatz zur Ischialgie ist hier kein Nerv direkt gereizt.
Unterschiede zum Iliosakralgelenk-(ISG)-Syndrom
Das ISG-Syndrom verwirrt viele. Der Schmerz sitzt einseitig tief im Kreuz oder Gesäß. Er kann ähnlich ins Knie ausstrahlen.
Betroffene beschreiben ein „verklemmtes“ Gefühl. Bestimmte Bewegungen wie Drehen oder Aufstehen provozieren ihn. Das Gelenk zwischen Kreuzbein und Becken ist blockiert.
Ein klinischer Test bringt Klarheit. Der sogenannte Viererzeichen-Test prüft die Gelenkfunktion. Mehr dazu findest du in unserer vertiefenden Erklärung zum ISG-Syndrom.
„Die Differentialdiagnose zwischen ISG-Syndrom und einem Bandscheibenvorfall ist klinisch oft herausfordernd. Spezifische Provokationstests sind hier wegweisend.“
Warnsignale (Red Flags), die sofort zum Arzt führen sollten
Manche Symptome dulden keinen Aufschub. Sie weisen auf ernste Probleme hin. In diesen Fällen musst du sofort handeln.
Absolute Alarmzeichen sind neue Lähmungen im Bein. Eine Fußheberschwäche ist ein klassisches Beispiel. Auch Gefühlsstörungen im Genitalbereich sind kritisch.
Kontrollverlust über Blase oder Darm ist ein neurologischer Notfall. Dies kann auf ein Cauda-equina-Syndrom hindeuten. Es erfordert eine sofortige Operation.
- Lähmungen oder Schwäche im Bein oder Fuß
- Taubheit im Sattelbereich (After, Genitalien)
- Blasen- oder Mastdarmstörungen (Inkontinenz, Harndrang)
- Fieber in Verbindung mit Rückenschmerzen
- Nachtschmerz, der dich aus dem Schlaf reißt
Bei diesen Red Flags darfst du keine Zeit verlieren. Suche umgehend einen Arzt oder die Notaufnahme auf. Deine Nerven müssen schnell entlastet werden.
Mit diesem Wissen kannst du deine Symptome besser bewerten. Du erkennst, wann du selbst aktiv werden kannst. Und du weißt, wann professionelle Hilfe essentiell ist.
Akutmaßnahmen bei starken Schmerzen: Was hilft sofort?
In der akuten Phase fühlst du dich oft hilflos – wir zeigen dir wirksame Soforthilfen. Bei plötzlichen Rückenschmerzen mit Ausstrahlung brauchst du klare Anleitungen. Diese Maßnahmen überbrücken die schlimmste Phase sicher.
Drei bewährte Methoden bringen schnelle Erleichterung. Sie zielen auf Entlastung, Entspannung und sanfte Mobilisation. Wir erklären dir Schritt für Schritt, wie du sie anwendest.
Die entlastende Stufenlagerung: Anleitung
Diese Position reduziert sofort den Druck auf die Nervenwurzeln. Sie ist einfach und überall durchführbar. Du benötigst nur eine stabile Unterlage.
Lege dich flach auf den Rücken. Platziere deine Unterschenkel auf einem Stuhl oder Kissenstapel. Knie und Hüfte sollten etwa 90 Grad angewinkelt sein.
Diese Lagerung entlastet deine Lendenwirbelsäule. Der Ischiasnerv erfährt weniger Zug. Bleibe 15-20 Minuten in dieser Rückenlage.
Wärmeanwendung zur Muskelentspannung
Wärme ist dein Verbündeter gegen schmerzhafte Verspannungen. Sie durchblutet das Gewebe und lockert verkrampfte Fasern. Das mindert den Druck auf den gereizten Nerv.
Ein Kirschkernkissen oder eine Wärmflasche eignen sich ideal. Lege sie für 20 Minuten auf dein Gesäß oder den unteren Rücken. Achte auf eine angenehme Temperatur.
Ein warmes Bad bietet ganzkörperliche Entspannung. Die Muskulatur um den Nerv entspannt sich nachhaltig. Wiederhole die Anwendung zwei- bis dreimal täglich.
„Lokale Wärme fördert die Durchblutung und reduziert muskuläre Schutzspannung. Dies kann den Druck auf neuralen Strukturen signifikant verringern.“
Vorsichtige Dehnung in der Akutphase
Sanfte Übungen können den akuten Schmerz lindern. Wichtig ist ein behutsames Vorgehen. Überdehne den gereizten Nerv nicht.
Beginne mit der Dehnung der Gesäßmuskulatur. Lege dich auf den Rücken und ziehe ein Knie zur Brust. Halte die Spannung für 20-30 Sekunden.
Die Oberschenkelrückseite dehnst du vorsichtig im Sitzen. Beuge dich mit geradem Rücken nach vorne. Spüre die Dehnung, aber keinen stechenden Schmerz.
Diese Bewegung erhält die Flexibilität. Sie verhindert zusätzliche Verkürzungen. Führe jede Dehnung zwei- bis dreimal durch.
Warum absolute Schonung schadet
Übertriebene Bettruhe verlängert deine Beschwerden. Studien belegen diesen Effekt deutlich. Längere Immobilisation schwächt deine Muskeln.
- Muskelabbau beginnt bereits nach 3-4 Tagen
- Die Beweglichkeit der Wirbelsäule nimmt ab
- Der Heilungsprozess wird nicht beschleunigt
- Chronische Schmerzen können sich entwickeln
Bleibe maximal 1-3 Tage in schonender Position. Dann beginne mit sanfter Aktivität. Dein Körper braucht moderate Bewegung zur Genesung.
Diese Akutmaßnahmen geben dir Kontrolle zurück. Sie überbrücken die kritische Zeit bis zum Arztbesuch. Kombiniere sie für optimale Wirkung.
Bewegung oder Schonung? Der richtige Weg im Alltag
Studien der letzten Jahre haben ein altes Dogma widerlegt: absolute Schonung. Früher galt strikte Bettruhe als oberstes Gebot. Heute wissen wir, dass dieses Vorgehen den Heilungsprozess sogar verzögern kann.
Dein Körper braucht nach der akuten Phase einen klaren Plan. Es geht nicht um „entweder oder“, sondern um ein kluges „sowohl als auch“. Wir zeigen dir, wie du deine Handlungsfähigkeit bewahrst, ohne dich zu überfordern.
Warum übertriebene Bettruhe schadet
Längere Immobilisation schwächt deine Muskulatur. Dieser Abbau beginnt bereits nach wenigen Tagen. Deine Rumpfmuskulatur verliert an Stabilität.
Die Beschwerden werden dadurch nicht besser. Im Gegenteil: Eine starre Schonhaltung kann neue Verspannungen provozieren. Ein Teufelskreis aus Schmerz, Schonung und erneuter Reizung entsteht.
„Der Verlauf akuter Rückenschmerzen ist in Studien gleich, ob Patienten die ersten Tage im Bett verbringen oder sich vorsichtig bewegen. Die Funktion erholt sich bei aktiveren Patienten jedoch signifikant schneller.“
Maximal ein bis drei Tage mit reduzierter Aktivität sind in Ordnung. Danach solltest du deinen Alltag schrittweise wieder aufnehmen. Dein Rücken braucht moderate Belastung, um gesund zu werden.
Schmerzadaptierte Aktivität: So bleiben Sie in Bewegung
Dieses Prinzip ist dein Leitfaden. Es bedeutet: Höre auf deinen Körper und bewege dich innerhalb deiner Grenzen. Sanfte Aktivität ist oft die beste Medizin.
Ein kurzer Spaziergang ist ein idealer Start. Gehe so weit, dass die Schmerzen nicht deutlich zunehmen. Eine leichte Zunahme des Unwohlseins ist in Ordnung.
Vermeide jedoch Aktivitäten, die stechende Beschwerden auslösen. Das richtige Maß ist entscheidend. Du trainierst damit nicht nur deine Muskeln, sondern auch dein Vertrauen in den eigenen Körper.
- Beginne mit kurzen Einheiten: 5-10 Minuten Gehen mehrmals täglich.
- Steigere langsam: Erhöhe Dauer und Tempo nur, wenn es sich gut anfühlt.
- Variiere die Bewegungen: Wechsle zwischen Gehen, Stehen und entspanntem Sitzen ab.
Vermeiden von Überlastung: Tipps für das Heben und Sitzen
Bestimmte Alltagshandlungen bergen Risiken. Mit der richtigen Technik schonst du deine Wirbelsäule. So beugst du Rückschlägen vor.
Heben und Tragen: Gehe immer in die Hocke, halte den Rücken gerade. Nutze die Kraft deiner Beinmuskeln. Trage Lasten nah am Körper.
Langes Sitzen: Statische Haltung belastet die Bandscheiben. Stehe mindestens alle 30 Minuten auf. Wechsle regelmäßig deine Position.
Ein Keilkissen oder eine Lordosenstütze können helfen. Sie verbessern die Sitzhaltung. Achte darauf, dass beide Füße flach auf dem Boden stehen.
Innerhalb weniger Wochen wird diese achtsame Bewegung zur Gewohnheit. Du durchbrichst den Teufelskreis und gewinnst Kontrolle zurück. Dein aktiver Beitrag ist ein wesentlicher Teil der Genesung.
Konservative Behandlung: Von Physiotherapie bis Medikamente
Die konservative Behandlung bildet das stabile Fundament für die Genesung bei einer Ischialgie. Sie setzt auf mehrere, sich ergänzende Säulen. Unser Ziel ist es, die Ursachen der Nervenreizung zu adressieren und dir langfristige Stabilität zu geben.
Ein individueller Plan kombiniert aktive und passive Maßnahmen. Dein Arzt und Therapeut erstellen ihn mit dir. So findest du den besten Weg aus den Beschwerden.
Physiotherapie und manuelle Therapie
Gezielte Bewegung ist der zentrale Pfeiler. Ein Physiotherapeut analysiert deine Haltung und Bewegungsmuster. Gemeinsam erarbeitet ihr Übungen zur Kräftigung der Rumpf- und Gesäßmuskulatur.
Starke Muskeln entlasten die Wirbelsäule und schützen die Nervenwurzeln. Die Mobilisation verbessert die Flexibilität. Dies ist besonders wichtig nach einem Bandscheibenvorfall.
Die manuelle Therapie ergänzt dies durch gezielte Handgriffe. Sie löst Blockaden in den kleinen Wirbelgelenken und entspannt tiefe Verspannungen. Diese ganzheitliche Herangehensweise unterstützt deine Genesung aktiv. Weitere praktische Strategien für den Alltag kannst du hier entdecken.
Entzündungshemmende Schmerzmittel (NSAR): Nutzen und Nebenwirkungen
Nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen oder Diclofenac lindern akute Schmerzen. Sie hemmen die Entzündung an der gereizten Nervenwurzel. Studien zeigen, dass sie bei etwa 10% der Betroffenen eine spürbare Linderung bringen.
Ihr Einsatz sollte jedoch wohlüberlegt sein. Bei rund 5% der Patienten treten Magen-Darm-Nebenwirkungen auf. Die Einnahme über viele Wochen kann auch die Nieren belasten.
„NSAR sind ein wirksames Werkzeug in der Akutphase. Ihre Anwendung sollte zeitlich begrenzt und immer in Absprache mit dem behandelnden Arzt erfolgen, um Risiken zu minimieren.“
Sie sind also eine Brücke, keine Dauerlösung. Nutze sie, um die schlimmste Phase zu überbrücken. Parallel solltest du stets an der aktiven Behandlung mit Bewegung arbeiten.
Kortisonspritzen (epidurale Infiltration)
Bei anhaltenden, starken Beschwerden kann eine gezielte Spritze helfen. Der Arzt injiziert ein Kortisonpräparat nah an die betroffene Nervenwurzel. Dies geschieht unter Röntgenkontrolle für höchste Präzision.
Das Kortison hemmt die Entzündung direkt am Ort des Geschehens. Bei etwa 10% der Patienten lindert es die Symptome für mehrere Wochen spürbar. So gewinnst du Zeit für die physiotherapeutische Aufbauarbeit.
Mögliche Nebenwirkungen sind vorübergehendes Kribbeln, Übelkeit oder leichtes Fieber. Der Nutzen überwiegt in der Regel bei klar indizierten Fällen. Dein Arzt wird die Vor- und Nachteile mit dir besprechen.
Warum Opioide und Muskelrelaxanzien nicht die erste Wahl sind
Starke Schmerzmittel wie Opioide oder muskelentspannende Medikamente werden in Leitlinien nicht empfohlen. Der Grund ist einfach: Ihr Nutzen bei rein nervenbedingten Schmerzen ist oft fraglich.
Opioide bergen ein Abhängigkeitsrisiko und verursachen häufig Müdigkeit und Verstopfung. Muskelrelaxanzien entspannen zwar die Muskulatur, beeinträchtigen aber die Reaktionsfähigkeit. Sie behandeln zudem nicht die eigentliche Ursache.
Für Nervenmedikamente wie Pregabalin gilt Ähnliches. Sie kommen erst in Betracht, wenn andere Therapien versagen. Die Nebenwirkungen können die Lebensqualität stark beeinträchtigen.
| Therapie-Option | Hauptwirkung | Typische Anwendungsdauer | Wichtige Hinweise |
|---|---|---|---|
| Physiotherapie | Kräftigung, Mobilisation, Haltungsschulung | Mehrere Wochen bis Monate | Aktiver, nachhaltiger Ansatz; Grundpfeiler der Behandlung |
| NSAR (z.B. Ibuprofen) | Entzündungshemmung, Schmerzlinderung | Tage bis wenige Wochen (akut) | Nicht für Dauergebrauch; Magen- und Nierenfunktion beachten |
| Kortisonspritze (epidural) | Lokale, starke Entzündungshemmung | Wirkung für mehrere Wochen | Invasiver Eingriff; Option bei therapieresistenten Schmerzen |
| Opioide / Muskelrelaxanzien | Zentrale Schmerzdämpfung / Muskelentspannung | Äußerst kurz, wenn überhaupt | Keine First-Line-Therapie; hohes Nebenwirkungsprofil, fraglicher Nutzen |
Die beste Behandlung ist oft eine Kombination. Aktive Bewegung durch Physiotherapie bildet die Basis. Zeitlich begrenzte Medikation kann in der Akutphase unterstützen.
Entscheidend ist der Dialog mit deinem Arzt. Gemeinsam könnt ihr den Plan finden, der zu dir und deinen Beschwerden passt. So überwindest du die Rückenschmerzen nachhaltig.
Wann kommt eine Operation infrage?
Ein chirurgischer Eingriff ist bei Ischialgie nur in bestimmten, klar definierten Situationen notwendig. Die Entscheidung dafür wird gemeinsam mit deinem Arzt sorgfältig abgewogen. Wir möchten dir die Kriterien transparent machen.
Über 75% aller Bandscheibenvorfälle heilen auch ohne Operation aus. Daher ist Geduld oft ein wichtiger Begleiter. Ein Eingriff wird erwogen, wenn konservative Wege nicht zum Ziel führen.
Klare Indikationen: Anhaltende Lähmungen und Cauda-equina-Syndrom
Manche Symptome dulden keinen Aufschub. Sie erfordern eine sofortige Notfall-Operation. Deine Sicherheit steht hier an erster Stelle.
Das gefürchtete Cauda-equina-Syndrom ist ein absoluter Notfall. Es äußert sich durch Taubheit im Genitalbereich. Auch Kontrollverlust über Blase oder Darm kann auftreten.
Anhaltende Lähmungen sind ein weiteres Warnsignal. Eine Fußheberschwäche ist ein klassisches Beispiel. Betroffene können den Fuß nicht mehr aktiv anheben.
- Absolute Notfall-Indikationen: Cauda-equina-Syndrom, fortschreitende Lähmungen
- Typische Symptome: Sattelanästhesie, Blasen-/Mastdarmstörungen, Fußheberschwäche
- Handlung: Sofortige Vorstellung in einer Klinik mit Wirbelsäulenchirurgie
In diesen Fällen muss der Druck auf die Nervenwurzeln schnell beseitigt werden. Nur so können bleibende Schäden verhindert werden. Dein Arzt wird hier keine Zeit verlieren.
Option nach erfolgloser konservativer Therapie
Die geplante Operation folgt anderen Regeln. Sie kommt infrage, wenn die konservative Behandlung über mehrere Wochen keine Besserung bringt. Die Lebensqualität ist dann oft stark eingeschränkt.
Konkrete Kriterien helfen bei der Entscheidung. Die Beschwerden müssen den Alltag unerträglich machen. Ein im MRT nachgewiesener Bandscheibenvorfall sollte die eindeutige Ursache sein.
Typischerweise wird ein Zeitraum von 6-12 Wochen abgewartet. In dieser Zeit kommen Physiotherapie und Medikamente zum Einsatz. Zeigen sie keine Wirkung, wird der Eingriff erwogen.
„Die Indikation zur elektiven Bandscheibenoperation stellt sich, wenn trotz adäquater konservativer Therapie über mindestens 6 Wochen persistierende, funktionell einschränkende radikuläre Schmerzen bestehen.“
Die Entscheidung wird immer individuell getroffen. Deine persönliche Schmerzbelastung spielt eine große Rolle. Auch dein allgemeiner Gesundheitszustand wird berücksichtigt.
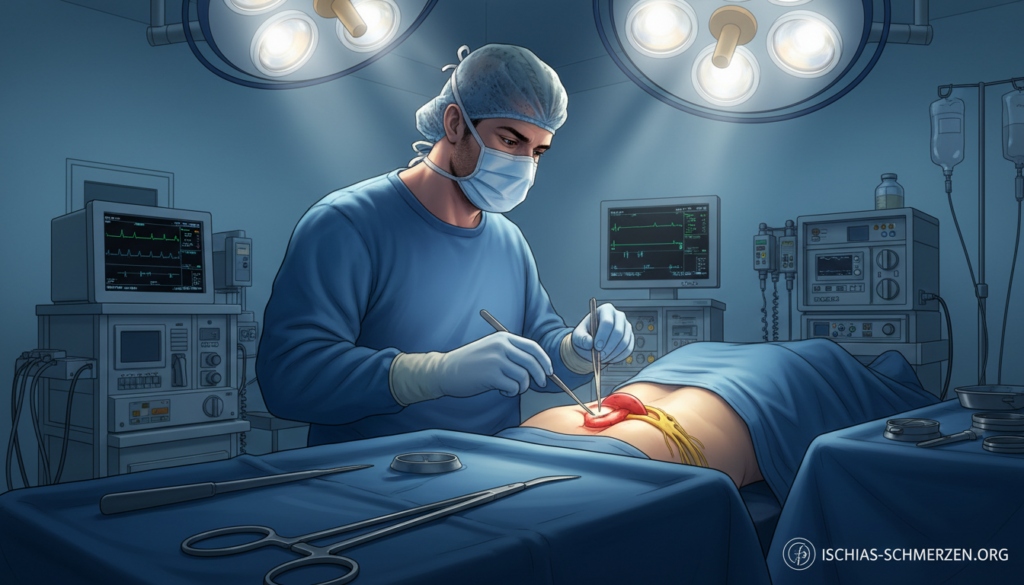
Der typische Ablauf bei einer Bandscheiben-OP
Die mikrochirurgische Bandscheibenoperation (MIC) ist heute Standard. Sie ist minimal-invasiv und schonend. Wir beschreiben dir den typischen Ablauf.
Über einen kleinen Hautschnitt von etwa 2-3 cm arbeitet der Chirurg. Unter dem Operationsmikroskop hat er eine optimale Sicht. So kann er präzise und gewebeschonend vorgehen.
Das vorgefallene Bandscheibengewebe wird entfernt. Dadurch wird der Nerv sofort entlastet. Der Druck auf die Nervenwurzeln verschwindet.
Der Eingriff dauert in der Regel 45-90 Minuten. Oft kann er in Vollnarkose oder auch in Spinalanästhesie durchgeführt werden. Die Wahl besprichst du mit dem Anästhesisten.
Nach der Operation spürst du meist sofort eine Entlastung. Die ausstrahlenden Schmerzen ins Bein lassen deutlich nach. Die Wundschmerzen sind vergleichsweise gering.
Der stationäre Aufenthalt beträgt oft nur 2-5 Tage. Bereits am ersten Tag nach dem Eingriff wirst du mobilisiert. Gehübungen und vorsichtige Bewegung stehen auf dem Plan.
Die Erfolgsaussichten sind bei klarer Indikation gut. Etwa 80-90% der Patienten berichten über eine deutliche Besserung. Die Rückfallquote liegt bei etwa 5-10%.
Wir möchten dir Ängste vor dem Eingriff nehmen, wenn er medizinisch notwendig ist. Gleichzeitig betonen wir: Die meisten Bandscheibenvorfälle heilen auch ohne Chirurgie aus. Eine gut informierte Entscheidung ist der beste Weg.
Praktische Übungen zur Linderung und Kräftigung
Aktive Selbsthilfe ist ein entscheidender Schritt, um die Kontrolle über deine Beschwerden zurückzugewinnen. Wir zeigen dir drei bewährte Übungen, die du sicher zu Hause durchführen kannst. Sie zielen auf Entspannung und sanfte Kräftigung ab.
Unser Fokus liegt auf schmerzadaptierter Bewegung. Eine leichte Dehnspannung ist erwünscht. Ein stechender Schmerz signalisiert dir dagegen, die Intensität zu reduzieren.
Übung 1: Dehnung der Gesäßmuskulatur in Rückenlage
Diese Dehnung löst Verspannungen im großen Gesäßmuskel. Sie reduziert den Druck auf den Nerv im Becken. Beginne in bequemer Rückenlage auf einer Matte.
Winkle beide Knie an. Die Füße bleiben flach auf dem Boden. Umfasse nun ein Knie mit beiden Händen.
Ziehe es behutsam in Richtung deiner Schulter. Spüre die Dehnung in deinem Gesäß. Halte diese Position für 30 Sekunden.
Atme ruhig weiter. Wechsle dann zur anderen Seite. Wiederhole die Dehnung zwei- bis dreimal pro Bein.
Übung 2: Der „Figure-Four-Stretch“ für Piriformis und Hüfte
Der Piriformis-Muskel liegt tief im Gesäß. Bei Verspannungen kann er den Ischiasnerv reizen. Diese Dehnung bringt gezielt Linderung.
Lege dich wieder auf den Rücken. Stelle beide Füße auf. Lege nun den Knöchel eines Beines auf das gegenüberliegende Knie.
Es entsteht die Form einer „4“. Greife mit beiden Händen um deinen Oberschenkel. Ziehe das Bein vorsichtig zum Körper.
Du spürst eine deutliche Spannung im äußeren Gesäß. Halte die Dehnung etwa eine Minute. Atme tief in den Bereich hinein.
„Der Figure-Four-Stretch ist eine der effektivsten Dehnungen für den Piriformis-Muskel. Bei regelmäßiger Anwendung kann er muskulär bedingte Nervenreizungen deutlich reduzieren.“
Übung 3: Entspannung für den unteren Rücken in der Position des Kindes
Diese Ruheposition aus dem Yoga entlastet deine gesamte Wirbelsäule. Sie dehnt sanft den unteren Rücken. Gleichzeitig beruhigt sie das Nervensystem.
Beginne im Kniestand auf einer weichen Unterlage. Deine großen Zehen berühren sich. Setze dein Gesäß auf deine Fersen.
Beuge deinen Oberkörper langsam nach vorne. Lege deine Stirn auf den Boden. Strecke deine Arme nach vorne aus.
Entspanne Schultern, Nacken und Rücken. Bleibe für zwei Minuten in dieser Haltung. Spüre, wie sich deine Muskulatur löst.
Häufigkeit und Durchführung: Ein Trainingsplan für zu Hause
Konsistenz ist wichtiger als Intensität. Ein regelmäßiges, sanftes Programm bringt den größten Nutzen. Wir empfehlen diesen einfachen Plan.
Führe die drei Übungen täglich durch. Ideal ist eine ruhige Zeit am Morgen oder Abend. Beginne mit kurzen Einheiten.
- Dauer pro Dehnung: 30-60 Sekunden halten
- Wiederholungen: 2-3 Mal pro Seite bei Übung 1 und 2
- Gesamtdauer: Etwa 10-15 Minuten pro Training
- Optimale Zeit: Nach einer warmen Dusche oder Wärmeanwendung
Deine Muskeln sind dann besser durchblutet. Sie reagieren elastischer auf die Dehnreize. Vermeide die Übungen direkt nach dem Aufstehen.
Pass dein Training deinem Befinden an. An guten Tagen kannst du länger dehnen. An schlechten Tagen reichen kürzere Einheiten.
Kombiniere die Dehnungen mit einem kurzen Spaziergang. Sanfte Bewegung fördert die Durchblutung. Sie unterstützt den Heilungsprozess aktiv.
Vermeide langes Sitzen direkt nach dem Training. Stehe auf und gehe ein paar Schritte. So behältst du die gewonnene Beweglichkeit.
Mit diesem Plan übernimmst du Verantwortung für deine Gesundheit. Du lernst, auf die Signale deines Körpers zu hören. Das ist der Weg zu nachhaltiger Linderung.
Prävention: Wie Sie zukünftigen Ischiasschmerzen vorbeugen
Nach überstandenen Beschwerden fragst du dich sicherlich: Wie kann ich verhindern, dass diese Schmerzen wiederkehren? Die gute Nachricht ist, dass du mit gezielten Maßnahmen viel Einfluss hast. Prävention bedeutet hier aktive Investition in deine langfristige Gesundheit.
Wir zeigen dir vier wirksame Säulen, die deine Wirbelsäule schützen. Diese Strategien bauen auf wissenschaftlichen Erkenntnissen auf. Sie geben dir Kontrolle über dein Wohlbefinden zurück.
Unser Ansatz ist nachhaltig und praktisch umsetzbar. Du brauchst kein Leistungssportler zu sein. Schon kleine, regelmäßige Veränderungen im Alltag machen einen großen Unterschied.
Kräftigung der Rumpfmuskulatur als zentrale Säule
Eine starke Körpermitte wirkt wie ein natürliches Stützkorsett. Sie entlastet deine Bandscheiben und schützt die Nervenwurzeln. Deine Muskeln übernehmen dann einen Teil der Haltearbeit.
Die tiefe Bauch- und Rückenmuskulatur stabilisiert deine Lendenwirbelsäule. Bei Bewegung federt sie Stöße ab. So bleibt der Druck auf die neuralen Strukturen gering.
Zwei Übungen eignen sich ideal für den Einstieg. Die Plank (Unterarmstütz) und die Brücke kräftigen deinen gesamten Rumpf. Beginne mit kurzen Haltezeiten von 20-30 Sekunden.
Steigere die Intensität langsam. Dein Ziel sind 2-3 Sätze pro Übung, 3-4 Mal pro Woche. Konsistenz ist wichtiger als maximale Kraft.
Rückengerechtes Verhalten im Beruf und Alltag
Deine täglichen Gewohnheiten prägen die Gesundheit deines unteren Rückens. Ein ergonomischer Arbeitsplatz ist hier entscheidend. Achte auf einen höhenverstellbaren Stuhl und genügend Beinfreiheit.
Beim Heben schwerer Lasten gehst du immer in die Knie. Halte den Rücken gerade und nutze die Kraft deiner Beinmuskulatur. Trage Gegenstände nah am Körper.
Vermeide langes statisches Sitzen. Stehe mindestens alle 30 Minuten auf und gehe ein paar Schritte. Wechsle regelmäßig deine Sitzposition.
Auch die Wahl der Matratze beeinflusst dein Wohlbefinden. Sie sollte deine Wirbelsäule in neutraler Position stützen. Probiere verschiedene Härtegrade aus.
Regelmäßige Dehnung der Hüftbeuger und Oberschenkelrückseite
Verkürzte Muskeln verändern die Statik deines Beckens. Dies belastet die Lendenwirbelsäule unnötig. Besonders die Hüftbeuger sind bei sitzenden Tätigkeiten betroffen.
Sie ziehen das Becken nach vorne und begünstigen einen Hohlrücken. Der Druck auf die Bandscheiben und Nerven steigt. Regelmäßiges Dehnen beugt diesem Effekt vor.
Dehne deine Oberschenkelrückseite im Stehen oder Sitzen. Beuge dich mit geradem Rücken nach vorne. Spüre die Dehnung, aber keinen Schmerz.
Für die Hüftbeuger eignet sich der Ausfallschritt. Gehe mit einem Bein nach vorne und schiebe dein Gesäß nach vorn. Halte die Spannung für 30 Sekunden pro Seite.
„Muskuläre Dysbalancen sind eine häufige Ursache für biomechanische Probleme der Wirbelsäule. Gezieltes Dehnen verkürzter Muskelgruppen kann präventiv wirken und das Risiko für Nervenreizungen senken.“
Umgang mit Risikofaktoren wie Übergewicht und Stress
Bestimmte Faktoren erhöhen die Belastung deiner Wirbelsäule. Übergewicht bedeutet zusätzlichen Druck auf die Bandscheiben. Schon eine moderate Gewichtsreduktion von 5-10% bringt spürbare Entlastung.
Psychischer Stress manifestiert sich oft in muskulären Verspannungen. Dein Nacken und Rücken verkrampfen sich unbewusst. Diese Anspannung kann auf die neuralen Strukturen übergreifen.
Bewegung ist hier doppelt wirksam. Sie hilft beim Gewichtsmanagement und baut Stresshormone ab. Ein täglicher Spaziergang von 30 Minuten ist ein guter Start.
Entspannungstechniken wie progressive Muskelentspannung oder Achtsamkeitsübungen ergänzen das Programm. Sie unterbrechen den Teufelskreis aus Anspannung und Schmerz.
| Präventive Maßnahme | Konkrete Umsetzung | Erwarteter Nutzen | Häufigkeit/Empfehlung |
|---|---|---|---|
| Rumpfkrafttraining | Planks, Brücke, Seitstütz, Bird-Dog | Erhöhte Stabilität der Wirbelsäule, Entlastung der Bandscheiben | 3-4x pro Woche, 15-20 Min. |
| Ergonomische Anpassung | Höhenverstellbarer Arbeitsplatz, dynamisches Sitzen, richtige Hebetechnik | Vermeidung von Fehlbelastungen, Reduktion einseitiger Druckpunkte | Täglich im Alltag integrieren |
| Regelmäßiges Dehnen | Hüftbeuger-Dehnung, Oberschenkelrückseite, Gesäßmuskulatur | Aufrechterhaltung muskulärer Balance, Vorbeugung von Beckenschiefstand | Täglich, 5-10 Min., besonders nach langem Sitzen |
| Gewichtsmanagement | Ausgewogene Ernährung, regelmäßige Bewegung, realistische Ziele | Reduktion der axialen Belastung auf die Wirbelsäule um bis zu 30% | Langfristige Lebensstilanpassung |
| Stressreduktion | Bewegung an der frischen Luft, Entspannungstechniken, ausreichend Schlaf | Verminderung muskulärer Verspannungen, Senkung der Schmerzempfindlichkeit | Täglich bewusste Auszeiten, 20-30 Min. Entspannung |
Diese präventiven Strategien ergänzen sich gegenseitig. Beginne mit einer Säule, die dir leicht fällt. Baue nach und nach weitere Elemente in deinen Alltag ein.
Denke in Wochen und Monaten, nicht in Tagen. Dein Körper braucht Zeit, um sich an neue Gewohnheiten zu gewöhnen. Bleibe geduldig und konsequent.
Bei akuten Beschwerden konsultiere immer deinen Arzt. Prävention ersetzt keine notwendige Behandlung. Sie ist dein Werkzeug für ein beschwerdefreies, bewegliches Leben.
Fazit: Aktives Management führt aus dem Schmerz
Mit dem richtigen Wissen und gezielten Maßnahmen gewinnst du die Kontrolle über deine Beschwerden zurück. Die meisten Episoden mit ausstrahlenden Schmerzen lassen sich bewältigen.
Der Schlüssel liegt in deiner aktiven Rolle. Verstehe die Ursache deiner Symptome. Nutze schmerzadaptierte Bewegung statt Schonung.
Wir ermutigen dich, professionelle Hilfe zu suchen, wenn Probleme anhalten. Eine klare Diagnose gibt Sicherheit. Du musst den Schmerz nicht alleine durchstehen.
Denke langfristig für deinen Alltag. Investiere in Prävention durch Kräftigung. Gezielte Übungen stabilisieren deinen Rücken nachhaltig.
Nimm deine Gesundheit selbst in die Hand. Vertraue auf die Selbstheilungskräfte deines Körpers. Bleibe in Bewegung und handle bewusst.
FAQ
Wie unterscheide ich Ischiasschmerzen von einem normalen Hexenschuss?
Ein Hexenschuss (Lumbago) verursacht meist stechende oder dumpfe Schmerzen lokal im unteren Rücken. Ziehende Ischiasschmerzen strahlen dagegen typischerweise ins Gesäß und das Bein aus – bis in den Fuß. Diese Ausstrahlung ist ein klares Zeichen für eine Reizung des Ischiasnervs.
Sollte ich mich bei akuten Beschwerden schonen oder bewegen?
Übertriebene Bettruhe kann Ihre Muskulatur schwächen und die Beschwerden verlängern. Besser ist schmerzadaptierte Aktivität. Kurze, sanfte Spaziergänge und angepasste Übungen fördern die Durchblutung und helfen, Verspannungen zu lösen. Hören Sie auf Ihren Körper und vermeiden Sie Überlastung.
Welche Soforthilfe lindert die Schmerzen am effektivsten?
Die Stufenlagerung entlastet den Nerv sofort. Legen Sie sich auf den Rücken und lagern Sie die Unterschenkel im rechten Winkel auf einem Stuhl oder Kissenstapel. Zusätzlich kann eine Wärmflasche oder ein Kirschkernkissen auf den unteren Rücken muskuläre Verspannungen lockern und für Linderung sorgen.
Wann muss ich wegen meiner Ischialgie unbedingt zum Arzt?
Suchen Sie sofort ärztliche Hilfe bei Taubheitsgefühlen im Genital- oder Analbereich, neu auftretender Blasen- oder Darmschwäche (z.B. Inkontinenz) oder Lähmungserscheinungen im Bein. Diese „Red Flags“ können auf ein seltenes, aber ernstes Cauda-equina-Syndrom hinweisen.
Ist eine Operation bei einem Bandscheibenvorfall immer nötig?
Nein. Über 90% der Fälle lassen sich erfolgreich konservativ behandeln. Eine Operation kommt erst infrage, wenn trotz Physiotherapie und Medikamente über Wochen starke Schmerzen bestehen oder Lähmungen auftreten. Ihr Arzt wird mit Ihnen alle Optionen besprechen.
Welche Übungen kann ich sicher zu Hause durchführen?
Sanfte Dehnungen der Gesäßmuskulatur und des Piriformis-Muskels sind oft hilfreich. Eine einfache Übung: Legen Sie sich auf den Rücken, stellen Sie die Beine an. Legen Sie nun einen Knöchel auf den gegenüberliegenden Oberschenkel (Figure-Four-Position) und ziehen Sie das angewinkelte Bein vorsichtig Richtung Brust. Halten Sie die Dehnung für 30 Sekunden.
Wie kann ich zukünftigen Problemen mit dem Ischiasnerv vorbeugen?
Die beste Prävention ist eine starke Rumpfmuskulatur. Regelmäßiges Training der Bauch- und Rückenmuskeln stabilisiert Ihre Wirbelsäule. Achten Sie im Alltag auf rückengerechtes Heben (aus den Knien) und dynamisches Sitzen. Dehnen Sie regelmäßig Ihre Hüftbeuger und Oberschenkelrückseite.