Ein stechender Schlag fährt plötzlich in Ihren unteren Rücken. Der Schmerz zieht wie ein Blitz bis ins Bein. Diese elektrisierende Qualität ist kein Zufall. Sie signalisiert eine direkte Reizung des Ischiasnervs.
Wir erklären Ihnen heute, warum sich diese Beschwerden so anfühlen. Der Nerv leitet Signale wie ein Kabel. Bei Druck oder Entzündung feuert er falsche Impulse ab. Ihr Gehirn interpretiert dies als scharfen, einschießenden Schmerz.
Viele Menschen kennen dieses Problem. Die Ischialgie ist mehr als einfache Rückenschmerzen. Sie betrifft den längsten Nerv Ihres Körpers. Daher strahlen die Symptome oft weit aus.
Wir nehmen Ihre Erfahrung ernst. Gleichzeitig zeigen wir Ihnen Lösungen auf. Verstehen Sie die Ursache. Dann finden Sie mit uns Wege zur Linderung. Sie sind mit diesen Beschwerden nicht allein.
Das Wichtigste in Kürze
- Elektrisierende Schmerzen im Rücken und Bein sind ein typisches Zeichen für Ischiasnerv-Reizung.
- Die stechende, blitzartige Qualität entsteht durch fehlgeleitete Nervensignale.
- Ischiasschmerzen (Ischialgie) unterscheiden sich von allgemeinen Rückenschmerzen und erfordern spezifische Maßnahmen.
- Der Schmerz kann vom Gesäß über die Oberschenkel-Rückseite bis in den Fuß ausstrahlen.
- Eine genaue Ursachenklärung ist der erste Schritt zu wirksamer Behandlung und Linderung.
- Bewegungsstrategien und gezielte Übungen können in vielen Fällen deutliche Erleichterung bringen.
- Wir begleiten Sie mit fundiertem Wissen und praktischen Handlungsempfehlungen.
Was sind elektrisierende Ischiasschmerzen? Das Leitsymptom verstehen
Die charakteristische Empfindung bei einer Ischialgie lässt sich kaum mit gewöhnlichen Rückenschmerzen vergleichen. Wir erklären Ihnen detailliert, was diese besondere Qualität ausmacht. So können Sie Ihre eigenen Beschwerden besser einordnen.
Unser Ziel ist Klarheit. Wir möchten Ihnen zeigen, welche Symptome typisch sind. Gleichzeitig besprechen wir Warnzeichen, die ernst genommen werden müssen.
Die typische Schmerzqualität: Wie ein elektrischer Schlag
Patienten beschreiben das Gefühl oft als plötzlichen, blitzartigen Einschlag. Diese stechende Empfindung entsteht durch eine direkte Reizung des Ischiasnervs. Der Nerv leitet dann fehlerhafte Signale an Ihr Gehirn weiter.
Warum wird der Schmerz beim Husten oder Niesen stärker? Der Druck im Bauchraum erhöht sich kurzzeitig. Dieser Druck kann auf die bereits gereizten Nerven wirken. Die Schmerzen fühlen sich dann verstärkt an.
Ihr Körper nimmt oft automatisch eine Schonhaltung ein. Sie beugen sich vielleicht zur gesunden Seite. Diese Haltung entlastet vorübergehend, kann aber Muskelverspannungen fördern.
Weitere Symptome: Von Ausstrahlung bis zu Taubheitsgefühlen
Der Ischiasnerv ist ein gemischter Nerv. Er enthält sensible Fasern für das Gefühl und motorische Fasern für die Bewegung. Daher reichen die Symptome über reine Schmerzen hinaus.

Empfehlung
Ischias lindern – strukturiert in 30 Tagen
✓ Kein Abo · 30 Tage Geld-zurück-Garantie
✓ Strukturierter Trainingsplan mit klarer Progression
✓ Ohne Geräte · zu Hause durchführbar
Die vollständige Palette möglicher Beschwerden umfasst:
- Ausstrahlende Schmerzen: Vom unteren Rücken über das Gesäß bis in die Beine. Oft zieht es bis zum Fuß oder sogar zum Knie.
- Missempfindungen: Ein kribbelndes Gefühl, wie Ameisenlaufen (Parästhesien).
- Taubheitsgefühle: Ein pelziges oder dumpfes Empfinden in Teilen des Beins.
- Kraftverlust: Das Gefühl, dass das Bein „schwach“ ist oder nachgibt.
„Der Schmerz zog wie ein heißer Draht von der Pobacke bis in meine kleinen Zehen.“
Diese Vielfalt erklärt sich durch den langen Verlauf des Nervs. Er versorgt große Hautareale und wichtige Muskelgruppen. Eine Störung zeigt sich daher an verschiedenen Stellen.
Warnsignale, die sofortige ärztliche Hilfe erfordern
Die meisten Beschwerden bei einer Ischialgie sind unangenehm, aber nicht gefährlich. Bestimmte Symptome sind jedoch absolute Alarmzeichen. Sie erfordern eine umgehende medizinische Abklärung.
Zu diesen „red flags“ gehören:
- Plötzliche Lähmungserscheinungen in einem oder beiden Beinen.
- Probleme mit der Blasen- oder Darmkontrolle. Dazu zählt ungewollter Urin- oder Stuhlverlust oder das Gefühl, Blase oder Darm nicht vollständig entleeren zu können.
- Taubheitsgefühle im Reitbereich (Sattelgefühl). Dies betrifft die Haut zwischen den Beinen, um den After und die Genitalien.
Diese Kombination von Symptomen kann auf ein Cauda-equina-Syndrom hindeuten. Dabei wird das Nervenbündel am Ende des Rückenmarks eingeklemmt. Es handelt sich um einen neurologischen Notfall.
Wir raten: Zögern Sie bei diesen Warnzeichen nicht. Suchen Sie sofort einen Arzt oder eine Notaufnahme auf. Eine schnelle Diagnose und Behandlung ist in diesem Fall entscheidend.
Für alle anderen Beschwerden gilt: Eine genaue Einordnung durch einen Fachmann bringt Sicherheit. Sie müssen nicht in Unsicherheit verharren. Der nächste Schritt ist oft eine gezielte Diagnostik.
Anatomie des Ischiasnervs: Warum der Schmerz so weit strahlt
Um zu verstehen, warum der Schmerz so weit ausstrahlt, lohnt ein Blick auf die Anatomie. Wir nehmen Sie mit auf eine Reise durch Ihren Körper. So wird klar, wie eine Störung an einer Stelle Beschwerden in einem ganz anderen Bereich verursachen kann.
Dieses Wissen gibt Ihnen Sicherheit. Sie verstehen dann die Zusammenhänge besser. Das hilft Ihnen auch, die folgenden Behandlungsmöglichkeiten einzuordnen.
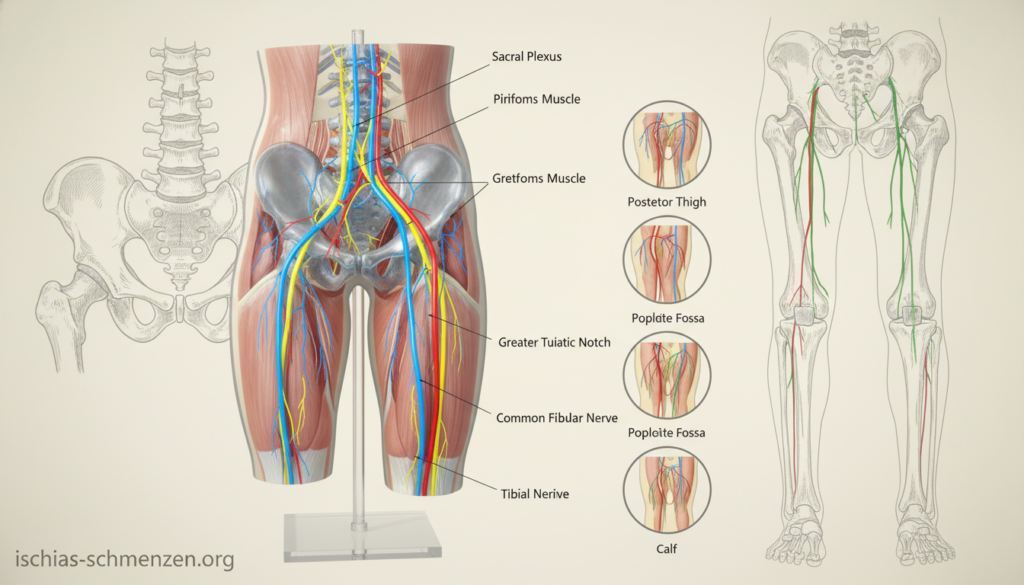
Verlauf des längsten Nervs: Von der Wirbelsäule bis zum Fuß
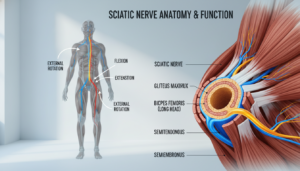
Der Ischiasnerv ist der dickste und längste Nerv in Ihrem Körper. Sein medizinischer Name lautet Nervus ischiadicus. Er beginnt tief im unteren Rücken.
Konkret entspringt er mehreren Nervenwurzeln. Diese liegen zwischen den unteren Lendenwirbeln (L4 und L5) und den oberen Kreuzbeinwirbeln (S1 bis S3). Aus dieser Verankerung an der Wirbelsäule zieht er wie ein starkes Kabel nach unten.
Sein Verlauf führt ihn durch das Gesäß. Dann verläuft er an der Hinterseite Ihrer Oberschenkel entlang. In der Kniekehle teilt er sich schließlich in zwei Hauptäste.
Diese heißen Schienbeinnerv und Wadenbeinnerv. Sie versorgen weiterhin Unterschenkel und Fuß. Dieser lange Weg erklärt die weite Schmerzausstrahlung.
Motorische und sensible Fasern: Mehr als nur Schmerz
Der Ischiasnerv enthält zwei Arten von Fasern. Motorische Fasern steuern Ihre Muskeln. Sensible Fasern leiten Gefühlsinformationen zum Gehirn.
Diese doppelte Funktion erklärt das volle Beschwerdebild. Eine Reizung kann daher unterschiedliche Symptome auslösen. Das reicht von Schmerzen bis zu Taubheit.
Die motorischen Anteile sind für Ihre Beinmuskulatur zuständig. Bei Druck auf diese Fasern kann Schwäche entstehen. Ihr Bein fühlt sich dann vielleicht kraftlos an.
Die sensiblen Anteile melden Berührung, Temperatur und Schmerz. Ihre Störung verursacht Missempfindungen. Dazu gehören Kribbeln oder pelzige Gefühle.
Warum spüren Sie den Schmerz oft im Fuß? Die Nervenwurzeln an der Wirbelsäule versorgen bestimmte Hautareale. Ihr Gehirn projiziert das Signal in dieses Gebiet.

Empfehlung
30 Tage Rückenstärkung – belegt & alltagstauglich
✓ Spürbar mehr Beweglichkeit in 2 Wochen
✓ 10 Minuten täglich – passt in jeden Alltag
✓ Reduziert Nervendruck & Ischias-Beschwerden
✓ 30 Tage Geld-zurück-Garantie – ohne Risiko
Ein einfaches Beispiel: Die Nervenwurzel L5 ist oft betroffen. Sie versorgt Haut am äußeren Unterschenkel und am Fußrücken. Eine Reizung dort kann also genau in diesen Beinen spürbar sein.
In vielen Fällen hilft dieses anatomische Verständnis. Sie erkennen, dass die Ursache im Rücken liegt. Die spürbaren Symptome zeigen sich jedoch weit entfernt.
Dieses Wissen bildet die Grundlage. Im nächsten Schritt besprechen wir die konkreten Ursachen für solche Nervenreizungen. Sie werden sehen, wie verschiedene Faktoren den Nerv beeinflussen können.
Ursachen für die Nervenreizung: Was den Ischias „elektrisiert“
Die Suche nach der konkreten Ursache Ihrer Beschwerden ist der erste Schritt zur gezielten Behandlung. Wir zeigen Ihnen heute, welche Mechanismen den Nerv reizen können.
Das Verständnis für den Auslöser gibt Ihnen Sicherheit. Viele Gründe sind gut behandelbar. Sie müssen nicht im Unklaren bleiben.
Häufigster Auslöser: Der Bandscheibenvorfall
Der Bandscheibenvorfall in der Lendenwirbelsäule ist die häufigste Ursache. Die Bandscheibe wirkt normalerweise als Stoßdämpfer zwischen den Wirbeln.
Bei einem Vorfall tritt der gallertartige Kern aus. Er drückt dann direkt auf die Nervenwurzeln. Diese Reizung löst die typischen Symptome aus.
Der Druck auf die Nervenfasern ist messbar. Ihr Gehirn interpretiert dies als scharfen Schmerz. Die Ausstrahlung folgt dem Versorgungsgebiet der betroffenen Wurzel.
Muskuläre Ursachen: Das Piriformis-Syndrom
Nicht immer liegt das Problem an der Wirbelsäule. Der Piriformis-Muskel verläuft tief im Gesäß. Bei Muskelverspannungen kann er den Ischiasnerv komprimieren.
Diese Verspannungen entstehen oft durch langes Sitzen. Auch einseitige Belastungen spielen eine Rolle. Der Muskel übt dann Druck auf den Nerv aus.
Das Piriformis-Syndrom ist ein klassisches Beispiel für extra-spinale Ursachen. Der Nerv wird außerhalb der Wirbelsäule gereizt. Die Symptome ähneln denen eines Bandscheibenvorfalls.
Weitere mögliche Gründe: Von Entzündungen bis zur Schwangerschaft
Die Liste möglicher Auslöser ist lang. Wir geben Ihnen einen umfassenden Überblick. So verstehen Sie die Bandbreite.
Knöcherne Veränderungen gehören dazu. Dazu zählen Wirbelkörper-Frakturen oder Blockaden. Auch die Spondylolisthesis (Wirbelgleiten) kann den Ischiasnervs reizen.
Entzündliche Prozesse sind eine weitere Kategorie. Die Spondylodiszitis betrifft Bandscheiben und Wirbelkörper. Herpes Zoster (Gürtelrose) kann Nervenentzündungen verursachen.
Traumatische Ereignisse wie Hüftfrakturen kommen infrage. Auch chirurgische Eingriffe im Bereich können den Nerv beeinträchtigen. Ihr Körper reagiert sensibel auf solche Veränderungen.
Besondere Lebensphasen wie die Schwangerschaft sind zu nennen. Das wachsende Kind übt Druck im Becken aus. Dies kann den Nerv auf einer Seite komprimieren.
Chronische Krankheiten wie Diabetes gehören zu den Systemursachen. Der erhöhte Blutzucker schädigt langfristig Nervenfasern. Dies betrifft auch den Ischiasnerv.
| Ursachenkategorie | Typische Auslöser | Wirkmechanismus | Häufigkeit |
|---|---|---|---|
| Wirbelsäulen-bedingt | Bandscheibenvorfall, Spinalkanalstenose | Direkter Druck auf Nervenwurzeln im Spinalkanal | Sehr häufig (ca. 90% der Fälle) |
| Muskulär | Piriformis-Syndrom, tiefe Gesäßmuskel-Verspannungen | Kompression des Nervs durch verspannte Muskulatur | Häufig |
| Traumatisch | Wirbelkörper-Frakturen, Hüftfrakturen, postoperative | Mechanische Schädigung durch Verletzung oder Eingriff | Gelegentlich |
| Entzündlich | Spondylodiszitis, Herpes Zoster, autoimmune Prozesse | Entzündliche Reaktion mit Schwellung und Reizung | Selten bis gelegentlich |
| Systemisch | Diabetes mellitus, Schwangerschaft, Tumoren | Stoffwechselbedingte Schädigung oder Raumforderung | Variabel |
Diese Übersicht zeigt die Vielfalt möglicher Gründe. In den meisten Fällen finden Ärzte eine behandelbare Ursache. Panik ist daher nicht angebracht.
Unser Ansatz ist sachlich und ermutigend. Wir wollen Ihnen zeigen, dass es konkrete Gründe gibt. Diese sind oft gut therapierbar.
Dieses Wissen hilft Ihnen beim Arztgespräch. Sie können gezielter nachfragen. Gemeinsam finden Sie den passenden Behandlungsweg.
Denken Sie daran: Die genaue Diagnose gehört in Fachhände. Ihr Arzt klärt ab, welche Ursache bei Ihnen vorliegt. Dann kann die gezielte Therapie beginnen.
Ischias oder etwas anderes? So grenzen Sie die Beschwerden ab
Nicht jeder Schmerz im unteren Rücken bedeutet automatisch eine Reizung des Ischiasnervs. Die Unsicherheit „Was habe ich genau?“ belastet viele Betroffene zusätzlich.
Wir helfen Ihnen mit einer ersten Orientierung. Unterschiedliche Ursachen erfordern verschiedene Therapien. Eine grobe Einordnung gibt Ihnen Sicherheit für das nächste Gespräch.
Die endgültige Diagnose stellt immer ein Facharzt. Unsere Übersicht dient Ihrer Vorbereitung. Sie können gezielter beschreiben, was Sie spüren.
Unterschied zum Hexenschuss (Lumbago)
Der Hexenschuss trifft plötzlich und heftig. Er verursacht stechende Schmerzen im Lendenwirbel-Bereich. Meist lösen Verspannungen der tiefen Rückenmuskulatur das Problem aus.
Ein entscheidender Unterschied: Die Beschwerden bleiben lokal. Sie strahlen nicht ins Bein aus. Bewegung ist oft stark eingeschränkt, aber das Gefühl bleibt im Rücken.
Der akute Lumbago klingt in der Regel innerhalb weniger Tage ab. Gezielte Bewegung und Wärme lindern die Symptome. Eine Nervenbeteiligung liegt hier nicht vor.
Abgrenzung zum ISG-Syndrom
Das Iliosakralgelenk verbindet Wirbelsäule und Becken. Eine Blockade oder Entzündung löst das ISG-Syndrom aus. Die Schmerzen sitzen tief im Gesäß, meist einseitig.
Patienten beschreiben ein Gefühl des „Verklemmens“. Die Symptome können tatsächlich ins Bein ausstrahlen. Das täuscht eine Ischialgie vor.
Ein einfacher Test gibt Hinweise: Das sogenannte Viererzeichen. Im Sitzen schlagen Sie den Fuß des betroffenen Beins auf das andere Knie. Schmerz im Gesäß deutet auf das Gelenk hin.
Wann sind es „nur“ Muskelverspannungen?
Starke Muskelverspannungen im Gesäß oder Rücken können den Nerv indirekt reizen. Der Piriformis-Muskel ist ein klassisches Beispiel. Er verläuft direkt über dem Ischiasnerv.
Bei Verkrampfung drückt der Muskel auf den Nerv. Die Symptome ähneln dann einer echten Ischialgie. Der Unterschied liegt im Ursprung.
Die Behandlung zielt hier auf Muskelentspannung. Dehnungen und manuelle Therapie bringen oft schnelle Linderung. Ein Bandscheibenvorfall liegt in diesem Fall nicht vor.
| Kondition | Schmerzart | Hauptlokalisation | Ausstrahlung ins Bein | Typische Auslöser | Wichtige Unterscheidungsmerkmale |
|---|---|---|---|---|---|
| Hexenschuss (Lumbago) | Plötzlich, stechend, bewegungsabhängig | Lendenwirbelsäule | Nein | Ruckartige Bewegung, Muskelverspannungen | Keine neurologischen Symptome (Kribbeln, Taubheit) |
| ISG-Syndrom | Tief, dumpf, „verklemmt“ | Tiefes Gesäß, Becken | Ja, möglich | Ungleich belastete Beine, Fehlhaltungen | Schmerz provozierbar durch Gelenktests (z.B. Viererzeichen) |
| Muskuläre Verspannungen | Diffus, ziehend, druckempfindlich | Gesäßmuskulatur, unterer Rücken | Ja, durch Kompression | Langes Sitzen, einseitige Belastung, Stress | Schmerz bessert sich durch Dehnung und Wärme |
| Ischialgie | Einschießend, elektrisierend, scharf | Nervenverlauf: Rücken → Gesäß → Bein | Ja, typisch entlang Nervenbahnen | Bandscheibenvorfall, Spinalstenose, Entzündung | Neurologische Ausfälle (Kraftverlust, Taubheit, Kribbeln) |
Diese Abgrenzung zeigt: Ähnliche Beschwerden haben unterschiedliche Wurzeln. Die Behandlung des Hexenschusses unterscheidet sich von der einer echten Nervenreizung.
Stellen Sie sich diese Fragen zur ersten Einordnung:
- Strahl der Schmerz klar entlang einer Linie bis in den Fuß?
- Treten zusätzlich Kribbeln, Taubheit oder Kraftverlust auf?
- Verschlimmern sich die Symptome beim Husten oder Niesen?
- Lässt sich durch gezielte Dehnung der Gesäßmuskulatur Linderung erreichen?
Ihre Antworten geben wertvolle Hinweise. Teilen Sie diese Beobachtungen Ihrem Arzt mit. Gemeinsam finden Sie den passenden Behandlungsweg.
Wir verstehen, dass diese Unsicherheit belastet. Mit Wissen gewinnen Sie Handlungsfähigkeit zurück. Der nächste Schritt führt Sie zu gezielten Maßnahmen.
Erste-Hilfe-Maßnahmen: Was Sie bei akuten Schmerzen tun können
Wir zeigen Ihnen praktische Soforthilfe, die Sie sofort anwenden können. Akute Schmerzen erfordern klare Handlungen. Sie müssen nicht hilflos ausharren.
Die richtigen Maßnahmen in den ersten Stunden bringen spürbare Erleichterung. Sie schaffen Raum für die weitere Behandlung. Wir begleiten Sie Schritt für Schritt.
Die richtige Lagerung: Entlastung durch die Stufenlagerung
Die Stufenlagerung ist eine bewährte Position. Sie entlastet den gereizten Nerv sofort. Die Durchführung ist einfach.
Folgen Sie dieser Anleitung:
- Legen Sie sich flach auf den Rücken.
- Stellen Sie Ihre Unterschenkel im rechten Winkel hoch.
- Nutzen Sie dafür einen Stuhl oder einen Stapel Kissen.
- Die Oberschenkel bleiben dabei auf dem Boden.
Diese Haltung reduziert den Druck auf die Lendenwirbelsäule. Der Nerv bekommt mehr Raum. Viele spüren sofortige Entlastung.
Bleiben Sie für 10-15 Minuten in dieser Lagerung. Atmen Sie dabei ruhig und tief. Wiederholen Sie die Übung mehrmals täglich.
Schmerzmittel: Welche kurzzeitig helfen können
Rezeptfreie Medikamente können die akute Phase überbrücken. Nichtsteroidale Antirheumatika (NSAR) wirken entzündungshemmend. Sie bekämpfen die Schmerzen an der Wurzel.
Zu diesen Mitteln gehören:
- Ibuprofen: Gut verträglich, wirkt schnell.
- Diclofenac: Stärkere entzündungshemmende Wirkung.
Nehmen Sie diese Schmerzmittel nur kurzfristig ein. Drei bis fünf Tage sind eine gute Regel. Überschreiten Sie nicht die empfohlene Dosis.
Wichtig: Bei Magenproblemen oder Nierenerkrankungen sprechen Sie mit Ihrem Arzt. Er kann Alternativen empfehlen. Die Selbstmedikation hat klare Grenzen.
Wärme oder Kälte? Das richtige Hausmittel wählen
Die Wahl hängt von der vermuteten Ursache ab. Beide Methoden haben ihren Platz. Wir geben Ihnen eine klare Entscheidungshilfe.
Kälte ist die bessere Wahl bei akuter Entzündung. Sie wirkt abschwellend und betäubend. Ein Beispiel: Verwenden Sie ein Kühlpack in ein Handtuch gewickelt.
Legen Sie es für 15-20 Minuten auf die schmerzende Stelle. Machen Sie dann eine Pause von 40 Minuten. Wiederholen Sie dies mehrmals.
Wärme hilft bei muskulären Verspannungen. Sie lockert verkrampfte Muskeln und fördert die Durchblutung. Eine Wärmflasche oder ein Kirschkernkissen sind ideal.
Wärmeanwendungen sollten nicht zu heiß sein. 20-30 Minuten sind ausreichend. Hören Sie auf Ihren Körper.
Bewegung vs. Schonung: Wie verhalte ich mich richtig?
Totale Bettruhe ist heute überholt. Studien zeigen klare Ergebnisse. Aktive Patienten erholen sich schneller.
Moderne Therapie setzt auf dosierte Bewegung. Sie erhalten Ihre Muskulatur. Die Fitness bleibt erhalten.
So finden Sie das richtige Maß:
- Vermeiden Sie ruckartige Bewegungen und schweres Heben.
- Gehen Sie kurze Strecken im Alltag.
- Wechseln Sie regelmäßig Ihre Position.
- Hören Sie bei stechenden Schmerzen sofort auf.
Sanfte Übungen wie kurzes Gehen sind ideal. Sie stärken den Rücken ohne Belastung. Starten Sie mit 5-10 Minuten.
Steigern Sie die Bewegung langsam über Wochen. Ihr Körper braucht Zeit zur Regeneration. Geduld ist ein wichtiger Partner.
Wann sollten Sie professionelle Hilfe suchen? Wenn die Beschwerden nach drei Tagen nicht nachlassen. Oder wenn neue Symptome wie Taubheit auftreten.
„Bewegung ist Medizin, aber die Dosis macht das Gift.“
Sie sind nicht allein mit diesen Herausforderungen. Jeder Schritt in die richtige Richtung zählt. Wir unterstützen Sie mit fundiertem Wissen.
Behandlungswege: Vom Arztbesuch bis zur Therapie
Die Entscheidung für den richtigen Behandlungsweg bei Ischialgie kann zunächst überwältigend wirken. Wir führen Sie durch diesen Prozess und zeigen klare Schritte auf. Gemeinsam finden wir den passenden Ansatz für Ihre Situation.
Unser Ziel ist Ihre Handlungsfähigkeit. Sie erhalten transparente Informationen über alle Optionen. So treffen Sie gemeinsam mit Ihrem Arzt die beste Entscheidung.
Welcher Arzt ist der richtige Ansprechpartner?
Ihr Hausarzt ist der ideale erste Kontakt. Er kennt Ihre Krankengeschichte und kann eine Ersteinschätzung vornehmen. Bei Bedarf überweist er Sie an einen Fachkollegen.
Fachärzte für Orthopädie mit Wirbelsäulenspezialisierung sind die nächste Anlaufstelle. Sie verfügen über spezielle Diagnosegeräte. Dazu gehören moderne MRT-Scanner für präzise Bilder.
Die Diagnostik beginnt mit einem ausführlichen Gespräch. Ihr Arzt fragt nach Art, Dauer und Ausstrahlung Ihrer Schmerzen. Körperliche Untersuchungen testen Ihre Reflexe und Muskelkraft.
Ergänzend kommen bildgebende Verfahren zum Einsatz. Ein MRT zeigt Weichteile wie Bandscheiben und Nervenwurzeln besonders gut. So lässt sich ein Bandscheibenvorfall sicher erkennen.
Sie müssen diesen Weg nicht allein gehen. Wir begleiten Sie mit fundiertem Wissen. Stellen Sie alle Fragen, die Ihnen wichtig sind.
Konservative Therapie: Physiotherapie, Massage und Medikamente
Die konservative Behandlung ist in den meisten Fällen der erste Therapieschritt. Sie umfasst nicht-operative Maßnahmen. Ihr Ziel ist die Linderung ohne Eingriff.
Physiotherapie bildet häufig das Kernstück. Gezielte Übungen dehnen verkürzte Muskeln und kräftigen die Rumpfmuskulatur. Ein Therapeut zeigt Ihnen individuelle Bewegungsabläufe.
Manuelle Techniken wie Massage lockern verspannte Muskelpartien. Die Triggerpunktbehandlung löst spezifische Verhärtungen. Diese Methoden verbessern die Durchblutung.
Medikamente können die akute Phase überbrücken. Nichtsteroidale Antirheumatika (NSAR) wirken entzündungshemmend. Studien zeigen eine Linderung bei etwa 10% der Betroffenen.
Bei stärkeren Beschwerden kommen Kortisonspritzen infrage. Sie werden gezielt an die betroffene Nervenwurzel gesetzt. Diese Behandlung kann die Symptome für einige Wochen deutlich reduzieren.
Wärmeanwendungen unterstützen den Heilungsprozess. Sie entspannen die Muskulatur und fördern die Regeneration. Kombinieren Sie verschiedene Methoden für optimale Wirkung.
Geduld ist in dieser Zeit wichtig. Der Körper benötigt Wochen für spürbare Besserung. Bleiben Sie mit Ihrem Therapeuten im regelmäßigen Austausch.
Wann eine Operation in Betracht kommt
Eine Operation wird erwogen, wenn die konservative Behandlung nicht ausreicht. Moderne Leitlinien geben klare Kriterien vor. Diese helfen bei der Entscheidungsfindung.
Konkrete Indikationen für einen chirurgischen Eingriff sind:
- Alltagseinschränkende Beschwerden, die sich über 12 Wochen nicht bessern
- Versagen einer konsequent durchgeführten Therapie über mehrere Monate
- Passender MRT-Befund, der die klinischen Symptome erklärt
- Neurologische Ausfälle wie zunehmende Lähmungserscheinungen
Bei einem Bandscheibenvorfall entfernt der Chirurg den vorgefallenen Anteil. Dieser Eingriff entlastet die gedrückte Nervenwurzel. Minimal-invasive Techniken verkürzen die Erholungszeit.
Absolute Notfälle erfordern sofortiges Handeln. Das Cauda-equina-Syndrom mit Blasenstörungen ist ein Beispiel. Hier ist eine Operation innerhalb weniger Stunden notwendig.
„Die Entscheidung für eine Operation sollte immer gemeinsam mit dem Patienten nach sorgfältiger Abwägung getroffen werden.“
Wir helfen Ihnen, realistische Erwartungen zu entwickeln. Nicht jeder Bandscheibenvorfall benötigt eine Operation. In vielen Fällen heilt er mit konservativen Methoden.
Besprechen Sie alle Vor- und Nachteile mit Ihrem Arzt. Fragen Sie nach Erfolgsraten und Risiken. Eine informierte Entscheidung gibt Ihnen Sicherheit für den weiteren Weg.
Denken Sie daran: Sie sind nicht allein in diesem Prozess. Unser Team steht Ihnen mit evidenzbasiertem Wissen zur Seite. Gemeinsam finden Sie den besten Behandlungsweg für Ihre Ischialgie.
Praktische Übungen und Selbsthilfe: Ihr aktiver Beitrag zur Besserung
Praktische Selbsthilfe verwandelt das Gefühl der Ohnmacht in spürbare Handlungsfähigkeit. Wir zeigen Ihnen Übungen und Strategien, mit denen Sie selbst viel zur Linderung beitragen können.
Unser Ansatz ist aktivierend und wissenschaftlich fundiert. Sie lernen, Ihren Körper zu verstehen und zu unterstützen.
Sanfte Dehnübungen für Gesäß und hintere Oberschenkel
Verspannte Muskeln im Gesäß können den Nerv direkt komprimieren. Sanfte Dehnung löst diesen Druck. Beginnen Sie immer achtsam und ohne ruckartige Bewegungen.
Eine effektive Übung ist die Piriformis-Dehnung in Rückenlage. Sie zielt genau auf den Muskel, der oft für die Beschwerden verantwortlich ist.
- Legen Sie sich auf den Rücken und stellen Sie die Beine an.
- Legen Sie den Knöchel des betroffenen Beins auf das gegenüberliegende Knie.
- Umfassen Sie den Oberschenkel des unteren Beins und ziehen Sie es sanft zur Brust.
- Halten Sie die Dehnung für 20–30 Sekunden und atmen Sie ruhig.
Spüren Sie einen leichten Zug im Gesäß. Ein stechender Schmerz ist ein Stoppsignal. Für eine detaillierte Anleitung mit weiteren Übungen finden Sie hilfreiche Tipps auf unserer Seite über wirksame Übungen bei Ischiasschmerzen.
Besonders in der Schwangerschaft sind solche sanften Dehn-übungen eine große Hilfe. Sie entlasten das Becken und fördern die Bewegung.
Kräftigung der Rumpfmuskulatur zur Entlastung
Ein starker Rumpf ist das beste Fundament für Ihre Wirbelsäule. Die tiefe Muskulatur stabilisiert wie ein natürliches Korsett. So nimmt sie Druck von den empfindlichen Nervenwurzeln.
Die Brücke ist eine einfache und sehr wirksame Übung. Sie kräftigt Gesäß und unteren Rücken.
- Legen Sie sich auf den Rücken, die Arme neben dem Körper.
- Stellen Sie die Füße hüftbreit auf und winkeln die Beine an.
- Heben Sie nun das Becken langsam an, bis Oberkörper und Oberschenkel eine Linie bilden.
- Spannen Sie dabei das Gesäß fest an. Halten Sie die Position für 5 Sekunden.
- Senken Sie das Becken kontrolliert wieder ab. Wiederholen Sie dies 10–15 Mal.
„Stabilität entsteht nicht durch Starrheit, sondern durch die intelligente Kraft der Tiefenmuskulatur.“
Regelmäßigkeit ist wichtiger als Intensität. Bauen Sie diese Bewegungen mehrmals pro Woche ein. Ihr Rücken wird es Ihnen danken.
Tipps für den Alltag: Richtig sitzen, heben und schlafen
Ihr tägliches Verhalten hat großen Einfluss. Kleine Anpassungen bringen große Entlastung. Wir geben Ihnen konkrete Werkzeuge für Ihren Alltag.
Rückengerechtes Sitzen am Arbeitsplatz ist essenziell. Die richtige Position entlastet die Bandscheiben.
- Stellen Sie Ihren Stuhl so ein, dass Füße flach auf dem Boden stehen.
- Die Knie sollten etwas niedriger als die Hüften sein.
- Ein Keilkissen im unteren Rücken unterstützt die natürliche Lordose.
- Stehen Sie mindestens alle 30 Minuten kurz auf und gehen ein paar Schritte.
Heben von Lasten will gelernt sein. Gehen Sie immer in die Hocke, mit geradem Rücken. Heben Sie aus den Beinen, nicht aus dem Kreuz. Halten Sie die Last nah am Körper.
Die richtige Schlafposition gibt Ihrem Körper nächtliche Erholung. Sowohl Rücken- als auch Seitenlage sind gut.
Wichtig ist die neutrale Lage der Wirbelsäule. In der Seitenlage ziehen Sie die Knie leicht an. Ein Kissen zwischen den Knien verhindert das Verdrehen des Beckens.
Ihre Matratze sollte Hüfte und Schultern leicht einsinken lassen. So bleibt die Wirbelsäule ausgerichtet. Wechseln Sie ruhig die Position in der Nacht.
Sie sehen: Mit gezielten Übungen und klugen Alltags-Anpassungen gewinnen Sie Kontrolle zurück. Jeder kleine Schritt ist ein Beitrag zu Ihrer Genesung.
Vorbeugung: So beugen Sie elektrisierenden Ischiasschmerzen vor
Fazit
Die gute Nachricht: Sie sind den Schmerzen nicht hilflos ausgeliefert. Dieser Guide hat Ihnen gezeigt, dass eine Ischialgie ein ernstzunehmendes, aber oft gut behandelbares Nervensymptom ist.
Die wichtigsten Erkenntnisse reichen vom Verständnis des Nervs über die konkrete Ursache bis zu den verschiedenen Behandlungswegen. Meist heilt das Problem mit der Zeit von selbst aus, was jedoch einige Wochen oder Monate dauern kann.
Setzen Sie daher die beschriebenen Übungen und Selbsthilfe-Maßnahmen konsequent und geduldig um. Bei anhaltenden Beschwerden ist die fachärztliche Diagnose entscheidend für eine gezielte Therapie.
Mit diesem Wissen, der richtigen Bewegung und einer optimistischen Haltung können Sie viel für Ihre Gesundheit tun. Wir begleiten Sie auf Ihrem Weg zur Besserung und wünschen Ihnen alles Gute.
FAQ
Wie fühlen sich elektrisierende Ischiasschmerzen genau an?
Sie werden oft als plötzlicher, einschießender Schmerz beschrieben, der einem elektrischen Schlag ähnelt. Dieser Nervenschmerz kann vom unteren Rücken über das Gesäß bis in das Bein, manchmal sogar bis in den Fuß ausstrahlen. Die Schmerzqualität ist typischerweise stechend und sehr scharf.
Welcher Arzt ist bei starken Beschwerden der richtige Ansprechpartner?
Bei akuten, starken Schmerzen ist dein Hausarzt oder eine orthopädische Praxis der erste Weg. Sie können eine Diagnose stellen und konservative Behandlungen wie Physiotherapie verordnen. Bei neurologischen Ausfällen wie Lähmungen oder bei Verdacht auf einen Bandscheibenvorfall kann die Überweisung zu einem Neurologen oder Neurochirurgen notwendig sein.
Kann ein Bandscheibenvorfall immer die Ursache sein?
Nein, ein Bandscheibenvorfall ist zwar eine häufige Ursache, aber nicht die einzige. Oft sind muskuläre Verspannungen, speziell im Gesäß (Piriformis-Syndrom), der Auslöser. Auch Entzündungen, eine Verengung des Wirbelkanals oder Fehlbelastungen können den Ischiasnerv reizen. Eine genaue Diagnose durch einen Arzt ist wichtig.
Was kann ich sofort bei einem akuten Schmerzschub tun?
Die sogenannte Stufenlagerung kann sofort Linderung bringen. Lege dich auf den Rücken und lagere deine Unterschenkel im rechten Winkel auf einem Stuhl oder mehreren Kissen. Diese Position entlastet die Wirbelsäule und den Nerv. Kurzfristig können rezeptfreie Schmerzmittel helfen, und viele Betroffene empfinden Wärme im unteren Rücken als wohltuend.
Wie unterscheiden sich Ischiasschmerzen von einem Hexenschuss?
Ein Hexenschuss (Lumbago) betrifft primär die Muskulatur im unteren Rücken und führt zu einem steifen, blockierten Gefühl. Der Schmerz strahlt meist nicht ins Bein aus. Ischiasschmerzen hingegen sind Nervenschmerzen, die typischerweise vom Rücken in Gesäß und Bein ausstrahlen – oft mit dem charakteristischen elektrisierenden Gefühl.
Sind Übungen bei akuten Beschwerden erlaubt oder schädlich?
In der akutesten Phase mit sehr starken Schmerzen steht kurze Schonung im Vordergrund. Sobald es etwas besser geht, sind sanfte, geführte Bewegungen und Dehnungen wichtig. Vermeide ruckartige Bewegungen und Übungen, die den Schmerz verstärken. Ein Physiotherapeut kann dir passende, schonende Übungen für deine Situation zeigen.
Wann muss über eine Operation nachgedacht werden?
Eine Operation, etwa bei einem Bandscheibenvorfall, wird erwogen, wenn konservative Therapien über mehrere Wochen keine Besserung bringen oder wenn neurologische Warnsignale auftreten. Dazu gehören zunehmende Schwäche im Bein, Lähmungserscheinungen oder Probleme mit der Blasen- oder Darmkontrolle. Dies sind Notfälle, die sofortiger ärztlicher Abklärung bedürfen.
Wie kann ich im Alltag vorbeugen?
Die beste Prävention ist eine starke und flexible Rumpf- und Gesäßmuskulatur. Integriere regelmäßige, rückengerechte Bewegung wie Walking oder Schwimmen. Achte auf eine ergonomische Sitzposition, hebe schwere Lasten aus den Beinen und nicht aus dem Rücken. Auch ein rückenfreundlicher Schlafplatz mit guter Matratze unterstützt die Wirbelsäule.